Витамин д дефицит у взрослых лечение: борьба, профилактика, лечение – клиника «Семейный доктор».
симптомы, причины и последствия недостатка витамина Д3 у детей и взрослых
Колекальциферол, или витамин Д3, — жирорастворимый витамин, который поступает в организм с пищей либо синтезируется в коже под воздействием ультрафиолетовых лучей. Недостаточность колекальциферола может иметь серьезные последствия для здоровья, при этом причины такого дефицита разнообразны.
Еще недавно считалось, что основная функция витамина Д — абсорбция кальция в кишечнике и поддержка необходимого уровня этого элемента в крови для обеспечения минерализации костных тканей, роста костей, предотвращения развития рахита у детей и остеомаляции у взрослых. Но, согласно новым исследованиям, активность колекальциферола на этом не заканчивается, он способен влиять и на другие физиологические процессы в человеческом организме, такие как модуляция клеточного роста, нервно-мышечная проводимость, воспаление и иммунитет[1].
К сожалению, регулярно получать необходимую организму порцию витамина Д не так просто: он присутствует в достаточно ограниченном количестве продуктов питания, а его синтез в коже начинается только при определенных условиях.
Еще одна проблема заключается в том, что витамин Д, получаемый из пищи и при воздействии солнца, биологически инертен, а чтобы превратиться в активную форму, ему необходимо пройти в организме особый химический процесс — гидроксилирование.
На заметку
Нормой обеспеченности организма витамином Д3 считается его содержание в венозной крови выше 30 нг/мл, недостаточностью — 20–29 нг/мл, дефицитом — 10–19 нг/мл[2].
Возможные причины недостатка Д
3 в организмеФакторов, которые могут повлиять на возникновение дефицита Д3, существует сразу несколько. Особую роль играет в этом недостаточное пребывание на солнце. Образ жизни большинства современных людей таков, что основную часть времени они проводят в закрытых помещениях — дома или в офисе. К тому же бóльшая часть России географически расположена в северной широте выше 35-й параллели[3], где с ноября по март солнечные лучи падают под острым углом и рассеиваются в атмосфере. Эта особенность в совокупности с коротким световым днем и относительно низкими средними годовыми температурами не позволяет коже вырабатывать нужное организму количество витамина Д3. Негативную роль в этом случае сыграла и широко освещаемая проблема возникновения рака кожи под воздействием солнечного излучения. Люди стали интенсивнее использовать солнцезащитные кремы и избегать длительного нахождения на солнце, что привело к дополнительному падению уровня витамина Д3 в крови.
Эта особенность в совокупности с коротким световым днем и относительно низкими средними годовыми температурами не позволяет коже вырабатывать нужное организму количество витамина Д3. Негативную роль в этом случае сыграла и широко освещаемая проблема возникновения рака кожи под воздействием солнечного излучения. Люди стали интенсивнее использовать солнцезащитные кремы и избегать длительного нахождения на солнце, что привело к дополнительному падению уровня витамина Д3 в крови.
Следующий фактор, вызывающий нехватку колекальциферола, — недостаточное поступление витамина Д3 с пищей, например при соблюдении строгой диеты, особенно вегетарианской или ово-вегетарианской. При этом у некоторых людей имеются нарушения всасывания колекальциферола из желудочно-кишечного тракта при различных формах мальабсорбции — муковисцидозе, неспецифическом язвенном колите, болезни Крона. Нарушения всасывания витамина Д3 в кишечнике наблюдаются у людей с вредными привычками, например при злоупотреблении алкоголем или фастфудом, богатым консервантами и красителями. Основным естественным источником витамина в этом случае служит его синтезирование под действием УФ-лучей — о проблемах, связанных с этим способом, мы уже сказали выше.
Основным естественным источником витамина в этом случае служит его синтезирование под действием УФ-лучей — о проблемах, связанных с этим способом, мы уже сказали выше.
В категорию риска попадают и люди пожилого возраста — самостоятельная выработка организмом витамина Д3 в этот период снижается примерно в четыре раза, поскольку кожа со временем утрачивает способность полноценно синтезировать витамин Д3[4]. С этим напрямую связан риск развития остеопороза.
Кроме того, неудовлетворительные усвоение и синтез витамина Д3 могут передаваться по наследству. В медицинской практике есть примеры, когда у близких родственников отмечались случаи тяжелого — семейного — дефицита этого витамина, вызывавшего витамин-Д-зависимый рахит[5]. Ближайшие предки пациентов принадлежали к национальностям с темным цветом кожи, для которых характерен более медленный синтез витамина Д3.
На заметку
Научные исследования показывают, что нормальный уровень витамина Д3 в организме положительным образом влияет на иммунитет человека, поддерживая оба его типа — врожденный и приобретенный. Кроме того, витамин является иммуномодулятором, помогающим предотвратить цитокиновый шторм — чрезмерный иммунный ответ организма[6].
Кроме того, витамин является иммуномодулятором, помогающим предотвратить цитокиновый шторм — чрезмерный иммунный ответ организма[6].
Снижение уровня половых гормонов — еще один фактор, оказывающий влияние на уровень колекальциферола. Например, среди женщин в постменопаузе в США распространенность недостатка витамина Д составляет 75%, в России — 74–83%, в Южной Корее и Японии — до 90%[7].
Подвержены риску возникновения Д3-недостаточности и люди с избыточной массой тела. Связь между ожирением и дефицитом витамина обусловлена, по мнению исследователей, сразу несколькими механизмами. Поскольку Д3 является жирорастворимым, при наборе массы тела за счет жировой ткани он активно распределяется во всем ее объеме, почти не попадая в плазму крови. Чаще всего дефицит витамина Д3 — до 60% случаев — отмечается при морбидном ожирении, когда индекс массы тела превышает 30 кг/м2[8].
Привести к недостатку витамина Д3 могут и некоторые хронические заболевания. Например, при нефротическом синдроме он в комплексе со связывающим его белком активно выводится из организма с мочой, а при гранулематозных заболеваниях — саркоидозе, туберкулезе, боррелиозе, а также при первичном гиперпаратериозе наблюдается повышенное расходование его запасов.
Например, при нефротическом синдроме он в комплексе со связывающим его белком активно выводится из организма с мочой, а при гранулематозных заболеваниях — саркоидозе, туберкулезе, боррелиозе, а также при первичном гиперпаратериозе наблюдается повышенное расходование его запасов.
Симптомы нехватки витамина
В большинстве случаев недостаток витамина Д3 приводит к нарушению кальций-фосфорного обмена, а это отрицательно сказывается на содержании кальция в скелете, поскольку начинается активная мобилизации кальция из костей: возникает остеопения и остеопороз. У взрослого человека запасы кальция сравнительно большие, так что развитие остеомаляции долгое время выражается не слишком ярко. Проявлениями ее могут быть неприятные ощущения в мышцах и костях, генерализованные или изолированные боли.
Дефицит витамина Д3 иногда приводит к миопатии, в этом случае он проявляется в виде мышечной слабости, трудностями при ходьбе и сохранении равновесия. Больной склонен к частым падениям, что многократно увеличивает риск переломов.
Нехватка витамина Д3 у детей вызывает нарушения стула, потливость, капризность, метеоризм, снижение мышечного тонуса, анемию. У младенцев дефицит колекальциферола характеризуется задержкой сроков начала ползания и сидения. Чем грозит нехватка витамина Д3 в дальнейшем, если не принять необходимые меры? У младенцев развиваются особые реберно-хрящевые утолщения, у детей от года до четырех лет задерживаются сроки начала ходьбы и прогрессирует кифосколиоз. У детей более старшего возраста и подростков отмечается болезненность при ходьбе, в сложных случаях появляется деформация коленного сустава, Х-образное искривление ног, уплощение тазовых костей, что в будущем у девочки-подростка может привести к сужению родового канала.
У взрослого человека также имеют место определенные симптомы недостатка витамина Д3. Возникает слабость и повышенная утомляемость, раздражительность, снижение аппетита, возможны деминерализация зубов, приводящая к множественному кариесу, а также медленное заживление ран, ухудшение состояния волос и кожи, нарушения сна, повышение артериального давления.
И у взрослых, и у детей длительная нехватка витамина Д3 в организме способна вызывать рахитическую тетанию, выражающуюся в парестезии языка, пальцев и губ, в спазмах стоп, кистей и лицевых мышц. В особо тяжелых случаях развиваются судороги и параличи.
Чтобы избежать последствий нехватки витамина Д3 Российская ассоциация эндокринологов рекомендует людям в возрасте от 18 до 50 лет получать не менее 600–800 МЕ витамина в сутки, людям старше 50 лет, а также беременным и кормящим женщинам — от 800 до 1000 МЕ, детям и подросткам в зависимости от возраста — от 1000 до 2000 МЕ ежедневно[9].
Итак, здоровое разнообразное питание и умеренные, но ежедневные солнечные ванны — лучшая профилактика дефицита Д3. Но в жизни нередко возникают ситуации, когда соблюдать эти правила по различным причинам невозможно или этого уже недостаточно. Тогда на помощь приходят специальные лекарственные препараты, призванные устранить нехватку колекальциферола в организме.
*** Материал не является публичной офертой. Информация о стоимости приведена для ознакомления и актуальна на сентябрь 2020 года.
Вся информация, касающаяся здоровья и медицины, представлена исключительно в ознакомительных целях и не является поводом для самодиагностики или самолечения.
дефицит, нормы и симптомы передозировки
В онлайн-лаборатории Lab4U мы хотим, чтобы каждый из вас мог заботиться о своем здоровье. Для этого мы просто и понятно рассказываем вам о показателях здоровья!
Одним из них является витамин D. На самом деле, по своей природе витамин D является гормоном, потому что может как поступать извне, так и синтезироваться кожей. Витамин D вырабатывается кожей, когда вы находитесь на солнце, также мы получаем его с едой. Если все так просто, может ли быть нехватка Витамина D и на что он влияет?
Если вы уже знаете свой уровень витамина Д, воспользуйтесь нашими рекомендациями по приему витамина D. Калькулятор рассчитает дозировку и предложит вам схему приема. Кликайте сюда.
Калькулятор рассчитает дозировку и предложит вам схему приема. Кликайте сюда.
Может ли быть дефицит витамина D летoм
Чтобы держать уровень Витамина D в норме, необходимо регулярно, весь год, два раза в неделю нежиться на солнышке от 15 до 30 минут в дневные часы. Помните, что в облачную погоду или в тени УФ лучи проходят лишь частично, а через стекло и солнцезащитный крем с фактором защиты от 8SPF практически не проходят.
Витамин Д, который так нужен вашему организму, имеет период полувыведения 15 дней. Это значит, что нельзя получить его с лихвой на весь год летом или во время отпуска. После долгой зимы у большинства жителей России наблюдается дефицит витамина D. Ситуация такая: ваш организм 6 месяцев (осень и зима) испытывал недостаток витамина D. За несколько солнечных дней такой дефицит не может быть восполнен. Именно поэтому дефицит может быть даже в середине лета.
Витамин D является жирорастворимым. Если у вас есть заболевания кишечника, связанные с плохим усвоением жирной пищи, или лишний вес — это может стать причиной увеличенной потребности в витамине D. Конечно, ожирение само по себе не влияет на способность кожи синтезировать витамин D. Закономерность такая: чем больше подкожного жира, тем больше он захватывает витамин D и уменьшает его попадание в кровь.
Если у вас есть заболевания кишечника, связанные с плохим усвоением жирной пищи, или лишний вес — это может стать причиной увеличенной потребности в витамине D. Конечно, ожирение само по себе не влияет на способность кожи синтезировать витамин D. Закономерность такая: чем больше подкожного жира, тем больше он захватывает витамин D и уменьшает его попадание в кровь.
Проверить свой уровень витамина D можно уже завтра.Оформите заказ на сайте сейчас со скидкой 50%. Если по результатам анализов у вас будет выявлен дефицит или недостаточность витамина D, то по рекомендациям, представленным в клинических рекомендациях «Дефицит витамина Д у взрослых: диагностика, лечение и профилактика», лечение может составлять более 2-х месяцев повышенными дозами препаратов, содержащих витамин D. Так вы сможете поднять и поддерживать его в норме.
Что происходит в организме при недостатке витамина D
Основные симптомы недостатка витамина D:
- плохое настроение;
- упадок сил;
- неприятные ощущения в костях и мышцах;
- снижение остроты зрения;
- повышенная потливость;
- частые простуды и ОРВИ.

Всемирная организация здравоохранения инициировала исследования, которые подтверждают увеличение риска рака молочной железы, толстого кишечника, простаты, эндометрия, яичников, пищевода, желудка, поджелудочной железы, мочевого пузыря, почек на фоне дефицита витамина D.Симптомы недостатка не очевидны, вероятность дефицита высока, а последствия могут быть значительными.
Основная задача витамина D — помощь в усвоении кальция, магния и фосфора, что предотвращает размягчение костей. При нехватке или дефиците витамина D большая часть кальция и фосфора, которая попадает в организм с пищей или добавками, не усваивается.Это может привести к хрупкости и размягчению костей.
Витамин D влияет на обновление костных тканей. Когда кальций, фосфор и магний, полученные из пищи и добавок, не усваиваются, чтобы поддержать их нужный уровень в крови, организм начинает высвобождать кальций из костей в кровь. Проще говоря, организм начинает жертвовать костями. У молодых людей чаще всего страдают конечности, а у пожилых — позвоночник. Отсюда возникает опасность переломов. Приблизительный срок обновления костной ткани — 10 лет. Это значит, что если у вас сейчас недостаток витамина D, то его влияние на кости вы можете не чувствовать в течение нескольких лет.
У молодых людей чаще всего страдают конечности, а у пожилых — позвоночник. Отсюда возникает опасность переломов. Приблизительный срок обновления костной ткани — 10 лет. Это значит, что если у вас сейчас недостаток витамина D, то его влияние на кости вы можете не чувствовать в течение нескольких лет.
Когда вы сдаете анализ на определение уровня кальция, результаты могут быть в рамках нормы. Однако сам процесс размягчения костей может уже идти. Хронический дефицит витамина D может привести к развитию остеопороза. Исследование британской медицинской ассоциации продемонстрировало, что нормализация уровня витамина D на 22% снижает количество переломов всех локализаций, на 33% – переломов шейки бедра, запястья, предплечья или позвонков.
Группы риска дефицита витамина D
По результатам исследования ФГБУН «ФИЦ питания и биотехнологии» недостаток витамина Д испытывают до 97% россиян в зависимости от региона и состояния здоровья
Россия не самая солнечная страна.
Из повседневного рациона можно получить лишь 20-30% суточной нормы витамина D. Кроме того, риск недостатка становится еще более вероятным, если у вас аллергия на молоко или рыбу, непереносимость лактозы или если вы вегетарианец.
Принято выделять пять основных групп риска нехватки витамина D.
1. Офисные сотрудники и люди, которые проводят большую часть дня в помещениях.
Эта категория людей большую часть дня не находится на солнце, значит, кожа не может вырабатывать витамин D в объеме, нужном для поддержания уровня витамина не ниже 30 нг/мл. Кроме того, во многих компаниях существует дресс-код — руки и ноги закрыты и даже в солнечные дни свет на них не падает. Если большую часть солнечного дня вы проводите в помещении, то вам стоит проверить свой уровень витамина D.
Если большую часть солнечного дня вы проводите в помещении, то вам стоит проверить свой уровень витамина D.
Сдайте анализы и принесите результаты эндокринологу. В случае необходимости, он назначит вам лечение.
Вы можете сдать комплекс анализов при дефиците витамина D и кальция со скидкой 50%. Анализ будет готов в течение 1 дня. Вы получите результаты на электронную почту сразу по готовности.
2. Люди с избыточным весом.
Как мы уже говорили, большая часть населения имеет недостаточный уровень витамина D, а людям с избыточным весом его требуется в 2-3 раза большее для поддержания в норме. Это связано с тем, что витамин D жирорастворимый и может храниться в тех самых отложениях жира вместо того, чтобы выполнять свои функции. Легко сделать вывод — людям с избыточным весом стоит обратить внимание на уровень витамина D. Узнав о дефиците витамина D и скорректировав его до нормы, человек не станете сразу стройным, но избежит хрупкости костей, мышечной слабости, недостатка кальция и других последствий.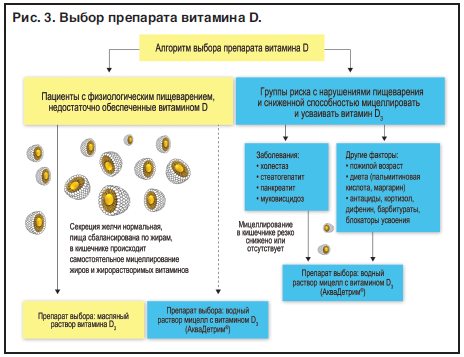
Все больше исследований показывают, что витамин D может играть роль в профилактике и лечении сахарного диабета 1 и 2 типов, нарушений толерантности к глюкозе и инсулинорезистености, ОРЗ и ОРВИ, воспалительных заболеваний кишечника и других паталогий.
3. Люди старше 50 лет.
С возрастом снижается выработка кожей витамина D и ухудшается всасывание жира в кишечнике (напоминаем, витамин D жирорастворимый).
Исследования подтвердили, что повышение до уровня нормы витамина D приводит к значительному снижению количества падений и переломов у пожилых людей. К примеру, люди старше 65 лет стали падать на 72% реже после 5 месяцев лечения дефицита витамин D. Это связано с тем, что мышечная слабость при недостаточном уровне витамина D ведет к нарушению равновесия.
Проявление длительного недостатка витамина D – возможное развитие остеопороза. Для больного остеопорозом даже незначительные травмы могут обернуться переломом. Остеопороз чаще всего связан с недостаточным потреблением кальция, но недостаточный витамин D способствует остеопорозу за счет снижения абсорбции (всасывания) кальция. Если уровень витамина D в норме, то поддерживается прочность костей. Это сильно помогает предотвратить остеопороз у пожилых людей.
Остеопороз чаще всего связан с недостаточным потреблением кальция, но недостаточный витамин D способствует остеопорозу за счет снижения абсорбции (всасывания) кальция. Если уровень витамина D в норме, то поддерживается прочность костей. Это сильно помогает предотвратить остеопороз у пожилых людей.
Важно отметить, что при наличии остеопоротического перелома распространенность недостатка витамина D может достигать 100%
Не ждите, пока вашим родителям и бабушкам терапевт назначит сдать Комплекс анализов на витамин D и кальций. Добавьте их в качестве пациентов в личном кабинете и закажите для них анализ. Вы можете заказать анализ, даже если они находятся в другом городе. Вашим родным останется только прийти в выбранным вами медцентр и сдать Комплексный анализ при дефиците витамина D и кальция.
4. Женщины в период менопаузы и постменопаузы.
Здоровая кость постоянно реконструируется. Во время менопаузы баланс между этими процессами изменяется. В результате нарушения баланса кости теряют больше кальция, фосфора и магния, чем усваивают. Поэтому привычный образ жизни, в рамках которого хватало витамина D для поддержания необходимого баланса кальция, фосфора и магния, может требовать изменений. Вместе с этим, в России 74-83,2% женщин в период постменопаузы с уровнем витамина D менее 30 нг/мл (недостаточный уровень).
Во время менопаузы баланс между этими процессами изменяется. В результате нарушения баланса кости теряют больше кальция, фосфора и магния, чем усваивают. Поэтому привычный образ жизни, в рамках которого хватало витамина D для поддержания необходимого баланса кальция, фосфора и магния, может требовать изменений. Вместе с этим, в России 74-83,2% женщин в период постменопаузы с уровнем витамина D менее 30 нг/мл (недостаточный уровень).
Как мы уже говорили, длительный недостаток витамина D может приводить к развитию остеопороза. Гормональная терапия эстрогенами и прогестероном может замедлить начало остеопороза. Несколько медицинских групп и профессиональных обществ поддерживают использование ЗГТ (заместительной гормональной терапии) в качестве варианта для женщин, которые подвергаются повышенному риску остеопороза или переломов. Каждая женщина должна обсудить этот вопрос со своим лечащим врачом.
В рамках одного исследования, выявлено снижение на 60% общего онкологического риска среди 1179 здоровых женщин в постменопаузе, получавших лечение витамином D и кальцием, в сравнении с плацебо в течение 4 — летнего периода наблюдения. Оптимальными уровнями 25(OH)D в сыворотке крови для профилактики онкологических заболеваний по данным исследований являются 40-60 нг/мл (100-150 нмоль/л).
Оптимальными уровнями 25(OH)D в сыворотке крови для профилактики онкологических заболеваний по данным исследований являются 40-60 нг/мл (100-150 нмоль/л).
5. Беременные и те, кто задумывается стать мамой.
В ходе исследований бельгийские ученые выявили, что у 86% беременных уровень витамина D ниже нормы в 30 нг/мл. А еще известно, что уровень витамина D матери и ребенка связан напрямую и имеет высокую степень зависимости.
В I и II триместрах у плода закладывается и формируется большая часть органов и систем организма. В III триместре начинается кальцификация скелета, что значимо повышает потребность в кальции. А кальций, как мы с вами уже знаем, лучше усваивается при норме содержания в крови витамина D. Поэтому женщинам в период беременности и кормления грудью рекомендуется поддержание уровня D 25-ОН в крови более 30 нг/мл. Давать витамин D грудничкам без назначения врача не обязательно — маме достаточно поддерживать его в норме у себя.
Большая часть мультивитаминов для беременных и кормящих грудью женщин, содержит меньше витамина D (0—500 МЕ, в среднем 305 МЕ) и кальция (0—200 мг, в среднем – 80 мг), чем нужно. Некоторые эксперты рекомендуют в качестве профилактики беременным и кормящим женщинам принимать как минимум 800—1000 МЕ витамина D в сутки, конечно же обсудив дозировку с вашим врачом. Если будет выявлен дефицит, то дозировки могут быть значительно выше (1500—4000 МЕ/сут).
Как контролировать уровень витамина D
Анализ на витамин D 25-OH является лучшим способом контролировать витамин D. Он отражает сумму витамина, который вырабатывается кожей и тот, что вы получаете из пищи и добавок. Получив результат анализа, вы сможете сравнить его с рекомендуемыми нормами и принять решение, принимать добавки или нет. Если Витамин D окажется в норме, вы будете знать, что стоит поддерживать ваш привычный образ жизни.
Норма витамина D 25-ОН определена Российской Ассоциацией Эндокринологов. Выделяют следующие показатели:
- менее 20 нг/мл — дефицит
- менее 30 нг/мл — недостаточность
- от 30 до 100 нг/мл — адекватный уровень.
Жителям больших городов не хватает солнца в любое время года.
| Интерпретация концентраций 25(OH)D, принимаемая российской ассоциацией эндокринологов | ||
| Классификация |
Уровень 25(OH)D в крови нг/мл (н/моль/л) |
Клинические проявления |
|
Выраженный дефицит витамина D |
<10 нг/мл (<25 н/моль/л) |
Повышенный риск рахита, остеомаляции, вторичного гиперпаратиреоза, миопатии, падений и переломов |
| Дефицит витамина D |
<20 нг/мл (<50 н/моль/л) |
Повышенный потери костной ткани, вторичного гиперпаратиреоза, падений и переломов |
| Недостаточность витамина D |
≥20 и <30 нг/мл (≥50 и <75 нмоль/л) |
Низкий риск потери костной ткани и вторичного гиперпаратиреоза, нейтральный эффект на падения и переломы |
| Адекватные уровни витамина D |
≥30 и <30 нг/мл* (≥75 нмоль/л) |
Оптимальное подавление паратиреоидный гормона и потери костной ткани, снижение падения и переломов на 20% |
| Уровни с возможным проявлением токсичности витамина D |
>150 нг/мл (>375 нмоль/л) |
Гиперкальциемия, гиперкальциурия, нефрокальциноз, кальцифилаксия |
Врачи советуют включить в рацион источники витамина D или принимать добавки. Больше всего витамина D содержится в таких продуктах как жирная рыба и рыбий жир. Еще он содержится в говяжьей печени, сыре, яичных желтках и некоторых грибах.
На солнышке тоже стоит бывать регулярно, но помнить, это может быть вредно из-за УФ лучей.
|
Источники витамина D в пище |
|
|
Естественные пищевые источники |
ME витамина D (D2 или D3) |
|
Дикий лосось |
600–1000 ME на 100г |
|
Лосось, выращенный на ферме |
100–250 ME на 100г |
| Сельдь | 294–1676 ME на 100г |
| Сом | 500 ME на 100г |
|
Консервированные сардины |
300–600 ME на 100г |
|
Консервированная макрель |
250 ME на 100г |
|
Консервированный тунец |
236 ME на 100г |
|
Рыбий жир |
400–1000 ME на 1 столовую ложку |
|
Грибы, облученные УФ |
446 ME на 100г |
|
Грибы, не облученные УФ |
10–100 ME на 100г |
|
Сливочное масло |
52 ME на 100г |
|
Молоко, обогащенное витамином d |
2 ME на 100г |
| Сметана | 80–100 ME на 100г |
|
Яичный желток |
52 ME на 100г |
| Сыр | 2 ME на 100г |
|
Говяжья печень |
44 ME на 100г |
Витамина D повышен: что делать
Высокий уровень витамина D может привести к анорексии, потере веса, повышенному выведению мочи, сердечной аритмии. Помните, что витамин D может повысить уровень кальция в крови. Это приведёт к кальцификации сосудов и тканей. Из-за этого может повредиться сердце, кровеносные сосуды и почки. Поэтому в период приема дополнительного витамина D, мы рекомендуем сдавать анализ не реже, чем 1 раз в 6 месяцев.
Проверять уровень витамина D рекомендовано до начала его коррекции и после лечения. Это позволит наблюдать в динамике за изменением уровня и оценить эффективность лечения. В Lab4U вы можете сдать комплексный анализ на при дефиците витамина D и кальция со скидкой 50%. Результаты вы получите на электронную почту. Они также будут доступны в вашем личном кабинете. Теперь наблюдать динамику изменения показатель организма очень просто.
Согласно исследованиям Российской ассоциации эндокринологов, переизбыток возможен только при передозировке витамина D — употреблении в дозах, превышающих рекомендованную лечащим врачом.
Когда стоит контролировать уровень витамина D
Загните палец, если вы:
- регулярно используете солнцезащитные средства
- имеете проблемы с кишечником или печенью
- старше 50 лет
- испытываете боли в суставах или ощущаете слабость мышц
- наблюдаете признаки недостаточности кальция в организме
- принимаете добавки Витамина D или кальция
- страдаете от лишнего веса
Если вы загнули 2 и более пальца, мы советуем сдать комплекс анализов на дефицит витамина D и кальция. Это не больно, очень просто и быстро.
Почему нужно комплексное обследование уровня витамина D
Даже если вы сдадите анализ Витамин D25-ОН, вы не увидите полную картину влияния витамина на организм. И наоборот, если вы определите, какой у вас уровень кальция, фосфора или магния в организме, вам нужно будет выяснить возможные причины таких показателей. Это позволит назначить наиболее эффективное лечение.
Поэтому медицинские эксперты онлайн-лаборатории Lab4U разработали специальный комплекс — Обследование при дефиците витамина D и кальция. Он позволит комплексно изучить влияние витамина D на фосфорно-кальциевый обмен и организм в целом, а также предотвратить возможные негативные последствия недостатка или переизбытка витамина D.
Сдайте анализы и принесите результаты своему лечащему врачу. В случае необходимости, он назначит вам лечение.
Вы можете сдать комплекс анализа на дефицит витамина D и кальция со скидкой 50%. Анализ будет готов в течение 1 дня. Вы получите результаты на электронную почту сразу по готовности.
Заказать комплексЧитайте еще по теме:
Нехватка витамина Д в организме
Что такое витамин D3?
Витамин D3 (холекальциферол) – это жизненно важный жирорастворимый витамин, необходимый для обеспечения деятельности практически всех органов и систем человеческого организма. Он существует в свободном виде в природе, в отличие от других метаболитов витаминa D. Витамин D3 образуется в коже человека под действием солнечных лучей. По сравнению с витамином D2 характеризуется на 25% более высокой активностью.
Симптомы дефицита витамина D.
Убедиться наверняка, есть ли у вас дефицит витамина D, поможет анализ крови. Тем не менее, есть ряд симптомов, указывающих на его недостаток:
- Вы ощущаете постоянную усталость и нехватку сил
- Вас преследуют частые простуды
- Вас тревожат рассеянность и невозможность сконцентрироваться
- Вы регулярно замечаете у себя плохое настроение без видимых причин
- Вас смущает ухудшение состояния волос, ногтей и кожи
- Испытываете мышечную усталость или боли в костях и мышцах
- Стали замечать потливость кожи головы
Если что-либо из перечисленного вас беспокоит, есть повод задуматься, возможно, у вас уже развивается дефицит витамина D.
Последствий нехватки витамина В много.
Вот лишь некоторые и самые распространённые:
- слабый иммунитет
- хроническая усталость
- депрессия
- проблемы с зачатием
- старение кожи, ухудшение состояния ногтей, волос
- болезни костей и мышц и другие.
Кто в группе риска:
- Люди старше 45 лет. С возрастом метаболизм человека замедляется, что мешает самостоятельному синтезу витамина D с солнцем и пищей.
- Люди с темной кожей. Природа задумала так, что темная кожа блокирует синтез витамина D. Согласно исследованиям 90% людей с тёмной пигментацией кожи страдают от недостатка витамина D.
- Люди, использующие крема с SPF-защитой. Практически все крема для лица и для тела содержат SPF-защиту, которая блокирует синтез витамина D. Широкое и повсеместное использование UV-протекторов даже в северных странах вносит свой вклад в развитие дефицита витаминa D в мире. К примеру, использование солнцезащитного крема SPF 8 уменьшает способность организма производить витамин D на 90%. А более распространенный и рекомендуемый врачами солнцезащитный крем с SPF 30 уменьшает эту способность до 99%.
- Ожирение и лишний вес блокируют синтез витамина D.
- Малоподвижный образ жизни переводит большинство нутриентов в спящее состояние, в т.ч. и витамин D, а также замедляет метаболизм, что мешает самостоятельному синтезу витамина D с солнцем и пищей.
- Преобладание растительной пищи в рационе человека (исключение молока, печени, жирной рыбы и яиц) сокращает поступление витаминa D в организм.
- Люди крупных промышленных городов. Уровень загрязненности большинства крупных городов России зашкаливает: промышленные выбросы и пыль не пропускают нужный спектр УФ-лучей, необходимых для синтеза витаминa D.
Витамин D исследуется более 100 лет. Изначально рассматривалось влияние этого витамина на состояние скелета (так называемая, костная функция), но в последние 30 лет внимание учёных сосредоточено на внекостных функциях витамина D. Рассмотрим его классические показания.
Классические свойства витамина D:
- Здоровье костей и мышц. Витамин D играет важную роль в усвоении кальция: регулирует в организме кальциево-фосфорный обмен, способствует росту, укреплению скелета, правильной минерализации костной ткани. Поэтому для роста и правильного развития врачи часто назначают приём витамина D даже новорожденным детям и подросткам в период активного роста, чтобы избежать неправильного развития костей (рахит). В зрелом и пожилом возрасте нехватка витамина D может привести к размягчению костей (остеомаляция), дефицит увеличивает риск развития остеопороза и переломов.
- Здоровье и красота зубов. Без витамина D нарушается формирование зубов, они будут более хрупкими, провоцируется истончение эмали. Кариес развивается чаще у тех, у кого есть дефицит витамина D.
Помимо классических показаний, которые известны нам с детства, витамин D еще обладает и массой других свойств, которые врачи называют неоклассическими или внекостными эффектами витамина D
Неоклассические показания витамина D:
- Активация иммунитета: понижает риск развития простуды, гриппа, а также аутоимунных заболеваний. Совет: если вы устали от частых простуд, имеет смысл начать принимать витамин D.
- Повышает работоспособность, концентрацию внимания, памяти и способность к обучению. Учеными замечено, что люди с более низким уровнем витамина D хуже других сдают экзамены, имеют больше трудностей с принятием решений и испытывают затруднения в решении задач, требующих внимания и концентрации.
- Контроль уровня сахара в крови и предотвращение диабета. Сахарный диабет возникает из-за отсутствия инсулина или недостаточной его секреции. Поскольку кальций необходим для выработки инсулина, витамин D способствует поддержанию секреции этого гормона.
- Защита от рака. Особенно дефицит витамина D связывают с повышенными рисками развития рака молочной железы, толстой кишки и предстательной железы.
- Помогает бороться с сердечно-сосудистыми заболеваниями. Поскольку этот витамин участвует в регулировании артериального давления, уровня холестерина и воспаления.
- Способствует регуляции гормонов и улучшает настроение. Низкий уровень витамина D также может мешать правильному производству тестостерона и эстрогена.
Как солнце помогает нам в выработке витаминa D3?
Наш организм преобразует солнечный свет в химические вещества, которые затем становятся витамином D3. Холестерин в коже конвертирует «превитамин D», превращая его в полезный витамин D3, который иногда также называют провитамином D.
Превитамин D сначала проходит через почки и печень по кровотоку, а затем превращается в биологически активное вещество кальцитриол. Чтобы получить необходимое количество солнца для выработки витамина, необходимо загорать ежедневно, около часа и открытыми должны быть не менее 60% кожи. Если в вашем регионе мало солнечных дней, лучше не увлекаться солярием, поскольку, по мнению врачей, регулярное облучение такими источниками УФ-радиации в онкологическом отношении еще более опасно, чем солнечная УФ-радиация, ведь кожа белого человека уже не пигментирована в достаточном объеме, чтобы защищать нас от раковых заболеваний. Поэтому большинство ученых справедливо подметили, хотим ли мы в таком объеме подвергать свою кожу УФ-радиации, вызывая риск онкологических заболеваний?
Статистика свидетельствует, что современный человек в городской среде не в состоянии каждый день пребывать на солнце достаточно времени, необходимое для синтеза витамина D.
Как получить витамин D с пищей?
Известны продукты-лидеры по содержанию витамина D – это рыба жирных сортов: тунец, макрель, сардина, печень трески, сом.
Но есть важный нюанс, который влияет на содержание витаминa D в этих продуктах. Оказывается, при термической обработке витамин D теряется. Современная пищевая промышленность не способна обеспечить доставку свежевыловленной рыбы к вашему столу, поскольку длительность любой логистики вынуждена подвергать свежие продукты глубокой заморозке, чтобы доставить такой улов рыбы на перерабатывающие заводы (например, для изготовления консервов из рыбы или печени трески) или в магазины. Кроме того, мы с вами подвергаем термической обработке (готовим горячую пищу проще говоря) любую рыбу, существенно уменьшая тем самым содержание в пище витаминa D.
К сожалению, перечисленные продукты подвергаются заморозке и затем термической обработке, из-за чего витамин D в них теряется. Более того, эти продукты калорийны, например, 100 г плитки обычного шоколада содержат 535 ккал, а 100 г печени трески – 613 ккал. Поэтому, если задаться целью и потреблять витамин D с пищей, это может привести к ожирению. Хотя некоторые продукты питания обеспечивают организм витамином D и их необходимо иметь в повседневном рационе, воздействие солнечного света по-прежнему является самым лучшим способом получить витамин D.
Таким образом, современному человеку достаточно проблематично восполнить суточную норму витамина D самостоятельно, а последствия дефицита могут привести к серьёзным последствиям.
Именно поэтому врачи всё чаще рекомендуют компенсировать и лечить дефицит витамина D фармацевтическими формами витаминa D.
Союз педиатров России
Витамин D
— Зачем он нужен?
Витамин D помогает организму использовать кальций и фосфор; способствует формированию крепких зубов и костей.
Исследования последних лет показывают, что дефицит витамина D играет роль в развитии эндокринологических, сердечно-сосудистых, аутоиммунных и онкологических болезней, а также инфекционной патологии.
— Как организм получает витамин D?
Витамин D поступает в организм с пищевыми продуктами (молоко, жирная рыба, яичный желток, сливочное масло) и самостоятельно вырабатывается в организме под действием солнечного света.
Однако, немногие (особенно дети первых лет жизни) употребляют вышеуказанные продукты и в нашей полосе не так много солнечных дней. Кроме того, нахождение под прямыми солнечными лучами увеличивает риск фотостарения и развития рака кожи, поэтому необходимо использовать солнцезащитные средства, что также затрудняет выработку витамина D.
— Анализ крови на определение уровня витамина D, нужен ли?
Детям всех возрастов рекомендован приём профилактических доз витамина D, которые назначаются без определения его уровня в крови.
Если же ребенку требуется назначение лечебных доз витамина D, тогда врач назначает данный анализ, чтобы правильно подобрать дозу препарата.
— Значения уровня витамина D (содержание 25(OH)D) в крови:
абсолютно токсичный уровень: >200нг/мл;
уровень с возможным проявлением токсичности: >100нг/мл;
норма: 30-100 нг/мл;
недостаточность: 21-29 нг/мл;
дефицит: менее 20 нг/мл.
— Сколько нужно принимать витамин D?
В 2018 году была принята национальная программа по коррекции недостаточности витамин D у детей в Российской Федерации, согласно которой установлены следующие профилактические дозы:
0-1мес: 500МЕ
1мес-1год: 1000МЕ
1-3года: 1500МЕ
3-18лет: 1000МЕ
Отдельно рассматриваются дети из групп риска (недоношенные и маловесные дети, дети с избыточной массой тела и ожирением, дети с клиническими признаками рахита, дети с хроническими заболеваниями почек и печени и др.), а также имеет значение регион проживания, поэтому перед началом приема препарата обязательно проконсультируйтесь с врачом.
Источники: Национальная программа «Недостаточность витамина D у детей и подростков Российской Федерации: современные подходы к коррекции», 2018.
Лечение рахита у детей
К нам на сайт продолжают поступать вопросы, связанные с заболеваемостью рахитом у детей раннего возраста: нужно ли давать витамин Д летом, всегда ли позднее прорезывание зубов – признак рахита, каждому ли ребенку показан витамин Д и какую его форму лучше выбрать… Знакомим вас с классической точкой зрения на эту проблему.
Рахит (от греч.rhahis – спинной хребет, позвоночник) – заболевание детей грудного и раннего возраста с расстройством костеобразования и недостаточностью минерализации костей, вызванное нарушением фосфорно-кальциевого обмена вследствие дефицита витамина D и его активных метаболитов.
Немного истории, Рахит известен со времен Сорана Эфесского (98-138г до н.э.) и Галена (131-211 год н.э.) В 1650 году впервые рахит описал английский ортопед Ф.Глиссон и некоторое время рахит называли «английской болезнью». Любопытно, что в настоящее время, по данным английских педиатров витамин Д-дефицитный рахит встречается лишь у выходцев из Азии (англичане называют его «азиатской болезнью») именно в связи с традициями питания по позднему введению прикорма животным белком и профилактического назначения витамина Д. В начале ХХ века наш соотечественник И.Шабад обнаружил, что рыбий жир трески достаточно эффективен для профилактики и лечения рахита, В 1920 году американский ученый Мелланби установил, что активным веществом в рыбьем жире является жирорастворимый витамин, а выделил витамин D Mc Collum в 1922 году, после чего стали активно изучать действие витамин Д на кости, мышцы, кишечник и почки.
Рахит встречается во всех странах, но особенно часто в северных районах, где отмечается недостаток солнечного света. Дети, рожденные осенью и зимой, болеют рахитом чаще и тяжелее. Частота Рахита в последние годы в России среди детей раннего возраста колеблется от 54 до 66 %, для примера, в Болгарии, где много солнечных дней, распространенность рахита около 20%. Рахит развивается у детей, имеющих те или иные факторы предрасположенности, спектр которых у каждого ребенка индивидуален. Сочетание различных факторов определяет сроки начала и тяжесть течения рахита. Со стороны матери – это возраст младше 17 и старше 35 лет, токсикозы беременности, обменные заболевания, патология со стороны желудочно-кишечного тракта, почек, дефекты питания во время беременности и лактации (диеты с дефицитом белка, кальция, фосфора, витамина Д, В1, В2, В6, гиподинамия, недостаточная инсоляция, осложненные роды, неблагополучные социально-экономические условия.
Со стороны ребенка – это время рождения (чаще болеют дети, рожденные с июня по декабрь), недоношенность, дети из двоен, морфофункциональная незрелость, крупный плод (более 4 кг), бурная прибавка массы тела в течении первых 3-х месяцев жизни, вскармливание грудным, но «старым» донорским молоком, раннее искусственное и смешанное вскармливание неадаптированными молочными смесями, позднее введение прикорма (1 л женского молока содержит 40-70 МЕ витамина D3, а коровьего 5-40 МЕ, 1г желтка куриного яйца содержит 140-390 МЕ витамина D3), дети, получающие преимущественно вегетарианские прикормы (каши, овощи), недостаточное пребывание на свежем воздухе, недостаточный или ограниченный двигательный режим (тугое пеленание, гипсовые лангеты, ношение шин, отсутствие ЛФК и массажа), перинатальная энцефалопатия с поражением III желудочка, заболевания кожи, печени, почек, синдром мальабсорбции, частые ОРВИ и кишечные инфекции, прием гормонов и противосудорожных препаратов.
В настоящее время установлено, что витамин D3 (холекальциферол) образуется в коже под воздействием ультрафиолетовых лучей (наибольшим «антирахитическим действием обладают лучи с длиной волны между 290-310 ммк – лучи Дорно). Солнечное облучение кожи в течении 10-30 минут способствует образованию 200МЕ витамина Д. При благоприятных условиях в коже ребенка образуется необходимое количество витамина D.
Регуляцию фосфорно-кальциевого обмена кроме витамина Д осуществляют паратгормон и кальцитонин. Представим себе общую схему обмена кальция и фосфора. Физиологические колебания Са и Р поддерживаются в довольно узких границах (Са крови – 2-2,8 ммоль/л). Снижение Са в крови немедленно активирует синтез паратиреоидного гормона, который усиливает выведение Са из костной ткани в кровь, а также выделение фосфора почками, в результате уменьшения его обратного всасывания в почечных канальцах и сохраняется таким образом, нормальное соотношение Са:Р (произведение Са х Р является постоянной величиной). При снижении Са в крови витамин Д3 временно увеличивает вымывание Са из кости, одновременно усиливает всасывание Са из кишечника. После восстановления Са в крови до нормы витамин Д улучшает качество костной ткани: способствует увеличению количества костных клеток-остеобластов, минерализацию кости.
Следует учитывать, что к изменениям костной ткани могут приводить первичные генетически обусловленные и вторичные заболевания органов, участвующих в метаболизме витамина Д: паращитовидных желез, желудочно-кишечного тракта, почек, печени, костной системы. В таких случаях заболевание характеризуется как рахитоподобный синдром основного заболевания (гипопаратиреоза, почечного тубулярного ацидоза, синдрома Де-Тони-Дебре-Фанкони и т.д.). Нарушение Са-Р обмена возникает и при длительном употреблении некоторых лекарственных препаратов (глюкокортикоиды, тиреоидные гормоны, противосудорожные средства, гепарин, тетрациклин и др.). При этих заболеваниях, костные нарушение, как правило, возникают позднее, на 2-м году жизни и бывают более грубыми.
Клиника рахита
Характерная клиническая картина служит основой его диагностики. Являясь общим заболеванием, рахит сопровождается появлением различных симптомов со стороны многих систем. Различают 3 периода заболевания: начальный, период разгара, период реконвалесценции, когда исчезают признаки активного рахита и период остаточных явлений. Также рахит различают по трем степеням тяжести (I – легкая, II – среднетяжелая, III – тяжелая) по характеру течения бывает острый, подострый, рецидивирующий.
- Рахит I степени тяжести характеризуется нарушениями со стороны центральной нервной и вегетативной систем: беспокойство, пугливость, раздражительность, вздрагивание, потливость; мышечной системы: гипотония мышц, появление запоров; и костей: небольшая податливость краев большого родничка.
- Рахит II степени характеризуется выраженными изменениями со стороны костной ткани: формирование теменных бугров, рахитических четок на 5-8 ребрах, деформация грудной клетки, расширение нижней апертуры грудной клетки с втяжением ребер (Гаррисонова борозда), мышц (выраженная гипотония, «лягушачий» живот, разболтанность суставов).
- Рахит III степени – происходит размягчение костей основания черепа, появляется запавшее переносье («седловидный» нос), экзофтальм, «олимпийский лоб», грубая деформация грудной клетки («куриная грудь», «грудь сапожника»), деформация позвоночника (рахитический кифоз), утолщение ростковой части кости предплечья в виде рахитических «браслетов» и фаланг пальцев («нити жемчуга»), деформация трубчатых костей нижних конечностей (Х- или О-образные). У детей, больных рахитом, нарушается время появления и порядок прорезывания зубов, дефекты эмали. При рахите наблюдается задержка развития статических, моторных функций, наблюдается нарушение функции многих внутренних органов и систем (легочной, сердечно-сосудистой, гепато-лиенальный синдром). В ряде случаев возможно развитие гипохромной анемии, связанной не только с дефицитом железа, но и со структурно-функциональными изменениями самих эритроцитов.
- Острое течение отмечается у детей первого полугодия, родившихся с крупной массой тела (более 4 кг) или у младенцев с большой месячной прибавкой массы. Симптомы нарастают быстро, наблюдается процесс размягчения кости, уплощается затылок, размягчаются кости черепа.
- Подострое течение чаще у детей с внутриутробной или постнатальной гипотрофией, недоношенных детей или у детей первого полугодия, получающих недостаточную дозу витамина Д. Развитие заболевания более медленное, преобладают процессы гиперплазии (разрастания) костной ткани, может перейти в острое состояние, после частых респираторных инфекций.
Рецидивирующее течение рахита характеризуется периодами клинического улучшения и ухудшения заболевания на фоне различной соматической патологии, изменениями вскармливания, ухода. Возможно и непрерывно-рецидивирующее течение.
Для диагностики периода и течения рахита определяют в крови уровень кальция, фосфора, активность щелочной фосфатазы, иногда делают рентгенограмму запястья. Концентрация фосфора в сыворотке крови может снижаться до 0,65 ммоль\л и даже ниже при норме у детей до 1 года 1,5-1,8 ммоль\л, концентрация кальция — до 2,0-2,7 ммоль\л. Соотношение между уровнями Са и Р в сыворотке крови, в норме равное 2:1, в период разгара рахита повышается до 3:1- 4:1. Вместе с тем, в начальном периоде рахита и в разгаре остеомаляционных явлений количество кальция может быть нормальным. В сыворотке крови повыщается активность щелочной фосфатазы ( выше 400 ЕД\л ). С мочой выделяется повышенное количество аминокислот, фосфора и кальциурия (аминоацидурия и кальциурия – выше 10 мг\кг в сутки).
Профилактика и лечение
Профилактика рахита складывается из антенатальной (во время беременности) и постнатальной (после рождения). Бывает неспецифической и специфической. Во время беременности профилактика предусматривает в первую очередь:
- Соблюдение режима дня с достаточным сном днем и ночью. Прогулки на свежем воздухе не менее 2-4 ч ежедневно, в любую погоду.
- Рациональной питание беременной: ежедневное употребление не менее 180 г мяса, 100 г рыбы (3 раза в неделю), 100 г творога, 30-40 г сыра, 300 г хлеба, 500 г овощей, 0,5 л молока или кисломолочных продуктов. Иногда вместо молока рекомендуют применять специальные молочные напитки, предназначенные для женщин во время беременности и кормления грудью (Думил мама плюс, Энфамама, Фемилак и др.), способные предупредить нарушения фосфорно-кальциевого обмена у женщины, плода, младенца во время беременности и кормления грудью или прием поливитаминных препаратов на протяжении беременности и периода лактации.
- Беременным женщинам из группы риска (нефропатии, сахарный диабет, гипертоническая болезнь, ревматизм и др.) необходим дополнительный прием, начиная с 28-32 недели беременности витамина Д в дозе 500-1000 МЕ в течение 8 недель вне зависимости от времени года.
- Применение препаратов кальция, также диета, обогащенная кальцием.
- Вместо препаратов витамина Д можно применять в зимний и весенний периоды года, особенно в северных районах, ультрафиолетовое облучение, способствующее самостоятельному синтезу собственного витамина Д кожей. Курсом 20-30 сеансов.
Постнатальная профилактика рахита:
- Организация правильного питания малыша. При грудном вскармливании особое внимание для успешной и продолжительной лактации кормящая мама должна уделять правильному питанию. Суточный рацион должен быть разнообразным и включать необходимое количество белка, в т.ч. и животного; жира, содержащего полиненасыщенные жирные кислоты, сложные углеводы, витамины и микроэлементы. Целесообразно продолжить прием поливитаминных препаратов, начатых еще во время беременности или вышеуказанных специальных молочных смесей.
- При смешанном и искусственном вскармливании рекомендуются адаптированные заменители грудного молока, имеющие сбалансированное соотношение Са-Р не менее 1,2-2) и содержание витамин Д3. При употреблении таких смесей не рекомендуется раннее введение прикормов и дополнительных витаминных препаратов.
- Также следует уделять внимание физическому развитию малыша, прогулкам и закаливанию, гимнастике и массажу.
После рождения профилактика рахита производится витамином Д, минимальная профилактическая доза составляет для здоровых доношенных детей раннего возраста 400-500 ЕД в сут, назначается с 3-4 недельного возраста в осеннее-зимне-весенний периоды с учетом условий жизни ребенка и факторов риска развития заболевания. Если в летний период пасмурно, дождливо, то целесообразно продолжить витамин Д и летом. Дети с малыми размерами родничка имеют лишь относительные противопоказания к назначению витамина Д. Специфическая профилактика рахита им проводится, начиная с 3-4- месяцев жизни под контролем размеров большого родничка, окружности головы, а также с учетом всех параметров клинической картины (чтобы исключить возможную патологию!). Поскольку при малых размерах и закрытом родничке после 6 месяца (вариант нормы) возможно развитие рахита, то профилактическую дозу витамина Д в таких случаях следует заменить лечебной.
Правильная профилактика рахита является обязательным компонентом коррекции нарушений фосфорно-кальциевого обмена у растущего ребенка в современных условиях. Подбор же лечебных доз витамина Д проводится в соответствии с особенностями клиники рахита, степени его тяжести и динамики заболевания. Дозы (от 2500 до 5000 МЕ) и длительность терапии рахита весьма вариабельны и зависят от многих факторов, в том числе и от индивидуальных особенностей организма. Кроме витамина Д3 назначают курсами препараты кальция, магния, витамина Е, А, С, метаболические препараты оротат калия, элькарнитин, АТФ, Акти-5. Восстановительная терапия включает массаж и ЛФК, которые назначаются через 2 недели после начала медикаментозной терапии, курсы хвойно-солевых ванн.
Рахит не является противопоказанием для проведения профилактических прививок. Через 2-3 недели от начала терапии возможно проведение вакцинации. Таков взгляд на рахит традиционной медицины. Не можем не напомнить однако, что в лечении каждого заболевания существуют общие принципы и индивидуальные рекомендации. Руководствуясь целостным и индивидуальным подходом к любой проблеме в организме, специалисты нашего Центра отдают предпочтение неспецифическим методам профилактики рахита, считая основными здоровый образ жизни с младенчества, грудное вскармливание, разумную физическую активность, массаж и гимнастику, а при необходимости, гомеопатическую коррекцию и общеукрепляющее лечение.
Автор: Сусенкова Ирина Игоревна, врач-педиатр, невролог.
Дефицит кальция и витамина Д3 в организме женщин, мужчин и ребенка: признаки и симптомы нехватки
Содержание
Все мы знаем, что для профилактики переломов и остеопороза всем женщинам (особенно старше 45 лет) необходим кальций. Многие принимают для укрепления костей препараты кальция и витамина Д3, который способствует его лучшему усвоению.
Однако немногие знают о том, что для здоровья костной ткани у взрослых людей только кальция и витамина Д3 недостаточно. Важную роль в полноценной минерализации кости играют остеотропные минералы.
Как показано в независимом клиническом исследовании, принимать кальций эффективнее совместно с определенными минералами, такими как медь, магний, цинк, марганец и бор.1
Почему? Чтобы это понять, давайте рассмотрим строение костной ткани.
Наши кости, помимо кальция, на 22 процента состоят из коллагенового матрикса (иными словами, коллагеновой сетки2).
Исследования доказали, что именно коллагеновый матрикс необходим для встраивания элементов кальция в костную ткань и его удержания в ней3.
Как это происходит?
Коллаген — это очень прочный белок, основа костной ткани человека. Молекулы коллагена образуют специальные ниши, которые и являются тем местом, куда встраиваются кристаллы с кальцием. Группы молекул коллагена создают очень прочную структуру — фибриллу. Фибриллы коллагена скрепляются между собой специальными «поперечными сшивками». Так получаются волокна коллагена, которые образуют коллагеновый матрикс.
С возрастом коллагеновый матрикс изнашивается, и минерализация костной ткани затрудняется. Недостаток кальция и Д3 приводит к тому, что им просто не к чему прикрепиться, и кальций быстрее вымывается. Из-за чего появляется нехватка кальция в организме у женщин.
Для обновления коллагенового матрикса организму необходимы особые минералы — которые принимают непосредственное участие в формировании коллагена4. В отличие от других препаратов кальция5, Кальцемин® Адванс содержит специальные остеотропные минералы: цинк, магний, бор, марганец и медь. Именно эти минералы способствуют образованию коллагенового матрикса (коллагеновой сетки), который удерживает кальций в костной ткани и не позволяет ему вымываться.
Для чего служит каждый из минералов в составе Кальцемина® Адванс?
— Медь участвует в формировании поперечных связей в коллагене.
— Марганец и цинк способствуют формированию коллагенового матрикса.
— Магний необходим для восстановления структуры костной ткани.
— Бор помогает росту клеток костной ткани и выработке коллагена.
Таким образом, Кальцемин® Адванс помогает остановить вымывание кальция и предотвратить недостаток витамина Д3, чтобы кости оставались прочными, а при своевременном приеме избежать проявления нежелательных симптомов как у взрослых, так и у детей.
Нехватка витамина D: симптомы у детей
Главная опасность при нехватке витамина D у детей – появление симптомов рахита, в частности — деформация костей и проблемы с нервной системой. Чаще всего этому заболеванию подвержены малыши раннего возраста до 2-3 лет.
У детей постарше и у взрослых недостаток витамина D может привести к остеопорозу (снижению прочности костей) и остеомаляции (размягчению костной ткани) — первое приводит к повышенной ломкости, а второе — к деформации костей.
Чтобы избежать серьезных последствий, важно вовремя выявить проблему. Поэтому каждой маме стоит знать, как определить нехватку витамина D у ребенка и какие меры нужно принимать.
Симптомы дефицита витамина D у детей
Риску заболевания могут быть подвержены крохи, рожденные преждевременно — это связано с тем, что большую часть полезных витаминов малыш получает в утробе матери после 30 недели. Проблемы с нехваткой минералов могут возникать и в случае, если мама сидела на диете без консультации врача или страдала от сильного токсикоза. Иногда причина может крыться в генетике или же связана с неполадками в организме, такими как дисбактериоз.
Ранние признаки дефицита витамина D у детей:
-
повышенная возбудимость;
-
плохой сон;
-
сильная потливость во сне и во время кормления;
-
кисловатый запах пота;
-
кожный зуд;
-
частое трение головой о подушку;
-
выпадение волос и появление залысин;
-
малышу тяжело сидеть, ползать или ходить.
При появлении хотя бы некоторых из них следует сразу же обратиться к врачу, чтобы не допустить осложнений.
Если же первые симптомы недостатка витамина D у детей прошли незамеченными, то болезнь может прогрессировать:
-
размягчается и деформируется череп;
-
родничок становится мягким и не закрывается;
-
ножки малыша приобретают Х-образную или O-образную форму;
-
искривляется позвоночник;
-
довольно поздно прорезываются зубы;
-
ослабевают мышцы тела.
В дальнейшем возможно отставание умственное отставание в развитии.
В настоящее время болезнь редко доходит до подобных случаев, поэтому своевременное обращение к врачу очень важно для диагностики и правильного лечения малыша без дальнейших негативных последствий.
При малейших подозрениях можно сдать суммарный анализ крови на витамины группы D. Его делают в любой крупной медицинской лаборатории, результат будет готов примерно через сутки.
#PROMO_BLOCK#Продукты, содержащие витамин D
Витамин D может поступать в организм малыша вместе с едой, прогулками в солнечную погоду, а также в виде лекарственных препаратов. Правильное и сбалансированное питание — одна из основ здоровья ребенка и его мамы, поэтому очень важно проводить больше времени на свежем воздухе в хорошую погоду, а также употреблять полезные продукты, богатые витаминами.
Продукты, содержащие витамин D:
-
рыба жирных сортов и рыбий жир;
-
яйца;
-
говяжья печень;
-
молочные продукты: молоко, сливочное масло, сметана.
Однако следует отметить, что в обычном молоке витамина D не много, но благодаря специальной технологии в линейке молочных продуктов Valio, представлено безлактозное молоко, обогащенное этим витамином.
Идеальное питание для крохи — грудное молоко. Но у некоторых мам лактация прекращается раньше, чем малышу исполняется полгода — а именно столько желательно кормить ребенка грудью, чтобы у него сформировался достаточно крепкий иммунитет. В подобной ситуации лучше обратиться за помощью к педиатру и вместе с доктором подобрать качественную молочную смесь.
Адаптированные молочные смеси Valio Baby по своему составу очень близки к материнскому молоку. Они содержат витамины, минералы и Омега-кислоты, которые нужны для полноценного развития малыша. В том числе — витамин D3, необходимый для хорошего усвоения кальция и фосфора, ценный компонент для профилактики рахита у малышей. Витамин D3 нужен для правильного формирования костей, создания крепкого иммунитета и поддержки нервной системы ребенка. Детское питание Valio Baby может стать надежным подспорьем для мамы с первых дней жизни малютки и вплоть до полного перехода на «взрослую» пищу.
Когда проводить анализы и как лечить
Abstract
Недавние данные о нескелетных эффектах витамина D в сочетании с признанием того, что дефицит витамина D является обычным явлением, возродили интерес к этому гормону. Витамин D вырабатывается кожей, подвергающейся ультрафиолетовому излучению B, или получен из пищевых источников, включая добавки. К людям, обычно подверженным риску дефицита витамина D, относятся люди с недостаточным пребыванием на солнце, ограниченным пероральным приемом или нарушением всасывания в кишечнике.Достаточность витамина D лучше всего определять путем измерения концентрации 25-гидроксивитамина D в крови. Среднесуточное потребление витамина D среди населения в целом и текущие контрольные значения потребления с пищей часто недостаточны для поддержания оптимального уровня витамина D. Клиницисты могут порекомендовать добавки, но не знают, как выбрать оптимальную дозу и тип витамина D и как использовать тесты для контроля терапии. В этом обзоре описаны стратегии профилактики, диагностики и лечения дефицита витамина D у взрослых.
AI = адекватное потребление; ХБП = хроническая болезнь почек; D2 = витамин D 2 ; D3 = витамин D 3 ; 1,25 (OH) 2D = 1,25-дигидроксивитамин D; HPT = гиперпаратиреоз; 25 (OH) D = 25-гидроксивитамин D; ПТГ = паратироидный гормон; UVB = ультрафиолет B
Витамин D был признан за его роль в гомеостазе кальция и здоровье костей с момента его обнаружения в 1921 году. 1 Даже в этом случае от 25% до 50% или более пациентов, обычно встречающихся в клинической практике, испытывают дефицит Витамин Д.Недавние успехи в биохимической оценке, терапевтические цели в отношении питания с витамином D для оптимального здоровья костей и связь дефицита витамина D с нескелетными заболеваниями возродили интерес к этому гормону.
Витамин D состоит из 2 биоэквивалентных форм. Витамин D 2 (D 2 ), также известный как эргокальциферол, получают из пищевых растительных источников и пероральных добавок. Витамин D 3 (D 3 ), также известный как холекальциферол, получают, главным образом, при воздействии на кожу ультрафиолетового излучения B (UVB) на солнечном свету, при приеме внутрь таких источников пищи, как жирная рыба и продукты с различной степенью обогащения (молоко, соки, маргарины, йогурты, злаки и соя) и пероральные добавки.Помимо богатых источников, таких как жирная рыба, содержание витамина D в большинстве продуктов составляет от 50 до 200 МЕ на порцию. Это значение сильно варьируется в зависимости от региона мира, потому что обогащение значительно улучшает доступность витамина D с пищей. И D 2 , и D 3 биологически инертны. После всасывания из кишечника они метаболизируются в печени до 25-гидроксивитамина D [25 (OH) D], состоящего из 25 (OH) D 2 и 25 (OH) D 3 ; 25 (OH) D (также называемый кальцидиолом) впоследствии превращается в 1,25-дигидроксивитамин D [1,25 (OH) 2 D], также известный как кальцитриол, в почках и выделяет другие ткани под действием Фермент 1α-гидроксилаза.Преимущественные эффекты витамина D проявляются через эндокринные и аутокринные действия кальцитриола через активацию рецептора витамина D в клетках.
ТЕСТИРОВАНИЕ И ИНТЕРПРЕТАЦИЯ СТАТУСА ВИТАМИНА D
Насколько распространен дефицит витамина D и кто подвергается риску?
Во всем мире естественные пищевые источники витамина D ограничены, а обогащение пищевых продуктов необязательно, непоследовательно, неадекватно или отсутствует. Таким образом, для большинства людей витамин D в основном получается кожным путем при воздействии солнца.Тем не менее, многие переменные влияют на количество УФ-В от солнечного света, попадающего на кожу, и на его эффективность. К ним относятся время суток, сезон, широта, высота над уровнем моря, одежда, использование солнцезащитного крема, пигментация и возраст. В Миннесоте в 2008 году менее половины дней в полдень обеспечивали достаточное количество солнечного ультрафиолетового излучения для воздействия на кожную выработку витамина D. 2 Даже те, кто обычно живет в солнечном климате, обычно испытывают дефицит витамина D, вероятно, из-за культурных привычек и / или одежды. 3 Даже при регулярном воздействии солнечного света у пожилых людей через кожу выделяется на 75% меньше D 3 , чем у молодых людей. 4 Дальнейшими препятствиями на пути кожного производства витамина D являются текущие кампании общественного здравоохранения, пропагандирующие использование солнцезащитных кремов, как рекомендует Американская академия дерматологии (http://www.aad.org/forms/policies/ps.aspx, по состоянию на 24 декабря, 2009 г.). К сожалению, известно, что обычно рекомендуемых ежедневных приемов витамина D недостаточно, если воздействие солнечного света ограничено. 5
Дефицит витамина D встречается чаще, чем считалось ранее. Центры по контролю и профилактике заболеваний сообщил, что процент взрослых, достигших достаточности витамина D, определяемой 25 (OH) D, равной не менее 30 нг / мл (чтобы преобразовать в нмоль / л, умножить на 2,496), снизился примерно с 60% в 1988-1994 годах до примерно 30% в 2001–2004 гг. Среди белых и примерно от 10% до примерно 5% среди афроамериканцев за это же время. Кроме того, было обнаружено, что у большего числа людей наблюдается серьезный дефицит витамина D [25 (OH) D <10 нг / мл]. 6 Даже при использовании консервативного определения дефицита витамина D многие пациенты, обычно встречающиеся в клинической практике, будут испытывать дефицит витамина D, как показано на рис.
ТАБЛИЦА 1.
Распространенность дефицита витамина D в популяциях часто встречающихся клинических пациентов
Кого следует обследовать на дефицит витамина D?
Хотя дефицит витамина D широко распространен, измерение уровня 25 (OH) D в сыворотке дорого, и универсальный скрининг не поддерживается.Тем не менее, тестирование витамина D может принести пользу людям с риском серьезного дефицита () или тем, у кого лабораторные или рентгенологические данные обычно связаны с дефицитом витамина D (). У этих пациентов знание уровня 25 (OH) D в крови обеспечивает точную оценку запасов витамина D в организме, помогает определить потребность в терапии витамином D и может помочь определить эффективную дозу. В качестве альтернативы, эмпирический прием добавок витамина D без тестирования может быть оправдан для пациентов, у которых нет явных факторов риска или признаков дефицита, но считается, что они имеют недостаточное пребывание на солнце или диетическое питание.
ТАБЛИЦА 2.
Клинические факторы риска дефицита витамина D
ТАБЛИЦА 3.
Лабораторные и рентгенографические данные, указывающие на возможный дефицит витамина D
Дефицит витамина D может способствовать потере костной массы из-за снижения опосредованного витамином D всасывания кальция в кишечнике и, как следствие, вторичный гиперпаратиреоз (HPT). Добавки витамина D могут улучшить мышечную силу и снизить частоту падений примерно на 50%. 7 Таким образом, пациенты с низкой минеральной плотностью костной ткани или предшествующим переломом скелета с малой ударной нагрузкой (хрупкостью) и пациенты с риском падения должны быть обследованы на дефицит витамина D, чтобы снизить риск всех типов переломов скелета. 8,9
У пациентов с хронической болезнью почек (ХБП) снижена конверсия 25 (OH) D в 1,25 (OH) 2 D в результате нарушения активности почечной 1-α-гидроксилазы. Это способствует вторичному HPT и метаболическому заболеванию костей. Наложенный дефицит питательных веществ может усугубить вторичный HPT как напрямую (в результате низкого уровня витамина D), так и косвенно (в результате нарушения всасывания кальция в кишечнике, опосредованного витамином D). Пациенты с ХБП I — III стадии должны пройти обследование и получать витамин D по мере необходимости для достижения оптимального уровня 25 (OH) D в дополнение к изменению потребления кальция и фосфата.Новые данные ставят под сомнение наше понимание здоровья костей и сосудов на стадиях ХБП от IV до V, так что витамин D, кальцитриол или аналоги витамина D следует использовать в соответствии с действующими рекомендациями по ХБП и под руководством нефролога.
Было предложено, чтобы клиницисты в плановом порядке проверяли гиповитаминоз D у пациентов с опорно-двигательными симптомами, такими как боль в костях, миалгии и общая слабость, поскольку эти симптомы часто связаны с гиповитаминозом D и могут быть ошибочно диагностированы как фибромиалгия, хроническая усталость, возрастная слабость или даже депрессия. 10 Некоторые исследования и многочисленные анекдотические наблюдения сообщают о дефиците витамина D у 80–90% детей и взрослых с болью, миалгиями и слабостью. 11 Однако несколько высококачественных интервенционных исследований подтверждают причинную связь между дефицитом витамина D и болью. Кроме того, статус витамина D может быть суррогатным маркером плохого состояния питания, так что высокая распространенность дефицита витамина D в этих группах населения может отражать неоптимальное питание и отсутствие активности на свежем воздухе, связанное с хроническим заболеванием.Действительно, недавнее рандомизированное слепое плацебо-контролируемое исследование не показало никакой пользы от приема витамина D при таких симптомах. 12 Роль тестирования витамина D у беременных или кормящих женщин может быть уточнена данными текущих интервенционных исследований.
Какой тест лучше всего измеряет статус витамина D?
Витамин D, попадающий внутрь и вырабатываемый кожей, быстро превращается в 25 (OH) D, но в сыворотке только часть 25 (OH) D превращается в его активный метаболит 1,25 (OH) 2 D.Таким образом, измерение общего уровня 25 (OH) D является лучшим тестом для оценки запасов витамина D в организме. Общий уровень 25 (OH) D позволяет диагностировать и контролировать дефицит витамина D, тогда как количественное определение 25 (OH) Фракции D 2 и 25 (OH) D 3 могут облегчить мониторинг лечения. Например, у пациентов без клинического улучшения после приема добавок D 2 или D 3 отсутствие увеличения соответствующих 25 (OH) D 2 или 25 (OH) D 3 и всего 25 (OH) D уровни могут указывать на неадекватное дозирование, несоблюдение или нарушение всасывания.Некоторые лабораторные анализы на витамин D не могут различить 25 (OH) D 2 и 25 (OH) D 3 и будут сообщать только общий уровень 25 (OH) D. Некоторые лабораторные анализы недооценивают метаболиты D 2 , что может привести к появлению неэффективных добавок D 2 .
У людей со здоровыми почками и костями нормальный уровень кальция и фосфора в сыворотке поддерживается преимущественно за счет взаимодействия двух гормонов: паратиреоидного гормона (ПТГ) и кальцитриола.В условиях дефицита витамина D вторичный HPT вызывает как высвобождение кальция, хранящегося в кости, так и резорбцию кальция почками для поддержания нормального уровня кальция и фосфора в сыворотке. Таким образом, дефицит витамина D обычно сопровождается нормальным уровнем кальция и фосфора в крови, высоким-нормальным или повышенным уровнем ПТГ, нормальным или повышенным уровнем общей щелочной фосфатазы, низкой скоростью выведения кальция за 24 часа с мочой и низким уровнем общей щелочной фосфатазы. 25 (ОН) Д. Пациенты с тяжелым и длительным дефицитом витамина D могут иметь явную гипокальциемию и / или гипофосфатемию, но это исключение.Клиницисты не должны измерять уровни 1,25 (OH) 2 D для диагностики гиповитаминоза D. Это может привести к ошибочной интерпретации статуса витамина D, поскольку в результате уровни кальцитриола часто нормальны или даже повышены у пациентов с дефицитом витамина D. повышенных уровней ПТГ.
Что такое оптимальный уровень 25 (OH) D?
Сообщается о широком «оптимальном» диапазоне для 25 (OH) D (25-80 нг / мл), и существуют разногласия в отношении определений недостаточности витамина D (иногда сообщается как <30 нг / мл) и дефицита. (<20 нг / мл).Слабый или умеренный дефицит может быть связан с остеопорозом и / или вторичным HPT. Тяжелый дефицит может привести к неспособности минерализовать новообразованный остеоид в кости, что приводит к рахиту у детей и остеомаляции у взрослых. Большинство клеток имеют рецепторы витамина D. Последствия дефицита витамина D для других органов, кроме костей, полностью не изучены. но может включать нарушение иммунитета, повышенный аутоиммунитет, миопатию, сахарный диабет и повышенный риск рака толстой кишки, груди и простаты. 13 Более высокий уровень витамина D также связан с увеличением продолжительности жизни. 14,15 Таким образом, оптимальный уровень витамина D может зависеть от рассматриваемого состояния здоровья. Уровни витамина D в них представлены медицинскими лабораториями Mayo и представляют собой клинические значения для принятия решений, которые применимы к мужчинам и женщинам всех возрастов, а не референтные значения для населения.
ТАБЛИЦА 4.
Референсные диапазоны медицинских лабораторий Mayo для общего содержания 25-гидроксивитамина D [25 (OH) D] в сыворотке крови a
Референсные диапазоны популяции для витамина D широко варьируются в зависимости от этнического происхождения, возраста, географического положения численность населения и сезон отбора проб.В частности, в районах северных широт до 73% населения могут иметь уровни ниже 20 нг / мл зимой. 16 Таким образом, важно знать, что на уровень витамина D влияют как географические, так и сезонные колебания, и что человек с «оптимальным» уровнем летом вполне может стать «дефицитным» зимой без каких-либо изменений в диете. и в результате изменения солнечного света.
КАК ПРЕДОТВРАТИТЬ И ЛЕЧИТЬ ДЕФИЦИТ ВИТАМИНА D
Многие пациенты и врачи считают, что адекватное потребление витамина D можно получить только с помощью диеты.Это предположение ошибочно. За исключением жирной рыбы, содержание витамина D в большинстве пищевых продуктов, включая обогащенные молочные продукты, относительно низкое или отсутствует. Даже некоторые молочные продукты в США не обогащены, поэтому важно читать этикетки на пищевых продуктах, чтобы убедиться, что они содержат витамин D.
Добавки витамина D безопасны 17 и недороги, но дефицит витамина D часто остается недиагностированным или недостаточно лечится. Возможные объяснения этого несоответствия включают (1) рекомендованное адекватное потребление (AI) витамина D в зависимости от возраста было установлено до публикации исследований, предполагающих, что уровни 25 (OH) D более 30 нг / мл необходимы для обеспечения подавления ПТГ в нормальный диапазон; (2) существующий AI для витамина D можно легко удовлетворить с помощью диеты и / или ежедневного приема поливитаминов, 18 , но этот уровень потребления все еще может быть недостаточным для достижения оптимальных уровней у многих людей, особенно тех, кто находится в группе риска; и (3) врачам может быть неудобно рекомендовать большие дозы витамина D.Этот страх обычно не заслуживает внимания, учитывая небольшое количество сообщений о токсичности витамина D по сравнению с обширной литературой о дефиците витамина D. Редкость сообщений о токсичности витамина D можно частично объяснить способностью почек ограничивать выработку активного кальцитриола. Повышенные уровни кальцитриола подавляют ПТГ как напрямую (через элемент ответа на витамин D в гене PTH ), так и косвенно (за счет увеличения всасывания кальция в кишечнике), вызывая снижение выработки кальцитриола в почках.Активность 24-гидроксилазы почек дополнительно ограничивает доступность кальцитриола, создавая инертные метаболиты кальцитриола (1,24,25-тригидроксивитамин D) и кальцидиола (24,25-дигидроксивитамин D). Ген 24-гидроксилазы находится под транскрипционным контролем кальцитриола, тем самым обеспечивая жесткую отрицательную обратную связь.
Витамин D
2 Против витамина D 3 Добавки: сколько достаточно?И D 2 (эргокальциферол), и D 3 (холекальциферол) доступны в качестве пищевых добавок.Относительная эффективность D 2 по сравнению с D 3 у людей продолжает обсуждаться, хотя оба, по-видимому, эффективны для предотвращения или лечения заболевания при условии, что достигается адекватный общий уровень 25 (OH) D в крови. Различная эффективность D 2 по сравнению с D 3 может быть связана в первую очередь с различиями в периоде полувыведения из сыворотки и клинически значима для дозирования и частоты мониторинга. Однократная доза в 50000 МЕ D 2 или D 3 вызывает аналогичное увеличение общей концентрации 25 (OH) D, но очевидный более длительный период полувыведения D 3 предполагает, что может потребоваться менее частое дозирование. . 19 Исследование ежедневного дозирования 1000 МЕ D 2 по сравнению с D 3 не показало разницы в каком-либо результирующем уровне витамина D [25 (OH) D 2 , 25 (OH) D 3 или всего 25 (ОН) D]. 20 Однако недавнее исследование, сравнивающее 1600 МЕ D 2 один раз в день с 1600 МЕ 3 один раз в день и 50000 МЕ 2 один раз в месяц и 50000 МЕ 3 один раз в месяц, показало, что D 3 превосходит его в том, что он показал немного более высокие уровни 25 (OH) D 3 в конце 1 года.Важным предостережением этого исследования было то, что средний общий уровень 25 (OH) D в начале исследования уже находился в пределах нормы (33 нг / мл), и пациенты с гиповитаминозом D могут реагировать по-разному. 21 Мы рекомендуем использовать D 3 , особенно если дозирование нечасто (т.е. реже одного раза в неделю). Одной из ситуаций, в которой может быть предпочтительным D 2 , является вегетарианская или веганская диета. Рекомендуется принимать как D 2 , так и D 3 с пищей, содержащей жир, чтобы обеспечить максимальное всасывание.
С 1997 года Совет по пищевым продуктам и питанию рекомендовал AI витамина D от 200 до 600 МЕ / день. 18 Считается, что ИИ удовлетворяет потребности всех людей, но «отсутствие данных или неопределенность в данных» ограничивают возможность уверенного определения рекомендуемой суточной нормы. AI для витамина D основан на поддержании общего уровня 25 (OH) D в сыворотке не менее 11 нг / мл. 18 Хотя эти рекомендации являются основанием для определения количества витамина D, используемого для обогащения пищевых продуктов и содержащегося во многих добавках, широко признано, что они устарели. 22 В 2010 году ожидается пересмотр диетических рекомендаций Института медицины.
Сколько витамина D необходимо для коррекции тяжелого дефицита витамина D (<10 нг / мл)? Хотя это и не подтверждено клиническими испытаниями, обычно применяемая стратегия заключается в назначении «ударной дозы» (например, 50 000 МЕ витамина D перорально один раз в неделю в течение 2-3 месяцев или 3 раза в неделю в течение 1 месяца). Обзор алгоритмов множественной нагрузки показал, что минимальная общая доза 600000 МЕ лучше всего предсказывала уровень 25 (OH) D в конце лечения выше 30 нг / мл. 23 Важно отметить, что ни у одного из обследованных пациентов не развилось гиперкальциемии. При слабом и умеренном дефиците (11-25 нг / мл) может быть эффективным более короткий интервал лечения или более низкая доза. Хотя для лечения дефицита витамина D можно использовать множество различных стратегий, обычным упущением в управлении является прекращение лечения или обеспечение неадекватной поддерживающей дозировки витамина D, как только уровень 25 (OH) D достигнет оптимального диапазона. Независимо от начальной терапии витамином D и при условии отсутствия изменений в образе жизни или диете, во избежание рецидивирующего дефицита потребуется поддерживающая / профилактическая суточная доза от 800 до 2000 МЕ или более (). 24 Поддерживающая доза, составляющая в среднем 2000 МЕ / сут, соответствует текущим руководящим принципам безопасных верхних пределов и намного ниже безопасных верхних пределов, о которых сообщают другие. 17
Особого упоминания заслуживают пациенты с мальабсорбцией, нуждающиеся в зондовом или парентеральном питании. Пациенты, получающие зондовое питание (но без мальабсорбции), имеют требования к дозировке витамина D, аналогичные тем, которые получают пероральный прием. Однако капсулы с эргокальциферолом содержат D 2 в масле, которое может закупорить зонд для кормления, поэтому их не следует использовать.Капсулы и таблетки холекальциферола содержат D 3 в виде порошка и могут использоваться, не забивая питательную трубку. Пациентам с мальабсорбцией часто требуется повышенная поддерживающая доза витамина D. Например, пациентам с процедурой обходного желудочного анастомоза с нарушением всасывания может потребоваться поддерживающая доза 50 000 МЕ D 2 или D 3 от одного раза в неделю до так же часто, как и ежедневно, для поддержания достаточности. Стандартные поливитаминные препараты для внутривенного парентерального питания содержат только 200 МЕ, дозу, которая помогает поддерживать нормальный уровень 25 (OH) D в краткосрочной перспективе, но не может устранить дефицит витамина D.При крайних состояниях мальабсорбции воздействие УФ-В (например, солнечный свет или фототерапия) может быть эффективным для тех, кто не реагирует на большие пероральные дозы. 25 Витамин D для внутримышечного введения не продается в США; однако его можно смешивать в специализированных аптеках для ограниченного местного применения. 26
ЗНАЧЕНИЕ ТОКСИЧНОСТИ КАЛЬЦИЯ И ВИТАМИНА D
Какую роль играет Calcium Nutrition?
Поддержание нормального уровня кальция в сыворотке крови является результатом множества взаимосвязанных процессов, включая всасывание кальция в кишечнике, поглощение и высвобождение кальция из скелета, а также обработку кальция почками.Как отмечалось ранее, витамин D играет решающую роль в каждом из этих процессов. Гиповитаминоз D ухудшает всасывание кальция в кишечнике и приводит к вторичному HPT и риску потери костной массы. Heaney et al., , 27, обнаружили, что максимальное всасывание кальция у мужчин происходит, когда уровень 25 (OH) D находится в диапазоне от 30 до 40 нг / мл, что соответствует уровням витамина D, необходимым для подавления ПТГ. Однако даже при наличии достаточного количества витамина D неадекватное пероральное потребление кальция может вызвать вторичный HPT. Руководящие принципы Национального фонда остеопороза рекомендуют мужчинам и женщинам моложе 50 лет потреблять 1000 мг элементарного кальция в день, а лицам старше 50 лет — 1200 мг / день (http: // www.nof.org/prevention/calcium_and_VitaminD.htm, по состоянию на 24 декабря 2009 г.).
Клиницисты должны помнить о нескольких важных предостережениях при рассмотрении вопроса о добавках кальция.
Во-первых, от 500 до 600 мг элементарного кальция может быть эффективно абсорбировано в любой разовой дозе, при этом избыток кальция не всасывается через кишечник.
Во-вторых, кислотность желудочного сока необходима для усвоения кальция. Однако сообщается, что даже у пациентов с ахлоргидрией всасывание кальция происходит в достаточной степени, если принимать его во время еды.Для пациентов с ахлоргидрией из-за уменьшения желудка или бариатрической хирургии или во время терапии, подавляющей кислоту желудочного сока (например, использование ингибитора протеиновой помпы), добавление кальция с более кислым цитратом кальция предпочтительнее, чем карбонат кальция. Однако цитрат кальция может закупоривать питательные трубки, и его не следует вводить через питательные трубки.
В-третьих, при достаточности витамина D примерно 30% потребляемого кальция обычно усваивается независимо от диеты или источника добавок. 27 Таким образом, если 1000 мг кальция проглочено и 30% (300 мг) абсорбировано, и если предположить, что для ежедневного здоровья костей требуется 50 мг, оставшиеся 250 мг будут выводиться почками (нормальное 24-часовое выведение кальция с мочой). приблизительно 100-250 мг / сут). При дефиците витамина D может усваиваться всего 10% поступившего внутрь кальция. Таким образом, экскреция кальция будет низкой (всего 50 мг на дозу 1000 мг). Суточная экскреция кальция с мочой, хотя и обременительна, является эффективным тестом для оценки адекватности потребления кальция и витамина D.При оценке содержания кальция в моче важно отметить, что тиазидные диуретики, литий и диета с низким содержанием натрия снижают почечную экскрецию кальция, тогда как избыточное потребление натрия увеличивает ее.
В-четвертых, как уже отмечалось, низкие уровни 25 (OH) D могут быть связаны с вторичным HPT и аномальной минерализацией костей. Таким образом, повышенный уровень ПТГ, повышенный уровень общей или костной щелочной фосфатазы и низкий уровень кальция в суточной моче должны вызывать у некоторых пациентов подозрение на дефицит витамина D.Например, следует подозревать дефицит витамина D у здорового человека, у которого обнаружен повышенный уровень щелочной фосфатазы, особенно если результаты других тестов на ферменты печени в норме.
Как насчет токсичности витамина D?
Токсичность витамина D не следует диагностировать исключительно на основании повышенного уровня 25 (OH) D; вместо этого его следует признать клиническим синдромом как гипервитаминоза D, так и гиперкальциемии, при котором также часто (хотя и не всегда) встречаются гиперфосфатемия и гиперкальциурия.У пациентов с токсичностью витамина D могут наблюдаться клинические симптомы и признаки гиперкальциемии (например, тошнота, обезвоживание и запор) и гиперкальциурии (например, полиурия и камни в почках). Гипервитаминоз D при отсутствии гиперкальциемии может побудить к дальнейшим исследованиям для оценки этиологии повышенного уровня витамина D; однако, в отличие от гиперкальциемии, это не требует неотложной медицинской помощи. Хотя избыточный прием витамина D может привести к гиперкальциемии, токсичность витамина D крайне редка и обычно возникает только после приема больших доз витамина D (> 10000 МЕ / день) в течение продолжительного периода времени у пациентов с нормальным всасыванием в кишечнике или у пациентов, которые могут быть одновременное употребление обильного, если не чрезмерного, количества кальция.Уровень 25 (OH) D 80 нг / мл — это самый низкий зарегистрированный уровень, связанный с токсичностью у пациентов без первичной ГПТ с нормальной функцией почек. У большинства пациентов с токсичностью витамина D уровень выше 150 нг / мл. 28 Binkley et al. 21 недавно сообщили, что добавление витамина D в дозах 1600 МЕ / день или 50000 МЕ ежемесячно не было связано с какими-либо лабораторными параметрами токсичности [например, 25 (OH) D, ПТГ, костная щелочная фосфатаза и Кальций в суточной моче] и даже не смог повысить общий уровень 25 (OH) D выше 30 нг / мл у 19% участников.
ЗАКЛЮЧЕНИЕ
Витамин D важен для здоровья скелета и не скелета. В настоящее время хорошо известно, что у многих людей уровень витамина D ниже, чем в настоящее время рекомендуется для оптимального здоровья. Во всем мире витамин D преимущественно получают в результате воздействия ультрафиолетового излучения B в форме солнечного света и кожной выработки витамина D. Широта, культурные привычки в одежде, время года, избегание солнца и защита от солнца — все это может ограничить выработку витамина D. Заболевания желудочно-кишечного тракта, печени и почек могут быть связаны с низким уровнем витамина D, но гиповитаминоз D чаще всего возникает из-за недостаточного потребления.Гиповитаминоз D, возникший в результате отсутствия воздействия ультрафиолета B, нелегко исправить одним только диетическим приемом без добавок. Обогащение пищевых продуктов витамином D основано на устаревших рекомендациях по ежедневному ИО. Добавки с 800-1000 МЕ / сут витамина D или 50 000 МЕ в месяц безопасны для большинства людей и могут обеспечить уровни витамина D в оптимальном диапазоне. Это потребление находится в пределах рекомендованного в настоящее время безопасного верхнего допустимого предела для витамина D — 2000 МЕ / день для людей в возрасте от 1 года и старше.Ожидается, что в 2010 г. будут опубликованы пересмотренные рекомендуемые значения потребления витамина D с пищей, которые необходимы как для пациентов, так и для врачей. , в сочетании с признанием того, что дефицит витамина D является обычным явлением, возродили интерес к этому гормону. Витамин D вырабатывается кожей, подвергающейся ультрафиолетовому излучению B, или получен из пищевых источников, включая добавки.К людям, обычно подверженным риску дефицита витамина D, относятся люди с недостаточным пребыванием на солнце, ограниченным пероральным приемом или нарушением всасывания в кишечнике. Достаточность витамина D лучше всего определять путем измерения концентрации 25-гидроксивитамина D в крови. Среднесуточное потребление витамина D среди населения в целом и текущие контрольные значения потребления с пищей часто недостаточны для поддержания оптимального уровня витамина D. Клиницисты могут порекомендовать добавки, но не знают, как выбрать оптимальную дозу и тип витамина D и как использовать тесты для контроля терапии.В этом обзоре описаны стратегии профилактики, диагностики и лечения дефицита витамина D у взрослых.
AI = адекватное потребление; ХБП = хроническая болезнь почек; D2 = витамин D 2 ; D3 = витамин D 3 ; 1,25 (OH) 2D = 1,25-дигидроксивитамин D; HPT = гиперпаратиреоз; 25 (OH) D = 25-гидроксивитамин D; ПТГ = паратироидный гормон; UVB = ультрафиолет B
Витамин D был признан за его роль в гомеостазе кальция и здоровье костей с момента его обнаружения в 1921 году. 1 Даже в этом случае от 25% до 50% или более пациентов, обычно встречающихся в клинической практике, испытывают дефицит витамина D. Последние достижения в области биохимической оценки, терапевтических целей в отношении питания с витамином D для оптимального здоровья костей и ассоциации с дефицитом витамина D. при нескелетных заболеваниях возродился интерес к этому гормону.
Витамин D состоит из 2 биоэквивалентных форм. Витамин D 2 (D 2 ), также известный как эргокальциферол, получают из пищевых растительных источников и пероральных добавок.Витамин D 3 (D 3 ), также известный как холекальциферол, получают, главным образом, при воздействии на кожу ультрафиолетового излучения B (UVB) на солнечном свету, при приеме внутрь таких источников пищи, как жирная рыба и продукты с различной степенью обогащения (молоко, соки, маргарины, йогурты, злаки и соя) и пероральные добавки. Помимо богатых источников, таких как жирная рыба, содержание витамина D в большинстве продуктов составляет от 50 до 200 МЕ на порцию. Это значение сильно варьируется в зависимости от региона мира, потому что обогащение значительно улучшает доступность витамина D с пищей.И D 2 , и D 3 биологически инертны. После всасывания из кишечника они метаболизируются в печени до 25-гидроксивитамина D [25 (OH) D], состоящего из 25 (OH) D 2 и 25 (OH) D 3 ; 25 (OH) D (также называемый кальцидиолом) впоследствии превращается в 1,25-дигидроксивитамин D [1,25 (OH) 2 D], также известный как кальцитриол, в почках и выделяет другие ткани под действием Фермент 1α-гидроксилаза. Преимущественные эффекты витамина D проявляются через эндокринные и аутокринные действия кальцитриола через активацию рецептора витамина D в клетках.
ТЕСТИРОВАНИЕ И ИНТЕРПРЕТАЦИЯ СТАТУСА ВИТАМИНА D
Насколько распространен дефицит витамина D и кто подвергается риску?
Во всем мире естественные пищевые источники витамина D ограничены, а обогащение пищевых продуктов необязательно, непоследовательно, неадекватно или отсутствует. Таким образом, для большинства людей витамин D в основном получается кожным путем при воздействии солнца. Тем не менее, многие переменные влияют на количество УФ-В от солнечного света, попадающего на кожу, и на его эффективность.К ним относятся время суток, сезон, широта, высота над уровнем моря, одежда, использование солнцезащитного крема, пигментация и возраст. В Миннесоте в 2008 году менее половины дней в полдень обеспечивали достаточное количество солнечного ультрафиолетового излучения для воздействия на кожную выработку витамина D. 2 Даже те, кто обычно живет в солнечном климате, обычно испытывают дефицит витамина D, вероятно, из-за культурных привычек и / или одежды. 3 Даже при регулярном воздействии солнечного света у пожилых людей через кожу выделяется на 75% меньше D 3 , чем у молодых людей. 4 Дальнейшими препятствиями на пути кожного производства витамина D являются текущие кампании общественного здравоохранения, пропагандирующие использование солнцезащитных кремов, как рекомендует Американская академия дерматологии (http://www.aad.org/forms/policies/ps.aspx, по состоянию на 24 декабря, 2009 г.). К сожалению, известно, что обычно рекомендуемых ежедневных приемов витамина D недостаточно, если воздействие солнечного света ограничено. 5
Дефицит витамина D встречается чаще, чем считалось ранее. Центры по контролю и профилактике заболеваний сообщил, что процент взрослых, достигших достаточности витамина D, определяемой 25 (OH) D, составляет не менее 30 нг / мл (чтобы преобразовать в нмоль / л, умножьте на 2.496) снизилась с примерно 60% в 1988–1994 годах до примерно 30% в 2001–2004 годах среди белых и с примерно 10% до примерно 5% среди афроамериканцев за это же время. Кроме того, было обнаружено, что у большего числа людей наблюдается серьезный дефицит витамина D [25 (OH) D <10 нг / мл]. 6 Даже при использовании консервативного определения дефицита витамина D многие пациенты, обычно встречающиеся в клинической практике, будут испытывать дефицит витамина D, как показано на рис.
ТАБЛИЦА 1.
Распространенность дефицита витамина D в популяциях часто встречающихся клинических пациентов
Кого следует обследовать на дефицит витамина D?
Хотя дефицит витамина D широко распространен, измерение уровня 25 (OH) D в сыворотке дорого, и универсальный скрининг не поддерживается.Тем не менее, тестирование витамина D может принести пользу людям с риском серьезного дефицита () или тем, у кого лабораторные или рентгенологические данные обычно связаны с дефицитом витамина D (). У этих пациентов знание уровня 25 (OH) D в крови обеспечивает точную оценку запасов витамина D в организме, помогает определить потребность в терапии витамином D и может помочь определить эффективную дозу. В качестве альтернативы, эмпирический прием добавок витамина D без тестирования может быть оправдан для пациентов, у которых нет явных факторов риска или признаков дефицита, но считается, что они имеют недостаточное пребывание на солнце или диетическое питание.
ТАБЛИЦА 2.
Клинические факторы риска дефицита витамина D
ТАБЛИЦА 3.
Лабораторные и рентгенографические данные, указывающие на возможный дефицит витамина D
Дефицит витамина D может способствовать потере костной массы из-за снижения опосредованного витамином D всасывания кальция в кишечнике и, как следствие, вторичный гиперпаратиреоз (HPT). Добавки витамина D могут улучшить мышечную силу и снизить частоту падений примерно на 50%. 7 Таким образом, пациенты с низкой минеральной плотностью костной ткани или предшествующим переломом скелета с малой ударной нагрузкой (хрупкостью) и пациенты с риском падения должны быть обследованы на дефицит витамина D, чтобы снизить риск всех типов переломов скелета. 8,9
У пациентов с хронической болезнью почек (ХБП) снижена конверсия 25 (OH) D в 1,25 (OH) 2 D в результате нарушения активности почечной 1-α-гидроксилазы. Это способствует вторичному HPT и метаболическому заболеванию костей. Наложенный дефицит питательных веществ может усугубить вторичный HPT как напрямую (в результате низкого уровня витамина D), так и косвенно (в результате нарушения всасывания кальция в кишечнике, опосредованного витамином D). Пациенты с ХБП I — III стадии должны пройти обследование и получать витамин D по мере необходимости для достижения оптимального уровня 25 (OH) D в дополнение к изменению потребления кальция и фосфата.Новые данные ставят под сомнение наше понимание здоровья костей и сосудов на стадиях ХБП от IV до V, так что витамин D, кальцитриол или аналоги витамина D следует использовать в соответствии с действующими рекомендациями по ХБП и под руководством нефролога.
Было предложено, чтобы клиницисты в плановом порядке проверяли гиповитаминоз D у пациентов с опорно-двигательными симптомами, такими как боль в костях, миалгии и общая слабость, поскольку эти симптомы часто связаны с гиповитаминозом D и могут быть ошибочно диагностированы как фибромиалгия, хроническая усталость, возрастная слабость или даже депрессия. 10 Некоторые исследования и многочисленные анекдотические наблюдения сообщают о дефиците витамина D у 80–90% детей и взрослых с болью, миалгиями и слабостью. 11 Однако несколько высококачественных интервенционных исследований подтверждают причинную связь между дефицитом витамина D и болью. Кроме того, статус витамина D может быть суррогатным маркером плохого состояния питания, так что высокая распространенность дефицита витамина D в этих группах населения может отражать неоптимальное питание и отсутствие активности на свежем воздухе, связанное с хроническим заболеванием.Действительно, недавнее рандомизированное слепое плацебо-контролируемое исследование не показало никакой пользы от приема витамина D при таких симптомах. 12 Роль тестирования витамина D у беременных или кормящих женщин может быть уточнена данными текущих интервенционных исследований.
Какой тест лучше всего измеряет статус витамина D?
Витамин D, попадающий внутрь и вырабатываемый кожей, быстро превращается в 25 (OH) D, но в сыворотке только часть 25 (OH) D превращается в его активный метаболит 1,25 (OH) 2 D.Таким образом, измерение общего уровня 25 (OH) D является лучшим тестом для оценки запасов витамина D в организме. Общий уровень 25 (OH) D позволяет диагностировать и контролировать дефицит витамина D, тогда как количественное определение 25 (OH) Фракции D 2 и 25 (OH) D 3 могут облегчить мониторинг лечения. Например, у пациентов без клинического улучшения после приема добавок D 2 или D 3 отсутствие увеличения соответствующих 25 (OH) D 2 или 25 (OH) D 3 и всего 25 (OH) D уровни могут указывать на неадекватное дозирование, несоблюдение или нарушение всасывания.Некоторые лабораторные анализы на витамин D не могут различить 25 (OH) D 2 и 25 (OH) D 3 и будут сообщать только общий уровень 25 (OH) D. Некоторые лабораторные анализы недооценивают метаболиты D 2 , что может привести к появлению неэффективных добавок D 2 .
У людей со здоровыми почками и костями нормальный уровень кальция и фосфора в сыворотке поддерживается преимущественно за счет взаимодействия двух гормонов: паратиреоидного гормона (ПТГ) и кальцитриола.В условиях дефицита витамина D вторичный HPT вызывает как высвобождение кальция, хранящегося в кости, так и резорбцию кальция почками для поддержания нормального уровня кальция и фосфора в сыворотке. Таким образом, дефицит витамина D обычно сопровождается нормальным уровнем кальция и фосфора в крови, высоким-нормальным или повышенным уровнем ПТГ, нормальным или повышенным уровнем общей щелочной фосфатазы, низкой скоростью выведения кальция за 24 часа с мочой и низким уровнем общей щелочной фосфатазы. 25 (ОН) Д. Пациенты с тяжелым и длительным дефицитом витамина D могут иметь явную гипокальциемию и / или гипофосфатемию, но это исключение.Клиницисты не должны измерять уровни 1,25 (OH) 2 D для диагностики гиповитаминоза D. Это может привести к ошибочной интерпретации статуса витамина D, поскольку в результате уровни кальцитриола часто нормальны или даже повышены у пациентов с дефицитом витамина D. повышенных уровней ПТГ.
Что такое оптимальный уровень 25 (OH) D?
Сообщается о широком «оптимальном» диапазоне для 25 (OH) D (25-80 нг / мл), и существуют разногласия в отношении определений недостаточности витамина D (иногда сообщается как <30 нг / мл) и дефицита. (<20 нг / мл).Слабый или умеренный дефицит может быть связан с остеопорозом и / или вторичным HPT. Тяжелый дефицит может привести к неспособности минерализовать новообразованный остеоид в кости, что приводит к рахиту у детей и остеомаляции у взрослых. Большинство клеток имеют рецепторы витамина D. Последствия дефицита витамина D для других органов, кроме костей, полностью не изучены. но может включать нарушение иммунитета, повышенный аутоиммунитет, миопатию, сахарный диабет и повышенный риск рака толстой кишки, груди и простаты. 13 Более высокий уровень витамина D также связан с увеличением продолжительности жизни. 14,15 Таким образом, оптимальный уровень витамина D может зависеть от рассматриваемого состояния здоровья. Уровни витамина D в них представлены медицинскими лабораториями Mayo и представляют собой клинические значения для принятия решений, которые применимы к мужчинам и женщинам всех возрастов, а не референтные значения для населения.
ТАБЛИЦА 4.
Референсные диапазоны медицинских лабораторий Mayo для общего содержания 25-гидроксивитамина D [25 (OH) D] в сыворотке крови a
Референсные диапазоны популяции для витамина D широко варьируются в зависимости от этнического происхождения, возраста, географического положения численность населения и сезон отбора проб.В частности, в районах северных широт до 73% населения могут иметь уровни ниже 20 нг / мл зимой. 16 Таким образом, важно знать, что на уровень витамина D влияют как географические, так и сезонные колебания, и что человек с «оптимальным» уровнем летом вполне может стать «дефицитным» зимой без каких-либо изменений в диете. и в результате изменения солнечного света.
КАК ПРЕДОТВРАТИТЬ И ЛЕЧИТЬ ДЕФИЦИТ ВИТАМИНА D
Многие пациенты и врачи считают, что адекватное потребление витамина D можно получить только с помощью диеты.Это предположение ошибочно. За исключением жирной рыбы, содержание витамина D в большинстве пищевых продуктов, включая обогащенные молочные продукты, относительно низкое или отсутствует. Даже некоторые молочные продукты в США не обогащены, поэтому важно читать этикетки на пищевых продуктах, чтобы убедиться, что они содержат витамин D.
Добавки витамина D безопасны 17 и недороги, но дефицит витамина D часто остается недиагностированным или недостаточно лечится. Возможные объяснения этого несоответствия включают (1) рекомендованное адекватное потребление (AI) витамина D в зависимости от возраста было установлено до публикации исследований, предполагающих, что уровни 25 (OH) D более 30 нг / мл необходимы для обеспечения подавления ПТГ в нормальный диапазон; (2) существующий AI для витамина D можно легко удовлетворить с помощью диеты и / или ежедневного приема поливитаминов, 18 , но этот уровень потребления все еще может быть недостаточным для достижения оптимальных уровней у многих людей, особенно тех, кто находится в группе риска; и (3) врачам может быть неудобно рекомендовать большие дозы витамина D.Этот страх обычно не заслуживает внимания, учитывая небольшое количество сообщений о токсичности витамина D по сравнению с обширной литературой о дефиците витамина D. Редкость сообщений о токсичности витамина D можно частично объяснить способностью почек ограничивать выработку активного кальцитриола. Повышенные уровни кальцитриола подавляют ПТГ как напрямую (через элемент ответа на витамин D в гене PTH ), так и косвенно (за счет увеличения всасывания кальция в кишечнике), вызывая снижение выработки кальцитриола в почках.Активность 24-гидроксилазы почек дополнительно ограничивает доступность кальцитриола, создавая инертные метаболиты кальцитриола (1,24,25-тригидроксивитамин D) и кальцидиола (24,25-дигидроксивитамин D). Ген 24-гидроксилазы находится под транскрипционным контролем кальцитриола, тем самым обеспечивая жесткую отрицательную обратную связь.
Витамин D
2 Против витамина D 3 Добавки: сколько достаточно?И D 2 (эргокальциферол), и D 3 (холекальциферол) доступны в качестве пищевых добавок.Относительная эффективность D 2 по сравнению с D 3 у людей продолжает обсуждаться, хотя оба, по-видимому, эффективны для предотвращения или лечения заболевания при условии, что достигается адекватный общий уровень 25 (OH) D в крови. Различная эффективность D 2 по сравнению с D 3 может быть связана в первую очередь с различиями в периоде полувыведения из сыворотки и клинически значима для дозирования и частоты мониторинга. Однократная доза в 50000 МЕ D 2 или D 3 вызывает аналогичное увеличение общей концентрации 25 (OH) D, но очевидный более длительный период полувыведения D 3 предполагает, что может потребоваться менее частое дозирование. . 19 Исследование ежедневного дозирования 1000 МЕ D 2 по сравнению с D 3 не показало разницы в каком-либо результирующем уровне витамина D [25 (OH) D 2 , 25 (OH) D 3 или всего 25 (ОН) D]. 20 Однако недавнее исследование, сравнивающее 1600 МЕ D 2 один раз в день с 1600 МЕ 3 один раз в день и 50000 МЕ 2 один раз в месяц и 50000 МЕ 3 один раз в месяц, показало, что D 3 превосходит его в том, что он показал немного более высокие уровни 25 (OH) D 3 в конце 1 года.Важным предостережением этого исследования было то, что средний общий уровень 25 (OH) D в начале исследования уже находился в пределах нормы (33 нг / мл), и пациенты с гиповитаминозом D могут реагировать по-разному. 21 Мы рекомендуем использовать D 3 , особенно если дозирование нечасто (т.е. реже одного раза в неделю). Одной из ситуаций, в которой может быть предпочтительным D 2 , является вегетарианская или веганская диета. Рекомендуется принимать как D 2 , так и D 3 с пищей, содержащей жир, чтобы обеспечить максимальное всасывание.
С 1997 года Совет по пищевым продуктам и питанию рекомендовал AI витамина D от 200 до 600 МЕ / день. 18 Считается, что ИИ удовлетворяет потребности всех людей, но «отсутствие данных или неопределенность в данных» ограничивают возможность уверенного определения рекомендуемой суточной нормы. AI для витамина D основан на поддержании общего уровня 25 (OH) D в сыворотке не менее 11 нг / мл. 18 Хотя эти рекомендации являются основанием для определения количества витамина D, используемого для обогащения пищевых продуктов и содержащегося во многих добавках, широко признано, что они устарели. 22 В 2010 году ожидается пересмотр диетических рекомендаций Института медицины.
Сколько витамина D необходимо для коррекции тяжелого дефицита витамина D (<10 нг / мл)? Хотя это и не подтверждено клиническими испытаниями, обычно применяемая стратегия заключается в назначении «ударной дозы» (например, 50 000 МЕ витамина D перорально один раз в неделю в течение 2-3 месяцев или 3 раза в неделю в течение 1 месяца). Обзор алгоритмов множественной нагрузки показал, что минимальная общая доза 600000 МЕ лучше всего предсказывала уровень 25 (OH) D в конце лечения выше 30 нг / мл. 23 Важно отметить, что ни у одного из обследованных пациентов не развилось гиперкальциемии. При слабом и умеренном дефиците (11-25 нг / мл) может быть эффективным более короткий интервал лечения или более низкая доза. Хотя для лечения дефицита витамина D можно использовать множество различных стратегий, обычным упущением в управлении является прекращение лечения или обеспечение неадекватной поддерживающей дозировки витамина D, как только уровень 25 (OH) D достигнет оптимального диапазона. Независимо от начальной терапии витамином D и при условии отсутствия изменений в образе жизни или диете, во избежание рецидивирующего дефицита потребуется поддерживающая / профилактическая суточная доза от 800 до 2000 МЕ или более (). 24 Поддерживающая доза, составляющая в среднем 2000 МЕ / сут, соответствует текущим руководящим принципам безопасных верхних пределов и намного ниже безопасных верхних пределов, о которых сообщают другие. 17
Особого упоминания заслуживают пациенты с мальабсорбцией, нуждающиеся в зондовом или парентеральном питании. Пациенты, получающие зондовое питание (но без мальабсорбции), имеют требования к дозировке витамина D, аналогичные тем, которые получают пероральный прием. Однако капсулы с эргокальциферолом содержат D 2 в масле, которое может закупорить зонд для кормления, поэтому их не следует использовать.Капсулы и таблетки холекальциферола содержат D 3 в виде порошка и могут использоваться, не забивая питательную трубку. Пациентам с мальабсорбцией часто требуется повышенная поддерживающая доза витамина D. Например, пациентам с процедурой обходного желудочного анастомоза с нарушением всасывания может потребоваться поддерживающая доза 50 000 МЕ D 2 или D 3 от одного раза в неделю до так же часто, как и ежедневно, для поддержания достаточности. Стандартные поливитаминные препараты для внутривенного парентерального питания содержат только 200 МЕ, дозу, которая помогает поддерживать нормальный уровень 25 (OH) D в краткосрочной перспективе, но не может устранить дефицит витамина D.При крайних состояниях мальабсорбции воздействие УФ-В (например, солнечный свет или фототерапия) может быть эффективным для тех, кто не реагирует на большие пероральные дозы. 25 Витамин D для внутримышечного введения не продается в США; однако его можно смешивать в специализированных аптеках для ограниченного местного применения. 26
ЗНАЧЕНИЕ ТОКСИЧНОСТИ КАЛЬЦИЯ И ВИТАМИНА D
Какую роль играет Calcium Nutrition?
Поддержание нормального уровня кальция в сыворотке крови является результатом множества взаимосвязанных процессов, включая всасывание кальция в кишечнике, поглощение и высвобождение кальция из скелета, а также обработку кальция почками.Как отмечалось ранее, витамин D играет решающую роль в каждом из этих процессов. Гиповитаминоз D ухудшает всасывание кальция в кишечнике и приводит к вторичному HPT и риску потери костной массы. Heaney et al., , 27, обнаружили, что максимальное всасывание кальция у мужчин происходит, когда уровень 25 (OH) D находится в диапазоне от 30 до 40 нг / мл, что соответствует уровням витамина D, необходимым для подавления ПТГ. Однако даже при наличии достаточного количества витамина D неадекватное пероральное потребление кальция может вызвать вторичный HPT. Руководящие принципы Национального фонда остеопороза рекомендуют мужчинам и женщинам моложе 50 лет потреблять 1000 мг элементарного кальция в день, а лицам старше 50 лет — 1200 мг / день (http: // www.nof.org/prevention/calcium_and_VitaminD.htm, по состоянию на 24 декабря 2009 г.).
Клиницисты должны помнить о нескольких важных предостережениях при рассмотрении вопроса о добавках кальция.
Во-первых, от 500 до 600 мг элементарного кальция может быть эффективно абсорбировано в любой разовой дозе, при этом избыток кальция не всасывается через кишечник.
Во-вторых, кислотность желудочного сока необходима для усвоения кальция. Однако сообщается, что даже у пациентов с ахлоргидрией всасывание кальция происходит в достаточной степени, если принимать его во время еды.Для пациентов с ахлоргидрией из-за уменьшения желудка или бариатрической хирургии или во время терапии, подавляющей кислоту желудочного сока (например, использование ингибитора протеиновой помпы), добавление кальция с более кислым цитратом кальция предпочтительнее, чем карбонат кальция. Однако цитрат кальция может закупоривать питательные трубки, и его не следует вводить через питательные трубки.
В-третьих, при достаточности витамина D примерно 30% потребляемого кальция обычно усваивается независимо от диеты или источника добавок. 27 Таким образом, если 1000 мг кальция проглочено и 30% (300 мг) абсорбировано, и если предположить, что для ежедневного здоровья костей требуется 50 мг, оставшиеся 250 мг будут выводиться почками (нормальное 24-часовое выведение кальция с мочой). приблизительно 100-250 мг / сут). При дефиците витамина D может усваиваться всего 10% поступившего внутрь кальция. Таким образом, экскреция кальция будет низкой (всего 50 мг на дозу 1000 мг). Суточная экскреция кальция с мочой, хотя и обременительна, является эффективным тестом для оценки адекватности потребления кальция и витамина D.При оценке содержания кальция в моче важно отметить, что тиазидные диуретики, литий и диета с низким содержанием натрия снижают почечную экскрецию кальция, тогда как избыточное потребление натрия увеличивает ее.
В-четвертых, как уже отмечалось, низкие уровни 25 (OH) D могут быть связаны с вторичным HPT и аномальной минерализацией костей. Таким образом, повышенный уровень ПТГ, повышенный уровень общей или костной щелочной фосфатазы и низкий уровень кальция в суточной моче должны вызывать у некоторых пациентов подозрение на дефицит витамина D.Например, следует подозревать дефицит витамина D у здорового человека, у которого обнаружен повышенный уровень щелочной фосфатазы, особенно если результаты других тестов на ферменты печени в норме.
Как насчет токсичности витамина D?
Токсичность витамина D не следует диагностировать исключительно на основании повышенного уровня 25 (OH) D; вместо этого его следует признать клиническим синдромом как гипервитаминоза D, так и гиперкальциемии, при котором также часто (хотя и не всегда) встречаются гиперфосфатемия и гиперкальциурия.У пациентов с токсичностью витамина D могут наблюдаться клинические симптомы и признаки гиперкальциемии (например, тошнота, обезвоживание и запор) и гиперкальциурии (например, полиурия и камни в почках). Гипервитаминоз D при отсутствии гиперкальциемии может побудить к дальнейшим исследованиям для оценки этиологии повышенного уровня витамина D; однако, в отличие от гиперкальциемии, это не требует неотложной медицинской помощи. Хотя избыточный прием витамина D может привести к гиперкальциемии, токсичность витамина D крайне редка и обычно возникает только после приема больших доз витамина D (> 10000 МЕ / день) в течение продолжительного периода времени у пациентов с нормальным всасыванием в кишечнике или у пациентов, которые могут быть одновременное употребление обильного, если не чрезмерного, количества кальция.Уровень 25 (OH) D 80 нг / мл — это самый низкий зарегистрированный уровень, связанный с токсичностью у пациентов без первичной ГПТ с нормальной функцией почек. У большинства пациентов с токсичностью витамина D уровень выше 150 нг / мл. 28 Binkley et al. 21 недавно сообщили, что добавление витамина D в дозах 1600 МЕ / день или 50000 МЕ ежемесячно не было связано с какими-либо лабораторными параметрами токсичности [например, 25 (OH) D, ПТГ, костная щелочная фосфатаза и Кальций в суточной моче] и даже не смог повысить общий уровень 25 (OH) D выше 30 нг / мл у 19% участников.
ЗАКЛЮЧЕНИЕ
Витамин D важен для здоровья скелета и не скелета. В настоящее время хорошо известно, что у многих людей уровень витамина D ниже, чем в настоящее время рекомендуется для оптимального здоровья. Во всем мире витамин D преимущественно получают в результате воздействия ультрафиолетового излучения B в форме солнечного света и кожной выработки витамина D. Широта, культурные привычки в одежде, время года, избегание солнца и защита от солнца — все это может ограничить выработку витамина D. Заболевания желудочно-кишечного тракта, печени и почек могут быть связаны с низким уровнем витамина D, но гиповитаминоз D чаще всего возникает из-за недостаточного потребления.Гиповитаминоз D, возникший в результате отсутствия воздействия ультрафиолета B, нелегко исправить одним только диетическим приемом без добавок. Обогащение пищевых продуктов витамином D основано на устаревших рекомендациях по ежедневному ИО. Добавки с 800-1000 МЕ / сут витамина D или 50 000 МЕ в месяц безопасны для большинства людей и могут обеспечить уровни витамина D в оптимальном диапазоне. Это потребление находится в пределах рекомендованного в настоящее время безопасного верхнего допустимого предела для витамина D — 2000 МЕ / день для людей в возрасте от 1 года и старше.Ожидается, что в 2010 г. будут опубликованы пересмотренные рекомендуемые значения потребления витамина D с пищей, которые необходимы как для пациентов, так и для врачей. , в сочетании с признанием того, что дефицит витамина D является обычным явлением, возродили интерес к этому гормону. Витамин D вырабатывается кожей, подвергающейся ультрафиолетовому излучению B, или получен из пищевых источников, включая добавки.К людям, обычно подверженным риску дефицита витамина D, относятся люди с недостаточным пребыванием на солнце, ограниченным пероральным приемом или нарушением всасывания в кишечнике. Достаточность витамина D лучше всего определять путем измерения концентрации 25-гидроксивитамина D в крови. Среднесуточное потребление витамина D среди населения в целом и текущие контрольные значения потребления с пищей часто недостаточны для поддержания оптимального уровня витамина D. Клиницисты могут порекомендовать добавки, но не знают, как выбрать оптимальную дозу и тип витамина D и как использовать тесты для контроля терапии.В этом обзоре описаны стратегии профилактики, диагностики и лечения дефицита витамина D у взрослых.
AI = адекватное потребление; ХБП = хроническая болезнь почек; D2 = витамин D 2 ; D3 = витамин D 3 ; 1,25 (OH) 2D = 1,25-дигидроксивитамин D; HPT = гиперпаратиреоз; 25 (OH) D = 25-гидроксивитамин D; ПТГ = паратироидный гормон; UVB = ультрафиолет B
Витамин D был признан за его роль в гомеостазе кальция и здоровье костей с момента его обнаружения в 1921 году. 1 Даже в этом случае от 25% до 50% или более пациентов, обычно встречающихся в клинической практике, испытывают дефицит витамина D. Последние достижения в области биохимической оценки, терапевтических целей в отношении питания с витамином D для оптимального здоровья костей и ассоциации с дефицитом витамина D. при нескелетных заболеваниях возродился интерес к этому гормону.
Витамин D состоит из 2 биоэквивалентных форм. Витамин D 2 (D 2 ), также известный как эргокальциферол, получают из пищевых растительных источников и пероральных добавок.Витамин D 3 (D 3 ), также известный как холекальциферол, получают, главным образом, при воздействии на кожу ультрафиолетового излучения B (UVB) на солнечном свету, при приеме внутрь таких источников пищи, как жирная рыба и продукты с различной степенью обогащения (молоко, соки, маргарины, йогурты, злаки и соя) и пероральные добавки. Помимо богатых источников, таких как жирная рыба, содержание витамина D в большинстве продуктов составляет от 50 до 200 МЕ на порцию. Это значение сильно варьируется в зависимости от региона мира, потому что обогащение значительно улучшает доступность витамина D с пищей.И D 2 , и D 3 биологически инертны. После всасывания из кишечника они метаболизируются в печени до 25-гидроксивитамина D [25 (OH) D], состоящего из 25 (OH) D 2 и 25 (OH) D 3 ; 25 (OH) D (также называемый кальцидиолом) впоследствии превращается в 1,25-дигидроксивитамин D [1,25 (OH) 2 D], также известный как кальцитриол, в почках и выделяет другие ткани под действием Фермент 1α-гидроксилаза. Преимущественные эффекты витамина D проявляются через эндокринные и аутокринные действия кальцитриола через активацию рецептора витамина D в клетках.
ТЕСТИРОВАНИЕ И ИНТЕРПРЕТАЦИЯ СТАТУСА ВИТАМИНА D
Насколько распространен дефицит витамина D и кто подвергается риску?
Во всем мире естественные пищевые источники витамина D ограничены, а обогащение пищевых продуктов необязательно, непоследовательно, неадекватно или отсутствует. Таким образом, для большинства людей витамин D в основном получается кожным путем при воздействии солнца. Тем не менее, многие переменные влияют на количество УФ-В от солнечного света, попадающего на кожу, и на его эффективность.К ним относятся время суток, сезон, широта, высота над уровнем моря, одежда, использование солнцезащитного крема, пигментация и возраст. В Миннесоте в 2008 году менее половины дней в полдень обеспечивали достаточное количество солнечного ультрафиолетового излучения для воздействия на кожную выработку витамина D. 2 Даже те, кто обычно живет в солнечном климате, обычно испытывают дефицит витамина D, вероятно, из-за культурных привычек и / или одежды. 3 Даже при регулярном воздействии солнечного света у пожилых людей через кожу выделяется на 75% меньше D 3 , чем у молодых людей. 4 Дальнейшими препятствиями на пути кожного производства витамина D являются текущие кампании общественного здравоохранения, пропагандирующие использование солнцезащитных кремов, как рекомендует Американская академия дерматологии (http://www.aad.org/forms/policies/ps.aspx, по состоянию на 24 декабря, 2009 г.). К сожалению, известно, что обычно рекомендуемых ежедневных приемов витамина D недостаточно, если воздействие солнечного света ограничено. 5
Дефицит витамина D встречается чаще, чем считалось ранее. Центры по контролю и профилактике заболеваний сообщил, что процент взрослых, достигших достаточности витамина D, определяемой 25 (OH) D, составляет не менее 30 нг / мл (чтобы преобразовать в нмоль / л, умножьте на 2.496) снизилась с примерно 60% в 1988–1994 годах до примерно 30% в 2001–2004 годах среди белых и с примерно 10% до примерно 5% среди афроамериканцев за это же время. Кроме того, было обнаружено, что у большего числа людей наблюдается серьезный дефицит витамина D [25 (OH) D <10 нг / мл]. 6 Даже при использовании консервативного определения дефицита витамина D многие пациенты, обычно встречающиеся в клинической практике, будут испытывать дефицит витамина D, как показано на рис.
ТАБЛИЦА 1.
Распространенность дефицита витамина D в популяциях часто встречающихся клинических пациентов
Кого следует обследовать на дефицит витамина D?
Хотя дефицит витамина D широко распространен, измерение уровня 25 (OH) D в сыворотке дорого, и универсальный скрининг не поддерживается.Тем не менее, тестирование витамина D может принести пользу людям с риском серьезного дефицита () или тем, у кого лабораторные или рентгенологические данные обычно связаны с дефицитом витамина D (). У этих пациентов знание уровня 25 (OH) D в крови обеспечивает точную оценку запасов витамина D в организме, помогает определить потребность в терапии витамином D и может помочь определить эффективную дозу. В качестве альтернативы, эмпирический прием добавок витамина D без тестирования может быть оправдан для пациентов, у которых нет явных факторов риска или признаков дефицита, но считается, что они имеют недостаточное пребывание на солнце или диетическое питание.
ТАБЛИЦА 2.
Клинические факторы риска дефицита витамина D
ТАБЛИЦА 3.
Лабораторные и рентгенографические данные, указывающие на возможный дефицит витамина D
Дефицит витамина D может способствовать потере костной массы из-за снижения опосредованного витамином D всасывания кальция в кишечнике и, как следствие, вторичный гиперпаратиреоз (HPT). Добавки витамина D могут улучшить мышечную силу и снизить частоту падений примерно на 50%. 7 Таким образом, пациенты с низкой минеральной плотностью костной ткани или предшествующим переломом скелета с малой ударной нагрузкой (хрупкостью) и пациенты с риском падения должны быть обследованы на дефицит витамина D, чтобы снизить риск всех типов переломов скелета. 8,9
У пациентов с хронической болезнью почек (ХБП) снижена конверсия 25 (OH) D в 1,25 (OH) 2 D в результате нарушения активности почечной 1-α-гидроксилазы. Это способствует вторичному HPT и метаболическому заболеванию костей. Наложенный дефицит питательных веществ может усугубить вторичный HPT как напрямую (в результате низкого уровня витамина D), так и косвенно (в результате нарушения всасывания кальция в кишечнике, опосредованного витамином D). Пациенты с ХБП I — III стадии должны пройти обследование и получать витамин D по мере необходимости для достижения оптимального уровня 25 (OH) D в дополнение к изменению потребления кальция и фосфата.Новые данные ставят под сомнение наше понимание здоровья костей и сосудов на стадиях ХБП от IV до V, так что витамин D, кальцитриол или аналоги витамина D следует использовать в соответствии с действующими рекомендациями по ХБП и под руководством нефролога.
Было предложено, чтобы клиницисты в плановом порядке проверяли гиповитаминоз D у пациентов с опорно-двигательными симптомами, такими как боль в костях, миалгии и общая слабость, поскольку эти симптомы часто связаны с гиповитаминозом D и могут быть ошибочно диагностированы как фибромиалгия, хроническая усталость, возрастная слабость или даже депрессия. 10 Некоторые исследования и многочисленные анекдотические наблюдения сообщают о дефиците витамина D у 80–90% детей и взрослых с болью, миалгиями и слабостью. 11 Однако несколько высококачественных интервенционных исследований подтверждают причинную связь между дефицитом витамина D и болью. Кроме того, статус витамина D может быть суррогатным маркером плохого состояния питания, так что высокая распространенность дефицита витамина D в этих группах населения может отражать неоптимальное питание и отсутствие активности на свежем воздухе, связанное с хроническим заболеванием.Действительно, недавнее рандомизированное слепое плацебо-контролируемое исследование не показало никакой пользы от приема витамина D при таких симптомах. 12 Роль тестирования витамина D у беременных или кормящих женщин может быть уточнена данными текущих интервенционных исследований.
Какой тест лучше всего измеряет статус витамина D?
Витамин D, попадающий внутрь и вырабатываемый кожей, быстро превращается в 25 (OH) D, но в сыворотке только часть 25 (OH) D превращается в его активный метаболит 1,25 (OH) 2 D.Таким образом, измерение общего уровня 25 (OH) D является лучшим тестом для оценки запасов витамина D в организме. Общий уровень 25 (OH) D позволяет диагностировать и контролировать дефицит витамина D, тогда как количественное определение 25 (OH) Фракции D 2 и 25 (OH) D 3 могут облегчить мониторинг лечения. Например, у пациентов без клинического улучшения после приема добавок D 2 или D 3 отсутствие увеличения соответствующих 25 (OH) D 2 или 25 (OH) D 3 и всего 25 (OH) D уровни могут указывать на неадекватное дозирование, несоблюдение или нарушение всасывания.Некоторые лабораторные анализы на витамин D не могут различить 25 (OH) D 2 и 25 (OH) D 3 и будут сообщать только общий уровень 25 (OH) D. Некоторые лабораторные анализы недооценивают метаболиты D 2 , что может привести к появлению неэффективных добавок D 2 .
У людей со здоровыми почками и костями нормальный уровень кальция и фосфора в сыворотке поддерживается преимущественно за счет взаимодействия двух гормонов: паратиреоидного гормона (ПТГ) и кальцитриола.В условиях дефицита витамина D вторичный HPT вызывает как высвобождение кальция, хранящегося в кости, так и резорбцию кальция почками для поддержания нормального уровня кальция и фосфора в сыворотке. Таким образом, дефицит витамина D обычно сопровождается нормальным уровнем кальция и фосфора в крови, высоким-нормальным или повышенным уровнем ПТГ, нормальным или повышенным уровнем общей щелочной фосфатазы, низкой скоростью выведения кальция за 24 часа с мочой и низким уровнем общей щелочной фосфатазы. 25 (ОН) Д. Пациенты с тяжелым и длительным дефицитом витамина D могут иметь явную гипокальциемию и / или гипофосфатемию, но это исключение.Клиницисты не должны измерять уровни 1,25 (OH) 2 D для диагностики гиповитаминоза D. Это может привести к ошибочной интерпретации статуса витамина D, поскольку в результате уровни кальцитриола часто нормальны или даже повышены у пациентов с дефицитом витамина D. повышенных уровней ПТГ.
Что такое оптимальный уровень 25 (OH) D?
Сообщается о широком «оптимальном» диапазоне для 25 (OH) D (25-80 нг / мл), и существуют разногласия в отношении определений недостаточности витамина D (иногда сообщается как <30 нг / мл) и дефицита. (<20 нг / мл).Слабый или умеренный дефицит может быть связан с остеопорозом и / или вторичным HPT. Тяжелый дефицит может привести к неспособности минерализовать новообразованный остеоид в кости, что приводит к рахиту у детей и остеомаляции у взрослых. Большинство клеток имеют рецепторы витамина D. Последствия дефицита витамина D для других органов, кроме костей, полностью не изучены. но может включать нарушение иммунитета, повышенный аутоиммунитет, миопатию, сахарный диабет и повышенный риск рака толстой кишки, груди и простаты. 13 Более высокий уровень витамина D также связан с увеличением продолжительности жизни. 14,15 Таким образом, оптимальный уровень витамина D может зависеть от рассматриваемого состояния здоровья. Уровни витамина D в них представлены медицинскими лабораториями Mayo и представляют собой клинические значения для принятия решений, которые применимы к мужчинам и женщинам всех возрастов, а не референтные значения для населения.
ТАБЛИЦА 4.
Референсные диапазоны медицинских лабораторий Mayo для общего содержания 25-гидроксивитамина D [25 (OH) D] в сыворотке крови a
Референсные диапазоны популяции для витамина D широко варьируются в зависимости от этнического происхождения, возраста, географического положения численность населения и сезон отбора проб.В частности, в районах северных широт до 73% населения могут иметь уровни ниже 20 нг / мл зимой. 16 Таким образом, важно знать, что на уровень витамина D влияют как географические, так и сезонные колебания, и что человек с «оптимальным» уровнем летом вполне может стать «дефицитным» зимой без каких-либо изменений в диете. и в результате изменения солнечного света.
КАК ПРЕДОТВРАТИТЬ И ЛЕЧИТЬ ДЕФИЦИТ ВИТАМИНА D
Многие пациенты и врачи считают, что адекватное потребление витамина D можно получить только с помощью диеты.Это предположение ошибочно. За исключением жирной рыбы, содержание витамина D в большинстве пищевых продуктов, включая обогащенные молочные продукты, относительно низкое или отсутствует. Даже некоторые молочные продукты в США не обогащены, поэтому важно читать этикетки на пищевых продуктах, чтобы убедиться, что они содержат витамин D.
Добавки витамина D безопасны 17 и недороги, но дефицит витамина D часто остается недиагностированным или недостаточно лечится. Возможные объяснения этого несоответствия включают (1) рекомендованное адекватное потребление (AI) витамина D в зависимости от возраста было установлено до публикации исследований, предполагающих, что уровни 25 (OH) D более 30 нг / мл необходимы для обеспечения подавления ПТГ в нормальный диапазон; (2) существующий AI для витамина D можно легко удовлетворить с помощью диеты и / или ежедневного приема поливитаминов, 18 , но этот уровень потребления все еще может быть недостаточным для достижения оптимальных уровней у многих людей, особенно тех, кто находится в группе риска; и (3) врачам может быть неудобно рекомендовать большие дозы витамина D.Этот страх обычно не заслуживает внимания, учитывая небольшое количество сообщений о токсичности витамина D по сравнению с обширной литературой о дефиците витамина D. Редкость сообщений о токсичности витамина D можно частично объяснить способностью почек ограничивать выработку активного кальцитриола. Повышенные уровни кальцитриола подавляют ПТГ как напрямую (через элемент ответа на витамин D в гене PTH ), так и косвенно (за счет увеличения всасывания кальция в кишечнике), вызывая снижение выработки кальцитриола в почках.Активность 24-гидроксилазы почек дополнительно ограничивает доступность кальцитриола, создавая инертные метаболиты кальцитриола (1,24,25-тригидроксивитамин D) и кальцидиола (24,25-дигидроксивитамин D). Ген 24-гидроксилазы находится под транскрипционным контролем кальцитриола, тем самым обеспечивая жесткую отрицательную обратную связь.
Витамин D
2 Против витамина D 3 Добавки: сколько достаточно?И D 2 (эргокальциферол), и D 3 (холекальциферол) доступны в качестве пищевых добавок.Относительная эффективность D 2 по сравнению с D 3 у людей продолжает обсуждаться, хотя оба, по-видимому, эффективны для предотвращения или лечения заболевания при условии, что достигается адекватный общий уровень 25 (OH) D в крови. Различная эффективность D 2 по сравнению с D 3 может быть связана в первую очередь с различиями в периоде полувыведения из сыворотки и клинически значима для дозирования и частоты мониторинга. Однократная доза в 50000 МЕ D 2 или D 3 вызывает аналогичное увеличение общей концентрации 25 (OH) D, но очевидный более длительный период полувыведения D 3 предполагает, что может потребоваться менее частое дозирование. . 19 Исследование ежедневного дозирования 1000 МЕ D 2 по сравнению с D 3 не показало разницы в каком-либо результирующем уровне витамина D [25 (OH) D 2 , 25 (OH) D 3 или всего 25 (ОН) D]. 20 Однако недавнее исследование, сравнивающее 1600 МЕ D 2 один раз в день с 1600 МЕ 3 один раз в день и 50000 МЕ 2 один раз в месяц и 50000 МЕ 3 один раз в месяц, показало, что D 3 превосходит его в том, что он показал немного более высокие уровни 25 (OH) D 3 в конце 1 года.Важным предостережением этого исследования было то, что средний общий уровень 25 (OH) D в начале исследования уже находился в пределах нормы (33 нг / мл), и пациенты с гиповитаминозом D могут реагировать по-разному. 21 Мы рекомендуем использовать D 3 , особенно если дозирование нечасто (т.е. реже одного раза в неделю). Одной из ситуаций, в которой может быть предпочтительным D 2 , является вегетарианская или веганская диета. Рекомендуется принимать как D 2 , так и D 3 с пищей, содержащей жир, чтобы обеспечить максимальное всасывание.
С 1997 года Совет по пищевым продуктам и питанию рекомендовал AI витамина D от 200 до 600 МЕ / день. 18 Считается, что ИИ удовлетворяет потребности всех людей, но «отсутствие данных или неопределенность в данных» ограничивают возможность уверенного определения рекомендуемой суточной нормы. AI для витамина D основан на поддержании общего уровня 25 (OH) D в сыворотке не менее 11 нг / мл. 18 Хотя эти рекомендации являются основанием для определения количества витамина D, используемого для обогащения пищевых продуктов и содержащегося во многих добавках, широко признано, что они устарели. 22 В 2010 году ожидается пересмотр диетических рекомендаций Института медицины.
Сколько витамина D необходимо для коррекции тяжелого дефицита витамина D (<10 нг / мл)? Хотя это и не подтверждено клиническими испытаниями, обычно применяемая стратегия заключается в назначении «ударной дозы» (например, 50 000 МЕ витамина D перорально один раз в неделю в течение 2-3 месяцев или 3 раза в неделю в течение 1 месяца). Обзор алгоритмов множественной нагрузки показал, что минимальная общая доза 600000 МЕ лучше всего предсказывала уровень 25 (OH) D в конце лечения выше 30 нг / мл. 23 Важно отметить, что ни у одного из обследованных пациентов не развилось гиперкальциемии. При слабом и умеренном дефиците (11-25 нг / мл) может быть эффективным более короткий интервал лечения или более низкая доза. Хотя для лечения дефицита витамина D можно использовать множество различных стратегий, обычным упущением в управлении является прекращение лечения или обеспечение неадекватной поддерживающей дозировки витамина D, как только уровень 25 (OH) D достигнет оптимального диапазона. Независимо от начальной терапии витамином D и при условии отсутствия изменений в образе жизни или диете, во избежание рецидивирующего дефицита потребуется поддерживающая / профилактическая суточная доза от 800 до 2000 МЕ или более (). 24 Поддерживающая доза, составляющая в среднем 2000 МЕ / сут, соответствует текущим руководящим принципам безопасных верхних пределов и намного ниже безопасных верхних пределов, о которых сообщают другие. 17
Особого упоминания заслуживают пациенты с мальабсорбцией, нуждающиеся в зондовом или парентеральном питании. Пациенты, получающие зондовое питание (но без мальабсорбции), имеют требования к дозировке витамина D, аналогичные тем, которые получают пероральный прием. Однако капсулы с эргокальциферолом содержат D 2 в масле, которое может закупорить зонд для кормления, поэтому их не следует использовать.Капсулы и таблетки холекальциферола содержат D 3 в виде порошка и могут использоваться, не забивая питательную трубку. Пациентам с мальабсорбцией часто требуется повышенная поддерживающая доза витамина D. Например, пациентам с процедурой обходного желудочного анастомоза с нарушением всасывания может потребоваться поддерживающая доза 50 000 МЕ D 2 или D 3 от одного раза в неделю до так же часто, как и ежедневно, для поддержания достаточности. Стандартные поливитаминные препараты для внутривенного парентерального питания содержат только 200 МЕ, дозу, которая помогает поддерживать нормальный уровень 25 (OH) D в краткосрочной перспективе, но не может устранить дефицит витамина D.При крайних состояниях мальабсорбции воздействие УФ-В (например, солнечный свет или фототерапия) может быть эффективным для тех, кто не реагирует на большие пероральные дозы. 25 Витамин D для внутримышечного введения не продается в США; однако его можно смешивать в специализированных аптеках для ограниченного местного применения. 26
ЗНАЧЕНИЕ ТОКСИЧНОСТИ КАЛЬЦИЯ И ВИТАМИНА D
Какую роль играет Calcium Nutrition?
Поддержание нормального уровня кальция в сыворотке крови является результатом множества взаимосвязанных процессов, включая всасывание кальция в кишечнике, поглощение и высвобождение кальция из скелета, а также обработку кальция почками.Как отмечалось ранее, витамин D играет решающую роль в каждом из этих процессов. Гиповитаминоз D ухудшает всасывание кальция в кишечнике и приводит к вторичному HPT и риску потери костной массы. Heaney et al., , 27, обнаружили, что максимальное всасывание кальция у мужчин происходит, когда уровень 25 (OH) D находится в диапазоне от 30 до 40 нг / мл, что соответствует уровням витамина D, необходимым для подавления ПТГ. Однако даже при наличии достаточного количества витамина D неадекватное пероральное потребление кальция может вызвать вторичный HPT. Руководящие принципы Национального фонда остеопороза рекомендуют мужчинам и женщинам моложе 50 лет потреблять 1000 мг элементарного кальция в день, а лицам старше 50 лет — 1200 мг / день (http: // www.nof.org/prevention/calcium_and_VitaminD.htm, по состоянию на 24 декабря 2009 г.).
Клиницисты должны помнить о нескольких важных предостережениях при рассмотрении вопроса о добавках кальция.
Во-первых, от 500 до 600 мг элементарного кальция может быть эффективно абсорбировано в любой разовой дозе, при этом избыток кальция не всасывается через кишечник.
Во-вторых, кислотность желудочного сока необходима для усвоения кальция. Однако сообщается, что даже у пациентов с ахлоргидрией всасывание кальция происходит в достаточной степени, если принимать его во время еды.Для пациентов с ахлоргидрией из-за уменьшения желудка или бариатрической хирургии или во время терапии, подавляющей кислоту желудочного сока (например, использование ингибитора протеиновой помпы), добавление кальция с более кислым цитратом кальция предпочтительнее, чем карбонат кальция. Однако цитрат кальция может закупоривать питательные трубки, и его не следует вводить через питательные трубки.
В-третьих, при достаточности витамина D примерно 30% потребляемого кальция обычно усваивается независимо от диеты или источника добавок. 27 Таким образом, если 1000 мг кальция проглочено и 30% (300 мг) абсорбировано, и если предположить, что для ежедневного здоровья костей требуется 50 мг, оставшиеся 250 мг будут выводиться почками (нормальное 24-часовое выведение кальция с мочой). приблизительно 100-250 мг / сут). При дефиците витамина D может усваиваться всего 10% поступившего внутрь кальция. Таким образом, экскреция кальция будет низкой (всего 50 мг на дозу 1000 мг). Суточная экскреция кальция с мочой, хотя и обременительна, является эффективным тестом для оценки адекватности потребления кальция и витамина D.При оценке содержания кальция в моче важно отметить, что тиазидные диуретики, литий и диета с низким содержанием натрия снижают почечную экскрецию кальция, тогда как избыточное потребление натрия увеличивает ее.
В-четвертых, как уже отмечалось, низкие уровни 25 (OH) D могут быть связаны с вторичным HPT и аномальной минерализацией костей. Таким образом, повышенный уровень ПТГ, повышенный уровень общей или костной щелочной фосфатазы и низкий уровень кальция в суточной моче должны вызывать у некоторых пациентов подозрение на дефицит витамина D.Например, следует подозревать дефицит витамина D у здорового человека, у которого обнаружен повышенный уровень щелочной фосфатазы, особенно если результаты других тестов на ферменты печени в норме.
Как насчет токсичности витамина D?
Токсичность витамина D не следует диагностировать исключительно на основании повышенного уровня 25 (OH) D; вместо этого его следует признать клиническим синдромом как гипервитаминоза D, так и гиперкальциемии, при котором также часто (хотя и не всегда) встречаются гиперфосфатемия и гиперкальциурия.У пациентов с токсичностью витамина D могут наблюдаться клинические симптомы и признаки гиперкальциемии (например, тошнота, обезвоживание и запор) и гиперкальциурии (например, полиурия и камни в почках). Гипервитаминоз D при отсутствии гиперкальциемии может побудить к дальнейшим исследованиям для оценки этиологии повышенного уровня витамина D; однако, в отличие от гиперкальциемии, это не требует неотложной медицинской помощи. Хотя избыточный прием витамина D может привести к гиперкальциемии, токсичность витамина D крайне редка и обычно возникает только после приема больших доз витамина D (> 10000 МЕ / день) в течение продолжительного периода времени у пациентов с нормальным всасыванием в кишечнике или у пациентов, которые могут быть одновременное употребление обильного, если не чрезмерного, количества кальция.Уровень 25 (OH) D 80 нг / мл — это самый низкий зарегистрированный уровень, связанный с токсичностью у пациентов без первичной ГПТ с нормальной функцией почек. У большинства пациентов с токсичностью витамина D уровень выше 150 нг / мл. 28 Binkley et al. 21 недавно сообщили, что добавление витамина D в дозах 1600 МЕ / день или 50000 МЕ ежемесячно не было связано с какими-либо лабораторными параметрами токсичности [например, 25 (OH) D, ПТГ, костная щелочная фосфатаза и Кальций в суточной моче] и даже не смог повысить общий уровень 25 (OH) D выше 30 нг / мл у 19% участников.
ЗАКЛЮЧЕНИЕ
Витамин D важен для здоровья скелета и не скелета. В настоящее время хорошо известно, что у многих людей уровень витамина D ниже, чем в настоящее время рекомендуется для оптимального здоровья. Во всем мире витамин D преимущественно получают в результате воздействия ультрафиолетового излучения B в форме солнечного света и кожной выработки витамина D. Широта, культурные привычки в одежде, время года, избегание солнца и защита от солнца — все это может ограничить выработку витамина D. Заболевания желудочно-кишечного тракта, печени и почек могут быть связаны с низким уровнем витамина D, но гиповитаминоз D чаще всего возникает из-за недостаточного потребления.Гиповитаминоз D, возникший в результате отсутствия воздействия ультрафиолета B, нелегко исправить одним только диетическим приемом без добавок. Обогащение пищевых продуктов витамином D основано на устаревших рекомендациях по ежедневному ИО. Добавки с 800-1000 МЕ / сут витамина D или 50 000 МЕ в месяц безопасны для большинства людей и могут обеспечить уровни витамина D в оптимальном диапазоне. Это потребление находится в пределах рекомендованного в настоящее время безопасного верхнего допустимого предела для витамина D — 2000 МЕ / день для людей в возрасте от 1 года и старше.Ожидается, что в 2010 г. будут опубликованы пересмотренные рекомендуемые значения потребления витамина D с пищей, которые необходимы как для пациентов, так и для врачей. , в сочетании с признанием того, что дефицит витамина D является обычным явлением, возродили интерес к этому гормону. Витамин D вырабатывается кожей, подвергающейся ультрафиолетовому излучению B, или получен из пищевых источников, включая добавки.К людям, обычно подверженным риску дефицита витамина D, относятся люди с недостаточным пребыванием на солнце, ограниченным пероральным приемом или нарушением всасывания в кишечнике. Достаточность витамина D лучше всего определять путем измерения концентрации 25-гидроксивитамина D в крови. Среднесуточное потребление витамина D среди населения в целом и текущие контрольные значения потребления с пищей часто недостаточны для поддержания оптимального уровня витамина D. Клиницисты могут порекомендовать добавки, но не знают, как выбрать оптимальную дозу и тип витамина D и как использовать тесты для контроля терапии.В этом обзоре описаны стратегии профилактики, диагностики и лечения дефицита витамина D у взрослых.
AI = адекватное потребление; ХБП = хроническая болезнь почек; D2 = витамин D 2 ; D3 = витамин D 3 ; 1,25 (OH) 2D = 1,25-дигидроксивитамин D; HPT = гиперпаратиреоз; 25 (OH) D = 25-гидроксивитамин D; ПТГ = паратироидный гормон; UVB = ультрафиолет B
Витамин D был признан за его роль в гомеостазе кальция и здоровье костей с момента его обнаружения в 1921 году. 1 Даже в этом случае от 25% до 50% или более пациентов, обычно встречающихся в клинической практике, испытывают дефицит витамина D. Последние достижения в области биохимической оценки, терапевтических целей в отношении питания с витамином D для оптимального здоровья костей и ассоциации с дефицитом витамина D. при нескелетных заболеваниях возродился интерес к этому гормону.
Витамин D состоит из 2 биоэквивалентных форм. Витамин D 2 (D 2 ), также известный как эргокальциферол, получают из пищевых растительных источников и пероральных добавок.Витамин D 3 (D 3 ), также известный как холекальциферол, получают, главным образом, при воздействии на кожу ультрафиолетового излучения B (UVB) на солнечном свету, при приеме внутрь таких источников пищи, как жирная рыба и продукты с различной степенью обогащения (молоко, соки, маргарины, йогурты, злаки и соя) и пероральные добавки. Помимо богатых источников, таких как жирная рыба, содержание витамина D в большинстве продуктов составляет от 50 до 200 МЕ на порцию. Это значение сильно варьируется в зависимости от региона мира, потому что обогащение значительно улучшает доступность витамина D с пищей.И D 2 , и D 3 биологически инертны. После всасывания из кишечника они метаболизируются в печени до 25-гидроксивитамина D [25 (OH) D], состоящего из 25 (OH) D 2 и 25 (OH) D 3 ; 25 (OH) D (также называемый кальцидиолом) впоследствии превращается в 1,25-дигидроксивитамин D [1,25 (OH) 2 D], также известный как кальцитриол, в почках и выделяет другие ткани под действием Фермент 1α-гидроксилаза. Преимущественные эффекты витамина D проявляются через эндокринные и аутокринные действия кальцитриола через активацию рецептора витамина D в клетках.
ТЕСТИРОВАНИЕ И ИНТЕРПРЕТАЦИЯ СТАТУСА ВИТАМИНА D
Насколько распространен дефицит витамина D и кто подвергается риску?
Во всем мире естественные пищевые источники витамина D ограничены, а обогащение пищевых продуктов необязательно, непоследовательно, неадекватно или отсутствует. Таким образом, для большинства людей витамин D в основном получается кожным путем при воздействии солнца. Тем не менее, многие переменные влияют на количество УФ-В от солнечного света, попадающего на кожу, и на его эффективность.К ним относятся время суток, сезон, широта, высота над уровнем моря, одежда, использование солнцезащитного крема, пигментация и возраст. В Миннесоте в 2008 году менее половины дней в полдень обеспечивали достаточное количество солнечного ультрафиолетового излучения для воздействия на кожную выработку витамина D. 2 Даже те, кто обычно живет в солнечном климате, обычно испытывают дефицит витамина D, вероятно, из-за культурных привычек и / или одежды. 3 Даже при регулярном воздействии солнечного света у пожилых людей через кожу выделяется на 75% меньше D 3 , чем у молодых людей. 4 Дальнейшими препятствиями на пути кожного производства витамина D являются текущие кампании общественного здравоохранения, пропагандирующие использование солнцезащитных кремов, как рекомендует Американская академия дерматологии (http://www.aad.org/forms/policies/ps.aspx, по состоянию на 24 декабря, 2009 г.). К сожалению, известно, что обычно рекомендуемых ежедневных приемов витамина D недостаточно, если воздействие солнечного света ограничено. 5
Дефицит витамина D встречается чаще, чем считалось ранее. Центры по контролю и профилактике заболеваний сообщил, что процент взрослых, достигших достаточности витамина D, определяемой 25 (OH) D, составляет не менее 30 нг / мл (чтобы преобразовать в нмоль / л, умножьте на 2.496) снизилась с примерно 60% в 1988–1994 годах до примерно 30% в 2001–2004 годах среди белых и с примерно 10% до примерно 5% среди афроамериканцев за это же время. Кроме того, было обнаружено, что у большего числа людей наблюдается серьезный дефицит витамина D [25 (OH) D <10 нг / мл]. 6 Даже при использовании консервативного определения дефицита витамина D многие пациенты, обычно встречающиеся в клинической практике, будут испытывать дефицит витамина D, как показано на рис.
ТАБЛИЦА 1.
Распространенность дефицита витамина D в популяциях часто встречающихся клинических пациентов
Кого следует обследовать на дефицит витамина D?
Хотя дефицит витамина D широко распространен, измерение уровня 25 (OH) D в сыворотке дорого, и универсальный скрининг не поддерживается.Тем не менее, тестирование витамина D может принести пользу людям с риском серьезного дефицита () или тем, у кого лабораторные или рентгенологические данные обычно связаны с дефицитом витамина D (). У этих пациентов знание уровня 25 (OH) D в крови обеспечивает точную оценку запасов витамина D в организме, помогает определить потребность в терапии витамином D и может помочь определить эффективную дозу. В качестве альтернативы, эмпирический прием добавок витамина D без тестирования может быть оправдан для пациентов, у которых нет явных факторов риска или признаков дефицита, но считается, что они имеют недостаточное пребывание на солнце или диетическое питание.
ТАБЛИЦА 2.
Клинические факторы риска дефицита витамина D
ТАБЛИЦА 3.
Лабораторные и рентгенографические данные, указывающие на возможный дефицит витамина D
Дефицит витамина D может способствовать потере костной массы из-за снижения опосредованного витамином D всасывания кальция в кишечнике и, как следствие, вторичный гиперпаратиреоз (HPT). Добавки витамина D могут улучшить мышечную силу и снизить частоту падений примерно на 50%. 7 Таким образом, пациенты с низкой минеральной плотностью костной ткани или предшествующим переломом скелета с малой ударной нагрузкой (хрупкостью) и пациенты с риском падения должны быть обследованы на дефицит витамина D, чтобы снизить риск всех типов переломов скелета. 8,9
У пациентов с хронической болезнью почек (ХБП) снижена конверсия 25 (OH) D в 1,25 (OH) 2 D в результате нарушения активности почечной 1-α-гидроксилазы. Это способствует вторичному HPT и метаболическому заболеванию костей. Наложенный дефицит питательных веществ может усугубить вторичный HPT как напрямую (в результате низкого уровня витамина D), так и косвенно (в результате нарушения всасывания кальция в кишечнике, опосредованного витамином D). Пациенты с ХБП I — III стадии должны пройти обследование и получать витамин D по мере необходимости для достижения оптимального уровня 25 (OH) D в дополнение к изменению потребления кальция и фосфата.Новые данные ставят под сомнение наше понимание здоровья костей и сосудов на стадиях ХБП от IV до V, так что витамин D, кальцитриол или аналоги витамина D следует использовать в соответствии с действующими рекомендациями по ХБП и под руководством нефролога.
Было предложено, чтобы клиницисты в плановом порядке проверяли гиповитаминоз D у пациентов с опорно-двигательными симптомами, такими как боль в костях, миалгии и общая слабость, поскольку эти симптомы часто связаны с гиповитаминозом D и могут быть ошибочно диагностированы как фибромиалгия, хроническая усталость, возрастная слабость или даже депрессия. 10 Некоторые исследования и многочисленные анекдотические наблюдения сообщают о дефиците витамина D у 80–90% детей и взрослых с болью, миалгиями и слабостью. 11 Однако несколько высококачественных интервенционных исследований подтверждают причинную связь между дефицитом витамина D и болью. Кроме того, статус витамина D может быть суррогатным маркером плохого состояния питания, так что высокая распространенность дефицита витамина D в этих группах населения может отражать неоптимальное питание и отсутствие активности на свежем воздухе, связанное с хроническим заболеванием.Действительно, недавнее рандомизированное слепое плацебо-контролируемое исследование не показало никакой пользы от приема витамина D при таких симптомах. 12 Роль тестирования витамина D у беременных или кормящих женщин может быть уточнена данными текущих интервенционных исследований.
Какой тест лучше всего измеряет статус витамина D?
Витамин D, попадающий внутрь и вырабатываемый кожей, быстро превращается в 25 (OH) D, но в сыворотке только часть 25 (OH) D превращается в его активный метаболит 1,25 (OH) 2 D.Таким образом, измерение общего уровня 25 (OH) D является лучшим тестом для оценки запасов витамина D в организме. Общий уровень 25 (OH) D позволяет диагностировать и контролировать дефицит витамина D, тогда как количественное определение 25 (OH) Фракции D 2 и 25 (OH) D 3 могут облегчить мониторинг лечения. Например, у пациентов без клинического улучшения после приема добавок D 2 или D 3 отсутствие увеличения соответствующих 25 (OH) D 2 или 25 (OH) D 3 и всего 25 (OH) D уровни могут указывать на неадекватное дозирование, несоблюдение или нарушение всасывания.Некоторые лабораторные анализы на витамин D не могут различить 25 (OH) D 2 и 25 (OH) D 3 и будут сообщать только общий уровень 25 (OH) D. Некоторые лабораторные анализы недооценивают метаболиты D 2 , что может привести к появлению неэффективных добавок D 2 .
У людей со здоровыми почками и костями нормальный уровень кальция и фосфора в сыворотке поддерживается преимущественно за счет взаимодействия двух гормонов: паратиреоидного гормона (ПТГ) и кальцитриола.В условиях дефицита витамина D вторичный HPT вызывает как высвобождение кальция, хранящегося в кости, так и резорбцию кальция почками для поддержания нормального уровня кальция и фосфора в сыворотке. Таким образом, дефицит витамина D обычно сопровождается нормальным уровнем кальция и фосфора в крови, высоким-нормальным или повышенным уровнем ПТГ, нормальным или повышенным уровнем общей щелочной фосфатазы, низкой скоростью выведения кальция за 24 часа с мочой и низким уровнем общей щелочной фосфатазы. 25 (ОН) Д. Пациенты с тяжелым и длительным дефицитом витамина D могут иметь явную гипокальциемию и / или гипофосфатемию, но это исключение.Клиницисты не должны измерять уровни 1,25 (OH) 2 D для диагностики гиповитаминоза D. Это может привести к ошибочной интерпретации статуса витамина D, поскольку в результате уровни кальцитриола часто нормальны или даже повышены у пациентов с дефицитом витамина D. повышенных уровней ПТГ.
Что такое оптимальный уровень 25 (OH) D?
Сообщается о широком «оптимальном» диапазоне для 25 (OH) D (25-80 нг / мл), и существуют разногласия в отношении определений недостаточности витамина D (иногда сообщается как <30 нг / мл) и дефицита. (<20 нг / мл).Слабый или умеренный дефицит может быть связан с остеопорозом и / или вторичным HPT. Тяжелый дефицит может привести к неспособности минерализовать новообразованный остеоид в кости, что приводит к рахиту у детей и остеомаляции у взрослых. Большинство клеток имеют рецепторы витамина D. Последствия дефицита витамина D для других органов, кроме костей, полностью не изучены. но может включать нарушение иммунитета, повышенный аутоиммунитет, миопатию, сахарный диабет и повышенный риск рака толстой кишки, груди и простаты. 13 Более высокий уровень витамина D также связан с увеличением продолжительности жизни. 14,15 Таким образом, оптимальный уровень витамина D может зависеть от рассматриваемого состояния здоровья. Уровни витамина D в них представлены медицинскими лабораториями Mayo и представляют собой клинические значения для принятия решений, которые применимы к мужчинам и женщинам всех возрастов, а не референтные значения для населения.
ТАБЛИЦА 4.
Референсные диапазоны медицинских лабораторий Mayo для общего содержания 25-гидроксивитамина D [25 (OH) D] в сыворотке крови a
Референсные диапазоны популяции для витамина D широко варьируются в зависимости от этнического происхождения, возраста, географического положения численность населения и сезон отбора проб.В частности, в районах северных широт до 73% населения могут иметь уровни ниже 20 нг / мл зимой. 16 Таким образом, важно знать, что на уровень витамина D влияют как географические, так и сезонные колебания, и что человек с «оптимальным» уровнем летом вполне может стать «дефицитным» зимой без каких-либо изменений в диете. и в результате изменения солнечного света.
КАК ПРЕДОТВРАТИТЬ И ЛЕЧИТЬ ДЕФИЦИТ ВИТАМИНА D
Многие пациенты и врачи считают, что адекватное потребление витамина D можно получить только с помощью диеты.Это предположение ошибочно. За исключением жирной рыбы, содержание витамина D в большинстве пищевых продуктов, включая обогащенные молочные продукты, относительно низкое или отсутствует. Даже некоторые молочные продукты в США не обогащены, поэтому важно читать этикетки на пищевых продуктах, чтобы убедиться, что они содержат витамин D.
Добавки витамина D безопасны 17 и недороги, но дефицит витамина D часто остается недиагностированным или недостаточно лечится. Возможные объяснения этого несоответствия включают (1) рекомендованное адекватное потребление (AI) витамина D в зависимости от возраста было установлено до публикации исследований, предполагающих, что уровни 25 (OH) D более 30 нг / мл необходимы для обеспечения подавления ПТГ в нормальный диапазон; (2) существующий AI для витамина D можно легко удовлетворить с помощью диеты и / или ежедневного приема поливитаминов, 18 , но этот уровень потребления все еще может быть недостаточным для достижения оптимальных уровней у многих людей, особенно тех, кто находится в группе риска; и (3) врачам может быть неудобно рекомендовать большие дозы витамина D.Этот страх обычно не заслуживает внимания, учитывая небольшое количество сообщений о токсичности витамина D по сравнению с обширной литературой о дефиците витамина D. Редкость сообщений о токсичности витамина D можно частично объяснить способностью почек ограничивать выработку активного кальцитриола. Повышенные уровни кальцитриола подавляют ПТГ как напрямую (через элемент ответа на витамин D в гене PTH ), так и косвенно (за счет увеличения всасывания кальция в кишечнике), вызывая снижение выработки кальцитриола в почках.Активность 24-гидроксилазы почек дополнительно ограничивает доступность кальцитриола, создавая инертные метаболиты кальцитриола (1,24,25-тригидроксивитамин D) и кальцидиола (24,25-дигидроксивитамин D). Ген 24-гидроксилазы находится под транскрипционным контролем кальцитриола, тем самым обеспечивая жесткую отрицательную обратную связь.
Витамин D
2 Против витамина D 3 Добавки: сколько достаточно?И D 2 (эргокальциферол), и D 3 (холекальциферол) доступны в качестве пищевых добавок.Относительная эффективность D 2 по сравнению с D 3 у людей продолжает обсуждаться, хотя оба, по-видимому, эффективны для предотвращения или лечения заболевания при условии, что достигается адекватный общий уровень 25 (OH) D в крови. Различная эффективность D 2 по сравнению с D 3 может быть связана в первую очередь с различиями в периоде полувыведения из сыворотки и клинически значима для дозирования и частоты мониторинга. Однократная доза в 50000 МЕ D 2 или D 3 вызывает аналогичное увеличение общей концентрации 25 (OH) D, но очевидный более длительный период полувыведения D 3 предполагает, что может потребоваться менее частое дозирование. . 19 Исследование ежедневного дозирования 1000 МЕ D 2 по сравнению с D 3 не показало разницы в каком-либо результирующем уровне витамина D [25 (OH) D 2 , 25 (OH) D 3 или всего 25 (ОН) D]. 20 Однако недавнее исследование, сравнивающее 1600 МЕ D 2 один раз в день с 1600 МЕ 3 один раз в день и 50000 МЕ 2 один раз в месяц и 50000 МЕ 3 один раз в месяц, показало, что D 3 превосходит его в том, что он показал немного более высокие уровни 25 (OH) D 3 в конце 1 года.Важным предостережением этого исследования было то, что средний общий уровень 25 (OH) D в начале исследования уже находился в пределах нормы (33 нг / мл), и пациенты с гиповитаминозом D могут реагировать по-разному. 21 Мы рекомендуем использовать D 3 , особенно если дозирование нечасто (т.е. реже одного раза в неделю). Одной из ситуаций, в которой может быть предпочтительным D 2 , является вегетарианская или веганская диета. Рекомендуется принимать как D 2 , так и D 3 с пищей, содержащей жир, чтобы обеспечить максимальное всасывание.
С 1997 года Совет по пищевым продуктам и питанию рекомендовал AI витамина D от 200 до 600 МЕ / день. 18 Считается, что ИИ удовлетворяет потребности всех людей, но «отсутствие данных или неопределенность в данных» ограничивают возможность уверенного определения рекомендуемой суточной нормы. AI для витамина D основан на поддержании общего уровня 25 (OH) D в сыворотке не менее 11 нг / мл. 18 Хотя эти рекомендации являются основанием для определения количества витамина D, используемого для обогащения пищевых продуктов и содержащегося во многих добавках, широко признано, что они устарели. 22 В 2010 году ожидается пересмотр диетических рекомендаций Института медицины.
Сколько витамина D необходимо для коррекции тяжелого дефицита витамина D (<10 нг / мл)? Хотя это и не подтверждено клиническими испытаниями, обычно применяемая стратегия заключается в назначении «ударной дозы» (например, 50 000 МЕ витамина D перорально один раз в неделю в течение 2-3 месяцев или 3 раза в неделю в течение 1 месяца). Обзор алгоритмов множественной нагрузки показал, что минимальная общая доза 600000 МЕ лучше всего предсказывала уровень 25 (OH) D в конце лечения выше 30 нг / мл. 23 Важно отметить, что ни у одного из обследованных пациентов не развилось гиперкальциемии. При слабом и умеренном дефиците (11-25 нг / мл) может быть эффективным более короткий интервал лечения или более низкая доза. Хотя для лечения дефицита витамина D можно использовать множество различных стратегий, обычным упущением в управлении является прекращение лечения или обеспечение неадекватной поддерживающей дозировки витамина D, как только уровень 25 (OH) D достигнет оптимального диапазона. Независимо от начальной терапии витамином D и при условии отсутствия изменений в образе жизни или диете, во избежание рецидивирующего дефицита потребуется поддерживающая / профилактическая суточная доза от 800 до 2000 МЕ или более (). 24 Поддерживающая доза, составляющая в среднем 2000 МЕ / сут, соответствует текущим руководящим принципам безопасных верхних пределов и намного ниже безопасных верхних пределов, о которых сообщают другие. 17
Особого упоминания заслуживают пациенты с мальабсорбцией, нуждающиеся в зондовом или парентеральном питании. Пациенты, получающие зондовое питание (но без мальабсорбции), имеют требования к дозировке витамина D, аналогичные тем, которые получают пероральный прием. Однако капсулы с эргокальциферолом содержат D 2 в масле, которое может закупорить зонд для кормления, поэтому их не следует использовать.Капсулы и таблетки холекальциферола содержат D 3 в виде порошка и могут использоваться, не забивая питательную трубку. Пациентам с мальабсорбцией часто требуется повышенная поддерживающая доза витамина D. Например, пациентам с процедурой обходного желудочного анастомоза с нарушением всасывания может потребоваться поддерживающая доза 50 000 МЕ D 2 или D 3 от одного раза в неделю до так же часто, как и ежедневно, для поддержания достаточности. Стандартные поливитаминные препараты для внутривенного парентерального питания содержат только 200 МЕ, дозу, которая помогает поддерживать нормальный уровень 25 (OH) D в краткосрочной перспективе, но не может устранить дефицит витамина D.При крайних состояниях мальабсорбции воздействие УФ-В (например, солнечный свет или фототерапия) может быть эффективным для тех, кто не реагирует на большие пероральные дозы. 25 Витамин D для внутримышечного введения не продается в США; однако его можно смешивать в специализированных аптеках для ограниченного местного применения. 26
ЗНАЧЕНИЕ ТОКСИЧНОСТИ КАЛЬЦИЯ И ВИТАМИНА D
Какую роль играет Calcium Nutrition?
Поддержание нормального уровня кальция в сыворотке крови является результатом множества взаимосвязанных процессов, включая всасывание кальция в кишечнике, поглощение и высвобождение кальция из скелета, а также обработку кальция почками.Как отмечалось ранее, витамин D играет решающую роль в каждом из этих процессов. Гиповитаминоз D ухудшает всасывание кальция в кишечнике и приводит к вторичному HPT и риску потери костной массы. Heaney et al., , 27, обнаружили, что максимальное всасывание кальция у мужчин происходит, когда уровень 25 (OH) D находится в диапазоне от 30 до 40 нг / мл, что соответствует уровням витамина D, необходимым для подавления ПТГ. Однако даже при наличии достаточного количества витамина D неадекватное пероральное потребление кальция может вызвать вторичный HPT. Руководящие принципы Национального фонда остеопороза рекомендуют мужчинам и женщинам моложе 50 лет потреблять 1000 мг элементарного кальция в день, а лицам старше 50 лет — 1200 мг / день (http: // www.nof.org/prevention/calcium_and_VitaminD.htm, по состоянию на 24 декабря 2009 г.).
Клиницисты должны помнить о нескольких важных предостережениях при рассмотрении вопроса о добавках кальция.
Во-первых, от 500 до 600 мг элементарного кальция может быть эффективно абсорбировано в любой разовой дозе, при этом избыток кальция не всасывается через кишечник.
Во-вторых, кислотность желудочного сока необходима для усвоения кальция. Однако сообщается, что даже у пациентов с ахлоргидрией всасывание кальция происходит в достаточной степени, если принимать его во время еды.Для пациентов с ахлоргидрией из-за уменьшения желудка или бариатрической хирургии или во время терапии, подавляющей кислоту желудочного сока (например, использование ингибитора протеиновой помпы), добавление кальция с более кислым цитратом кальция предпочтительнее, чем карбонат кальция. Однако цитрат кальция может закупоривать питательные трубки, и его не следует вводить через питательные трубки.
В-третьих, при достаточности витамина D примерно 30% потребляемого кальция обычно усваивается независимо от диеты или источника добавок. 27 Таким образом, если 1000 мг кальция проглочено и 30% (300 мг) абсорбировано, и если предположить, что для ежедневного здоровья костей требуется 50 мг, оставшиеся 250 мг будут выводиться почками (нормальное 24-часовое выведение кальция с мочой). приблизительно 100-250 мг / сут). При дефиците витамина D может усваиваться всего 10% поступившего внутрь кальция. Таким образом, экскреция кальция будет низкой (всего 50 мг на дозу 1000 мг). Суточная экскреция кальция с мочой, хотя и обременительна, является эффективным тестом для оценки адекватности потребления кальция и витамина D.При оценке содержания кальция в моче важно отметить, что тиазидные диуретики, литий и диета с низким содержанием натрия снижают почечную экскрецию кальция, тогда как избыточное потребление натрия увеличивает ее.
В-четвертых, как уже отмечалось, низкие уровни 25 (OH) D могут быть связаны с вторичным HPT и аномальной минерализацией костей. Таким образом, повышенный уровень ПТГ, повышенный уровень общей или костной щелочной фосфатазы и низкий уровень кальция в суточной моче должны вызывать у некоторых пациентов подозрение на дефицит витамина D.Например, следует подозревать дефицит витамина D у здорового человека, у которого обнаружен повышенный уровень щелочной фосфатазы, особенно если результаты других тестов на ферменты печени в норме.
Как насчет токсичности витамина D?
Токсичность витамина D не следует диагностировать исключительно на основании повышенного уровня 25 (OH) D; вместо этого его следует признать клиническим синдромом как гипервитаминоза D, так и гиперкальциемии, при котором также часто (хотя и не всегда) встречаются гиперфосфатемия и гиперкальциурия.У пациентов с токсичностью витамина D могут наблюдаться клинические симптомы и признаки гиперкальциемии (например, тошнота, обезвоживание и запор) и гиперкальциурии (например, полиурия и камни в почках). Гипервитаминоз D при отсутствии гиперкальциемии может побудить к дальнейшим исследованиям для оценки этиологии повышенного уровня витамина D; однако, в отличие от гиперкальциемии, это не требует неотложной медицинской помощи. Хотя избыточный прием витамина D может привести к гиперкальциемии, токсичность витамина D крайне редка и обычно возникает только после приема больших доз витамина D (> 10000 МЕ / день) в течение продолжительного периода времени у пациентов с нормальным всасыванием в кишечнике или у пациентов, которые могут быть одновременное употребление обильного, если не чрезмерного, количества кальция.Уровень 25 (OH) D 80 нг / мл — это самый низкий зарегистрированный уровень, связанный с токсичностью у пациентов без первичной ГПТ с нормальной функцией почек. У большинства пациентов с токсичностью витамина D уровень выше 150 нг / мл. 28 Binkley et al. 21 недавно сообщили, что добавление витамина D в дозах 1600 МЕ / день или 50000 МЕ ежемесячно не было связано с какими-либо лабораторными параметрами токсичности [например, 25 (OH) D, ПТГ, костная щелочная фосфатаза и Кальций в суточной моче] и даже не смог повысить общий уровень 25 (OH) D выше 30 нг / мл у 19% участников.
ЗАКЛЮЧЕНИЕ
Витамин D важен для здоровья скелета и не скелета. В настоящее время хорошо известно, что у многих людей уровень витамина D ниже, чем в настоящее время рекомендуется для оптимального здоровья. Во всем мире витамин D преимущественно получают в результате воздействия ультрафиолетового излучения B в форме солнечного света и кожной выработки витамина D. Широта, культурные привычки в одежде, время года, избегание солнца и защита от солнца — все это может ограничить выработку витамина D. Заболевания желудочно-кишечного тракта, печени и почек могут быть связаны с низким уровнем витамина D, но гиповитаминоз D чаще всего возникает из-за недостаточного потребления.Гиповитаминоз D, возникший в результате отсутствия воздействия ультрафиолета B, нелегко исправить одним только диетическим приемом без добавок. Обогащение пищевых продуктов витамином D основано на устаревших рекомендациях по ежедневному ИО. Добавки с 800-1000 МЕ / сут витамина D или 50 000 МЕ в месяц безопасны для большинства людей и могут обеспечить уровни витамина D в оптимальном диапазоне. Это потребление находится в пределах рекомендованного в настоящее время безопасного верхнего допустимого предела для витамина D — 2000 МЕ / день для людей в возрасте от 1 года и старше.Ожидается, что в 2010 году будут опубликованы пересмотренные рекомендуемые значения потребления витамина D с пищей, которые необходимы как пациентам, так и врачам.
Каковы варианты лечения дефицита витамина D у взрослых?
Hollis BW, Wagner CL. Нормальный уровень витамина D в сыворотке. N Engl J Med . 2005 г. 3 февраля. 352 (5): 515-6; ответ автора 515-6. [Медлайн].
Holick MF, Binkley NC, Bischoff-Ferrari HA и др. Оценка, лечение и профилактика дефицита витамина D: Руководство по клинической практике эндокринного общества. Дж. Клин Эндокринол Метаб . 6 июня 2011 г. [Medline].
Weishaar T, Rajan S, Keller B. Вероятность дефицита витамина D в зависимости от массы тела и расы / этнической принадлежности. J Am Board Fam Med . 2016 март-апрель. 29 (2): 226-32. [Медлайн]. [Полный текст].
Haddad JG, Matsuoka LY, Hollis BW, Hu YZ, Wortsman J. Транспорт витамина D в плазме человека после его эндогенного синтеза. Дж. Клин Инвест . 1993 июнь 91 (6): 2552-5. [Медлайн].[Полный текст].
Холик MF, Chen TC. Дефицит витамина D: всемирная проблема с последствиями для здоровья. Am J Clin Nutr . 2008 Апрель 87 (4): 1080S-6S. [Медлайн].
Tangpricha V, Koutkia P, Rieke SM, et al. Обогащение апельсинового сока витамином D: новый подход к улучшению здоровья при питании витамином D. Am J Clin Nutr . 2003 июн.77 (6): 1478-83. [Медлайн]. [Полный текст].
Холик MF.Дефицит витамина D: какая это боль. Mayo Clin Proc . 2003 декабрь 78 (12): 1457-9. [Медлайн].
Хини Р.П., Доуэлл М.С., Хейл Калифорния и др. Абсорбция кальция колеблется в пределах нормы для сывороточного 25-гидроксивитамина D. J Am Coll Nutr . 2003 г., 22 (2): 142-6. [Медлайн]. [Полный текст].
Армас Л.А., Холлис Б.В., Хини РП. Витамин D2 гораздо менее эффективен, чем витамин D3 для человека. Дж. Клин Эндокринол Метаб .2004 ноябрь 89 (11): 5387-91. [Медлайн]. [Полный текст].
Транг Х.М., Коул Д.Е., Рубин Л.А. и др. Доказательства того, что витамин D3 увеличивает содержание 25-гидроксивитамина D в сыворотке более эффективно, чем витамин D2. Am J Clin Nutr . 1998 Октябрь 68 (4): 854-8. [Медлайн]. [Полный текст].
Холик М.Ф., Бьянкуццо Р.М., Чен Т.С. и др. Витамин D2 так же эффективен, как и витамин D3, в поддержании циркулирующих концентраций 25-гидроксивитамина D. J Clin Endocrinol Metab .2008 Март 93 (3): 677-81. [Медлайн].
Филлипс Д. Материнский статус витамина D, связанный с долгосрочными результатами у детей. Медскап . 2014 16 декабря [Полный текст].
Харт PH, Лукас Р.М., Уолш Дж. П., Зоски Г.Р., Уайтхаус А.Дж., Чжу К. и др. Витамин D в развитии плода: результаты когортного исследования при рождении. Педиатрия . 2014 15 декабря [Medline].
Камудони П., Пул С., Дэвис С.Дж. Оценка экономического бремени дефицита витамина D у беременных женщин в Соединенном Королевстве. Гинекол Эндокринол . 2016 29 марта. 1-6. [Медлайн].
Bouillon R, Marcocci C, Carmeliet G и др. Скелетные и экстраскелетные действия витамина D: современные данные и нерешенные вопросы. Endocr Ред. . 12 октября 2018 г. [Medline].
Лю Б.А., Гордон М., Лабранш Дж. М. и др. Сезонная распространенность дефицита витамина D у пожилых людей в специализированных учреждениях. Дж. Ам Гериатр Соц . 1997 Май. 45 (5): 598-603. [Медлайн].
Tangpricha V, Luo M, Fernández-Estívariz C, et al. Гормон роста благоприятно влияет на метаболизм и минеральную плотность костей у пациентов с синдромом короткой кишки, проходящих реабилитацию кишечника. J Parenter Enteral Nutr . Ноябрь-декабрь 2006 г. 30: 480-6. [Медлайн].
Koutkia P, Lu Z, Chen TC, Holick MF. Лечение дефицита витамина D из-за болезни Крона ультрафиолетовым излучением B в солярии. Гастроэнтерология .2001 декабрь 121 (6): 1485-8. [Медлайн].
Gartner LM, Greer FR. Профилактика рахита и дефицита витамина D: новые рекомендации по потреблению витамина D. Педиатрия . 2003 апр. 111 (4, часть 1): 908-10. [Медлайн]. [Полный текст].
Эллиотт М.Э., Бинкли NC, Карнес М. и др. Риск переломов у женщин при длительном лечении: высокая распространенность остеопороза и гиповитаминоза пяточной кости D. Фармакотерапия . 23 июня 2003 г. (6): 702-10. [Медлайн].
Thomas MK, Lloyd-Jones DM, Thadhani RI, et al. Гиповитаминоз D в стационаре. N Engl J Med . 1998 19 марта. 338 (12): 777-83. [Медлайн]. [Полный текст].
Tangpricha V, Pearce EN, Chen TC, et al. Недостаточность витамина D у свободно живущих здоровых молодых людей. Am J Med . 1 июня 2002 г. 112 (8): 659-62. [Медлайн].
Каралиус В.П., Зинн Д., Ву Дж. И др. Распространенность риска дефицита и недостаточности 25-гидроксивитамина D у детей в США: NHANES 2003-2006. Дж. Педиатр Эндокринол Метаб . 2014 12 марта [Medline].
Персонал Рейтер. Уровни витамина D субоптимальны для 1 из 10 детей в США. Медицинская информация Reuters . 10 апреля 2014 г. [Полный текст].
Shoben AB, Kestenbaum B, Levin G, Hoofnagle AN, Psaty BM, Siscovick DS, et al. Сезонные колебания концентраций 25-гидроксивитамина d в исследовании здоровья сердечно-сосудистой системы. Am J Epidemiol . 2011 15 декабря. 174 (12): 1363-72.[Медлайн].
van der Wielen RP, Löwik MR, van den Berg H, et al. Концентрация витамина D в сыворотке крови среди пожилых людей в Европе. Ланцет . 1995, 22 июля. 346 (8969): 207-10. [Медлайн].
Gannagé-Yared MH, Chemali R, Yaacoub N, et al. Гиповитаминоз D в солнечной стране: отношение к образу жизни и костные маркеры. J Bone Miner Res . 2000 Сентябрь 15 (9): 1856-62. [Медлайн].
Looker AC, Gunter EW.Гиповитаминоз D в стационаре. N Engl J Med . 30 июля 1998 г. 339 (5): 344-5; ответ автора 345-6. [Медлайн].
Fuleihan GE, Deeb M. Гиповитаминоз D в солнечной стране. N Engl J Med . 1999, 10 июня. 340 (23): 1840-1. [Медлайн].
Мишал А.А. Влияние разных стилей одежды на уровень витамина D у здоровых молодых иорданских женщин. Остеопорос Инт . 2001. 12 (11): 931-5. [Медлайн].
Клеменс Т.Л., Адамс Дж.С., Хендерсон С.Л. и др.Повышенный пигмент кожи снижает способность кожи синтезировать витамин D3. Ланцет . 1982 9 января. 1 (8263): 74-6. [Медлайн].
Харрис СС, Сотериадес Е., Кулидж Дж. А. и др. Недостаточность витамина D и гиперпаратиреоз у малообеспеченного многорасового пожилого населения. Дж. Клин Эндокринол Метаб . 2000 ноябрь 85 (11): 4125-30. [Медлайн]. [Полный текст].
Nesby-O’Dell S, Scanlon KS, Cogswell ME, et al. Распространенность гиповитаминоза D и детерминанты среди афроамериканцев и белых женщин репродуктивного возраста: третье национальное обследование здоровья и питания, 1988–1994 годы. Am J Clin Nutr . 2002 июл.76 (1): 187-92. [Медлайн]. [Полный текст].
Холик MF. Витамин D: важность для профилактики рака, диабета 1 типа, болезней сердца и остеопороза. Am J Clin Nutr . 2004 г., 79 (3): 362-71. [Медлайн]. [Полный текст].
Chapuy MC, Arlot ME, Duboeuf F, et al. Витамин D3 и кальций для предотвращения переломов шейки бедра у пожилых женщин. N Engl J Med . 1992 Dec 3. 327 (23): 1637-42.[Медлайн].
Триведи Д.П., Долл Р., Хоу К.Т. Влияние четырехмесячного перорального приема витамина D3 (холекальциферола) на переломы и смертность у мужчин и женщин, живущих в сообществе: рандомизированное двойное слепое контролируемое исследование. BMJ . 1 марта 2003 г. 326 (7387): 469. [Медлайн]. [Полный текст].
Бунен С., Липс П., Буйон Р. и др. Потребность в дополнительном кальции для снижения риска перелома шейки бедра при добавлении витамина d: данные сравнительного метаанализа рандомизированных контролируемых исследований. Дж. Клин Эндокринол Метаб . 2007 апр. 92 (4): 1415-23. [Медлайн]. [Полный текст].
Bischoff-Ferrari HA, Willett WC, Wong JB и др. Профилактика непозвоночных переломов пероральным приемом витамина D и зависимостью от дозы: метаанализ рандомизированных контролируемых исследований. Arch Intern Med . 2009 23 марта. 169 (6): 551-61. [Медлайн].
Хини РП. Истощение запасов витамина D и эффективное усвоение кальция. J Bone Miner Res .18 июля 2003 г. (7): 1342; ответ автора 1343. [Medline].
Доусон-Хьюз Б., Харрис С.С., Кролл Е.А. и др. Влияние добавок кальция и витамина D на плотность костей у мужчин и женщин в возрасте 65 лет и старше. N Engl J Med . 1997 сентябрь 4. 337 (10): 670-6. [Медлайн]. [Полный текст].
Харвуд Р.Х., Сахота О., Гейнор К. и др. Рандомизированное контролируемое сравнение различных схем приема добавок кальция и витамина D у пожилых женщин после перелома бедра: исследование Nottingham Neck of Femur (NONOF). Возраст Старение . 2004, январь, 33 (1): 45-51. [Медлайн]. [Полный текст].
Bischoff-Ferrari HA, Dietrich T, Orav EJ, et al. Положительная связь между уровнем 25-гидрокси витамина D и минеральной плотностью костей: популяционное исследование молодых и пожилых людей. Am J Med . 2004 г. 1 мая. 116 (9): 634-9. [Медлайн].
Bischoff HA, Stahelin HB, Dick W, et al. Влияние добавок витамина D и кальция на падение: рандомизированное контролируемое исследование. J Bone Miner Res . 2003 18 февраля (2): 343-51. [Медлайн].
Bischoff-Ferrari HA, Dawson-Hughes B, Staehelin HB и др. Профилактика падений с помощью дополнительных и активных форм витамина D: метаанализ рандомизированных контролируемых исследований. BMJ . 2009 г., 1. 339: b3692. [Медлайн]. [Полный текст].
Muir SW, Montero-Odasso M. Влияние добавок витамина D на силу мышц, походку и равновесие у пожилых людей: систематический обзор и метаанализ. Дж. Ам Гериатр Соц . 2011 Декабрь 59 (12): 2291-300. [Медлайн].
Лаппе Дж. М., Траверс-Густафсон Д., Дэвис К. М. и др. Добавки витамина D и кальция снижают риск рака: результаты рандомизированного исследования. Am J Clin Nutr . 2007 июнь 85 (6): 1586-91. [Медлайн]. [Полный текст].
Чен ТК, Холик МФ. Профилактика и лечение рака простаты и витамина D. Trends Endocrinol Metab . 2003 14 ноября (9): 423-30. [Медлайн].
Garland CF, Comstock GW, Garland FC и др. 25-гидроксивитамин D в сыворотке крови и рак толстой кишки: восьмилетнее проспективное исследование. Ланцет . 18 ноября 1989 г. 2 (8673): 1176-8. [Медлайн].
Гарланд CF, Гарланд ФК, Горхэм ЭД. Кальций и витамин D. Их потенциальная роль в профилактике рака толстой кишки и груди. Энн Н. И Акад. Наук . 1999. 889: 107-19. [Медлайн].
Garland FC, Garland CF, Gorham ED и др.Географические различия в смертности от рака груди в Соединенных Штатах: гипотеза, связанная с воздействием солнечной радиации. Предыдущая Med . 1990 ноября 19 (6): 614-22. [Медлайн].
Chen TC, Wang L, Whitlatch LW и др. Простатическая 25-гидроксивитамин D-1альфа-гидроксилаза и ее значение при раке простаты. Дж. Клеточная Биохимия . 2003 г. 1. 88 (2): 315-22. [Медлайн].
Фридман Д.М., Раджараман П., Фурман Б. и др. Солнечный свет, статус замещения гормонов и риск колоректального рака у женщин в постменопаузе. Инт Дж. Рак . 2009 30 сентября. [Medline]. [Полный текст].
Tangpricha V, Flanagan JN, Whitlatch LW и др. 25-гидроксивитамин D-1альфа-гидроксилаза в нормальной и злокачественной ткани толстой кишки. Ланцет . 2001 26 мая. 357 (9269): 1673-4. [Медлайн].
Матье К., Гиземанс С., Джульетти А. и др. Витамин D и диабет. Диабетология . 2005 июл. 48 (7): 1247-57. [Медлайн].
Скрагг Р., Сауэрс М., Белл К.25-гидроксивитамин D в сыворотке крови, этническая принадлежность и артериальное давление в Третьем национальном обследовании здоровья и питания. Am J Hypertens . 2007 июл.20 (7): 713-9. [Медлайн].
Joergensen C, Hovind P, Schmedes A, Parving HH, Rossing P. Уровни витамина d, микрососудистые осложнения и смертность при диабете 1 типа. Уход за диабетом . 2011 Май. 34 (5): 1081-5. [Медлайн].
Ли Дж., Лай Х, Ян Л., Чжу Х, Чен С., Лай С.Возрастные и гендерные различия в ассоциации между 25-гидроксивитамином D в сыворотке и инсультом среди населения США в целом: Национальное исследование здоровья и питания, 2001-2006 гг. J Stroke Cerebrovasc Dis . 2017 26 ноября (11): 2510-8. [Медлайн].
Буско, М. Недостаток витамина D, связанный с биомаркерами сердечно-сосудистых заболеваний, воспаление. Медскап . 2014 27 февраля. [Полный текст].
Лэрд Э., МакНалти Н, Уорд М. и др. У пожилых ирландцев дефицит витамина D связан с воспалением. Дж. Клин Эндокринол Метаб . Февраль 2014.
Ли YH, Bae SC. Уровень витамина D при ревматоидном артрите и его корреляция с активностью заболевания: метаанализ. Clin Exp Rheumatol . 2016 г. 6 апреля [Medline].
Autier P, Gandini S. Добавки витамина D и общая смертность: метаанализ рандомизированных контролируемых испытаний. Arch Intern Med . 2007, 10 сентября. 167 (16): 1730-7. [Медлайн].
Correia LC, Содре Ф., Гарсия Дж., Сабино М., Брито М., Калил Ф. и др.Связь тяжелого дефицита витамина D с сердечно-сосудистой смертностью при острых коронарных синдромах. Ам Дж. Кардиол . 2012 20 ноября. [Medline].
Буско М. Низкий уровень витамина D при COVID-19 предсказывает поступление в ОИТ, плохую выживаемость. MDedge . 2020 18 сентября [Полный текст].
МакКолл Б. Дефицит витамина D при COVID-19 увеличил в четыре раза уровень смертности. Medscape Medical News . 2020 11 декабря [Полный текст].
De Smet D, De Smet K, Herroelen P, Gryspeerdt S, Martens GA.Уровень 25 (OH) D в сыворотке крови при поступлении в больницу, связанный со стадией COVID-19 и летальностью. Ам Дж. Клин Патол . 2020 25 ноября. [Medline]. [Полный текст].
Белакович Г., Глуд Л.Л., Николова Д. и др. Добавки витамина D для предотвращения смертности взрослых. Кокрановская база данных Syst Rev . 2011 6 июля. CD007470. [Медлайн].
Мэнсон Дж. Э., Кук Н. Р., Ли И. М. и др. Добавки витамина D и профилактика рака и сердечно-сосудистых заболеваний. N Engl J Med . 2019 г. 3 января. 380 (1): 33-44. [Медлайн]. [Полный текст].
Chapuy MC, Preziosi P, Maamer M, et al. Распространенность недостаточности витамина D среди взрослого нормального населения. Остеопорос Инт . 1997. 7 (5): 439-43. [Медлайн].
Herrmann M, Farrell CL, Pusceddu I, Fabregat-Cabello N, Cavalier E. Оценка статуса витамина D — меняющийся ландшафт. Clin Chem Lab Med . 30 июня 2016 г. [Medline]. [Полный текст].
Наингголан Л. Безопасный верхний предел витамина D определен впервые. Medscape Medical News . 1 мая 2013 г. [Полный текст].
Дрор Ю., Гивеон С.М., Хошен М., Фельдхамер И., Балисер Р.Д., Фельдман Б.С. Уровни витамина d для предотвращения острого коронарного синдрома и смертности: доказательства нелинейной связи. Дж. Клин Эндокринол Метаб . 2013 май. 98 (5): 2160-7. [Медлайн].
Bogh MK, Gullstrand J, Svensson A, Ljunggren B, Dorkhan M.Узкополосный УФ-В три раза в неделю более эффективен при лечении дефицита витамина D, чем пероральный прием 1600 МЕ витамина D (3) / день: рандомизированное клиническое испытание. Br J Dermatol . 2012 25 мая. [Medline].
Лу З., Чен Т.С., Чжан А. и др. Оценка содержания витамина D3 в рыбе: достаточно ли содержания витамина D для удовлетворения диетической потребности в витамине D ?. Дж. Стероид Биохим Мол Биол . 2007 марта 103 (3-5): 642-4. [Медлайн].
Holick MF, Shao Q, Liu WW и др.Содержание витамина D в обогащенном молоке и детских смесях. N Engl J Med . 1992 30 апреля. 326 (18): 1178-81. [Медлайн].
Fox S. Установлено, что эффективность добавок с витамином D сильно различается. Медскап . 2013 г. 11 февраля [Полный текст].
Холлис BW. Краткосрочные и долгосрочные последствия и опасения относительно достоверной оценки дефицита витамина D: сравнение недавних отчетов о пищевых добавках и клинических руководств. Curr Opin Clin Nutr Metab Care .2011 14 ноября (6): 598-604. [Медлайн].
Брукс М. Доказательства отсутствия рутинного скрининга витамина D: Целевая группа США. Medscape Medical News . 24 июня 2014 г. [Полный текст].
Perna L, Schöttker B, Holleczek B, Brenner H. Сывороточный 25-гидроксивитамин D и частота летальных и нефатальных сердечно-сосудистых событий: проспективное исследование с повторными измерениями. Дж. Клин Эндокринол Метаб . 2013 декабрь 98 (12): 4908-15. [Медлайн].
Такер М.Дефицит витамина D связан с сердечно-сосудистыми заболеваниями со смертельным исходом. Медскап . 2013 г. 23 декабря [Полный текст].
Дефицит витамина D и связанные с ним заболевания: основы практики, предпосылки, патофизиология
Hollis BW, Wagner CL. Нормальный уровень витамина D в сыворотке. N Engl J Med . 2005 г. 3 февраля. 352 (5): 515-6; ответ автора 515-6. [Медлайн].
Holick MF, Binkley NC, Bischoff-Ferrari HA и др. Оценка, лечение и профилактика дефицита витамина D: Руководство по клинической практике эндокринного общества. Дж. Клин Эндокринол Метаб . 6 июня 2011 г. [Medline].
Weishaar T, Rajan S, Keller B. Вероятность дефицита витамина D в зависимости от массы тела и расы / этнической принадлежности. J Am Board Fam Med . 2016 март-апрель. 29 (2): 226-32. [Медлайн]. [Полный текст].
Haddad JG, Matsuoka LY, Hollis BW, Hu YZ, Wortsman J. Транспорт витамина D в плазме человека после его эндогенного синтеза. Дж. Клин Инвест . 1993 июнь 91 (6): 2552-5. [Медлайн].[Полный текст].
Холик MF, Chen TC. Дефицит витамина D: всемирная проблема с последствиями для здоровья. Am J Clin Nutr . 2008 Апрель 87 (4): 1080S-6S. [Медлайн].
Tangpricha V, Koutkia P, Rieke SM, et al. Обогащение апельсинового сока витамином D: новый подход к улучшению здоровья при питании витамином D. Am J Clin Nutr . 2003 июн.77 (6): 1478-83. [Медлайн]. [Полный текст].
Холик MF.Дефицит витамина D: какая это боль. Mayo Clin Proc . 2003 декабрь 78 (12): 1457-9. [Медлайн].
Хини Р.П., Доуэлл М.С., Хейл Калифорния и др. Абсорбция кальция колеблется в пределах нормы для сывороточного 25-гидроксивитамина D. J Am Coll Nutr . 2003 г., 22 (2): 142-6. [Медлайн]. [Полный текст].
Армас Л.А., Холлис Б.В., Хини РП. Витамин D2 гораздо менее эффективен, чем витамин D3 для человека. Дж. Клин Эндокринол Метаб .2004 ноябрь 89 (11): 5387-91. [Медлайн]. [Полный текст].
Транг Х.М., Коул Д.Е., Рубин Л.А. и др. Доказательства того, что витамин D3 увеличивает содержание 25-гидроксивитамина D в сыворотке более эффективно, чем витамин D2. Am J Clin Nutr . 1998 Октябрь 68 (4): 854-8. [Медлайн]. [Полный текст].
Холик М.Ф., Бьянкуццо Р.М., Чен Т.С. и др. Витамин D2 так же эффективен, как и витамин D3, в поддержании циркулирующих концентраций 25-гидроксивитамина D. J Clin Endocrinol Metab .2008 Март 93 (3): 677-81. [Медлайн].
Филлипс Д. Материнский статус витамина D, связанный с долгосрочными результатами у детей. Медскап . 2014 16 декабря [Полный текст].
Харт PH, Лукас Р.М., Уолш Дж. П., Зоски Г.Р., Уайтхаус А.Дж., Чжу К. и др. Витамин D в развитии плода: результаты когортного исследования при рождении. Педиатрия . 2014 15 декабря [Medline].
Камудони П., Пул С., Дэвис С.Дж. Оценка экономического бремени дефицита витамина D у беременных женщин в Соединенном Королевстве. Гинекол Эндокринол . 2016 29 марта. 1-6. [Медлайн].
Bouillon R, Marcocci C, Carmeliet G и др. Скелетные и экстраскелетные действия витамина D: современные данные и нерешенные вопросы. Endocr Ред. . 12 октября 2018 г. [Medline].
Лю Б.А., Гордон М., Лабранш Дж. М. и др. Сезонная распространенность дефицита витамина D у пожилых людей в специализированных учреждениях. Дж. Ам Гериатр Соц . 1997 Май. 45 (5): 598-603. [Медлайн].
Tangpricha V, Luo M, Fernández-Estívariz C, et al. Гормон роста благоприятно влияет на метаболизм и минеральную плотность костей у пациентов с синдромом короткой кишки, проходящих реабилитацию кишечника. J Parenter Enteral Nutr . Ноябрь-декабрь 2006 г. 30: 480-6. [Медлайн].
Koutkia P, Lu Z, Chen TC, Holick MF. Лечение дефицита витамина D из-за болезни Крона ультрафиолетовым излучением B в солярии. Гастроэнтерология .2001 декабрь 121 (6): 1485-8. [Медлайн].
Gartner LM, Greer FR. Профилактика рахита и дефицита витамина D: новые рекомендации по потреблению витамина D. Педиатрия . 2003 апр. 111 (4, часть 1): 908-10. [Медлайн]. [Полный текст].
Эллиотт М.Э., Бинкли NC, Карнес М. и др. Риск переломов у женщин при длительном лечении: высокая распространенность остеопороза и гиповитаминоза пяточной кости D. Фармакотерапия . 23 июня 2003 г. (6): 702-10. [Медлайн].
Thomas MK, Lloyd-Jones DM, Thadhani RI, et al. Гиповитаминоз D в стационаре. N Engl J Med . 1998 19 марта. 338 (12): 777-83. [Медлайн]. [Полный текст].
Tangpricha V, Pearce EN, Chen TC, et al. Недостаточность витамина D у свободно живущих здоровых молодых людей. Am J Med . 1 июня 2002 г. 112 (8): 659-62. [Медлайн].
Каралиус В.П., Зинн Д., Ву Дж. И др. Распространенность риска дефицита и недостаточности 25-гидроксивитамина D у детей в США: NHANES 2003-2006. Дж. Педиатр Эндокринол Метаб . 2014 12 марта [Medline].
Персонал Рейтер. Уровни витамина D субоптимальны для 1 из 10 детей в США. Медицинская информация Reuters . 10 апреля 2014 г. [Полный текст].
Shoben AB, Kestenbaum B, Levin G, Hoofnagle AN, Psaty BM, Siscovick DS, et al. Сезонные колебания концентраций 25-гидроксивитамина d в исследовании здоровья сердечно-сосудистой системы. Am J Epidemiol . 2011 15 декабря. 174 (12): 1363-72.[Медлайн].
van der Wielen RP, Löwik MR, van den Berg H, et al. Концентрация витамина D в сыворотке крови среди пожилых людей в Европе. Ланцет . 1995, 22 июля. 346 (8969): 207-10. [Медлайн].
Gannagé-Yared MH, Chemali R, Yaacoub N, et al. Гиповитаминоз D в солнечной стране: отношение к образу жизни и костные маркеры. J Bone Miner Res . 2000 Сентябрь 15 (9): 1856-62. [Медлайн].
Looker AC, Gunter EW.Гиповитаминоз D в стационаре. N Engl J Med . 30 июля 1998 г. 339 (5): 344-5; ответ автора 345-6. [Медлайн].
Fuleihan GE, Deeb M. Гиповитаминоз D в солнечной стране. N Engl J Med . 1999, 10 июня. 340 (23): 1840-1. [Медлайн].
Мишал А.А. Влияние разных стилей одежды на уровень витамина D у здоровых молодых иорданских женщин. Остеопорос Инт . 2001. 12 (11): 931-5. [Медлайн].
Клеменс Т.Л., Адамс Дж.С., Хендерсон С.Л. и др.Повышенный пигмент кожи снижает способность кожи синтезировать витамин D3. Ланцет . 1982 9 января. 1 (8263): 74-6. [Медлайн].
Харрис СС, Сотериадес Е., Кулидж Дж. А. и др. Недостаточность витамина D и гиперпаратиреоз у малообеспеченного многорасового пожилого населения. Дж. Клин Эндокринол Метаб . 2000 ноябрь 85 (11): 4125-30. [Медлайн]. [Полный текст].
Nesby-O’Dell S, Scanlon KS, Cogswell ME, et al. Распространенность гиповитаминоза D и детерминанты среди афроамериканцев и белых женщин репродуктивного возраста: третье национальное обследование здоровья и питания, 1988–1994 годы. Am J Clin Nutr . 2002 июл.76 (1): 187-92. [Медлайн]. [Полный текст].
Холик MF. Витамин D: важность для профилактики рака, диабета 1 типа, болезней сердца и остеопороза. Am J Clin Nutr . 2004 г., 79 (3): 362-71. [Медлайн]. [Полный текст].
Chapuy MC, Arlot ME, Duboeuf F, et al. Витамин D3 и кальций для предотвращения переломов шейки бедра у пожилых женщин. N Engl J Med . 1992 Dec 3. 327 (23): 1637-42.[Медлайн].
Триведи Д.П., Долл Р., Хоу К.Т. Влияние четырехмесячного перорального приема витамина D3 (холекальциферола) на переломы и смертность у мужчин и женщин, живущих в сообществе: рандомизированное двойное слепое контролируемое исследование. BMJ . 1 марта 2003 г. 326 (7387): 469. [Медлайн]. [Полный текст].
Бунен С., Липс П., Буйон Р. и др. Потребность в дополнительном кальции для снижения риска перелома шейки бедра при добавлении витамина d: данные сравнительного метаанализа рандомизированных контролируемых исследований. Дж. Клин Эндокринол Метаб . 2007 апр. 92 (4): 1415-23. [Медлайн]. [Полный текст].
Bischoff-Ferrari HA, Willett WC, Wong JB и др. Профилактика непозвоночных переломов пероральным приемом витамина D и зависимостью от дозы: метаанализ рандомизированных контролируемых исследований. Arch Intern Med . 2009 23 марта. 169 (6): 551-61. [Медлайн].
Хини РП. Истощение запасов витамина D и эффективное усвоение кальция. J Bone Miner Res .18 июля 2003 г. (7): 1342; ответ автора 1343. [Medline].
Доусон-Хьюз Б., Харрис С.С., Кролл Е.А. и др. Влияние добавок кальция и витамина D на плотность костей у мужчин и женщин в возрасте 65 лет и старше. N Engl J Med . 1997 сентябрь 4. 337 (10): 670-6. [Медлайн]. [Полный текст].
Харвуд Р.Х., Сахота О., Гейнор К. и др. Рандомизированное контролируемое сравнение различных схем приема добавок кальция и витамина D у пожилых женщин после перелома бедра: исследование Nottingham Neck of Femur (NONOF). Возраст Старение . 2004, январь, 33 (1): 45-51. [Медлайн]. [Полный текст].
Bischoff-Ferrari HA, Dietrich T, Orav EJ, et al. Положительная связь между уровнем 25-гидрокси витамина D и минеральной плотностью костей: популяционное исследование молодых и пожилых людей. Am J Med . 2004 г. 1 мая. 116 (9): 634-9. [Медлайн].
Bischoff HA, Stahelin HB, Dick W, et al. Влияние добавок витамина D и кальция на падение: рандомизированное контролируемое исследование. J Bone Miner Res . 2003 18 февраля (2): 343-51. [Медлайн].
Bischoff-Ferrari HA, Dawson-Hughes B, Staehelin HB и др. Профилактика падений с помощью дополнительных и активных форм витамина D: метаанализ рандомизированных контролируемых исследований. BMJ . 2009 г., 1. 339: b3692. [Медлайн]. [Полный текст].
Muir SW, Montero-Odasso M. Влияние добавок витамина D на силу мышц, походку и равновесие у пожилых людей: систематический обзор и метаанализ. Дж. Ам Гериатр Соц . 2011 Декабрь 59 (12): 2291-300. [Медлайн].
Лаппе Дж. М., Траверс-Густафсон Д., Дэвис К. М. и др. Добавки витамина D и кальция снижают риск рака: результаты рандомизированного исследования. Am J Clin Nutr . 2007 июнь 85 (6): 1586-91. [Медлайн]. [Полный текст].
Чен ТК, Холик МФ. Профилактика и лечение рака простаты и витамина D. Trends Endocrinol Metab . 2003 14 ноября (9): 423-30. [Медлайн].
Garland CF, Comstock GW, Garland FC и др. 25-гидроксивитамин D в сыворотке крови и рак толстой кишки: восьмилетнее проспективное исследование. Ланцет . 18 ноября 1989 г. 2 (8673): 1176-8. [Медлайн].
Гарланд CF, Гарланд ФК, Горхэм ЭД. Кальций и витамин D. Их потенциальная роль в профилактике рака толстой кишки и груди. Энн Н. И Акад. Наук . 1999. 889: 107-19. [Медлайн].
Garland FC, Garland CF, Gorham ED и др.Географические различия в смертности от рака груди в Соединенных Штатах: гипотеза, связанная с воздействием солнечной радиации. Предыдущая Med . 1990 ноября 19 (6): 614-22. [Медлайн].
Chen TC, Wang L, Whitlatch LW и др. Простатическая 25-гидроксивитамин D-1альфа-гидроксилаза и ее значение при раке простаты. Дж. Клеточная Биохимия . 2003 г. 1. 88 (2): 315-22. [Медлайн].
Фридман Д.М., Раджараман П., Фурман Б. и др. Солнечный свет, статус замещения гормонов и риск колоректального рака у женщин в постменопаузе. Инт Дж. Рак . 2009 30 сентября. [Medline]. [Полный текст].
Tangpricha V, Flanagan JN, Whitlatch LW и др. 25-гидроксивитамин D-1альфа-гидроксилаза в нормальной и злокачественной ткани толстой кишки. Ланцет . 2001 26 мая. 357 (9269): 1673-4. [Медлайн].
Матье К., Гиземанс С., Джульетти А. и др. Витамин D и диабет. Диабетология . 2005 июл. 48 (7): 1247-57. [Медлайн].
Скрагг Р., Сауэрс М., Белл К.25-гидроксивитамин D в сыворотке крови, этническая принадлежность и артериальное давление в Третьем национальном обследовании здоровья и питания. Am J Hypertens . 2007 июл.20 (7): 713-9. [Медлайн].
Joergensen C, Hovind P, Schmedes A, Parving HH, Rossing P. Уровни витамина d, микрососудистые осложнения и смертность при диабете 1 типа. Уход за диабетом . 2011 Май. 34 (5): 1081-5. [Медлайн].
Ли Дж., Лай Х, Ян Л., Чжу Х, Чен С., Лай С.Возрастные и гендерные различия в ассоциации между 25-гидроксивитамином D в сыворотке и инсультом среди населения США в целом: Национальное исследование здоровья и питания, 2001-2006 гг. J Stroke Cerebrovasc Dis . 2017 26 ноября (11): 2510-8. [Медлайн].
Буско, М. Недостаток витамина D, связанный с биомаркерами сердечно-сосудистых заболеваний, воспаление. Медскап . 2014 27 февраля. [Полный текст].
Лэрд Э., МакНалти Н, Уорд М. и др. У пожилых ирландцев дефицит витамина D связан с воспалением. Дж. Клин Эндокринол Метаб . Февраль 2014.
Ли YH, Bae SC. Уровень витамина D при ревматоидном артрите и его корреляция с активностью заболевания: метаанализ. Clin Exp Rheumatol . 2016 г. 6 апреля [Medline].
Autier P, Gandini S. Добавки витамина D и общая смертность: метаанализ рандомизированных контролируемых испытаний. Arch Intern Med . 2007, 10 сентября. 167 (16): 1730-7. [Медлайн].
Correia LC, Содре Ф., Гарсия Дж., Сабино М., Брито М., Калил Ф. и др.Связь тяжелого дефицита витамина D с сердечно-сосудистой смертностью при острых коронарных синдромах. Ам Дж. Кардиол . 2012 20 ноября. [Medline].
Буско М. Низкий уровень витамина D при COVID-19 предсказывает поступление в ОИТ, плохую выживаемость. MDedge . 2020 18 сентября [Полный текст].
МакКолл Б. Дефицит витамина D при COVID-19 увеличил в четыре раза уровень смертности. Medscape Medical News . 2020 11 декабря [Полный текст].
De Smet D, De Smet K, Herroelen P, Gryspeerdt S, Martens GA.Уровень 25 (OH) D в сыворотке крови при поступлении в больницу, связанный со стадией COVID-19 и летальностью. Ам Дж. Клин Патол . 2020 25 ноября. [Medline]. [Полный текст].
Белакович Г., Глуд Л.Л., Николова Д. и др. Добавки витамина D для предотвращения смертности взрослых. Кокрановская база данных Syst Rev . 2011 6 июля. CD007470. [Медлайн].
Мэнсон Дж. Э., Кук Н. Р., Ли И. М. и др. Добавки витамина D и профилактика рака и сердечно-сосудистых заболеваний. N Engl J Med . 2019 г. 3 января. 380 (1): 33-44. [Медлайн]. [Полный текст].
Chapuy MC, Preziosi P, Maamer M, et al. Распространенность недостаточности витамина D среди взрослого нормального населения. Остеопорос Инт . 1997. 7 (5): 439-43. [Медлайн].
Herrmann M, Farrell CL, Pusceddu I, Fabregat-Cabello N, Cavalier E. Оценка статуса витамина D — меняющийся ландшафт. Clin Chem Lab Med . 30 июня 2016 г. [Medline]. [Полный текст].
Наингголан Л. Безопасный верхний предел витамина D определен впервые. Medscape Medical News . 1 мая 2013 г. [Полный текст].
Дрор Ю., Гивеон С.М., Хошен М., Фельдхамер И., Балисер Р.Д., Фельдман Б.С. Уровни витамина d для предотвращения острого коронарного синдрома и смертности: доказательства нелинейной связи. Дж. Клин Эндокринол Метаб . 2013 май. 98 (5): 2160-7. [Медлайн].
Bogh MK, Gullstrand J, Svensson A, Ljunggren B, Dorkhan M.Узкополосный УФ-В три раза в неделю более эффективен при лечении дефицита витамина D, чем пероральный прием 1600 МЕ витамина D (3) / день: рандомизированное клиническое испытание. Br J Dermatol . 2012 25 мая. [Medline].
Лу З., Чен Т.С., Чжан А. и др. Оценка содержания витамина D3 в рыбе: достаточно ли содержания витамина D для удовлетворения диетической потребности в витамине D ?. Дж. Стероид Биохим Мол Биол . 2007 марта 103 (3-5): 642-4. [Медлайн].
Holick MF, Shao Q, Liu WW и др.Содержание витамина D в обогащенном молоке и детских смесях. N Engl J Med . 1992 30 апреля. 326 (18): 1178-81. [Медлайн].
Fox S. Установлено, что эффективность добавок с витамином D сильно различается. Медскап . 2013 г. 11 февраля [Полный текст].
Холлис BW. Краткосрочные и долгосрочные последствия и опасения относительно достоверной оценки дефицита витамина D: сравнение недавних отчетов о пищевых добавках и клинических руководств. Curr Opin Clin Nutr Metab Care .2011 14 ноября (6): 598-604. [Медлайн].
Брукс М. Доказательства отсутствия рутинного скрининга витамина D: Целевая группа США. Medscape Medical News . 24 июня 2014 г. [Полный текст].
Perna L, Schöttker B, Holleczek B, Brenner H. Сывороточный 25-гидроксивитамин D и частота летальных и нефатальных сердечно-сосудистых событий: проспективное исследование с повторными измерениями. Дж. Клин Эндокринол Метаб . 2013 декабрь 98 (12): 4908-15. [Медлайн].
Такер М.Дефицит витамина D связан с сердечно-сосудистыми заболеваниями со смертельным исходом. Медскап . 2013 г. 23 декабря [Полный текст].
Дефицит витамина D | Пациент
Большинство продуктов содержат очень мало витамина D. Продукты, которые естественным образом содержат витамин D, включают:
- Жирную рыбу (например, сардины, сардины, сельдь, форель, тунец, лосось и скумбрию).
- Яичный желток, красное мясо и печень.
Некоторые продукты обогащены витамином D (это означает, что в них добавлен витамин D).Эти продукты включают молочные смеси для младенцев, большинство маргаринов и некоторые крупы. Все молоко обогащено витамином D в некоторых странах, но не в Великобритании.
Симптомы дефицита витамина D
Многие люди не имеют симптомов или могут жаловаться только на неопределенные, такие как усталость или общие боли. Поскольку симптомы дефицита витамина D часто очень неспецифичны или расплывчаты, проблему часто упускают из виду. Диагноз легче поставить при серьезных недостатках с некоторыми классическими (типичными) симптомами и деформациями костей.
Симптомы у младенцев
У младенцев с тяжелой недостаточностью витамина D могут возникать судороги (мышечные спазмы), припадки (судороги) и затруднения дыхания (дыхания). Эти проблемы связаны с последующим низким уровнем кальция.
Симптомы у детей
- У детей с тяжелой недостаточностью могут быть мягкие кости черепа или ног. Их ноги могут выглядеть изогнутыми (кривоногими). Они также могут жаловаться на боли в костях, часто в ногах, мышечные боли или мышечную слабость. Это состояние известно как рахит.
- Слабый рост. Рост обычно влияет больше, чем вес. Больные дети могут неохотно начинать ходить.
- Задержка зуба. У детей с дефицитом витамина D прорезывание зубов может наступить поздно, так как это повлияло на развитие молочных зубов.
- Раздражительность у детей может быть вызвана дефицитом витамина D.
- Дети с дефицитом витамина D более подвержены инфекциям. В тяжелых случаях могут возникать симптомы со стороны дыхания. Дыхание может быть нарушено из-за слабых мышц груди и мягкой грудной клетки.
- Когда рахит очень тяжелый, он может вызвать низкий уровень кальция в крови. Это может привести к мышечным судорогам, судорогам и затрудненному дыханию. Им требуется срочная госпитализация.
- В редких случаях крайне низкий уровень витамина D может вызвать слабость сердечной мышцы (кардиомиопатию).
Симптомы у взрослых
- Некоторые люди жалуются на общую усталость, неопределенные боли и общее недомогание.
- При более тяжелой недостаточности (известной как остеомаляция) может наблюдаться более сильная боль и слабость.Мышечная слабость может затруднить подъем по лестнице или подняться с пола или с низкого стула, или может привести к тому, что человек ходит вразвалочку.
- Кости могут ощущаться от боли до умеренного давления (часто более заметно в ребрах или костях голени). Нередко люди имеют перелом костей по линии роста волос, который вызывает болезненность и болезненность. Боль в костях также часто возникает в пояснице, бедрах, тазу, бедрах и ступнях.
У кого дефицит витамина D?
Дефицит витамина D означает, что в вашем организме недостаточно витамина D.Это может быть потому, что:
- Вашему телу повышена потребность в витамине D.
- Ваше тело не может производить достаточно витамина D.
- Вам не хватает витамина D в вашем рационе.
У вас повышенная потребность в витамине D
Растущие дети, беременные и кормящие женщины нуждаются в дополнительном витамине D, поскольку он необходим для роста. Таким образом, дефицит витамина D чаще развивается у следующих групп людей:
- Беременные или кормящие женщины.Дефицит витамина D еще более вероятен у женщин, у которых было несколько детей с короткими интервалами между беременностями.
- Младенцы на грудном вскармливании, матери которых испытывают недостаток витамина D, или при длительном грудном вскармливании, поскольку в грудном молоке мало витамина D.
Ваше тело не может вырабатывать достаточное количество витамина D
Это может происходить по разным причинам:
- Люди, которые получают очень мало солнечного света на коже, подвержены риску дефицита витамина D. Это большая проблема в более северных частях мира (включая Великобританию), где меньше солнца.В частности:
- Людей, которые остаются внутри много. Например, те, кто находится в больнице длительное время, или люди, не привязанные к дому.
- Люди, которые на улице прикрывают большую часть своего тела.
- Строгое использование солнцезащитного крема может увеличить риск дефицита витамина D, особенно если используются кремы с высоким солнцезащитным фактором (фактор 15 или выше). Однако нет никаких доказательств того, что нормальное использование солнцезащитного крема действительно вызывает дефицит витамина D в реальной жизни. Все, особенно дети, всегда должны быть защищены от вредного воздействия солнечных лучей.См. Дополнительную информацию в отдельной брошюре «Солнце и здоровье».
- Пожилые люди не могут производить столько витамина D. Это подвергает пожилых людей большему риску дефицита витамина D.
- Люди с более темной кожей не могут вырабатывать столько витамина D.
- Некоторые заболевания могут влиять на то, как организм обрабатывает витамин D. Люди с болезнью Крона, глютеновой болезнью и некоторыми типами заболеваний печени и почек могут все подвержены риску дефицита витамина D.
- В редких случаях у некоторых людей без каких-либо других факторов риска или болезней возникает дефицит витамина D. Неясно, почему это происходит. Это может быть связано с тонкой метаболической проблемой, связанной с производством или усвоением витамина D. Таким образом, даже у некоторых в остальном здоровых людей со светлой кожей, которые получают достаточно солнечного света, может возникнуть дефицит витамина D.
- Дефицит витамина D также может возникать у людей, принимающих определенные лекарства. Примеры включают: карбамазепин, фенитоин, примидон, барбитураты и некоторые лекарства против ВИЧ.
Недостаточно витамина D в рационе
Дефицит витамина D чаще возникает у людей, которые следуют строгой вегетарианской или веганской диете или диете без употребления рыбы.
Насколько распространен дефицит витамина D?
Недостаток витамина D — очень распространенное явление. Одно исследование в Великобритании показало, что примерно каждый пятый взрослый и каждый пятый ребенок в Великобритании имеют низкий уровень витамина D. Зимой и весной у большего числа людей наблюдается низкий уровень витамина D из-за меньшего воздействия солнечного света.
Как диагностируется дефицит витамина D?
Заподозрить это можно на основании вашей истории болезни, симптомов или образа жизни. Простой анализ крови на уровень витамина D может поставить диагноз. Анализы крови на уровни кальция и фосфата и функции печени также могут показать изменения, связанные с низким уровнем витамина D. Иногда ребенку делают рентген запястья, чтобы увидеть, как развиваются кости. Это позволяет оценить серьезность проблемы по изменениям в костях запястья.
Лечение дефицита витамина D
Лечение заключается в приеме добавок витамина D.Это форма витамина D, называемая эргокальциферолом или кальциферолом. Витамин D можно вводить в виде инъекции или в виде лекарства (жидкости или таблеток). Ваш врач обсудит дозу и лучший график лечения, в зависимости от вашей ситуации, возраста, тяжести дефицита и т. Д. Вкратце, можно посоветовать одно из следующего.
Инъекция
Одной маленькой инъекции витамина D хватит примерно на шесть месяцев. Это очень эффективное и удобное лечение. Это полезно для людей, которые не любят принимать лекарства внутрь или которые могут забыть принять свои таблетки.
Таблетки или жидкости с высокими дозами
Доступны разные дозы, и доза может приниматься ежедневно, еженедельно или ежемесячно. Это будет зависеть от вашей ситуации и от того, какое конкретное лечение использует ваш врач. При высоких дозах витамина D еще важнее правильно принимать лекарство. Преимущество лечения более высокими дозами заключается в том, что дефицит быстро устраняется, что очень важно для растущих детей.
Таблетки, порошки или жидкости со стандартной дозой
Их принимают каждый день в течение примерно 12 месяцев, чтобы организм мог восполнить недостающий витамин D.Это довольно медленный метод восполнения витамина D, но он подходит, если дефицит легкий, или для профилактики.
Поддерживающая терапия после лечения дефицита
После лечения дефицита витамина D запасы витамина D в организме пополняются. После этого, обслуживание лечение часто необходимо в долгосрочной перспективе, чтобы предотвратить дальнейший дефицит в будущем. Это связано с тем, что маловероятно, что какой-либо фактор риска дефицита витамина D вообще исчезнет полностью.Доза, необходимая для поддерживающей терапии, может быть ниже, чем доза, необходимая для лечения дефицита.
Есть ли риски при приеме добавок витамина D?
В определенных ситуациях необходимо принимать добавки с витамином D:
- Если вы принимаете некоторые другие лекарства: дигоксин (от нерегулярного сердцебиения — фибрилляции предсердий) или тиазидные диуретики, такие как бендрофлуметиазид (обычно применяемый для лечения высокого кровяного давления). В этой ситуации избегайте высоких доз витамина D, и дигоксин потребует более тщательного контроля.
- Если у вас есть другие заболевания: камни в почках, некоторые виды заболеваний почек, заболевания печени или гормональные заболевания. Может потребоваться консультация специалиста.
- Витамин D , а не следует принимать людям с высоким уровнем кальция или некоторыми видами рака.
- Вам может потребоваться доза, превышающая обычную, если вы принимаете определенные лекарства, которые влияют на выработку витамина D. К ним относятся: карбамазепин, фенитоин, примидон, барбитураты и некоторые лекарства для лечения ВИЧ-инфекции.
Мультивитамины не подходят для длительного лечения высокими дозами, потому что витамин А, который они также содержат, может быть вредным в больших количествах.
Примечание редактора
Дэнни Бакленд, 30 ноября 2018 г. Прием добавок витамина D не предотвратит переломов или падений, а также не улучшит минеральную плотность ваших костей, согласно недавнему отчету в The Lancet — см. «Дополнительная литература» в конце. листовка.
В настоящее время национальные рекомендации часто рекомендуют добавки витамина D для людей с высоким риском переломов.Авторы предлагают пересмотреть эти рекомендации в свете их результатов.
Как предотвратить дефицит витамина D?
Витамин D и солнечный свет
Подсчитано, что для светлокожего человека около 20-30 минут солнечного света на лице и предплечьях примерно в середине дня 2–3 раза в неделю достаточно для выработки достаточного количества витамина D. в летние месяцы в Великобритании. Для людей с более темной кожей и пожилых людей количество времени, необходимое для воздействия солнечного света для выработки достаточного количества витамина D, может быть намного больше.Солнечный свет должен падать прямо на голую кожу (через окно недостаточно). Слишком сильное воздействие солнечных лучей может нанести вред. Следует избегать солнечных ожогов любой ценой (в основном потому, что это может увеличить риск рака кожи).
В течение шести месяцев в году (с октября по апрель) большая часть Западной Европы (включая 90% Великобритании) находится слишком далеко на севере, чтобы иметь достаточно УФ-В-лучей в солнечном свете, необходимых для выработки витамина D в коже. Таким образом, многие люди в Великобритании рискуют получить недостаточно витамина D, если они не получат его в своем рационе.
Добавки
Некоторые люди более подвержены риску дефицита витамина D, поэтому им рекомендуется регулярно принимать добавки с витамином D. К ним относятся все беременные и кормящие женщины, младенцы и маленькие дети в возрасте от 6 месяцев до 5 лет, люди в возрасте 65 лет и старше, а также люди, которые не подвергаются сильному воздействию солнца. Доза для лиц старше 1 года составляет 10 микрограммов (400 международных единиц) в день. Младенцам до 1 года следует принимать меньшую дозу. Младенцы, получающие 500 мл или более молочной смеси в день, не нуждаются в добавках, так как в молочную смесь уже добавлен витамин D.
Кроме того, врач может посоветовать обычные добавки витамина D людям с определенными заболеваниями кишечника (кишечника), почек или печени, людям, прописывающим определенные лекарства, и некоторым людям с более темной кожей.
В Великобритании теперь рекомендуется, чтобы все люди в возрасте от 1 года получали не менее 10 микрограммов (400 международных единиц) в день витамина D. Это означает, что даже люди, которые не попадают в одну из Группы риска, указанные выше, возможно, захотят рассмотреть возможность приема добавок в зимние месяцы (с октября по апрель).
Добавки витамина D можно купить в аптеке. В Великобритании они также доступны по рецепту для определенных групп людей. Если вы не уверены, следует ли вам принимать регулярные добавки витамина D или в какой дозировке лучше всего, то вам посоветует ваш врач, фармацевт, патронажная сестра или акушерка.

