Норма холестерол: Норма холестерина
Холестерин (Холестерол, Cholesterol) в крови, биохимический анализ
Холестерин (Холестерол, Cholesterol) в крови, биохимический анализ
- Подробности
- Просмотров: 2741
Холестерин (Холестерол, Cholesterol) в крови, биохимический анализ крови животных
ОБЩИЕ СВЕДЕНИЯ
Материал для исследования: Кровь.
Холестерин (или холестерол, поскольку по химической номенклатуре это вещество является спиртом) — это липид (жир), образующийся из триглицеридов, находящихся главным образом в тканях животного происхождения.
Холестерин входит в состав клеточных мембран и является важным предшественником множества молекул, таких как стероидные гормоны, витамин B и соли желчных кислот. Организм лишь в некоторой степени получает молекулы холестерина в ходе процессов пищеварения и кишечной абсорбции продуктов животного происхождения; однако, по большей части это вещество синтезируется
 В связи с этим уровень холестерина является важным показателем синтетической функции печени.
В связи с этим уровень холестерина является важным показателем синтетической функции печени.Холестерин не растворяется в воде; поэтому большая часть молекул, находящихся в плазме крови, связана с белками-переносчиками (аполипротеинами) в комплексы, называемые липопротеинами. Эти белки, как и холестерин, синтезируются гепатоцитами. Концентрация холестерина в сыворотке крови является показателем общего уровня холестерина в организме; активные молекулы холестерина образуются из гидролизованных липопротеинов, главным образом из липопротеинов низкой плотности (ЛПНП, LDL) и липопротеинов высокой плотности (ЛПВП, HDL). Холестерин обычно определяют посредством серии ферментативных реакций, в результате которых происходит изменение окраски образца, что оценивается спектрофотометрическим методом.
Нарушение метаболизма липопротеинов часто связано с множеством факторов, таких как избыточный синтез молекул в печени, нарушение липолиза, процесса очищения или клеточного поглощения липопротеинов. Липолиз липопротеинов происходит на эндотелиальных клетках внутренней поверхности просвета капилляров, катализируется липопротеинлипазой под действием инсулина. Остатки липопротеинов разрушаются клетками печени, все оставшиеся молекулы холестерина подвергаются повторному соединению с липопротеинами, экскретируются с желчью или разрушаются, входя в состав желчных кислот.
Липолиз липопротеинов происходит на эндотелиальных клетках внутренней поверхности просвета капилляров, катализируется липопротеинлипазой под действием инсулина. Остатки липопротеинов разрушаются клетками печени, все оставшиеся молекулы холестерина подвергаются повторному соединению с липопротеинами, экскретируются с желчью или разрушаются, входя в состав желчных кислот.
Гиперлипидемия (или гиперлипопротеинемия) — это повышение липидов (холестерина и/или триглицеридов) в плазме крови, которое может быть первичным или вторичным. Причиной первичной гиперлипидемии является наследственное нарушение метаболизма липопротеинов, и такое заболевание встречается достаточно редко. Чаще всего выявляют вторичную гиперлипидемию, которая возникает на фоне многих болезней, особенно при ряде эндокринопатий и нефротическом синдроме. Гипохолестеринемия, как правило, возникает при портосистемных шунтах.
Показания
- Гиперлипидемия.
- Подозрение на эндокринопатию.

- Подозрение на гепатопатию.
- Подозрение на нефротический синдром.
Возможные осложнения
Кровотечение из вены после взятия крови при снижении синтеза фактора коагуляции в печени.
Информация для владельца
Животное необходимо выдержать на голодной диете в течение 12 часов перед исследованием.
Оцениваемые системы органов
- Эндокринная система и обмен веществ.
- Гепатобилиарная система.
- Функция почек и мочевыделительная система.
РАБОТА С ОБРАЗЦОМ
Взятие образца
Необходимо взять 1 мл венозной крови.
Используемые пробирки
Образец берут в обычную пробирку с красной крышкой, в пробирку с компонентами для отделения сыворотки или в пробирку с зеленой крышкой (с гепарином).
Условия хранения образца
В течение короткого времени можно хранить в холодильнике.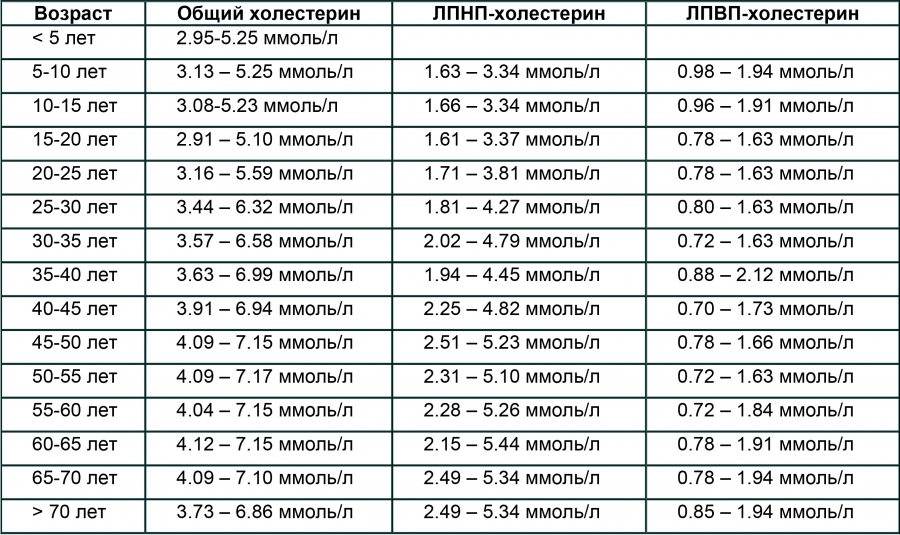
Стабильность образца
- При комнатной температуре: 1 день.
- При хранении в холодильнике (2—8 °С): 1 неделя.
- В замороженном состоянии (-20 °С): 1 год; (-70 °С): несколько лет.
ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ ТЕСТА
Диапазон нормальных значений
- Собаки: 133—367 мг/дц (3,45—9,50 ммоль/л).
- Кошки: 70—229 мг/дц (1,8—5,9 ммоль/л).
- Референсные значения могут отличаться, что зависит от методики исследования и лаборатории, в которой проводится данный тест.
Возможные патологические изменения
Значения, превышающие показатели нормы или находящиеся ниже нормы.
Факторы, влияющие на результаты теста
Препараты, которые могут повлиять на результаты исследования или на его интерпретацию
Препараты, которые могут повлиять на методологию теста — Не известны.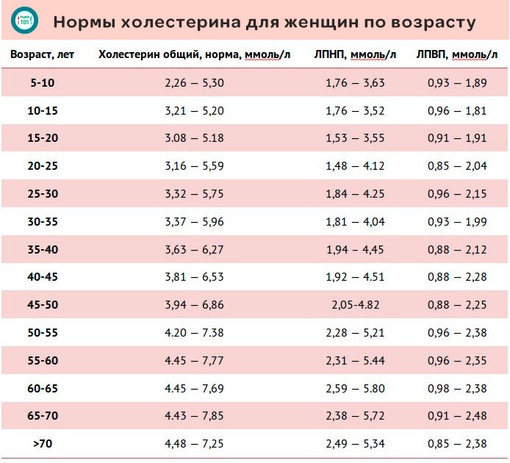
Препараты, которые могут повлиять на физиологические процессы в организме
- В/в введение гепарина (способствует секреции липопротеинлипазы и липазы печени).
- Кортикостероиды могут приводить к повышению уровня холестерина путем множества механизмов.
Нарушения, которые могут повлиять на результаты теста
- Гемолиз и гиперпротеинемия приводят к ложному повышению результатов при проведении отражательной спектрофотометрии.
- Билирубин и аскорбиновая кислота негативно влияют на проведение ферментативных анализов.
Ошибки при взятии пробы и проведении теста, которые могут повлиять на его результаты
- Ятрогенный гемолиз.
- В образцах, взятых без выдерживания животного на голодной диете, уровень холестерина может оказаться ложнозавышенным и может не быть признаком нарушения процессов обмена веществ.
Порода — Не влияет.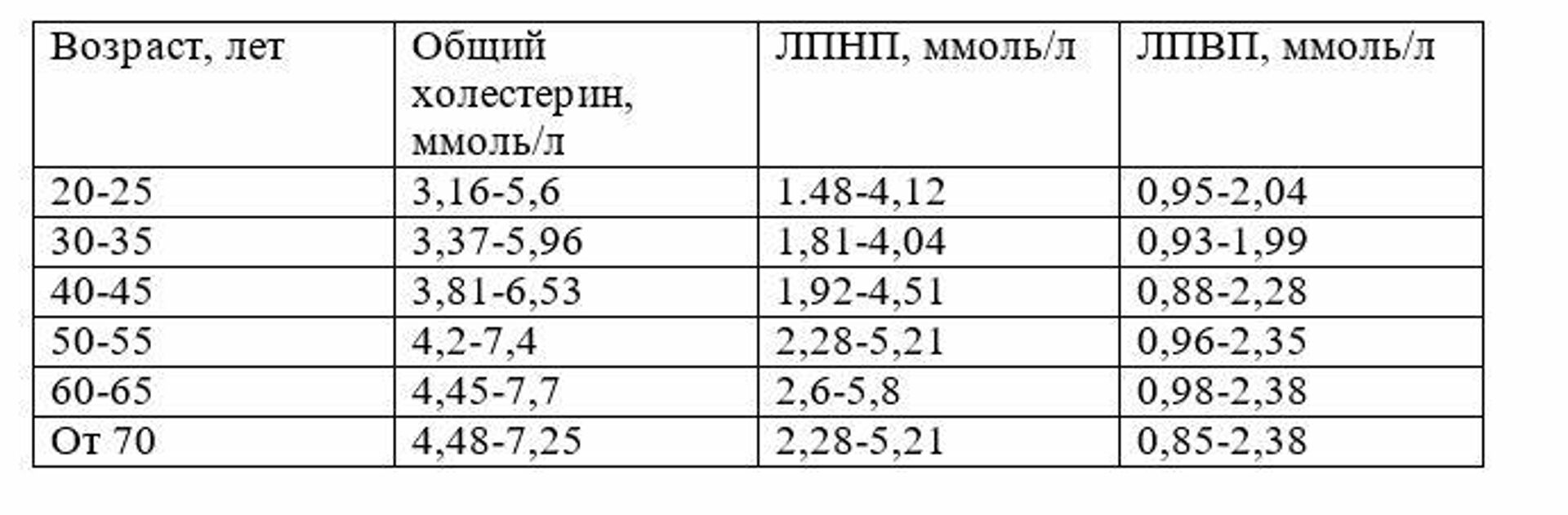
Возраст — Уровень холестерина с возрастом увеличивается.
Пол — Не влияет.
Беременность — Не влияет.
Причины появления патологических изменений
Высокие значения
- Первичная гиперлипидемия.
- Идиопатическая гиперлипидемия у миниатюрных шнауцеров.
- Идиопатическая гиперхиломикронемия.
- Дефицит липопротеинлипазы.
- Гиперхолестеринемия у бриаров.
- Усиленная выработка
- Гиперлипидемия после кормления.
- Нефропатия с потерей белка (нефротический синдром).
- Снижение клиренса липопротеинов.
- Гипотиреоз.
- Нефропатия с потерей белка.
- Другие или неизвестные причины, различные механизмы повышения уровня холестерина.
- Сахарный диабет (выраженное повышение).
- Гиперадренокортицизм (в слабой степени выраженности).

- Экзогенное применение кортикостероидов (умеренное).
- Острый (некротизирующий) панкреатит.
- Обструктивный холестаз (редко).
Низкие значения
- Снижение выработки.
- Врожденные портосистемные сосудистые нарушения.
- Печеночная недостаточность.
- Нарушение пищеварения/экзокринная недостаточность поджелудочной железы.
- Малабсорбция/энтеропатия с потерей белка (особенно лимфангиэктазия).
- Выраженное нарушение поступления питательных веществ (неправильное кормление).
- Другие или неизвестные причины, различные механизмы снижения уровня холестерина.
- Гипоадренокортицизм.
Клиническое применение
- Если гиперхолестеринемия сопровождается значительной протеинурией, следует рассмотреть вероятность развития нефротического синдрома.
- Если на фоне гиперхолестеринемии присутствуют алопеция или полиурия/полидипсия, следует исключать наличие эндокринопатий.

- В случае присутствия портосистемного шунта гипохолестеринемия может являться единственным патологическим изменением в биохимическом анализе.
- У животных с ожирением вероятно выявление значительно повышенного уровня холестерина, который будет снижаться по мере уменьшения избыточной массы тела пациента.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Дополнительные исследования
- Развернутый биохимический анализ для оценки функции печени, почек и поджелудочной железы.
- Анализ мочи для исключения/подтверждения присутствия протеинурии, глюкозурии и кетонурии.
- Тесты для оценки функции щитовидной железы.
- Тесты для оценки функции печени.
Синонимы
Отсутствуют.
Сделать биохимический анализ и определить концентрацию Холестерин (Холестерол, Cholesterol) в крови можно в независимой лаборатории ветеринарной клиники Котофей, г. Днепр.
Днепр.
Информация взята из открытых источников и учебников популярных издательств.
Анализ крови на холестерин -расшифровка липидограммы
Мы привыкли считать холестерин врагом номер один. Но всё оказалось не так просто — жизнь без холестерина невозможна, да и он бывает не только «плохим», но и «хорошим».
Для того, чтобы определить риск развития атеросклероза сосудов, достаточно сдать анализ на общий холестерин. Если показатель в норме, можно не волноваться. Правда, в случае, если вас ничего не беспокоит, а за плечами хорошая наследственность по сердечно-сосудистым заболеваниям. Если нет, или показатель повышен, важно сдать полноценный липидный профиль и выяснить «баланс сил» между различными фракциями холестерина и своевременно проконсультироваться со специалистом.
Анализ на холестерин: основные показатели
Триглицериды (TG).
 Норма – 0,41−1,8 ммоль/л
Норма – 0,41−1,8 ммоль/л
Триглицериды – основное депо жиров в нашем организме, они образуются в печени. В большинстве
случаев повышенный уровень триглицеридов (так называемый хилёз крови) является следствием неправильного питания с избытком
жирной пищи и углеводов, поэтому сдавать анализ нужно не ранее, чем через 9 часов после последнего приёма
пищи. Причиной повышения могут быть первичные (наследственные) гиперлипидемии, и, намного чаще,
вторичные гиперлипидемии, среди которых – неправильное питание, ожирение, нарушение
толерантности к глюкозе и сахарный диабет, гипотиреоз, подагра, заболевания печени, поджелудочной железы и почек.
Также причиной повышения могут быть стресс, злоупотребление алкоголем, и прием некоторых лекарств
(бета-блокаторы, кортикостероиды, диуретики и некоторые другие). Снижение значений фиксируют при недостаточном
питании, гипертиреозе, нарушении всасывания, длительном приеме витамина С.
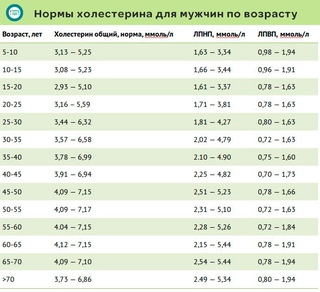
Общий холестерин (CHOL). Норма – 3,2−5,6 ммоль/л
Важнейший липид, являющийся структурным компонентом всех клеточных мембран, предшественником половых гормонов, кортикостероидов, желчных кислот и витамина D. До 80% холестерина синтезируется в печени, остальной поступает в наш организм с пищей. Содержание холестерина в крови в значительной степени зависит от возраста, так для младенца верхняя граница нормы 5,25 ммоль/л, а для мужчины за 70 – 6,86 ммоль/л. Холестерин переносится с помощью курьеров, называемых липопротеинами, которых существует три основных вида — высокой плотности, низкой плотности и очень низкой плотности. Повышение общего холестерина, как и триглицеридов встречается при первичных и вторичных гиперлипидемиях.
Несмотря на то, что в скрининговых исследования приняты усредненные границы общего холестерина (5,6 ммоль/л) и его составляющих, в настоящее время врачи используют таблицы норм в соответствии с полом и возрастом.Поэтому при отклонении показателей, для расшифровки анализа обратитесь к врачу.
Холестерин-ЛПВП (HDL). Норма – не менее 0,9 ммоль/л
Эта фракция холестерина участвует в транспорте холестерина из периферических тканей в печень. Это означает, что они забирают холестерин с поверхности сосудов, в том числе ног, сердца, головного мозга, и несут его в печень. Значит, ЛПВП играет важную антиатерогенную роль, препятствуя образованию холестериновых бляшек и развитию атеросклероза. И если уровень общего холестерина повышен за счёт холестерина ЛПВП, это считается хорошим прогностическим фактором, и снижать холестерин не следует. При этом снижение уровня «хорошего» холестерина ниже 0,90 ммоль/л для мужчин и 1,15 ммоль/л для женщин считается фактором риска атеросклероза.
Холестерин-ЛПНП (LDL). Норма – 1,71−3,5 ммоль/л
Липопротеиды низкой плотности — основной переносчик холестерина в нашем организме. Именно он разносит
синтезированный в печени жир к органам и тканям. Считается, что уровень холестерина в ЛПНП
значительно больше влияет на развитие атеросклероза, чем уровень общего холестерина. Именно поэтому его стали
называть «плохим» холестерином. В условиях, когда сосудистая стенка скомпрометирована факторами
риска (никотином, высокой концентрацией глюкозы, гомоцистеина, повышением артериального давления), холестерин из
ЛПНП откладывается в ней, формируя атеросклеротическую бляшку. Для людей с факторами риска атеросклероза
(возраст – более 45 лет для мужчин и 55 лет для женщин, случаи ранней смерти от сердечно-сосудистых
заболеваний среди родственников, курение, сахарный диабет, гипертоническая болезнь, ожирение) уровень холестерина
ЛПНП не должен превышать 3,37 ммоль/л, значения от 3,37 до 4,12
ммоль/л расценивают как средний фактор риска развития атеросклероза, а выше 4,14
ммоль/л – как высокий.
Именно он разносит
синтезированный в печени жир к органам и тканям. Считается, что уровень холестерина в ЛПНП
значительно больше влияет на развитие атеросклероза, чем уровень общего холестерина. Именно поэтому его стали
называть «плохим» холестерином. В условиях, когда сосудистая стенка скомпрометирована факторами
риска (никотином, высокой концентрацией глюкозы, гомоцистеина, повышением артериального давления), холестерин из
ЛПНП откладывается в ней, формируя атеросклеротическую бляшку. Для людей с факторами риска атеросклероза
(возраст – более 45 лет для мужчин и 55 лет для женщин, случаи ранней смерти от сердечно-сосудистых
заболеваний среди родственников, курение, сахарный диабет, гипертоническая болезнь, ожирение) уровень холестерина
ЛПНП не должен превышать 3,37 ммоль/л, значения от 3,37 до 4,12
ммоль/л расценивают как средний фактор риска развития атеросклероза, а выше 4,14
ммоль/л – как высокий.
Холестерин-ЛПОНП (VLDL). Норма – 0,26−1,04 ммоль/л
Эти липопротеиды синтезируются в печени и тонком кишечнике и служат предшественниками ЛПНП, то есть также относятся к переносчикам «плохого» холестерина.
Индекс (коэффициент) атерогенности
Это показатель, который можно рассчитать, исходя из результатов липидного профиля.
Нормальным считается показатель в диапазоне от 2,0 до 2,5 единиц. Максимальными значениями нормы являются 3,2 для женщин и 3,5 для мужчин. Всё, что выше, говорит о значительном риске развития атеросклероза и требует мер по его снижению, которые могут быть как немедикаментозными (изменение режима питания, похудение, отказ от курения, борьба с гиподинамией, прием различным БАДов), так и медикаментозными (прием лекарств из различных групп, главным образом статинов). При необходимости врач индивидуально подберет Вам лекарственный препарат
Читайте также по теме
Норма холестерина в крови у женщин: по возрасту от 40 50 60 лет
Сегодня каждый второй боится этого «страшного» слова «холестерин», а все благодаря стараниям диетологов, фармацевтических гигантов и желтых СМИ. Но так ли страшен черт, как его малюют? Очевидно, что массовая истерия по поводу этого вещества достигла слишком раздутого значения. Многие до сих пор свято верят в то, что главнейшая причина их болезней — это «плохой» холестерин. В магазинах здорового питания можно найти холестериноснижающие продукты, цена которых отнюдь не демократична. Кто-то во всю рекламирует безхолестериновые диеты. На всем этом выиграли только фармкомпании, а обычным людям как всегда не повезло. Чтобы поставить в этом вопросе жирную точку, сегодня мы постараемся подробнее рассказать о том, что такое холестерин, зачем он нужен и когда стоит что-то предпринимать, чтобы снизить его уровень.
Но так ли страшен черт, как его малюют? Очевидно, что массовая истерия по поводу этого вещества достигла слишком раздутого значения. Многие до сих пор свято верят в то, что главнейшая причина их болезней — это «плохой» холестерин. В магазинах здорового питания можно найти холестериноснижающие продукты, цена которых отнюдь не демократична. Кто-то во всю рекламирует безхолестериновые диеты. На всем этом выиграли только фармкомпании, а обычным людям как всегда не повезло. Чтобы поставить в этом вопросе жирную точку, сегодня мы постараемся подробнее рассказать о том, что такое холестерин, зачем он нужен и когда стоит что-то предпринимать, чтобы снизить его уровень.
Холестерин, или иначе его называют холестерол, — природный липофильный спирт, т.е. органическое вещество, которое присутствует в наших клетках. В крови холестерол содержится в виде комплексных соединений — липопротеинов. Различают основные группы белков-транспортеров, которые доставляют холестерин к органам и тканям: высокомолекулярные (часто их называют «хорошим» холестерином), низкомолекулярные (так называемый «плохой» холестерин), очень низкомолекулярные (липопротеины низкой плотности).
Важно знать, что около 80% холестерина, который содержится в нашей крови, вырабатывается половыми железами, надпочечниками, печенью, кишечником, а также почками и, как бы удивительно это для некоторых не звучало, но только 20% холестерина поступает в организм с пищей.
Холестерин жизненно необходим для нашего организма, так как участвует в процессе выработки надпочечниками важных стероидных гормонов (эстрогена, прогестерона, кортизола, альдостерона, тестостерона и не только) и желчных кислот. Без этого соединения невозможно представить нормальное функционирование иммунной и нервной систем. Также благодаря ему в организме синтезируется важнейший витамин D. Кроме того, холестерин незаменим для клеток и стенок сосудов, которые он восстанавливает в случае износа или повреждения.
Высокое содержание холестерина, действительно, способно нанести вред организму за счет формирования холестериновых бляшек на стенках сосудов. В результате чего увеличивается риск тромбообразования. Может возникнуть инфаркт миокарда, легочная артериальная эмболия, инсульт и наступление внезапной коронарной смерти. Но при этом «плохой» холестерин не будет является основным фактором возникновения серьезных проблем со здоровьем. Поэтому не стоит спешить как можно скорее его снизить, а вот обратиться к врачу за дальнейшими обследованиями нужно незамедлительно.
Может возникнуть инфаркт миокарда, легочная артериальная эмболия, инсульт и наступление внезапной коронарной смерти. Но при этом «плохой» холестерин не будет является основным фактором возникновения серьезных проблем со здоровьем. Поэтому не стоит спешить как можно скорее его снизить, а вот обратиться к врачу за дальнейшими обследованиями нужно незамедлительно.
Иногда холестерин стоит повышать, так как его низкий уровень делает сосуды такими же уязвимыми, как и при его высокой концентрации. Поэтому важно понять, что нельзя снижать его без реальной на то необходимости, о которой должен говорить ваш лечащий врач.
Лиапазон холестериновой нормы изменяется с возрастом. Для контроля важно регулярно сдавать кровь для биохимического исследования.
- До 30 лет значения общего холестерина у девушек обычно низкие, так как ускоренный метаболизм хорошо справляется с липидами даже при нарушениях в питании. Общий холестерин – 3,16-5,9 ммоль/л.
- После 40-ка нормальным будет считается общий холестерин в пределах 3,9-6,6 ммоль/л.

- Для женщин после 50 лет нормальным значением будет 4,3-7,5 ммоль/л.
- После 60 лет важно также контролировать уровень сахара и давления. Все, что выходит за рамки 4,45-7,7 ммоль/л, стоит корректировать диетой и медикаментами.
- После 70 параметры общего холестерина в диапазоне 4,48-7,35.
У мужчин в отличие от женщин сердечно-сосудистая система не защищена половыми гормонами. Плюс многие представители сильного пола обычно более склонны злоупотреблять курением, алкоголем, вредными блюдами. Поэтому им также не стоит забывать сдавать раз в год кровь на биохимический анализ, чтобы убедиться, что все в порядке. Ниже приведена следующая норма для конкретного возраста:
- 20-30 лет — 3.16 – 6.32 ммоль/л.
- 35-45лет — 3.57 – 6.94 ммоль/л.
- 50-60 лет — 4.09 – 7.15 ммоль/л.
- 65-70 лет — 4.09 – 7.10 ммоль/л.
- ожирение;
- избыточный вес;
- длительное курение;
- нарушение работы печени;
- переизбыток гормонов надпочечников;
- диабет;
- гиподинамия;
- неправильное питание;
- сидячий образ жизни и слабая двигательная активность;
- недостаток гормонов репродуктивной системы;
- заболевание почек;
- прием некоторых препаратов.

Нет лучшего лекарства, чем профилактика. Поэтому важно вести здоровый образ жизни, больше гулять, двигаться, следить за питанием, заниматься спортом хотя бы 2 раза в неделю. Этих простых мер достаточно, чтобы держать холестерин в норме. Если изменения в образе жизни не дают своих плодов, то врач назначает специальные лекарства.
Расчет коэффициента атерогенности — Клиника 1
Коэффициент атерогенности – показатель, отражающий степень риска развития заболевания сердца и сосудов.
Коэффициент атерогенности – отношение «плохого» холестерола к «хорошему», характеризующее риск развития сердечно-сосудистых заболеваний.
Холестерол (ХС) – жироподобное вещество, жизненно необходимое организму. Он участвует в образовании клеточных мембран всех органов и тканей тела. На основе холестерола создаются гормоны, без которых невозможны рост, развитие организма и реализация функции воспроизведения. Из него образуются желчные кислоты, благодаря которым в кишечнике всасываются жиры.
Холестерол нерастворим в воде, поэтому для перемещения по организму он «упаковывается» в оболочку, состоящую из специальных белков – апопротеинов. Получившийся комплекс («холестерол + апопротеин») называется липопротеином. В крови циркулирует несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов:
- липопротеины очень низкой плотности (ЛПОНП),
- липопротеины низкой плотности (ЛПНП),
- липопротеины высокой плотности (ЛПВП).
ЛПНП и ЛПОНП считаются «плохими» видами холестерола, так как они способствуют образованию в артериях бляшек, которые могут привести к инфаркту или инсульту. ЛПВП, напротив, называют «хорошим» холестеролом, потому что они удаляют избыточные количества холестерола низкой плотности со стенок сосуда.
В развитии атеросклеротических бляшек в сосудах значение имеет не только повышение общего количества холестерола в крови, но и соотношение между «плохим» и «хорошим» холестеролом. Именно его и отражает коэффициент атерогенности. Он рассчитывается по следующей формуле: КА = (общий ХС – ЛПВП)/ЛПВП.
Именно его и отражает коэффициент атерогенности. Он рассчитывается по следующей формуле: КА = (общий ХС – ЛПВП)/ЛПВП.
Таким образом, для того чтобы определить КА, необходимо знать уровень общего холестерола и ЛПВП.
Оптимальным считается коэффициент атерогенности, равный 2-3.
Коэффициент атерогенности является ориентировочным показателем. Для более точной оценки риска развития атеросклероза и заболеваний сердца и сосудов лучше использовать точные значения общего холестерола, ЛПНП и ЛПВП.
Для чего используется исследование?
Тест на коэффициент атерогенности используется для того, чтобы оценить риск развития атеросклероза и проблем с сердцем и сосудами.
Изменение уровней «плохого» и «хорошего» холестерола и их соотношения само по себе, как правило, не проявляется никакими симптомами, поэтому их своевременное определение очень важно в профилактике сердечно-сосудистых заболеваний.
Когда назначается исследование?
Коэффициент атерогенности, как правило, является частью липидограммы, как и общий холестерол, ЛПВП, ЛПНП, ЛПОНП и триглицериды. Липидограмма может входить в стандартный набор анализов при профилактических осмотрах или сдаваться чаще, если человеку предписана диета с ограничением животных жиров и/или он принимает лекарства, снижающие уровень липидов. В этих случаях проверяют, достигает ли пациент целевого уровня значений холестерола и, соответственно, снижается ли у него риск сердечно-сосудистых заболеваний.
Липидограмма может входить в стандартный набор анализов при профилактических осмотрах или сдаваться чаще, если человеку предписана диета с ограничением животных жиров и/или он принимает лекарства, снижающие уровень липидов. В этих случаях проверяют, достигает ли пациент целевого уровня значений холестерола и, соответственно, снижается ли у него риск сердечно-сосудистых заболеваний.
Кроме того, липидограмма назначается чаще, если в жизни пациента присутствуют факторы риска развития сердечно-сосудистых заболеваний:
- курение,
- у мужчин возраст более 45 лет, у женщин – более 55,
- повышенное артериальное давление (140/90 мм. рт. ст и выше),
- повышенный холестерол или сердечно-сосудистые заболевания у членов семьи (инфаркт или инсульт у ближайшего родственника мужкого пола моложе 55 лет или женщины моложе 65 лет),
- ишемическая болезнь сердца, перенесенный инфаркт сердечной мышцы или инсульт,
- сахарный диабет,
- избыточная масса тела,
- злоупотребление алкоголем,
- прием большого количества пищи, содержащей животные жиры,
- низкая физическая активность.

Если у ребенка выявлен повышенный холестерол или заболевания сердца, то впервые делать липидограмму или анализ на общий холестерол ему рекомендуется в возрасте от 2 до 10 лет.
Стоимость исследования
LACTOFLORENE ХОЛЕСТЕРОЛ ПАКЕТ DUOCAM N20



Биохимический анализ крови животных
Отдел химико-токсикологических и биохимических исследований ГОБВУ «Мурманская облветлаборатория» работает с современными тест-системами и выполняет полный комплекс биохимических исследований крови домашних и сельскохозяйственных животных. Специалисты лаборатории рекомендуют обязательно проводить биохимический анализ крови, как профилактическое мероприятие, чтобы сначала выявить картину общего состояния организма животного. В этом случае будет гораздо проще диагностировать возможные патологические изменения в будущем.
За первое полугодие текущего года в лабораторию поступило 415 проб крови от домашних животных и по всем проведены исследования на содержание холестерина. Получено 74 положительных результата (превышение нормативных показателей).
Справочно: биохимический анализ крови – это анализ определенных веществ в плазме крови. Наличие или повышения количества этих компонентов позволяют судить о заболевании какого либо органа домашнего животного. Одним из важнейших показателей правильной работы печени является холестерин.
Одним из важнейших показателей правильной работы печени является холестерин.
Холестерин – химическое соединение из класса жиров, которое является незаменимым строительным веществом многих систем, тканей и клеток любого живого организма. Это вещество можно встретить в плазме крови собак, кошек, кроликов и других теплокровных млекопитающих. Синтез желчных кислот, половых гормонов и жирорастворимых витаминов делает незаменимым холестерин в обменном и репродуктивном процессах животных.
Действие холестерина не одинаково на все живые организмы.
У собак и кошек, холестерин, полученный с пищей, полностью останавливает синтез вещества в печени животного. Поэтому показатели его содержания у собак в плазме в большинстве случаев не отклоняются от нормы 2,8 – 8,3. (Большой промежуток в показателе нормы холестерина у собак объясняется породой животного — чем она крупнее, тем выше показатель.)
Если в биохимическом анализе крови вашего четвероного друга выявлен высокий уровень липопротеинов, то это первый сигнал о том, что ваш питомец страдает заболеванием печени (гипотиреоз), или его щитовидная железа вырабатывает недостаточное количество гормонов — наблюдается гипофункция железы.
Доказано опытным путем, что при кормлении животных с пониженной функцией щитовидки холестериновой пищей у них быстро повышается уровень холестерина в крови и развивается атеросклероз по человеческому типу (отложение жировых бляшек в венечных артериях сердца и сужение их просвета, а также в артериях и крупных сосудах головного мозга).
Если уровень холестерина у вашего любимца понижен, то также стоит обратить внимание на печень — провести обследование органа, исключив злокачественные новообразования, в том числе цирроз.
Норма:
Кошки: 1,6-3,9 ммоль/л
Собаки: 2.9-8.3ммоль/л
Анализ Холестерин общий — Сдать анализ крови: цена, подготовка, расшифровка
Референсные значения (вариант нормы):
| Возраст, годы | Мужчины | Женщины | Единицы измерения |
|---|---|---|---|
| < 5 | 2,96 — 5,26 | 2,9 — 5,18 | ммоль/л |
| 5 — 10 | 3,23 — 4,89 | 3,39 — 5,1 | |
| 10 — 15 | 3,21 — 5,29 | 3,24 — 5,31 | |
| 15 — 20 | 3,06 — 4,95 | 3,08 — 5,39 | |
| 20 — 25 | 3,06 — 5,49 | 3,14 — 6,14 | |
| 25 — 30 | 3,37 — 6,06 | 3,37 — 5,99 | |
| 30 — 35 | 3,68 — 6,68 | 3,45 — 5,87 | |
| 35 — 40 | 3,81 — 6,92 | 3,6 — 6,45 | |
| 40 — 45 | 3,89 — 6,74 | 3,78 — 6,71 | |
| 45 — 50 | 4,22 — 7,12 | 3,83 — 6,94 | |
| 50 — 55 | 4,04 — 7,1 | 4,22 — 7,28 | |
| 55 – 60 | 4,17 — 7,25 | 4,33 — 7,61 | |
| 60 – 65 | 4,22 — 7,43 | 4,46 — 7,77 | |
| 65 – 70 | 4,3 — 7,46 | 4,33 — 7,54 | |
| > 70 | 3,73 — 6,87 | 4,48 — 7,25 |
В соответствии со следующими международными рекомендациями:
2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. The Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and European Atherosclerosis Society (EAS).
The Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and European Atherosclerosis Society (EAS).
Expert Panel on Integrated Guidelines for Cardiovascular Health and Risk Reduction in Children and Adolescents, 2012г.
National Cholesterol Education Program. ATP III Guidelines At-A-Glance. Quick Desk Reference, 2002г. Public Health Service National Institutes of Health National Heart, Lung, and Blood Institute.
Предоставлены комментарии к тесту Холестерин общий (Cholesterol):
Значения для детей и подростков до 19 лет: оптимальные — менее 4,4; пограничные 4,4, — 5,15; высокие – более 5,15 ммоль/л.
Значения для взрослых: оптимальные — менее 5,2; пограничные 5,2 – 6,19; высокие более 6,2 ммоль/л.
Для различных пациентов, имеющих разные факторы риска допустимая концентрация холестерина различна, интерпретацию должен проводить лечащий врач на основании всех имеющихся данных.
При уровне общего холестерина 5,0 ммоль/л и более для оценки риска развития атеросклероза необходимо исследовать общий холестерин в сочетании с триглицеридами, ЛПВП-холестерином и ЛПНП-холестерином и определением коэффициента атерогенности, а так же произвести расчет индивидуального риска сердечно-сосудистых осложнений по шкале SCORE. Пример результата:
| Параметр | Результат | Референсные значения | Ед. изм. |
|---|---|---|---|
| Холестерин общий (Cholesterol) | 6.25 | См. комментарий | ммоль/л |
|
Комментарий к тесту Холестерин общий (Cholesterol): Индивидуальную оценку суммарного сердечно-сосудистого риска требуется проводить с использованием шкалы SCORE подробнее на нашем сайте: www.  cmd-online.ru cmd-online.ruЗначения для взрослых: Оптимальные — < 5,2 ммоль/л. |
|||
Обращаем ваше внимание, что расчет риска невозможен у лиц моложе 40 лет и/или систолическом артериальном давлении менее 120 мм.рт.ст и/или значении общего холестерина менее 4 ммоль/л.
| Повышение значений | Снижение значений |
|---|---|
|
|
Обращаем Ваше внимание на то, что интерпретация результатов исследований, установление диагноза, а также назначение лечения, в соответствии с Федеральным законом № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» от 21 ноября 2011 года, должны производиться врачом соответствующей специализации.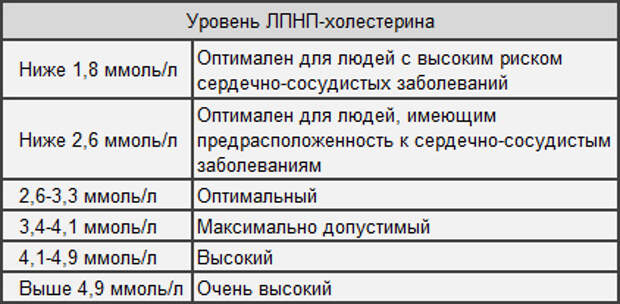
LDL: «Плохой» холестерин: MedlinePlus
Что такое холестерин?
Холестерин — воскообразное жироподобное вещество, которое содержится во всех клетках вашего тела. Ваша печень вырабатывает холестерин, и он также содержится в некоторых продуктах, таких как мясо и молочные продукты. Ваше тело нуждается в холестерине, чтобы работать должным образом. Но слишком много холестерина в крови повышает риск ишемической болезни сердца.
Что такое ЛПНП и ЛПВП?
ЛПНП и ЛПВП представляют собой два типа липопротеинов.Они представляют собой комбинацию жира (липида) и белка. Липиды должны быть прикреплены к белкам, чтобы они могли перемещаться по крови. ЛПНП и ЛПВП имеют разное назначение:
- ЛПНП означает липопротеины низкой плотности. Его иногда называют «плохим» холестерином, потому что высокий уровень ЛПНП приводит к накоплению холестерина в артериях.

- HDL означает липопротеины высокой плотности. Его иногда называют «хорошим» холестерином, потому что он переносит холестерин из других частей тела обратно в печень.Затем ваша печень удаляет холестерин из вашего тела.
Как высокий уровень ЛПНП может повысить риск развития ишемической болезни сердца и других заболеваний?
Если у вас высокий уровень ЛПНП, это означает, что в вашей крови слишком много холестерина ЛПНП. Этот лишний ЛПНП вместе с другими веществами образует зубной налет. Налет накапливается в ваших артериях; это состояние называется атеросклерозом.
Ишемическая болезнь сердца возникает, когда бляшки накапливаются в артериях вашего сердца.Это приводит к затвердению и сужению артерий, что замедляет или блокирует приток крови к сердцу. Поскольку ваша кровь переносит кислород к сердцу, это означает, что ваше сердце может не получать достаточное количество кислорода. Это может вызвать стенокардию (боль в груди) или, если кровоток полностью блокируется, сердечный приступ.
Как мне узнать, какой у меня уровень ЛПНП?
Анализ крови может измерить уровень холестерина, включая ЛПНП. Когда и как часто вам следует проходить этот тест, зависит от вашего возраста, факторов риска и семейного анамнеза.Общие рекомендации:
Для лиц в возрасте 19 лет и младше: :
- Первый тест должен проводиться в возрасте от 9 до 11 лет
- Дети должны повторно проходить тест каждые 5 лет
- Некоторым детям этот тест может быть назначен начиная с 2-летнего возраста, если в семейном анамнезе есть случаи высокого уровня холестерина в крови, сердечного приступа или инсульта
Для лиц в возрасте 20 лет и старше: :
- Молодые люди должны проходить тест каждые 5 лет
- Мужчины в возрасте от 45 до 65 лет и женщины в возрасте от 55 до 65 лет должны проходить его каждые 1–2 года
Что может повлиять на мой уровень ЛПНП?
Факторы, которые могут повлиять на уровень ЛПНП, включают:
- Диета.
 Насыщенные жиры и холестерин в пище, которую вы едите, повышают уровень холестерина в крови
Насыщенные жиры и холестерин в пище, которую вы едите, повышают уровень холестерина в крови - Вес. Избыточный вес имеет тенденцию повышать уровень ЛПНП, снижать уровень ЛПВП и повышать уровень общего холестерина
- Физическая активность. Недостаток физической активности может привести к увеличению веса, что может повысить уровень ЛПНП
- Курение. Курение сигарет снижает уровень холестерина ЛПВП. Поскольку ЛПВП помогает удалять ЛПНП из артерий, если у вас меньше ЛПВП, это может способствовать повышению уровня ЛПНП.
- Возраст и пол. С возрастом у женщин и мужчин повышается уровень холестерина. До наступления менопаузы у женщин уровень общего холестерина ниже, чем у мужчин того же возраста. После наступления менопаузы уровень ЛПНП у женщин имеет тенденцию к повышению.
- Генетика. Ваши гены частично определяют, сколько холестерина вырабатывает ваше тело.
 Высокий уровень холестерина может передаваться по наследству. Например, семейная гиперхолестеринемия (СГ) является наследственной формой высокого уровня холестерина в крови.
Высокий уровень холестерина может передаваться по наследству. Например, семейная гиперхолестеринемия (СГ) является наследственной формой высокого уровня холестерина в крови. - Лекарства. Некоторые лекарства, в том числе стероиды, некоторые лекарства от кровяного давления и лекарства от ВИЧ/СПИДа, могут повышать уровень ЛПНП.
- Другие медицинские состояния. Такие заболевания, как хроническая болезнь почек, диабет и ВИЧ/СПИД, могут вызывать более высокий уровень ЛПНП.
- Гонка. Некоторые расы могут иметь повышенный риск высокого уровня холестерина в крови. Например, у афроамериканцев обычно более высокий уровень холестерина ЛПВП и ЛПНП, чем у белых.
Каким должен быть мой уровень ЛПНП?
В случае с холестерином ЛПНП более низкие значения лучше, потому что высокий уровень ЛПНП может повысить риск ишемической болезни сердца и связанных с ней проблем:
| Уровень холестерина ЛПНП (плохой) | Холестерин ЛПНП Категория |
|---|---|
| Менее 100 мг/дл | Оптимальный |
| 100-129 мг/дл | Почти оптимальный/выше оптимального |
| 130-159 мг/дл | Погранично высокий |
| 160-189 мг/дл | Высокий |
| 190 мг/дл и выше | Очень высокий |
Как снизить уровень ЛПНП?
Существует два основных способа снизить уровень холестерина ЛПНП:
- Терапевтическое изменение образа жизни (TLC).
 TLC состоит из трех частей:
TLC состоит из трех частей: - Полезное для сердца питание. План здорового питания для сердца ограничивает количество потребляемых насыщенных и трансжиров. Примеры планов питания, которые могут снизить уровень холестерина, включают диету «Терапевтическое изменение образа жизни» и план питания DASH.
- Управление весом. Если у вас избыточный вес, похудение может помочь снизить уровень холестерина ЛПНП.
- Физическая активность. Каждый человек должен регулярно заниматься физическими упражнениями (30 минут в большинство, если не во все дни).
- Лечение наркомании. Если изменение образа жизни само по себе недостаточно снижает уровень холестерина, вам также может потребоваться прием лекарств. Существует несколько типов препаратов для снижения уровня холестерина, в том числе статины. Лекарства действуют по-разному и могут иметь разные побочные эффекты. Поговорите со своим поставщиком медицинских услуг о том, какой из них подходит именно вам.
 Пока вы принимаете лекарства для снижения уровня холестерина, вы все равно должны продолжать менять образ жизни.
Пока вы принимаете лекарства для снижения уровня холестерина, вы все равно должны продолжать менять образ жизни.
Некоторые люди с семейной гиперхолестеринемией (СГ) могут получать лечение, называемое аферезом липопротеинов.В этом лечении используется фильтрующая машина для удаления холестерина ЛПНП из крови. Затем машина возвращает остаток крови обратно человеку.
NIH: Национальный институт сердца, легких и крови
Как снизить уровень холестерина с помощью диеты: MedlinePlus
Что такое холестерин?
Ваше тело нуждается в холестерине, чтобы нормально работать. Но если его слишком много в крови, он может прилипнуть к стенкам артерий и сузить или даже заблокировать их. Это подвергает вас риску ишемической болезни сердца и других сердечных заболеваний.
Холестерин перемещается по крови в составе белков, называемых липопротеинами. Один тип, ЛПНП, иногда называют «плохим» холестерином. Высокий уровень ЛПНП приводит к накоплению холестерина в артериях. Другой тип, ЛПВП, иногда называют «хорошим» холестерином. Он переносит холестерин из других частей тела обратно в печень. Затем ваша печень удаляет холестерин из вашего тела.
Другой тип, ЛПВП, иногда называют «хорошим» холестерином. Он переносит холестерин из других частей тела обратно в печень. Затем ваша печень удаляет холестерин из вашего тела.
Каковы методы лечения высокого уровня холестерина?
Лечение высокого уровня холестерина – это изменения образа жизни и лекарства, полезные для сердца.Изменения образа жизни включают здоровое питание, контроль веса и регулярную физическую активность.
Как снизить уровень холестерина с помощью диеты?
Здоровые для сердца изменения образа жизни включают диету для снижения уровня холестерина. План питания DASH является одним из примеров. Другая диета — это диета «Терапевтическое изменение образа жизни», которая рекомендует вам
Выбирайте более полезные жиры. Вам следует ограничить как общий жир, так и насыщенный жир. Не более 25-35% ваших ежедневных калорий должны поступать из пищевых жиров, и менее 7% ваших ежедневных калорий должны поступать из насыщенных жиров. В зависимости от того, сколько калорий вы потребляете в день, вот максимальное количество жиров, которые вы должны есть:
В зависимости от того, сколько калорий вы потребляете в день, вот максимальное количество жиров, которые вы должны есть:
| Калорий в день | Общий жир | Насыщенный жир |
|---|---|---|
| 1 500 | 42-58 грамм | 10 грамм |
| 2000 | 56-78 грамм | 13 грамм |
| 2 500 | 69-97 грамм | 17 грамм |
Насыщенные жиры — это вредные жиры, потому что они повышают уровень ЛПНП (плохого холестерина) больше, чем что-либо еще в вашем рационе.Он содержится в некоторых видах мяса, молочных продуктах, шоколаде, выпечке, а также во фритюре и обработанных пищевых продуктах.
Трансжиры — еще один вредный жир; это может повысить уровень ЛПНП и снизить уровень ЛПВП (хорошего холестерина). Трансжиры в основном содержатся в продуктах, приготовленных из гидрогенизированных масел и жиров, таких как маргарин, крекеры и картофель фри.
Трансжиры в основном содержатся в продуктах, приготовленных из гидрогенизированных масел и жиров, таких как маргарин, крекеры и картофель фри.
Вместо этих вредных жиров попробуйте более полезные жиры, такие как нежирное мясо, орехи и ненасыщенные масла, такие как рапсовое, оливковое и сафлоровое масла.
Ограничьте употребление продуктов с холестерином. Если вы пытаетесь снизить уровень холестерина, вам следует потреблять менее 200 мг холестерина в день. Холестерин содержится в продуктах животного происхождения, таких как печень и другие субпродукты, яичные желтки, креветки и молочные продукты из цельного молока.
Ешьте много растворимой клетчатки. Продукты с высоким содержанием растворимой клетчатки помогают предотвратить поглощение холестерина пищеварительным трактом. К таким продуктам относятся:
- Цельнозерновые злаки, такие как овсянка и овсяные отруби
- Фрукты, такие как яблоки, бананы, апельсины, груши и чернослив
- Бобовые, такие как фасоль, чечевица, нут, черноглазый горох и лимская фасоль
Ешьте много фруктов и овощей.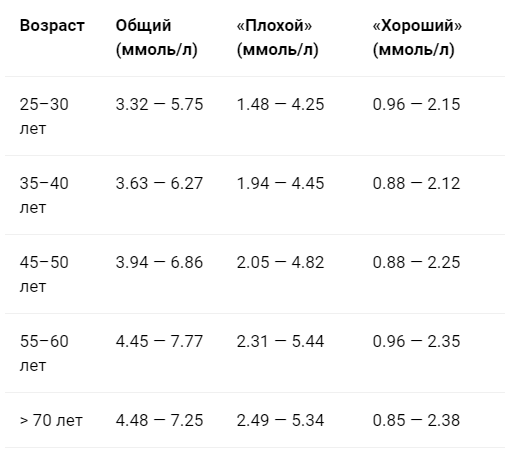 Диета, богатая фруктами и овощами, может увеличить количество важных соединений, снижающих уровень холестерина, в вашем рационе. Эти соединения, называемые растительными станолами или стеролами, действуют как растворимая клетчатка.
Диета, богатая фруктами и овощами, может увеличить количество важных соединений, снижающих уровень холестерина, в вашем рационе. Эти соединения, называемые растительными станолами или стеролами, действуют как растворимая клетчатка.
Ешьте рыбу с высоким содержанием омега-3 жирных кислот. Эти кислоты не снизят уровень ЛПНП, но могут помочь повысить уровень ЛПВП. Они также могут защитить ваше сердце от образования тромбов и воспаления и снизить риск сердечного приступа. Рыба, которая является хорошим источником омега-3 жирных кислот, включает лосося, тунца (консервированного или свежего) и скумбрию.Старайтесь есть эту рыбу два раза в неделю.
Ограничение соли. Вы должны попытаться ограничить количество натрия (соли), которое вы едите, не более 2300 миллиграммов (около 1 чайной ложки соли) в день. Сюда входит весь натрий, который вы едите, независимо от того, был ли он добавлен при приготовлении пищи или за столом, или уже присутствует в пищевых продуктах. Ограничение соли не снизит уровень холестерина, но может снизить риск сердечных заболеваний, помогая снизить кровяное давление. Вы можете уменьшить потребление натрия, вместо этого выбирая продукты с низким содержанием соли и «без добавления соли» и приправы за столом или во время приготовления пищи.
Ограничение соли не снизит уровень холестерина, но может снизить риск сердечных заболеваний, помогая снизить кровяное давление. Вы можете уменьшить потребление натрия, вместо этого выбирая продукты с низким содержанием соли и «без добавления соли» и приправы за столом или во время приготовления пищи.
Ограничьте потребление алкоголя. Алкоголь добавляет дополнительные калории, что может привести к увеличению веса. Избыточный вес может повысить уровень ЛПНП и снизить уровень ЛПВП. Слишком много алкоголя также может увеличить риск сердечных заболеваний, потому что он может повысить кровяное давление и уровень триглицеридов. Один напиток — это бокал вина, пива или небольшое количество крепких напитков, и рекомендуется следующее:
- Мужчины должны выпивать не более двух напитков, содержащих алкоголь, в день
- Женщинам следует употреблять не более одной порции алкоголя в день
Этикетки с пищевой ценностью помогут вам определить, сколько жиров, насыщенных жиров, холестерина, клетчатки и натрия содержится в продуктах, которые вы покупаете.
NIH: Национальный институт сердца, легких и крови
Лекарства от холестерина: MedlinePlus
Что такое холестерин?
Ваше тело нуждается в холестерине, чтобы нормально работать. Но если его слишком много в крови, он может прилипнуть к стенкам артерий и сузить или даже заблокировать их. Это подвергает вас риску ишемической болезни сердца и других сердечных заболеваний.
Холестерин перемещается по крови в составе белков, называемых липопротеинами. Один тип, ЛПНП, иногда называют «плохим» холестерином.Высокий уровень ЛПНП приводит к накоплению холестерина в артериях. Другой тип, ЛПВП, иногда называют «хорошим» холестерином. Он переносит холестерин из других частей тела обратно в печень. Затем ваша печень удаляет холестерин из вашего тела.
Каковы методы лечения высокого уровня холестерина?
Если у вас высокий уровень холестерина, изменение образа жизни может помочь вам снизить уровень холестерина. Но иногда изменения образа жизни недостаточно, и нужно принимать лекарства от холестерина. Вы все равно должны продолжать менять образ жизни, даже если вы принимаете лекарства.
Вы все равно должны продолжать менять образ жизни, даже если вы принимаете лекарства.
Кому нужны лекарства от холестерина?
Ваш поставщик медицинских услуг может выписать лекарство, если:
- У вас уже был сердечный приступ или инсульт, или у вас заболевание периферических артерий
- Ваш уровень холестерина ЛПНП (плохой) составляет 190 мг/дл или выше
- Вам 40–75 лет, у вас диабет, уровень холестерина ЛПНП составляет 70 мг/дл или выше
- Вам 40–75 лет, у вас высокий риск развития болезни сердца или инсульта, а уровень холестерина ЛПНП составляет 70 мг/дл или выше
Какие существуют виды лекарств от холестерина?
Существует несколько типов препаратов для снижения уровня холестерина, в том числе:
- Статины, которые блокируют выработку холестерина печенью
- Секвестранты желчных кислот, уменьшающие количество жира, всасываемого из пищи
- Ингибиторы всасывания холестерина, которые уменьшают количество холестерина, всасываемого из пищи, и снижают уровень триглицеридов.

- Никотиновая кислота (ниацин), которая снижает уровень холестерина ЛПНП (плохой) и триглицеридов и повышает уровень холестерина ЛПВП (хороший). Несмотря на то, что вы можете купить ниацин без рецепта, вам следует поговорить со своим лечащим врачом, прежде чем принимать его, чтобы снизить уровень холестерина. Высокие дозы ниацина могут вызывать серьезные побочные эффекты.
- ингибиторов PCSK9, которые блокируют белок под названием PCSK9. Это помогает вашей печени удалять холестерин ЛПНП из крови.
- Фибраты, снижающие уровень триглицеридов.Они также могут повышать уровень холестерина ЛПВП (хорошего). Если вы принимаете их со статинами, они могут увеличить риск мышечных проблем.
- Комбинированные лекарственные средства, включающие более одного типа лекарств, снижающих уровень холестерина
Есть также несколько других лекарств от холестерина (ломитапид и мипомерсен), которые предназначены только для людей с семейной гиперхолестеринемией (СГ). FH является наследственным заболеванием, которое вызывает высокий уровень холестерина ЛПНП.
FH является наследственным заболеванием, которое вызывает высокий уровень холестерина ЛПНП.
Как мой лечащий врач решает, какое лекарство от холестерина мне следует принимать?
При принятии решения о том, какое лекарство вам следует принимать и в какой дозе, ваш лечащий врач будет учитывать:
- Ваш уровень холестерина
- Ваш риск сердечных заболеваний и инсульта
- Ваш возраст
- Любые другие проблемы со здоровьем, которые у вас есть
- Возможные побочные эффекты лекарств.Более высокие дозы чаще вызывают побочные эффекты, особенно с течением времени.
Лекарства могут помочь контролировать уровень холестерина, но не лечат его. Вам необходимо продолжать принимать лекарства и регулярно проверять уровень холестерина, чтобы убедиться, что уровень холестерина находится в пределах нормы.
Почему холестерин важен для женщин
Ах, холестерин и триглицериды. Мы слышим о них все время. Даже продукты, которые на первый взгляд могут показаться вам полезными, такие как йогурт с фруктовой начинкой или кексы с отрубями, могут привести к аномальному уровню, если они содержат слишком много насыщенных жиров или рафинированного сахара, говорит Эрин Мичос, M. Д., заместитель директора профилактической кардиологии в Центре профилактики сердечно-сосудистых заболеваний Чиккароне.
Д., заместитель директора профилактической кардиологии в Центре профилактики сердечно-сосудистых заболеваний Чиккароне.
Более того, многие женщины подвержены риску высокого уровня холестерина и не осознают этого. «Приблизительно у 45 процентов женщин старше 20 лет общий уровень холестерина составляет 200 мг/дл и выше, что считается повышенным, но исследование, проведенное Американской кардиологической ассоциацией, показало, что 76 процентов женщин говорят, что они даже не знают, что такое холестерин». их значения холестерина таковы», — говорит Михос.
Еще страшнее: триглицериды, тип жира в крови, обычно измеряемый вместе с холестерином, еще более опасны для женщин по сравнению с мужчинами.Это проблема, потому что уровень холестерина у женщин может довольно сильно колебаться после менопаузы и имеет тенденцию к увеличению с возрастом, подвергая нас большему риску сердечных заболеваний и инсульта. Знание уровня холестерина и способы его контроля — важный шаг на пути к здоровому образу жизни.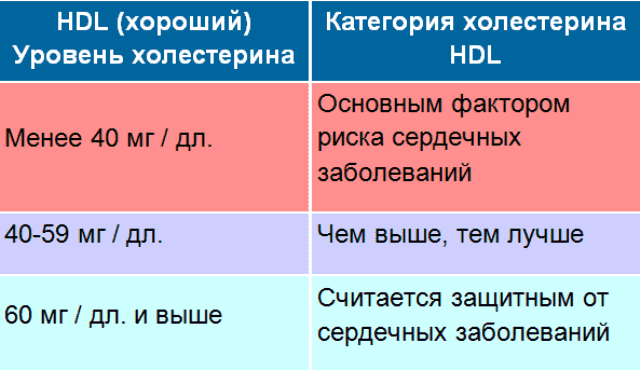
Понимание максимумов и минимумов холестерина
Вы знаете, что слишком много опасно. Но что такое холестерин? От куда это? И все ли плохо?
Холестерин — воскообразное вещество, которое содержится в каждой клетке организма.Он либо вырабатывается организмом, либо поступает из пищи. Ваше тело нуждается в холестерине для выработки важных стероидных гормонов, таких как эстроген, прогестерон и витамин D. Он также используется для выработки желчных кислот в печени; они поглощают жир во время пищеварения.
Так что немного холестерина необходимо, но без плохого холестерина можно обойтись. Избыток плохого холестерина в кровотоке может откладываться в артериях организма. Эти отложения называются бляшками и приводят к атеросклерозу или затвердеванию артерий.Это основная причина сердечных приступов, инсультов и других сосудистых проблем.
Уровень общего холестерина — это показатель общего количества холестерина, циркулирующего в кровотоке, который включает несколько компонентов:
- Холестерин ЛПНП: ЛПНП означает «липопротеин низкой плотности».
 Это известно как «плохой» холестерин, который непосредственно способствует накоплению бляшек в артериях. Липопротеины очень низкой плотности, или холестерин ЛПОНП, представляют собой еще один тип, который является предшественником ЛПНП.
Это известно как «плохой» холестерин, который непосредственно способствует накоплению бляшек в артериях. Липопротеины очень низкой плотности, или холестерин ЛПОНП, представляют собой еще один тип, который является предшественником ЛПНП. - Общий холестерин представляет собой холестерин ЛПОНП плюс холестерин ЛПНП плюс холестерин ЛПВП.
- Холестерин ЛПВП: ЛПВП означает «липопротеин высокой плотности». Эксперты считают, что при оптимальном уровне (около 50 мг/дл) это может помочь организму избавиться от холестерина ЛПНП.
Итак, кусочки этого вещества циркулируют в вашей системе, и вот что происходит: плохие части — частицы ЛПНП — любят прилипать к слизистой оболочке ваших артерий, как мыльная пена в трубах. Когда он прилипает, он вызывает воспалительную реакцию, и ваше тело начинает превращать его в зубной налет.Бляшки в кровеносных сосудах делают их более жесткими и узкими, ограничивая приток крови к жизненно важным органам, таким как мозг и сердечная мышца, что приводит к повышению артериального давления. Кроме того, куски могут отколоться и вызвать сердечный приступ или инсульт.
Кроме того, куски могут отколоться и вызвать сердечный приступ или инсульт.
И знаете что? Это накопление может начаться уже в 20 лет.
Что нужно знать о триглицеридах
Помимо холестерина, вы можете услышать о триглицеридах, еще одном виде жира, который содержится в кровотоке. Женщинам следует обратить на это особое внимание.«Высокий уровень триглицеридов, по-видимому, предсказывает еще больший риск сердечных заболеваний у женщин по сравнению с мужчинами», — говорит Михос.
Когда вы потребляете больше калорий, чем вам нужно, ваше тело превращает лишние калории в триглицериды, которые затем откладываются в жировых клетках. Триглицериды используются организмом для получения энергии, но люди с избытком триглицеридов имеют более высокий риск медицинских проблем, включая сердечно-сосудистые заболевания. Употребление большого количества алкоголя и продуктов, содержащих простые углеводы (сахара и крахмалистые продукты), насыщенные жиры и трансжиры, способствует повышению уровня триглицеридов. Высокий уровень также может быть вызван такими состояниями здоровья, как диабет, недостаточная активность щитовидной железы, ожирение, синдром поликистозных яичников или заболевание почек.
Высокий уровень также может быть вызван такими состояниями здоровья, как диабет, недостаточная активность щитовидной железы, ожирение, синдром поликистозных яичников или заболевание почек.
Триглицериды также циркулируют в кровотоке на частицах, которые могут способствовать образованию бляшек. Многие люди с высоким уровнем триглицеридов имеют другие факторы риска развития атеросклероза, в том числе высокий уровень ЛПНП или низкий уровень ЛПВП или аномальный уровень сахара (глюкозы) в крови. Генетические исследования также показали некоторую связь между триглицеридами и сердечно-сосудистыми заболеваниями.
Какой у тебя вообще уровень холестерина?
Стандартный анализ крови на липиды обычно измеряет концентрацию общего холестерина, холестерина ЛПВП и уровни триглицеридов. Уровень холестерина ЛПНП обычно оценивается по этим числам с использованием хорошо зарекомендовавшей себя формулы, которая недавно была пересмотрена и улучшена исследователями из Университета Джона Хопкинса.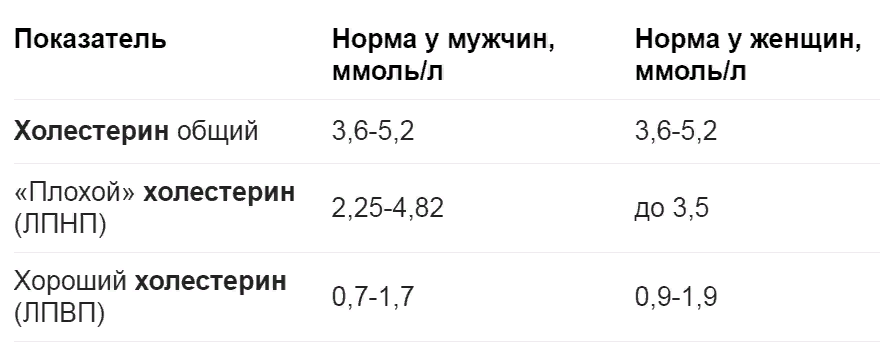
Итак, каковы ваши целевые цифры? Согласно Михосу, идеальный уровень холестерина ЛПНП должен быть менее 70 мг/дл, а уровень холестерина ЛПВП у женщины в идеале должен быть близок к 50 мг/дл.Триглицериды должны быть менее 150 мг/дл. Как отмечает Михос, оптимальным является уровень общего холестерина значительно ниже 200 мг/дл.
Почему холестерин по-разному влияет на женщин
В общем, женщины имеют более высокий уровень холестерина ЛПВП, чем мужчины, потому что женский половой гормон эстроген, по-видимому, повышает этот хороший холестерин. Но, как и многое другое, все меняется в период менопаузы. В этот момент у многих женщин наблюдается изменение уровня холестерина — общий холестерин и холестерин ЛПНП повышаются, а холестерин ЛПВП снижается.Вот почему женщины, у которых в детородном возрасте были благоприятные показатели холестерина, в более позднем возрасте могут иметь повышенный уровень холестерина. Конечно, генетика и факторы образа жизни также могут играть большую роль.
Как снизить уровень холестерина
Если вам сказали, что у вас высокий уровень холестерина, или вы просто хотите его предотвратить, что вы можете сделать?
Есть несколько способов управления, в том числе:
Лекарства: В зависимости от общего риска сердечно-сосудистых заболеваний вам могут назначить препараты для снижения уровня холестерина, например статины.Решение об использовании статина основывается на общем риске сердечного приступа и инсульта у женщины, включая все эти факторы и уровень холестерина ЛПНП.
Если у вас уже есть сосудистое заболевание или признаки атеросклероза, или если вы подвержены высокому риску сердечно-сосудистых заболеваний, настоятельно рекомендуется принимать статины для профилактики, поскольку они лечат бляшки в артериях и снижают уровень холестерина ЛПНП, говорит Михос.
Диета и образ жизни: «Диета и образ жизни очень важны для поддержания здорового уровня холестерина.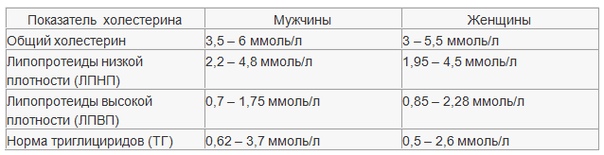 Даже для женщин, которым рекомендовано принимать препараты для снижения уровня холестерина, здоровый образ жизни помогает этим препаратам работать лучше», — говорит Михос.
Даже для женщин, которым рекомендовано принимать препараты для снижения уровня холестерина, здоровый образ жизни помогает этим препаратам работать лучше», — говорит Михос.
Вот как вести образ жизни, способствующий здоровому уровню холестерина:
- Поддержание здоровой массы тела
- Не кури.
- Занимайтесь физическими упражнениями не менее 30 минут пять или более дней в неделю.
- Соблюдайте диету, богатую фруктами, овощами, нежирным белком и большим количеством растворимой клетчатки, такой как бобы и овес, которые могут снизить уровень ЛПНП.
- Избегайте подслащенных сахаром напитков и фруктовых соков — вместо этого выбирайте воду и несладкий чай — и сведите к минимуму потребление других простых углеводов, таких как выпечка и конфеты.
- Употребляйте алкоголь умеренно, особенно если у вас повышен уровень триглицеридов.
- Рассмотрим средиземноморскую диету, которая богата фруктами, овощами, зерновым хлебом и рыбой.
 Используйте оливковое масло (вместо масла) и специи (вместо соли).
Используйте оливковое масло (вместо масла) и специи (вместо соли). - Ешьте мононенасыщенные и полиненасыщенные жиры, такие как те, которые содержатся в оливковом масле, орехах и жирной рыбе, такой как лосось.Они действительно могут оказывать положительное влияние на уровень холестерина, говорит Михос, уменьшая количество ЛПНП в крови и уменьшая воспаление в артериях, особенно когда они заменяют насыщенные жиры в рационе.
Добавьте в список покупок:
- Жирная рыба, такая как лосось, форель, скумбрия, сардины и тунец альбакор
- Орехи, включая грецкие, орехи пекан, миндаль и фундук
- Оливковое масло для легкого сбрызгивания салатов и овощей
Хотя никто не хочет иметь высокий уровень холестерина, существует множество способов держать его под контролем.«При регулярных осмотрах и внимании к тому, что вы едите, можно контролировать уровень холестерина и жиров в крови, чтобы поддерживать здоровье сердца», — говорит Михос.
мифов и фактов о холестерине | cdc.gov
Холестерин может сбивать с толку! Узнайте ответы на распространенные вопросы о холестерине в крови.
Что означают ваши показатели холестерина? Могут ли продукты, которые вы едите, изменить уровень холестерина?
Узнайте разницу между мифом о холестерине и фактом.Тогда пообещайте проверить уровень холестерина в этом году, чтобы знать свои цифры и риск сердечно-сосудистых заболеваний и инсульта.
Пообещайте в этом году проверить уровень холестерина, чтобы знать свои цифры и риск сердечно-сосудистых заболеваний и инсульта.
Миф: любой холестерин вреден для вас.
Факт: Некоторые виды холестерина необходимы для хорошего здоровья. Ваше тело нуждается в холестерине для выполнения важных задач, таких как выработка гормонов и построение клеток.Холестерин перемещается через кровь в составе белков, называемых липопротеинами . Два типа липопротеинов переносят холестерин по всему телу:
- ЛПНП (липопротеины низкой плотности) , иногда называют «плохим» холестерином, составляет большую часть холестерина в организме.
 Высокий уровень холестерина ЛПНП повышает риск сердечных заболеваний и инсульта.
Высокий уровень холестерина ЛПНП повышает риск сердечных заболеваний и инсульта. - ЛПВП (липопротеины высокой плотности), или «хороший» холестерин, переносит холестерин обратно в печень.Затем печень вымывает его из организма. Высокий уровень холестерина ЛПВП может снизить риск сердечных заболеваний и инсульта.
Когда в организме слишком много холестерина ЛПНП, он может накапливаться в стенках кровеносных сосудов. Это образование называется бляшкой . По мере того как ваши кровеносные сосуды со временем накапливают бляшки, внутренняя часть сосудов сужается. Это сужение может ограничивать и в конечном итоге блокировать приток крови к сердцу и другим органам и от них. Когда приток крови к сердцу блокируется, это может вызвать стенокардию (боль в груди) или сердечный приступ.
Миф: я бы почувствовал это, если бы у меня был высокий уровень холестерина.
Факт: Высокий уровень холестерина обычно не имеет признаков или симптомов. Вы можете не знать, что у вас нездоровый уровень холестерина, пока не станет слишком поздно — когда у вас случится сердечный приступ или инсульт. Вот почему так важно проверять уровень холестерина не реже одного раза в 5 лет. 1,2 Узнайте больше о проверке уровня холестерина.
Вы можете не знать, что у вас нездоровый уровень холестерина, пока не станет слишком поздно — когда у вас случится сердечный приступ или инсульт. Вот почему так важно проверять уровень холестерина не реже одного раза в 5 лет. 1,2 Узнайте больше о проверке уровня холестерина.
Иногда у некоторых людей на коже появляются желтоватые наросты, называемые ксантомами , которые представляют собой отложения, богатые холестерином.Люди с ксантомами могут иметь высокий уровень холестерина.
Миф: употребление в пищу продуктов с высоким содержанием холестерина не повысит уровень холестерина.
Факт: Это может быть сложно. Мы знаем, что продукты с большим количеством холестерина обычно также содержат много насыщенных жиров. Насыщенные жиры могут повысить уровень холестерина, поэтому лучше выбирать продукты с низким содержанием насыщенных жиров. Продукты животного происхождения, в том числе красное мясо, масло и сыр, содержат много насыщенных жиров.
Вместо этого старайтесь есть продукты с большим количеством клетчатки, такие как овсянка и бобы, а также полезные ненасыщенные жиры, такие как авокадо, оливковое масло и орехи. Узнайте больше о здоровом питании на веб-сайте CDC о питании, физической активности и ожирении.
Миф: я ничего не могу сделать, чтобы изменить уровень холестерина.
Факт: Вы можете сделать многое, чтобы улучшить уровень холестерина и поддерживать его в пределах нормы!
- Проходите тестирование не реже одного раза в 5 лет (если иное не назначено врачом). 1,2 Узнайте больше о скрининге холестерина.
- Выбирайте здоровую пищу. Ограничьте потребление продуктов с высоким содержанием насыщенных жиров. Выбирайте продукты с высоким содержанием клетчатки и ненасыщенных жиров. Узнайте больше о здоровом питании на веб-сайте CDC о питании, физической активности и ожирении.
- Будьте активны каждый день.
 В Руководстве по физической активности для американцев рекомендуется, чтобы взрослые уделяли умеренной физической активности от 150 до 300 минут в неделю.Узнайте больше об основах физической активности и советах.
В Руководстве по физической активности для американцев рекомендуется, чтобы взрослые уделяли умеренной физической активности от 150 до 300 минут в неделю.Узнайте больше об основах физической активности и советах. - Не курите и не употребляйте табачные изделия. Курение повреждает кровеносные сосуды, ускоряет затвердевание артерий и значительно увеличивает риск сердечных заболеваний. Если вы не курите, не начинайте. Если вы курите, отказ от курения снизит риск сердечных заболеваний. Узнайте больше об употреблении табака и способах отказа от курения на веб-сайте CDC о курении и употреблении табака.
- Поговорите со своим лечащим врачом о способах контроля уровня холестерина; если вам дают какие-либо лекарства для контроля уровня холестерина, принимайте их в соответствии с предписаниями.Узнайте больше о лекарствах для снижения уровня холестерина.
- Знай историю своей семьи. Если у ваших родителей или других ближайших родственников высокий уровень холестерина, вам, вероятно, следует чаще сдавать анализы.
 У вас может быть состояние, называемое семейной гиперхолестеринемией (СГ).
У вас может быть состояние, называемое семейной гиперхолестеринемией (СГ).
Миф: мне не нужны статины или другие лекарства от холестерина. Я могу контролировать уровень холестерина с помощью диеты и физических упражнений.
Факт: Хотя многие люди могут достичь хорошего уровня холестерина, выбирая здоровую пищу и получая достаточную физическую активность, некоторым людям также могут потребоваться лекарства, называемые статинами, для снижения уровня холестерина.Внешний значок руководства также предполагает, что для контроля уровня холестерина могут потребоваться другие лекарства, помимо статинов. 2
Люди, которым могут потребоваться статины или другие лекарства для контроля уровня холестерина, включают следующее:
- Люди с семейной гиперхолестеринемией (СГ) или люди с очень высоким уровнем «плохого» холестерина. СГ – это генетическое заболевание, вызывающее очень высокий уровень холестерина ЛПНП («плохой») в молодом возрасте.
 Если не лечить, уровень холестерина будет продолжать ухудшаться.Это значительно повышает риск сердечных заболеваний, инфаркта и инсульта в молодом возрасте.
Если не лечить, уровень холестерина будет продолжать ухудшаться.Это значительно повышает риск сердечных заболеваний, инфаркта и инсульта в молодом возрасте. - Люди с сердечно-сосудистыми заболеваниями (ССЗ). У людей с сердечно-сосудистыми заболеваниями артерии могут уже иметь сужение из-за слишком большого количества бляшек. Лекарства, снижающие уровень холестерина, могут помочь снизить риск сердечного приступа или инсульта.
- Люди с диабетом. Диабет 2 типа снижает уровень ЛПВП или «хорошего» холестерина и повышает уровень «плохого» холестерина. Эта комбинация повышает риск сердечных заболеваний и инсульта.
Другие группы людей также могут нуждаться в лекарствах для контроля уровня холестерина, включая людей с высоким риском сердечно-сосудистых заболеваний. Всегда говорите со своим лечащим врачом о лучших способах контроля уровня холестерина.
Дополнительная информация
Холестерин — HealthyWomen
Эта статья находится в архиве. Мы больше не будем его обновлять. Чтобы получить самую последнюю информацию, пожалуйста, посетите нашу информацию о сердечных заболеваниях здесь.
Мы больше не будем его обновлять. Чтобы получить самую последнюю информацию, пожалуйста, посетите нашу информацию о сердечных заболеваниях здесь.
Обзор
Высокий уровень холестерина в крови является серьезной проблемой женского здоровья.По данным Центров по контролю и профилактике заболеваний, каждый третий американец имеет высокий уровень холестерина.
В целом, около 78 миллионов взрослых американцев (37 процентов) имеют высокий липопротеин низкой плотности (LDL) или «плохой» холестерин. Из них около половины принимают необходимые меры, чтобы взять ситуацию под контроль. Важно поддерживать уровень холестерина ЛПНП в здоровом диапазоне, потому что высокий уровень холестерина ЛПНП является фактором, способствующим сердечным заболеваниям, которые развиваются с годами.
Но не обманывайте себя, думая, что высокий уровень холестерина в крови является проблемой только для мужчин и женщин среднего и пожилого возраста.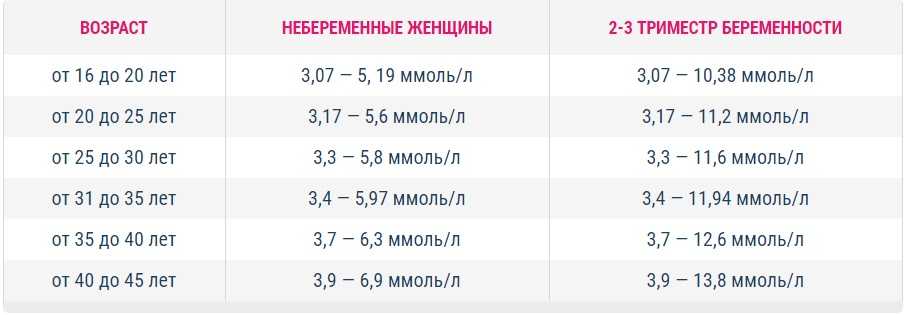 Высокий уровень холестерина также является проблемой для некоторых детей и подростков. По данным Американской кардиологической ассоциации, 7 процентов подростков имеют высокий уровень холестерина.
Высокий уровень холестерина также является проблемой для некоторых детей и подростков. По данным Американской кардиологической ассоциации, 7 процентов подростков имеют высокий уровень холестерина.
Рекомендации по диагностике и лечению высокого уровня холестерина изменились в 2013 году и снова в 2018 году, когда Американский колледж кардиологов (ACC) и Американская кардиологическая ассоциация (AHA) выпустили новые рекомендации по холестерину.
Самая большая разница в 2013 году заключалась в том, что новые рекомендации больше не содержали «целевые показатели лечения» — уровни холестерина, при которых медицинским работникам предписано начинать лечение.Рекомендации ACC/AHA также одобрили специальный инструмент оценки риска, который оценивает ваш 10-летний риск сердечных заболеваний или инсульта.
Рекомендации ACC/AHA по управлению уровнем холестерина в крови от 2018 г. предусматривают более персонализированный уход за пациентами, включая более подробную оценку риска и новые варианты препаратов для снижения уровня холестерина для людей с самым высоким риском сердечно-сосудистых заболеваний.
Кроме того, в дополнение к традиционным факторам риска высокого уровня холестерина, таким как курение, высокое кровяное давление и высокий уровень сахара в крови, в рекомендации 2018 г. добавлены такие факторы, как определенные состояния здоровья, включая метаболический синдром, заболевания почек, преждевременную менопаузу, хронические воспалительные заболевания и высокий уровень сахара в крови. липидные биомаркеры.Они также рассматривают семейный анамнез и этническую принадлежность при определении риска и вариантов лечения.
В рекомендациях 2018 г. медицинским работникам рекомендуется использовать показатели кальция в коронарных артериях в качестве вторичного инструмента при принятии решения о назначении статинов.
Кроме того, в рекомендациях ACC/AHA от 2018 г. рекомендуется следующее:
- Анализ последствий высокого уровня холестерина в течение всей жизни, выявление и лечение состояния как можно раньше.
- Обсуждение вариантов для людей с недавно установленным очень высоким риском атеросклеротического сердечно-сосудистого заболевания (АСССЗ), у которых уровень холестерина ЛПНП остается выше 70 мг/дл после максимального приема статинов.

- Рассмотрение других нестатиновых препаратов, включая эзетимиб и ингибиторы PCSK9.
- Создание ценностного заявления, подчеркивающего необходимость того, чтобы пациенты и поставщики медицинских услуг учитывали стоимость лекарств при выборе лечения. В целом, новый акцент делается на том, чтобы пациенты с самым высоким риском получали необходимое им лечение.
- Использование инструментов врача и пациента для улучшения понимания новых рекомендаций и обеспечения более эффективного лечения.
В цифрах
Несмотря на новые рекомендации ACC/AHA, некоторые практикующие врачи по-прежнему предпочитают следовать предыдущим рекомендациям Национальной образовательной программы по холестерину (NCEP), подразделения Национального института сердца, легких и крови (NHLBI). ).В рекомендациях NHLBI/NCEP приводятся конкретные цифры для целевых уровней холестерина и начала лечения. С этой целью, вот старые рекомендации:
Общий уровень холестерина в крови (рассчитывается путем взятия вашего холестерина ЛПНП плюс вашего холестерина липопротеинов высокой плотности [ЛПВП] плюс 20 процентов ваших триглицеридов)
Нормальный: менее 200 мг/ дл
Погранично высокий: от 200 до 239 мг/дл
Высокий: 240 мг/дл или выше
Уровень холестерина ЛПВП в крови
Оптимальный: выше 60 мг/дл.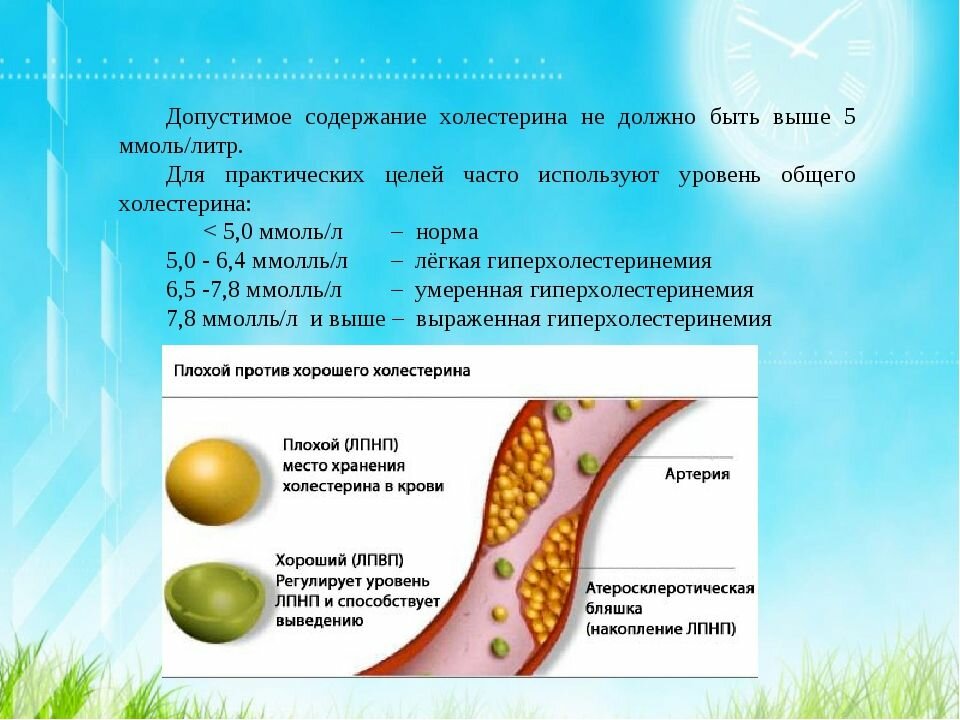 По данным AHA, уровни выше 60 мг/дл считаются особенно полезными и могут компенсировать факторы риска сердечно-сосудистых заболеваний. Чем выше уровень, тем здоровее.
По данным AHA, уровни выше 60 мг/дл считаются особенно полезными и могут компенсировать факторы риска сердечно-сосудистых заболеваний. Чем выше уровень, тем здоровее.
В среднем: от 50 до 60 мг/дл для женщин; от 40 до 50 мг/дл для мужчин
Низкий: менее 50 мг/дл для женщин; менее 40 мг/дл для мужчин. Ниже этих уровней считается основным фактором риска сердечно-сосудистых заболеваний.
Уровни холестерина, отличного от ЛПВП
Рассчитывается путем вычитания холестерина ЛПВП из общего холестерина.
Оптимальный: менее 130 мг/дл. Более высокие цифры указывают на более высокий риск сердечных заболеваний.
Уровень триглицеридов
Нормальный: менее 150 мг/дл
Слегка повышенный: от 150 до 499 мг/дл
Умеренно повышенный: от 500 до 886 мг/дл
Очень высокий: более 886 мг/дл
Хотя высокий уровень холестерина — воскообразного жироподобного вещества — опасен, наш организм нуждается в некотором количестве холестерина.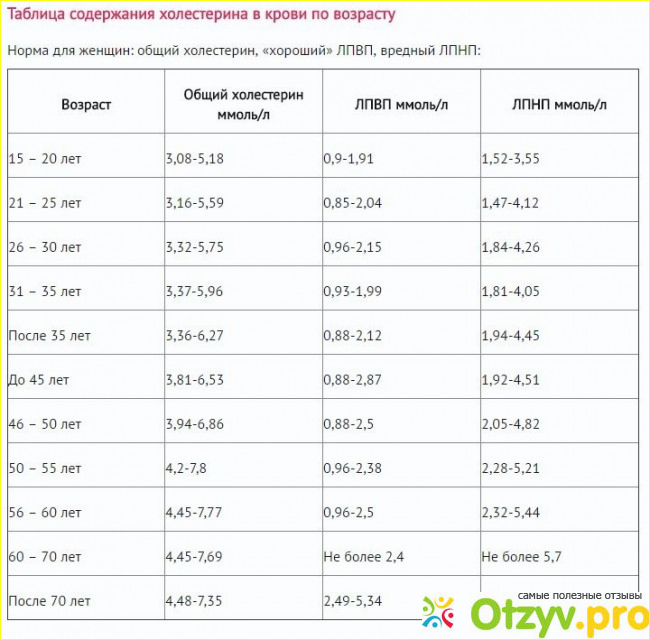 Холестерин принадлежит к семейству химических веществ, называемых липидами, в которое также входят жиры и триглицериды.Холестерин содержится в клетках или мембранах по всему телу и используется для производства гормонов, витамина D и желчных кислот, которые помогают переваривать жир. Организм способен удовлетворить все эти потребности за счет выработки холестерина в печени.
Холестерин принадлежит к семейству химических веществ, называемых липидами, в которое также входят жиры и триглицериды.Холестерин содержится в клетках или мембранах по всему телу и используется для производства гормонов, витамина D и желчных кислот, которые помогают переваривать жир. Организм способен удовлетворить все эти потребности за счет выработки холестерина в печени.
Насыщенные жиры, содержащиеся в основном в цельномолочных молочных продуктах и мясе, и трансжиры из пищевых продуктов, таких как кокосовое масло, масло какао, косточковое пальмовое масло, пальмовое масло и частично гидрогенизированные масла, иногда содержащиеся в обработанных пищевых продуктах, повышают уровень холестерина в крови . С годами холестерин и жир в крови откладываются на внутренних стенках артерий, снабжающих кровью сердце, называемых коронарными артериями.Эти отложения сужают артерии, что называется атеросклерозом. Это основная причина ишемической болезни сердца (ИБС).
Пищевой холестерин, содержащийся, например, в яйцах, молочных продуктах и некоторых других продуктах, также может незначительно повышать уровень холестерина в крови, но новые исследования показывают, что потребление пищевого холестерина вряд ли значительно увеличит риск ишемической болезни сердца или инсульта среди здоровые мужчины и женщины.
Если коронарные артерии сужены или заблокированы, кровь, поставляющая кислород и питательные вещества, не может достичь сердца.Результатом является ишемическая болезнь сердца (ИБС) или сердечный приступ. Часть сердца, лишенная кислорода, отмирает.
Типы холестерина в крови
Холестерин перемещается в крови в виде пакетов, называемых липопротеинами, которые состоят из липидов (жиров) и белков. Холестерин, упакованный в липопротеины низкой плотности (ЛПНП), часто называют «плохим» холестерином, потому что слишком много ЛПНП в крови может привести к накоплению холестерина и закупорке артерий. ЛПНП переносят большую часть холестерина в крови.
Другим типом упаковки холестерина являются липопротеины высокой плотности (ЛПВП), часто называемые «хорошим» холестерином. ЛПВП помогает транспортировать холестерин из других частей тела в печень, что помогает удалить его из организма, предотвращая его накопление в артериях.
Третий тип липопротеинов очень низкой плотности (ЛПОНП). Этот пакет транспортирует триглицериды в крови; высокие уровни ЛПОНП и триглицеридов также связаны с повышенным риском сердечных заболеваний. Тем не менее, vLDL не измеряется рутинно.
Этот пакет транспортирует триглицериды в крови; высокие уровни ЛПОНП и триглицеридов также связаны с повышенным риском сердечных заболеваний. Тем не менее, vLDL не измеряется рутинно.
Вы можете думать обо всем плохом холестерине, вместе взятом, как о холестерине, отличном от ЛПВП. Холестерин не-ЛПВП является хорошим предиктором риска сердечно-сосудистых заболеваний, и он является лучшим предиктором риска, чем холестерин ЛПНП у женщин, а также у людей с диабетом 2 типа
Диагноз
Американская кардиологическая ассоциация (AHA) рекомендует проверять уровень холестерина один раз в возрасте от 9 до 11 лет и повторно в возрасте от 17 до 21 года для детей и молодых людей без других факторов риска или семейного анамнеза ранних сердечных заболеваний.После 20 лет ваш лечащий врач должен перепроверять уровень холестерина и другие факторы риска каждые четыре-шесть лет, пока риск остается низким.
Бенефициары Medicare могут теперь получить свободно сердечнососудистый проверочный тест для уровней холестерола, триглицеридов и липида. Спросите своего лечащего врача об этой льготе.
Кроме того, дети в возрасте 2 лет и старше с семейным анамнезом преждевременных сердечных заболеваний, по крайней мере у одного из родителей с высоким уровнем холестерина в крови или состоянием, обычно связанным с повышенным риском ишемической болезни сердца, таким как ожирение или гипертония, должны измеряться уровни холестерина проверено.
Уровень холестерина в крови измеряется с помощью небольшого образца крови. У вас должна быть полная панель липопротеинов, которая измеряет общий уровень холестерина (ЛПНП + ЛПВП), ЛПНП (плохой холестерин), ЛПВП (хороший холестерин) и уровни триглицеридов. В идеале это должна быть панель голодания, завершенная после того, как вы голодали от 9 до 12 часов.
Ваш лечащий врач может также назначить «расширенное» тестирование холестерина. Эти тесты определяют уровни определенных типов холестерина ЛПНП, включая количество частиц и их размер, обеспечивая более точное определение общего риска сердечно-сосудистых заболеваний.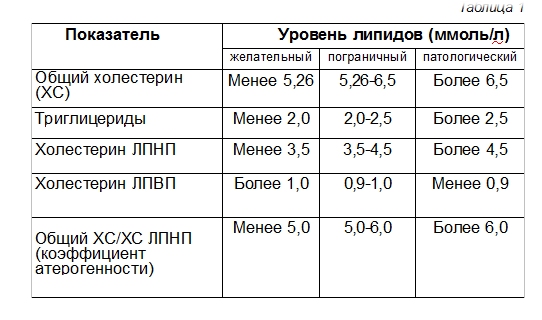
Кроме того, можно измерять другие маркеры, косвенно связанные с липидами, но связанные с сердечно-сосудистым риском, такие как гомоцистеин и С-реактивный белок.
Можно иметь стандартный профиль липидов, когда все ваши показатели находятся в целевом диапазоне, но при этом иметь количество частиц ЛПНП или уровень гомоцистеина, которые повышают риск сердечно-сосудистых заболеваний. Такое расширенное тестирование может помочь вашему лечащему врачу лучше нацелить вашу терапию, чтобы снизить индивидуальный риск.
Уход
Терапевтические изменения образа жизни (TLC) обычно считаются первой линией лечения высокого уровня холестерина ЛПНП. Они сосредоточены на ограничении насыщенных жиров и увеличении растворимой клетчатки в рационе, управлении весом и увеличении физической активности.
В рекомендациях, выпущенных ACC/AHA, подчеркивается необходимость интенсивного использования питания, физической активности и контроля веса при лечении повышенного уровня холестерина в крови, особенно холестерина ЛПНП. В рекомендациях 2018 года уделяется еще больше внимания факторам образа жизни, особенно для взрослых в возрасте от 20 до 39 лет, у которых есть больше лет, чтобы выработать здоровые привычки и предотвратить сердечно-сосудистые заболевания.
В рекомендациях 2018 года уделяется еще больше внимания факторам образа жизни, особенно для взрослых в возрасте от 20 до 39 лет, у которых есть больше лет, чтобы выработать здоровые привычки и предотвратить сердечно-сосудистые заболевания.
В рекомендациях делается акцент на создании здорового баланса между калориями, которые вы получаете с пищей, и калориями, которые вы сжигаете при физической активности. Если вы пытаетесь похудеть, старайтесь сжигать больше калорий, чем потребляете. Они рекомендуют заниматься умеренной физической активностью не менее 30 минут в большинство, а лучше во все дни недели.Людям с высоким кровяным давлением или высоким уровнем холестерина AHA рекомендует 40 минут умеренной или активной активности три-четыре раза в неделю.
Что касается диеты, рекомендации предлагают:
- Ешьте разнообразные низкокалорийные продукты, богатые питательными веществами, из каждой пищевой группы, уделяя особое внимание фруктам и овощам, цельнозерновым продуктам, нежирной птице, жирной рыбе.
 омега-3 жирных кислот (два раза в неделю) и орехи.
омега-3 жирных кислот (два раза в неделю) и орехи. - Ограничьте потребление обработанных сладких продуктов и напитков, содержащих пустые калории.
- Ограничьте потребление трансжиров и насыщенных жиров.
- Ограничьте потребление насыщенных жиров до уровня не более 5-6 процентов от ваших ежедневных калорий (это составляет около 13 граммов для человека, потребляющего 2000 калорий в день). Ограничьте потребление натрия (соли) не более чем 2300 мг в день, а оптимально — не более 1500 мг.
- Если вы употребляете алкоголь, ограничьте потребление до одной порции в день, если вы женщина, и двух порций в день, если вы мужчина.
Для получения дополнительной информации об изменении образа жизни ознакомьтесь с рекомендациями AHA по питанию и образу жизни.
У детей с повышенным уровнем холестерина AHA рекомендует в качестве первой линии лечения изменить образ жизни, чтобы способствовать более здоровому питанию и большей физической активности.
Растворимая клетчатка. Согласно AHA, вы должны стремиться к 25 граммам растворимой клетчатки в день. Хорошими источниками растворимой клетчатки являются овес и овсяные отруби, ячмень, бобы, баклажаны и бамия.
Согласно AHA, вы должны стремиться к 25 граммам растворимой клетчатки в день. Хорошими источниками растворимой клетчатки являются овес и овсяные отруби, ячмень, бобы, баклажаны и бамия.
Гайки. Орехи содержат много калорий, но небольшая горсть орехов любого вида в день может стать полезной для сердца закуской.
Нежирный Белок. Старайтесь потреблять около 646 граммов белка в день. Выбирайте нежирные источники белка, такие как постное мясо, нежирные молочные продукты, сою и бобовые. Вы можете найти сою в соевых бобах (эдамаме), тофу, соевом молоке, соевых батончиках, соевых бургерах, сушеном соевом белке и многом другом. Рыба — еще один хороший источник белка для здоровья сердца; попробуйте две порции в неделю.
Обширные изменения образа жизни — вегетарианская диета с низким содержанием жиров, отказ от курения, обучение управлению стрессом и умеренные физические нагрузки — даже показали снижение коронарного атеросклероза. Ваш лечащий врач, скорее всего, порекомендует изменить образ жизни в качестве первого шага в лечении высокого уровня холестерина.
Ваш лечащий врач, скорее всего, порекомендует изменить образ жизни в качестве первого шага в лечении высокого уровня холестерина.
Как определяется лечение
Если у вас высокий уровень холестерина, вы и ваш лечащий врач определите тип лечения, наиболее подходящий для вас и вашего образа жизни. Существует несколько основных факторов риска, влияющих на целевое значение холестерина ЛПНП, которые будут учитываться при рекомендации плана лечения. К ним относятся:
- Диабет
- Заболевания почек
- Ишемическая болезнь сердца
- Заболевания периферических сосудов
- Наличие сосудистых заболеваний
- Возраст (в целом, чем старше вы, тем более вероятно, что лечащий врач примет решение о медикаментозной терапии) подходит, если уровень холестерина ЛПНП слишком высок; для женщин пороговым возрастом часто является 55 лет)
- Курение (или ежедневное воздействие пассивного курения)
- Высокое кровяное давление.
 Целью является менее 120/80 мм рт. ст. для населения в целом, менее 140/90 мм рт. ст. для людей, у которых диагностировано высокое кровяное давление, и менее 130/80 мм рт. ст. у людей с заболеваниями почек или диабетом.
Целью является менее 120/80 мм рт. ст. для населения в целом, менее 140/90 мм рт. ст. для людей, у которых диагностировано высокое кровяное давление, и менее 130/80 мм рт. ст. у людей с заболеваниями почек или диабетом. - Низкий уровень холестерина ЛПВП (ниже 50 мг/дл для женщин)
- Семейный анамнез преждевременных сердечных заболеваний (болезнь сердца у отца или брата в возрасте до 55 лет; болезнь сердца у матери или сестры в возрасте до 65 лет)
- Метаболический синдром
Рекомендации ACC/AHA включают инструмент оценки риска, который поможет вам определить 10-летний риск сердечного приступа или смерти от болезни сердца.Инструмент присваивает значения риска на основе возраста, общего уровня холестерина, уровня холестерина ЛПВП, уровня артериального давления, диабета и статуса курения. Нажмите здесь, чтобы получить доступ к калькулятору риска.
Если изменение образа жизни само по себе не приводит к улучшению уровня холестерина, ваш лечащий врач может порекомендовать медикаментозное лечение. Когда начинать лекарственную терапию, обычно зависит от ваших факторов риска. Доступны несколько классов безопасных и эффективных лекарств для снижения уровня холестерина. Возможно, вам придется проявить инициативу, чтобы убедить своего лечащего врача рассмотреть вопрос о медикаментозной терапии.
Когда начинать лекарственную терапию, обычно зависит от ваших факторов риска. Доступны несколько классов безопасных и эффективных лекарств для снижения уровня холестерина. Возможно, вам придется проявить инициативу, чтобы убедить своего лечащего врача рассмотреть вопрос о медикаментозной терапии.
Детям старше 10 лет, у которых холестерин ЛПНП остается высоким даже после того, как они изменили свои пищевые привычки, могут помочь лекарства, снижающие уровень холестерина.
Варианты лечения высокого уровня холестерина
Существует несколько препаратов, снижающих уровень холестерина. Прежде чем принимать эти или любые другие лекарства, поговорите со своим лечащим врачом о других заболеваниях, которые у вас есть, и о лекарствах, которые вы принимаете, включая противозачаточные таблетки (например, статины могут повышать уровень противозачаточных гормонов в крови) и лекарства, отпускаемые без рецепта. лекарства, в том числе витамины и пищевые добавки.
Статины. В США доступны многие статины: аторвастатин (Липитор), флувастатин (Лескол), ловастатин (Мевакор, Альтопрев), правастатин (Правахол), питавастатин ( Ливало ), симвастатин (Зокор) и розувастатин (Крестор). ). Эти высокоэффективные препараты помогают снизить риск сердечно-сосудистых заболеваний. Они также обеспечивают дополнительные преимущества, заключающиеся в некотором повышении уровня холестерина ЛПВП и снижении уровня триглицеридов.
В США доступны многие статины: аторвастатин (Липитор), флувастатин (Лескол), ловастатин (Мевакор, Альтопрев), правастатин (Правахол), питавастатин ( Ливало ), симвастатин (Зокор) и розувастатин (Крестор). ). Эти высокоэффективные препараты помогают снизить риск сердечно-сосудистых заболеваний. Они также обеспечивают дополнительные преимущества, заключающиеся в некотором повышении уровня холестерина ЛПВП и снижении уровня триглицеридов.
Статины также входят в состав комбинированных препаратов Адвикор (ловастатин + ниацин), Кадуэт (аторвастатин + амлодипин) и Виторин (симвастатин + эзетимиб).
Действие статинов заключается в ингибировании фермента ГМГ-КоА-редуктазы, который контролирует скорость выработки холестерина в организме. Они снижают выработку холестерина и повышают способность печени удалять холестерин ЛПНП из крови. В нескольких крупных клинических испытаниях они доказали свою заслугу не только в снижении уровня холестерина, но и в достижении конечной цели: уменьшении сердечных приступов и смертности, связанной с сердечными заболеваниями.
В соответствии с рекомендациями ACC/AHA, есть четыре группы, которые получают пользу от приема статинов для снижения уровня холестерина в крови.К этим группам относятся:
- Люди с историей сердечного приступа — сердечный приступ, инсульт, стабильная или нестабильная стенокардия, заболевание периферических артерий, транзиторная ишемическая атака или коронарная или другая артериальная реваскуляризация.
- Лица в возрасте 21 года и старше с повышенным уровнем холестерина ЛПНП выше 190 мг/дл.
- Люди в возрасте от 40 до 75 лет с уровнем холестерина ЛПНП от 70 до 189 и повышенным на 7,5% риском сердечного приступа или инсульта в течение 10 лет.
- Лица с диабетом и уровнем холестерина ЛПНП от 70 до 189 мг/дл в возрасте от 40 до 75 лет.
Для достижения полного эффекта требуется от четырех до шести недель приема статинов. Через шесть-восемь недель ваш лечащий врач, вероятно, проверит уровень холестерина ЛПНП и, возможно, скорректирует курс лечения.
По данным Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США, все статины были связаны с сообщениями о редком и потенциально смертельном заболевании мышц, называемом рабдомиолизом, которое вызывает разрушение мышечных клеток и их попадание в кровоток.
Гораздо более распространенным побочным эффектом является доброкачественная мышечная боль, которая иногда купируется дополнительным приемом коэнзима Q10.
Риск развития рабдомиолиза увеличивается при приеме более высоких доз статинов и при использовании статинов в сочетании с некоторыми препаратами, такими как фибрат гемфибозил (лопид) и циклоспорин (рестазис), препарат, используемый для подавления иммунитета у людей, перенесших трансплантацию органов и для лечения ревматоидного артрита.
Наиболее распространенными побочными эффектами, связанными со статинами, являются расстройство желудка, газы, запор, боль в животе или судороги и мышечная боль. Эффекты обычно от легких до умеренных и исчезают по мере того, как ваше тело приспосабливается к препарату. Однако, если вы испытываете коричневую мочу или боль в мышцах, боль или слабость — возможные симптомы рабдомиолиза, — немедленно обратитесь к врачу.
Однако, если вы испытываете коричневую мочу или боль в мышцах, боль или слабость — возможные симптомы рабдомиолиза, — немедленно обратитесь к врачу.
Секвестранты желчных кислот (смолы). Основными смолами желчных кислот, назначаемыми в США, являются холестирамин (Questran, Prevalite), колестипол (Colestid) и колесевелам (WelChol). Эти препараты работают путем связывания с желчными кислотами в кишечнике, которые содержат холестерин. Затем холестерин выводится с калом.Секвестрант желчных кислот может быть назначен в сочетании с другим препаратом, если у вас высокий уровень триглицеридов или тяжелые запоры в анамнезе.
Секвестранты желчных кислот выпускаются в виде порошков, которые смешивают с водой или фруктовым соком и обычно принимают один или два раза в день во время еды. Они также доступны в форме таблеток. Их следует принимать с большим количеством воды, чтобы избежать побочных эффектов со стороны желудочно-кишечного тракта, таких как запор, вздутие живота, тошнота и газы.
Если вы принимаете секвестранты желчных кислот, вы должны принимать любые другие лекарства по крайней мере за один час до или через четыре-шесть часов после приема смолы желчных кислот, поскольку желчные кислоты могут мешать абсорбции других лекарств.
Ниацин. Это соединение более известно как никотиновая кислота, водорастворимый витамин B. К сожалению, вы не можете снизить уровень холестерина, принимая витаминные добавки — для достижения такого эффекта их необходимо принимать в дозах, значительно превышающих суточную потребность в витаминах. Хотя никотиновая кислота недорога и доступна без рецепта, вы должны принимать ее только под руководством врача.
Ниацин оказывает более сильное влияние на холестерин ЛПВП и триглицериды, чем на холестерин ЛПНП.Он выпускается в форме капсул и таблеток, как обычных, так и с временным высвобождением.
Ниацин также расширяет кровеносные сосуды, что приводит к частым побочным эффектам приливов и приливов.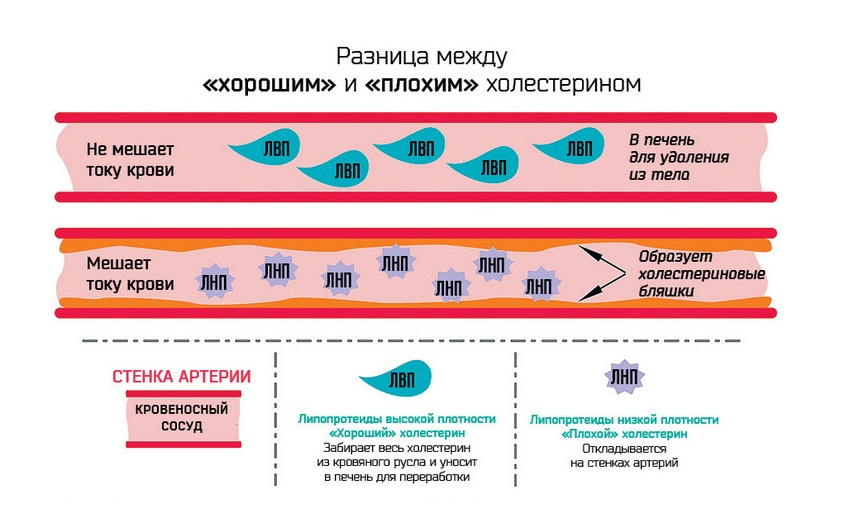 Эти побочные эффекты можно уменьшить, принимая препарат во время еды или принимая аспирин или аналогичный препарат с никотиновой кислотой. Форма с пролонгированным высвобождением, доступная по рецепту под названием Ниаспан, вызывает меньшую гиперемию и токсичность для печени, чем формы с немедленным или пролонгированным высвобождением.
Эти побочные эффекты можно уменьшить, принимая препарат во время еды или принимая аспирин или аналогичный препарат с никотиновой кислотой. Форма с пролонгированным высвобождением, доступная по рецепту под названием Ниаспан, вызывает меньшую гиперемию и токсичность для печени, чем формы с немедленным или пролонгированным высвобождением.
Никотиновая кислота также может усиливать действие лекарств от высокого кровяного давления и вызывать различные желудочно-кишечные расстройства — тошноту, расстройство желудка, газы, рвоту, диарею и активацию пептических язв.Серьезные побочные эффекты включают проблемы с печенью, подагру и высокий уровень сахара в крови, причем риск возрастает вместе с дозой.
Этот препарат нельзя назначать, если у вас диабет, поскольку он может незначительно повышать уровень сахара в крови.
Фибраты. Эти препараты снижают уровень триглицеридов и обычно повышают уровень холестерина ЛПВП. Фибраты не рекомендуются в качестве единственной лекарственной терапии для женщин с заболеваниями сердца, если основной целью является снижение уровня холестерина ЛПНП. Доступными фибратами являются фенофибрат (Трикор, Антара, Лофибра и Триглид), клофибрат (Атромид-С) и гемфиброзил (Лопид).
Доступными фибратами являются фенофибрат (Трикор, Антара, Лофибра и Триглид), клофибрат (Атромид-С) и гемфиброзил (Лопид).
Побочные эффекты возникают редко, чаще всего возникают проблемы с желудочно-кишечным трактом. Фибраты также могут увеличить риск образования холестериновых камней в желчном пузыре и могут усилить действие препаратов, разжижающих кровь. Фибраты также могут повышать риск рабдомиолиза при использовании в сочетании со статинами.
Новые лекарства. Относительно новый класс препаратов снижает уровень холестерина, предотвращая его всасывание в кишечнике. В частности, одно одобренное лекарство этого класса — эзетимиб (Zetia) — действует в тонком кишечнике, предотвращая всасывание холестерина, поэтому меньше холестерина достигает печени и больше выводится из крови.Исследования показывают, что он снижает уровень холестерина ЛПНП, но пока нет доказательств того, что он снижает риск сердечного приступа. Другой класс нестатиновых препаратов — ингибиторы PCSK9 — также обещает лечение высокого уровня холестерина.
Комбинированная лекарственная терапия. Если вы не достигли целевого уровня холестерина ЛПНП после нескольких месяцев приема одного лекарства, ваш лечащий врач может порекомендовать вам добавить еще одно. Было показано, что различные комбинации эффективны и безопасны. Более низкие дозы каждого отдельного препарата могут снизить риск побочных эффектов.
Обновленная информация о постменопаузальной гормональной терапии для лечения повышенного уровня холестерина
Постменопаузальная гормональная терапия когда-то считалась медицинским вариантом лечения повышенного уровня холестерина у женщин в постменопаузе, поскольку исследования показали, что она может предотвратить развитие сердечных заболеваний — конечного результата высокого уровня холестерина длительное время.
Большинство медицинских работников в настоящее время не рекомендуют использовать менопаузальную гормональную терапию для предотвращения сердечных заболеваний. На сегодняшний день исследования не показали, что гормональная терапия снижает риск серьезных коронарных событий или смерти у женщин в постменопаузе, особенно по сравнению со статинами.
Профилактика
Есть вещи, которые вы можете предпринять, чтобы поддерживать уровень холестерина в пределах нормы. В дополнение к регулярному обследованию уровня холестерина (каждые четыре-шесть лет для лиц без факторов риска сердечно-сосудистых заболеваний) выполните следующие действия: если возможно). Людям с высоким кровяным давлением или высоким уровнем холестерина AHA рекомендует 40 минут умеренной или активной активности три-четыре раза в неделю.

Вы можете подумать, что ключом к снижению уровня холестерина в крови является определение количества холестерина в продуктах питания. Но такой подход решает только часть проблемы, причем меньшую.Снижение потребления холестерина действительно снижает риск сердечных заболеваний, но оказывает меньшее влияние на уровень холестерина в крови, чем сокращение потребления насыщенных жиров.
Насыщенные жиры повышают уровень холестерина в крови больше, чем что-либо еще в вашем рационе. Насыщенные жиры содержатся в основном в продуктах животного происхождения, включая цельномолочные молочные продукты, такие как масло, сыр, молоко, сливки и мороженое, а также жир в мясе и коже птицы.
Некоторые растительные жиры — кокосовое масло, масло какао, пальмоядровое масло и пальмовое масло — также содержат большое количество насыщенных жиров.Эти жиры можно найти в печенье, крекерах, сливках для кофе, взбитых начинках и закусках, которые также могут содержать трансжирные кислоты, еще одну форму жира, которая действует в организме как насыщенный жир. Важно читать этикетки продуктов питания, на которых подробно описывается общий уровень жиров, насыщенных жиров и транс-жиров. Исследования продолжаются, чтобы определить, какие из этих жиров вредны; не все насыщенные жирные кислоты вызывают одинаковые эффекты.
Полиненасыщенные жиры, такие как сафлоровое и кукурузное масло, и мононенасыщенные жиры, такие как оливковое масло и масло канолы, могут незначительно снижать уровень холестерина ЛПНП и повышать уровень холестерина ЛПВП.Однако не пытайтесь увеличить потребление этих жиров. Вместо этого сконцентрируйтесь на сокращении жиров из всех источников с целью использования этих «более здоровых» жиров вместо насыщенных жиров.
Жирные кислоты омега-3, содержащиеся в жирной рыбе, такой как лосось, соя и масло канолы, снижают уровень триглицеридов в крови. Вы можете добавить рыбу в свой рацион по крайней мере два раза в неделю и предпочесть эти масла другим. Жирная рыба, такая как лосось, скумбрия, тунец-альбакор, сельдь, озерная форель и сардины, содержит больше всего полезных для сердца омега-3.
Псиллиум, добавка с клетчаткой, также снижает уровень холестерина, если принимать ее в сочетании с диетой с низким содержанием жиров и холестерина. Исследования показали, что псиллиум может снизить уровень холестерина ЛПНП, тем самым снижая риск сердечно-сосудистых заболеваний. При приеме в сочетании с препаратами, снижающими уровень холестерина, псиллиум обеспечивает дополнительные преимущества для здоровья сердца.
Если у вас нет высокого уровня холестерина или сердечных заболеваний, вы, вероятно, уже на правильном пути, когда дело касается образа жизни.Обязательно придерживайтесь программы, которая удерживает насыщенные жиры на уровне не более 6 процентов от ежедневной калорийности. Вы также должны регулярно заниматься физическими упражнениями (не менее 30 минут в день, большую часть дней в неделю; по возможности каждый день), чтобы контролировать свой вес и, возможно, снизить высокий уровень холестерина. Людям с высоким кровяным давлением или высоким уровнем холестерина AHA рекомендует 40 минут умеренной или активной активности три-четыре раза в неделю.
Вы также должны регулярно заниматься физическими упражнениями (не менее 30 минут в день, большую часть дней в неделю; по возможности каждый день), чтобы контролировать свой вес и, возможно, снизить высокий уровень холестерина. Людям с высоким кровяным давлением или высоким уровнем холестерина AHA рекомендует 40 минут умеренной или активной активности три-четыре раза в неделю.
Если у вас повышен уровень холестерина, но нет заболеваний сердца, разработайте план действий, проконсультировавшись с врачом.
Факты, которые нужно знать
- Сегодня более трети взрослых американцев нуждаются в снижении уровня холестерина в крови.
- Холестерин перемещается в крови в виде пакетов, называемых липопротеинами, которые состоят из холестерина (жира) и белка. Холестерин, упакованный в липопротеины низкой плотности (ЛПНП), часто называют «плохим» холестерином, потому что слишком много ЛПНП в крови может привести к накоплению холестерина и закупорке артерий.
 ЛПНП переносят большую часть холестерина в крови.
ЛПНП переносят большую часть холестерина в крови. - Другим типом упаковки холестерина являются липопротеины высокой плотности (ЛПВП), часто называемые «хорошим» холестерином. Это связано с тем, что холестерин ЛПВП помогает транспортировать холестерин в печень, которая выводит его из организма, предотвращая его накопление в артериях.
- Липопротеины третьего типа, липопротеины очень низкой плотности (ЛПОНП), транспортируют триглицериды в крови; высокие уровни ЛПОНП и триглицеридов связаны с повышенным риском сердечных заболеваний.
- Всем женщинам следует начинать тестирование уровня холестерина в крови в возрасте 20 лет с повторением тестирования каждые четыре-шесть лет, раньше и чаще, если существуют другие факторы риска сердечно-сосудистых заболеваний.
- Здоровое питание, здоровый вес и регулярные физические упражнения могут защитить от сердечных заболеваний и высокого уровня холестерина, в то время как ваш возраст (старше 55 лет для женщин) и семейный анамнез могут увеличить риск сердечных заболеваний и высокого уровня холестерина.

- Если в вашем кровотоке слишком много холестерина, он накапливается в виде бляшек на стенках ваших артерий, сужая их и в конечном итоге блокируя их и уменьшая приток крови к сердцу.Этот процесс увеличивает риск сердечного приступа.
- Сокращение потребления продуктов с высоким содержанием холестерина снижает риск сердечных заболеваний, но оказывает меньшее влияние на уровень холестерина в крови, чем сокращение потребления насыщенных и трансжиров. Однако некоторые люди с высоким уровнем холестерина не реагируют на изменения в диете. Им понадобятся лекарства.
- Нормальный уровень общего холестерина для взрослых без сердечно-сосудистых заболеваний составляет менее 200 мг/дл. Уровень холестерина ЛПВП 60 мг/дл и выше считается защитным от сердечных заболеваний, в то время как уровень менее 50 мг/дл для женщин или 40 мг/дл для мужчин считается основным фактором риска сердечных заболеваний.
Вопросы, которые нужно задать
Ознакомьтесь со следующими вопросами о холестерине, чтобы подготовиться к обсуждению этой важной проблемы со здоровьем со своим лечащим врачом.
- Каков мой общий риск сердечных заболеваний? Можем ли мы пересмотреть мои факторы риска?
- Как часто мне следует проверять уровень холестерина?
- Почему я постоянно слышу о «хорошем» и «плохом» холестерине? Кто они такие?
- Что такое триглицериды? Какое отношение они имеют к моему риску сердечно-сосудистых заболеваний?
- Какой тип теста лучше всего измеряет уровень холестерина?
- Не могли бы вы объяснить результаты моего теста на холестерин?
- Если у меня высокий уровень холестерина ЛПНП, какие изменения в образе жизни и питании я могу внести, чтобы его снизить?
- Каких продуктов следует избегать или добавлять в свой рацион?
- Когда и как часто мне следует проверять уровень холестерина?
- Исходя из моего уровня холестерина и других факторов риска, могу ли я быть хорошим кандидатом на лечение статинами? Каковы риски и преимущества использования статинов?
- Существуют ли альтернативные лекарства, которые я могу принимать, если я не могу или не хочу принимать статины?
- Если у меня высокий уровень холестерина в крови, подвержены ли мои дети риску развития высокого уровня холестерина в крови?
- У меня диабет.
 Как это влияет на мой риск развития высокого уровня холестерина? Повлияет ли это на лечение?
Как это влияет на мой риск развития высокого уровня холестерина? Повлияет ли это на лечение?
Ключевые вопросы и ответы
- Что такое холестерин?
Холестерин — воскообразное жироподобное вещество, содержащееся в цельномолочных молочных продуктах, яйцах, животных жирах и мясе. Он принадлежит к семейству химических веществ, называемых липидами, в которое также входят жиры и триглицериды. Он содержится в клеточных стенках или мембранах по всему телу человека и используется для производства гормонов, витамина D и желчных кислот, которые помогают перевариванию жиров.Ваше тело способно удовлетворить все эти потребности, производя холестерин в печени. - Какая связь между холестерином и сердечными заболеваниями?
С годами излишки холестерина и жира откладываются на внутренних стенках артерий, снабжающих кровью сердце. Эти отложения сужают артерии, способствуя атеросклерозу и, если этот процесс не остановить, сердечному приступу.
- Почему я должен беспокоиться о холестерине? Разве женщины не защищены от сердечных заболеваний?
Нет, женщины не защищены.Сердечно-сосудистые заболевания, в том числе заболевания сердца и кровеносных сосудов, такие как инсульт, являются основной причиной смерти женщин, на которую приходится одна из каждых четырех женских смертей. Хотя у женщин, как правило, сердечно-сосудистые заболевания развиваются позже, чем у мужчин, обычно после менопаузы, пора беспокоиться о здоровье своего сердца СЕЙЧАС. Поговорите со своим врачом для получения рекомендаций. - В чем разница между «хорошим» холестерином и «плохим» холестерином?
«Плохой» холестерин представлен в виде липопротеинов низкой плотности (ЛПНП).Это основной тип холестерина в крови, который способствует сердечным заболеваниям. Липопротеины высокой плотности (ЛПВП) часто называют «хорошим» холестерином, потому что они транспортируют холестерин из организма в печень, что помогает удалить его из организма и предотвращает закупорку артерий.
- Как проверяют уровень холестерина?
Липидограмма — это анализ крови, который обычно проводится после голодания в течение 9–12 часов. Он измеряет уровень холестерина ЛПНП, общего холестерина, холестерина ЛПВП и триглицеридов.Это предпочтительный тест для измерения уровня холестерина. - Что я могу сделать, чтобы снизить уровень холестерина, не принимая лекарств?
Поговорите со своим лечащим врачом о наилучшей стратегии, основанной на вашем личном и семейном анамнезе. Изменения в образе жизни, включая снижение веса, физические упражнения и здоровое питание, так же эффективны для снижения уровня холестерина, как и лекарства, для большинства людей. - Какие существуют препараты для снижения высокого уровня холестерина?
Доступны многие препараты из класса статинов, включая аторвастатин (Липитор), флувастатин (Лескол), ловастатин (Мевакор, Алтопрев), правастатин (Правахол), розувастатин кальция (Крестор), питавастатин (Ливало) и симвастатин (Зокор). ).Эти препараты очень эффективны, снижая общий сердечно-сосудистый риск. Статины являются наиболее часто назначаемыми препаратами для снижения уровня холестерина, но существуют и другие типы доступных препаратов для снижения уровня холестерина, в том числе секвестранты желчных кислот (смолы), фибраты и ингибиторы всасывания холестерина. В обновленных рекомендациях 2018 г. рекомендуется рассматривать нестатиновые препараты для лечения высокого уровня холестерина, включая эзетимиб и ингибиторы PCSK9.
).Эти препараты очень эффективны, снижая общий сердечно-сосудистый риск. Статины являются наиболее часто назначаемыми препаратами для снижения уровня холестерина, но существуют и другие типы доступных препаратов для снижения уровня холестерина, в том числе секвестранты желчных кислот (смолы), фибраты и ингибиторы всасывания холестерина. В обновленных рекомендациях 2018 г. рекомендуется рассматривать нестатиновые препараты для лечения высокого уровня холестерина, включая эзетимиб и ингибиторы PCSK9. - Разве ниацин не просто витамин, который я могу принимать без рецепта?
Количество ниацина или никотиновой кислоты, необходимое для снижения уровня холестерина, превышает рекомендуемое количество витаминов.Вы не должны пытаться принимать количества, снижающие уровень холестерина, без рекомендации вашего лечащего врача. Препарат может иметь серьезные побочные эффекты, включая проблемы с печенью, подагру и высокий уровень сахара в крови. Если у вас диабет, вам следует проконсультироваться со своим лечащим врачом, поскольку ниацин может оказывать незначительное влияние на уровень сахара в крови.
- Существуют ли какие-либо пищевые добавки или альтернативные лекарства, которые помогут?
Жирные кислоты омега-3 известны своим эффектом снижения уровня холестерина.Попросите вашего лечащего врача получить дополнительную информацию о добавках рыбьего жира, которые могут помочь снизить уровень холестерина.
Советы по образу жизни
- Практика приготовления пищи для снижения уровня холестерина
Определение «с низким содержанием жира» стало более конкретным. Медицинские рекомендации предполагают, что вы должны уменьшить количество насыщенных жиров, которые вы едите, чтобы контролировать уровень холестерина. Насыщенные жиры содержатся в продуктах животного происхождения, включая мясо и цельномолочные продукты.Чтобы сократить потребление насыщенных жиров, воспользуйтесь этими кулинарными советами — это более здоровый способ питания для всей семьи:- Используйте специи и другие приправы, а не жир для вкуса.

- Отборная птица, рыба и постное мясо.
- С курицы снять кожу и срезать жир с мяса.
- Вместо жарки используйте методы приготовления с низким содержанием жира, такие как варка, запекание и жарка.
- При обжаривании или обжаривании используйте мононенасыщенные жиры, такие как оливковое масло, масло канолы, арахисовое масло, подсолнечное масло и кунжутное масло, или заменители бульона.
- Используйте нежирный или обезжиренный йогурт, сметану и сливочный сыр вместо продуктов с высоким содержанием жира.
- Используйте специи и другие приправы, а не жир для вкуса.
- «Отметьте» полезное для сердца питание из своего списка
Исследования показали, что люди, которые следуют требованиям программы сертификации пищевых продуктов Heart Check Американской кардиологической ассоциации, с большей вероятностью питаются более здоровой пищей и имеют меньше факторов риска сердечно-сосудистых заболеваний, чем те, кто не надо. Программа Heart Check присваивает значок галочки в виде сердца на лицевой стороне упаковки продуктов, которые соответствуют критериям диеты, полезной для сердца, установленной AHA.
- Серьезно отнеситесь к тренировкам
Вы постоянно откладываете тренировки? Вы не должны. Регулярная физическая активность, такая как ходьба, может не только помочь вам выглядеть и чувствовать себя лучше, она может снизить уровень ЛПНП или «плохого» холестерина, повысить уровень ЛПВП или «хорошего» холестерина, помочь вам похудеть, если у вас избыточный вес, снизить уровень крови. давление и сделать ваше сердце и легкие более пригодными. Перед началом любой программы активности поговорите со своим лечащим врачом, чтобы убедиться, что она безопасна для вас. - Держитесь подальше от трансжиров
Как и насыщенные жиры, трансжирные кислоты (ТЖК) могут повышать уровень холестерина. ТЖК присутствуют в небольших количествах в различных продуктах животного происхождения, таких как говядина, свинина, баранина, а также в молочном жире, присутствующем в сливочном масле и молоке. Чтобы избежать их, по возможности используйте рапсовое или оливковое масло. Некоторые фаст-фуды, коммерческая выпечка и закуски могут содержать трансжирные кислоты, но ситуация быстро меняется. Все чаще производители не используют гидрогенизированные жиры, и многие упакованные снеки теперь маркируются, чтобы показать, что они не содержат трансжирных кислот.
Некоторые фаст-фуды, коммерческая выпечка и закуски могут содержать трансжирные кислоты, но ситуация быстро меняется. Все чаще производители не используют гидрогенизированные жиры, и многие упакованные снеки теперь маркируются, чтобы показать, что они не содержат трансжирных кислот. - Доверьте определение уровня холестерина своему лечащему врачу. хороший способ получить представление о вашем уровне холестерина, но они не заменяют тест на холестерин, назначенный вашим врачом. Наборы, которые требуют, чтобы пользователь взял кровь из укола кожи, измеряют уровень холестерина (некоторые наборы разбивают числа на уровень холестерина ЛПВП и ЛПНП), но они не предоставляют другой важной информации об общем сердечно-сосудистом риске или воздействии на него. диеты или физических упражнений на уровень холестерина.Чтобы получить наиболее точное измерение уровня холестерина и того, как он соответствует вашему профилю риска сердечно-сосудистых заболеваний, обратитесь к своему лечащему врачу.

Организации и поддержка
Для получения информации и поддержки по Cholesterol обратитесь к рекомендуемым организациям, книгам и ресурсам на испанском языке, перечисленным ниже.
Американский колледж кардиологов (ACC)
Веб-сайт: https://www.acc.org
Адрес: Heart House
2400 N Street, NW
Washington, DC 20037
Горячая линия: 1-800-253-4636
Телефон: 202-375-6000
Электронная почта: resource@acc.org
American Heart Association (AHA)
Веб-сайт: http://www.americanheart.org
Адрес: 7272 Greenville Avenue
Dallas, TX 75231
Горячая линия: 1-800-AHA-USA-1 (1-800-242-8721)
Электронная почта: Review.personal.info@heart.org
Национальный институт сердца, легких и крови (NHLBI) — Медицинский информационный центр NHLBI
Веб-сайт: http://www.nhlbi. nih.gov
nih.gov
Адрес: Внимание: Веб-сайт
P.O. Box 30105
Bethesda, MD 20824
Тел.: 301-592-8573
Эл.
Адрес: 818 18th Street, NW, Suite 930
Washington, DC 20006
Горячая линия: 1-877-771-0030
Телефон: 202-728-7199
Эл. )
Сайт: https://www.whi.org
Адрес: Клинический координационный центр
Онкологический исследовательский центр Фреда Хатчинсона
1100 Fairview Ave N, M3-A410
PO Box 19024
Seattle, WA 98109-1024
Телефон: 800-218-84156 Электронная почта: 1nihinfo@od3. od.nih.gov
Women’s Heart Foundation
Веб-сайт: http://www.womensheart.org
Адрес: PO Box 7827
West Trenton, NJ 08628
Телефон: 609-771-9600
Книги
Американская кардиологическая ассоциация 365 Ways to Get Out the Fat: A Tip a Day to Trim the American Heart7 9035 Heart Away 9035 Ассоциация
Хороший холестерин Плохой холестерин
Эли М.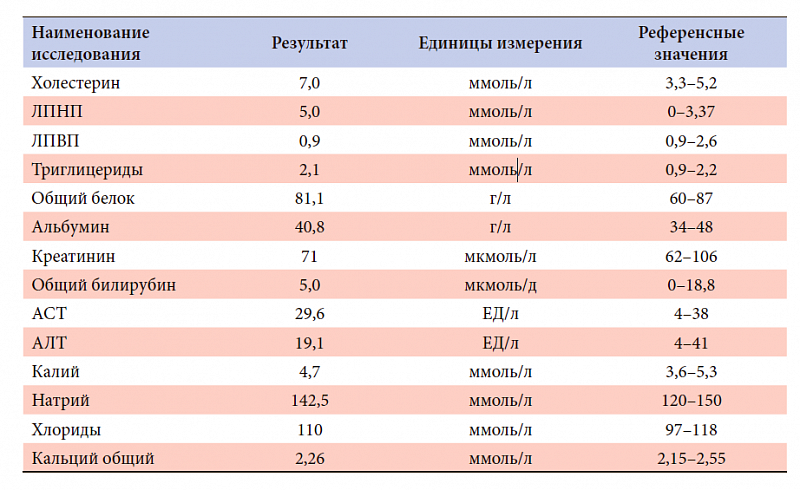 Roth MD, Sandra Streicher-Lankin
Roth MD, Sandra Streicher-Lankin
Ресурсы на испанском языке
Семейный врач
Американская академия семейных врачей
Веб-сайт: http://familydoctor.org/online/famdoces/home/common/heartdisease/risk /029.html
Высокий уровень холестерина — Болезни и состояния
Если у вас диагностирован высокий уровень холестерина, вам порекомендуют внести изменения в свой рацион и повысить уровень физической активности.
Через несколько месяцев, если уровень холестерина не снизился, вам могут порекомендовать принимать лекарства, снижающие уровень холестерина.
Изменение диеты, отказ от курения и увеличение физических нагрузок также помогут предотвратить развитие высокого уровня холестерина.
Ниже описаны различные методы лечения высокого уровня холестерина.
Диета
Соблюдение здоровой, сбалансированной диеты с низким содержанием насыщенных жиров может снизить уровень «плохого холестерина» (ЛПНП).
Старайтесь избегать или сократить потребление следующих продуктов с высоким содержанием насыщенных жиров:
- жирные куски мяса и мясных продуктов, такие как колбасы и пироги
- сливочное масло, топленое масло и сало
- сливки, сметана, крем-фреш и мороженое
- сыр, особенно твердый сыр
- торты и печенье
- молочный шоколад
- кокосовое масло, кокосовые сливки и пальмовое масло
Правительство рекомендует, чтобы максимум 11% пищевой энергии человека приходилось на насыщенные жиры.Это соответствует не более чем:
- 30 г насыщенных жиров в день для среднего мужчины
- 20 г насыщенных жиров в день для средней женщины
Детям должно быть меньше.
Проверьте этикетки продуктов, которые вы едите, чтобы узнать, сколько насыщенных жиров вы потребляете.
Омега-3 жирные кислоты
Многие эксперты считают, что жиры, содержащиеся в авокадо и жирной рыбе, такой как скумбрия, лосось и тунец, полезны для вас.
Они известны как омега-3 жирные кислоты, и высокие дозы могут улучшить (понизить) уровень триглицеридов у некоторых людей.Однако слишком большое количество омега-3 жирных кислот может способствовать ожирению.
Считается, что людям с высоким уровнем триглицеридов полезно есть не менее двух порций жирной рыбы в неделю. Тем не менее, нет никаких доказательств того, что прием добавок омега-3 жирных кислот имеет такое же преимущество.
Препарат для снижения уровня холестерина
Существует несколько различных типов лекарств для снижения уровня холестерина, которые действуют по-разному. Ваш лечащий врач может посоветовать вам наиболее подходящий тип лечения, а также может прописать лекарства для снижения высокого кровяного давления (гипертонии), если это влияет на вас.
Ниже перечислены наиболее часто назначаемые лекарства.
Статины
Статины блокируют фермент (тип химического вещества) в вашей печени, который помогает вырабатывать холестерин. Это приводит к снижению уровня холестерина в крови.
Это приводит к снижению уровня холестерина в крови.
Обычно вам назначают лекарство под названием аторвастатин. Другие статины включают симвастатин и розувастатин.
Когда у кого-то возникают побочные эффекты от приема статинов, это описывается как «непереносимость» к нему.Побочные эффекты статинов включают головные боли, мышечные боли и проблемы с желудком, такие как расстройство желудка, диарея или запор.
Статины будут назначаться только людям с высоким риском сердечно-сосудистых заболеваний, поскольку их необходимо принимать на протяжении всей жизни. Уровень холестерина снова начинает расти, как только вы прекращаете их принимать.
Аспирин
В некоторых случаях может быть назначена низкая суточная доза аспирина в зависимости от вашего возраста (обычно старше 40 лет) и других факторов риска.
Низкие дозы аспирина могут помочь предотвратить образование тромбов, особенно у тех, кто перенес сердечный приступ, имеет сосудистые заболевания или имеет высокий риск развития сердечно-сосудистых заболеваний (ССЗ).
Вам также могут порекомендовать периодически сдавать анализы крови, чтобы убедиться в нормальном функционировании печени.
Эзетимиб
Эзетимиб — это лекарство, которое блокирует всасывание холестерина из пищи и желчных соков в кишечнике в кровь. Как правило, он не так эффективен, как статины, но с меньшей вероятностью вызывает побочные эффекты.
Вы можете принимать эзетимиб одновременно с обычными статинами, если уровень холестерина недостаточно низок при приеме только статина. Побочные эффекты этой комбинации, как правило, такие же, как и у статинов отдельно (мышечная боль и проблемы с желудком).
Если вы не можете принимать статины, вы можете принимать эзетимиб отдельно. Это может быть связано с другим заболеванием, приемом лекарств, которые мешают действию статинов, или с побочными эффектами от статинов.Эзетимиб, принимаемый сам по себе, редко вызывает побочные эффекты.
Для получения дополнительной информации вы можете ознакомиться с рекомендациями Национального института здравоохранения и передового опыта (NICE) об использовании эзетимиба для лечения высокого уровня холестерина.




 Поэтому при отклонении показателей, для расшифровки анализа обратитесь к
врачу.
Поэтому при отклонении показателей, для расшифровки анализа обратитесь к
врачу.


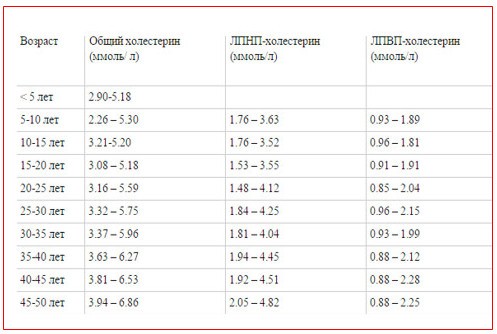 Насыщенные жиры и холестерин в пище, которую вы едите, повышают уровень холестерина в крови
Насыщенные жиры и холестерин в пище, которую вы едите, повышают уровень холестерина в крови Высокий уровень холестерина может передаваться по наследству. Например, семейная гиперхолестеринемия (СГ) является наследственной формой высокого уровня холестерина в крови.
Высокий уровень холестерина может передаваться по наследству. Например, семейная гиперхолестеринемия (СГ) является наследственной формой высокого уровня холестерина в крови. TLC состоит из трех частей:
TLC состоит из трех частей: Пока вы принимаете лекарства для снижения уровня холестерина, вы все равно должны продолжать менять образ жизни.
Пока вы принимаете лекарства для снижения уровня холестерина, вы все равно должны продолжать менять образ жизни.
 Это известно как «плохой» холестерин, который непосредственно способствует накоплению бляшек в артериях. Липопротеины очень низкой плотности, или холестерин ЛПОНП, представляют собой еще один тип, который является предшественником ЛПНП.
Это известно как «плохой» холестерин, который непосредственно способствует накоплению бляшек в артериях. Липопротеины очень низкой плотности, или холестерин ЛПОНП, представляют собой еще один тип, который является предшественником ЛПНП.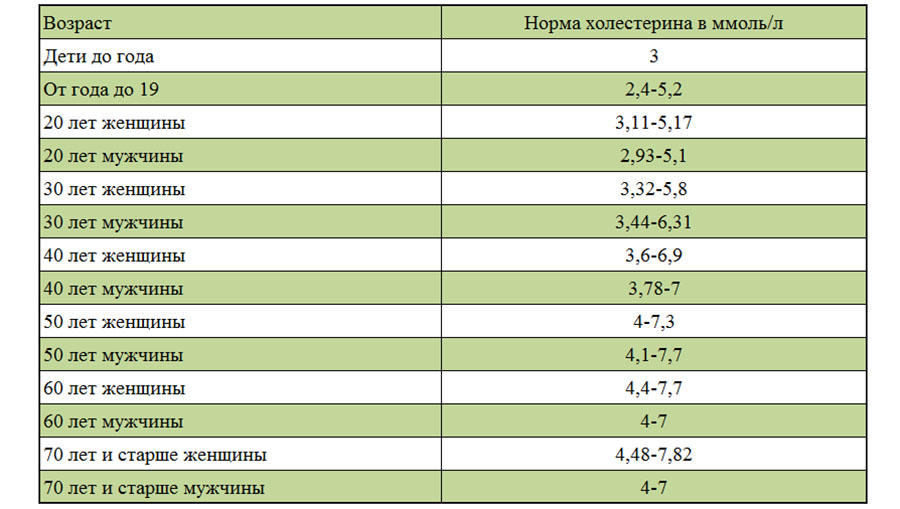 Используйте оливковое масло (вместо масла) и специи (вместо соли).
Используйте оливковое масло (вместо масла) и специи (вместо соли). У вас может быть состояние, называемое семейной гиперхолестеринемией (СГ).
У вас может быть состояние, называемое семейной гиперхолестеринемией (СГ).
 омега-3 жирных кислот (два раза в неделю) и орехи.
омега-3 жирных кислот (два раза в неделю) и орехи. Целью является менее 120/80 мм рт. ст. для населения в целом, менее 140/90 мм рт. ст. для людей, у которых диагностировано высокое кровяное давление, и менее 130/80 мм рт. ст. у людей с заболеваниями почек или диабетом.
Целью является менее 120/80 мм рт. ст. для населения в целом, менее 140/90 мм рт. ст. для людей, у которых диагностировано высокое кровяное давление, и менее 130/80 мм рт. ст. у людей с заболеваниями почек или диабетом. ЛПНП переносят большую часть холестерина в крови.
ЛПНП переносят большую часть холестерина в крови.
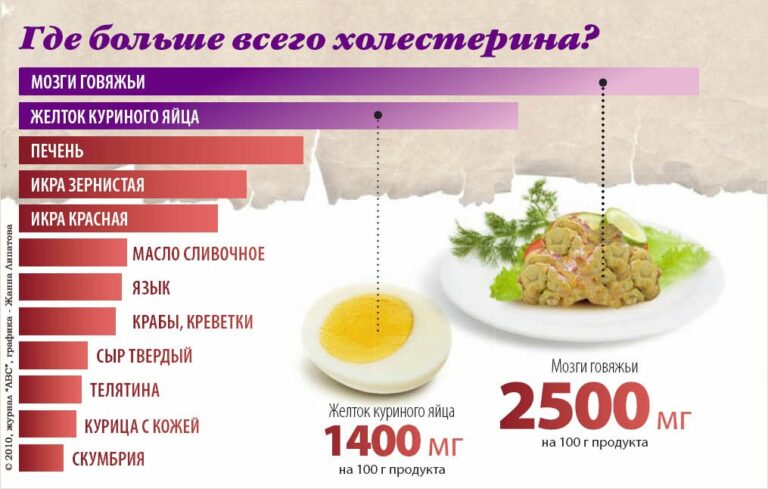 Как это влияет на мой риск развития высокого уровня холестерина? Повлияет ли это на лечение?
Как это влияет на мой риск развития высокого уровня холестерина? Повлияет ли это на лечение?

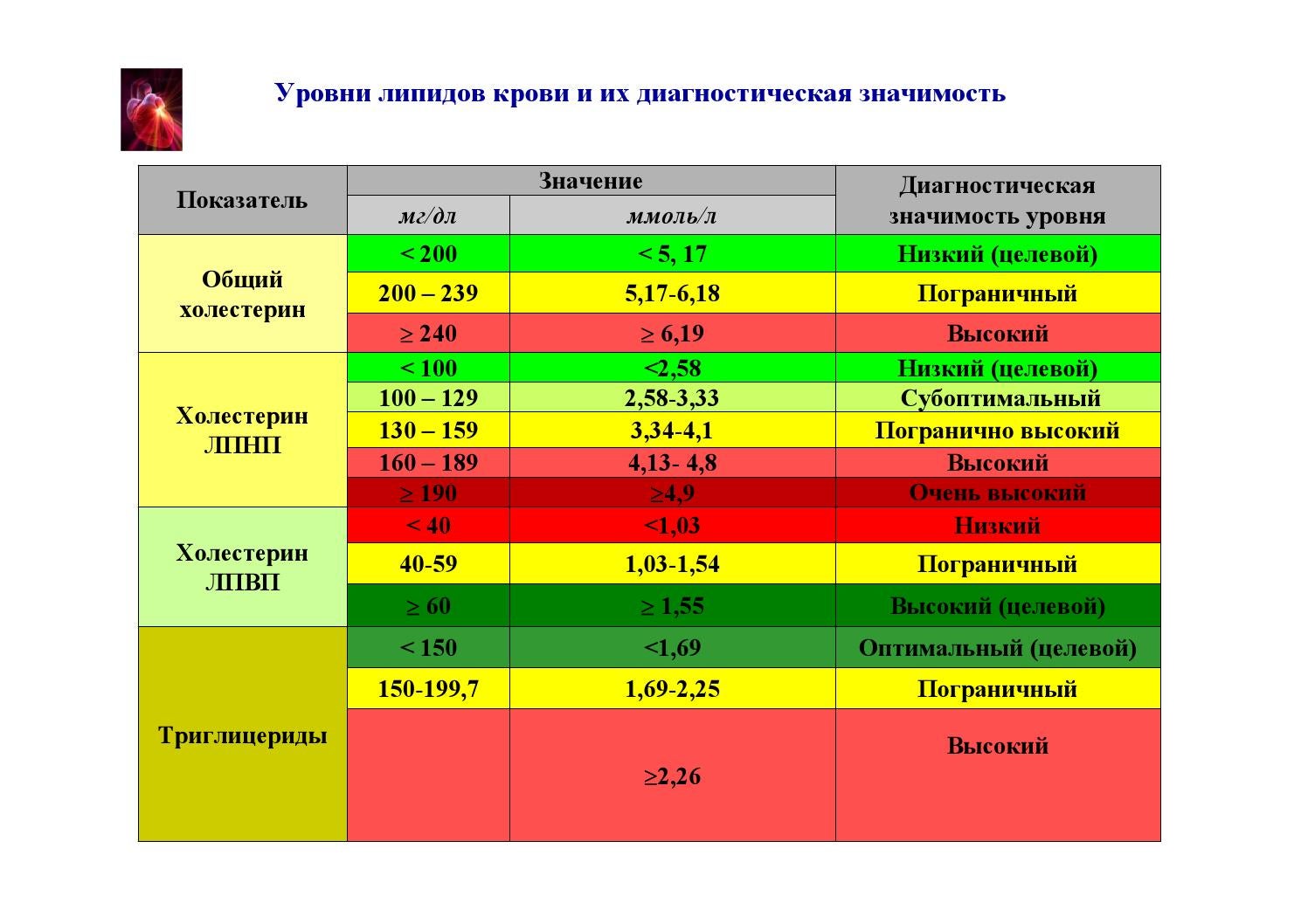 ).Эти препараты очень эффективны, снижая общий сердечно-сосудистый риск. Статины являются наиболее часто назначаемыми препаратами для снижения уровня холестерина, но существуют и другие типы доступных препаратов для снижения уровня холестерина, в том числе секвестранты желчных кислот (смолы), фибраты и ингибиторы всасывания холестерина. В обновленных рекомендациях 2018 г. рекомендуется рассматривать нестатиновые препараты для лечения высокого уровня холестерина, включая эзетимиб и ингибиторы PCSK9.
).Эти препараты очень эффективны, снижая общий сердечно-сосудистый риск. Статины являются наиболее часто назначаемыми препаратами для снижения уровня холестерина, но существуют и другие типы доступных препаратов для снижения уровня холестерина, в том числе секвестранты желчных кислот (смолы), фибраты и ингибиторы всасывания холестерина. В обновленных рекомендациях 2018 г. рекомендуется рассматривать нестатиновые препараты для лечения высокого уровня холестерина, включая эзетимиб и ингибиторы PCSK9.


 Некоторые фаст-фуды, коммерческая выпечка и закуски могут содержать трансжирные кислоты, но ситуация быстро меняется. Все чаще производители не используют гидрогенизированные жиры, и многие упакованные снеки теперь маркируются, чтобы показать, что они не содержат трансжирных кислот.
Некоторые фаст-фуды, коммерческая выпечка и закуски могут содержать трансжирные кислоты, но ситуация быстро меняется. Все чаще производители не используют гидрогенизированные жиры, и многие упакованные снеки теперь маркируются, чтобы показать, что они не содержат трансжирных кислот.