Ноют мышцы рук: Страница не найдена | МОТРИН®
Как лечить суставы и мышцы после коронавируса
Боли в мышцах и суставах после ковида возникают у немалого процента перенесших это тяжелое заболевание. Особенно высок риск развития таких осложнений у пожилых пациентов, которые болели в средней, либо тяжелой форме. Нередко это осложнение сочетается с поражением мышц, связок, сухожилий, суставов и других органов.
У молодых людей, перенесших заболевание легко, осложнения регистрируются реже, но вероятность их возникновения гораздо выше, в сравнении с обычной ОРВИ или гриппом. В любом случае, появление первых симптомов требует повышенного внимания к лечению, направленному на прекращение патологических процессов в соединительных тканях, вызванных вирусом SARS-COV-2.
Причины болей в мышцах и суставах после коронавируса
Артрит и другие поражения соединительных тканей после коронавируса развиваются в результате воздействия двух факторов:
- Токсинов, образующихся при гибели пораженных вирусом клеток.

- Аутоиммунных процессов. Выздоровление происходит благодаря тому, что иммунная система учится вырабатывать антитела, уничтожающие вирусные частицы. Кроме этого, играет большую роль в подавлении инфекции быстрое распознание и уничтожение собственных клеток, зараженных коронавирусом. При этом вырабатываются специфические антитела, которые могут воздействовать и на здоровые клетки, разрушая их и вызывая ревматоидный артрит и другие патологии.
Некоторую роль в развитии осложнений и их степени тяжести играют индивидуальные особенности организма. У людей, склонных к аллергиям, либо другим нарушениям работы иммунитета, вероятность развития побочных патологий выше. Важно понимать, что делать, если болят мышцы после коронавируса, так как отсутствие своевременного лечения может привести к развитию гораздо более тяжелых патологий.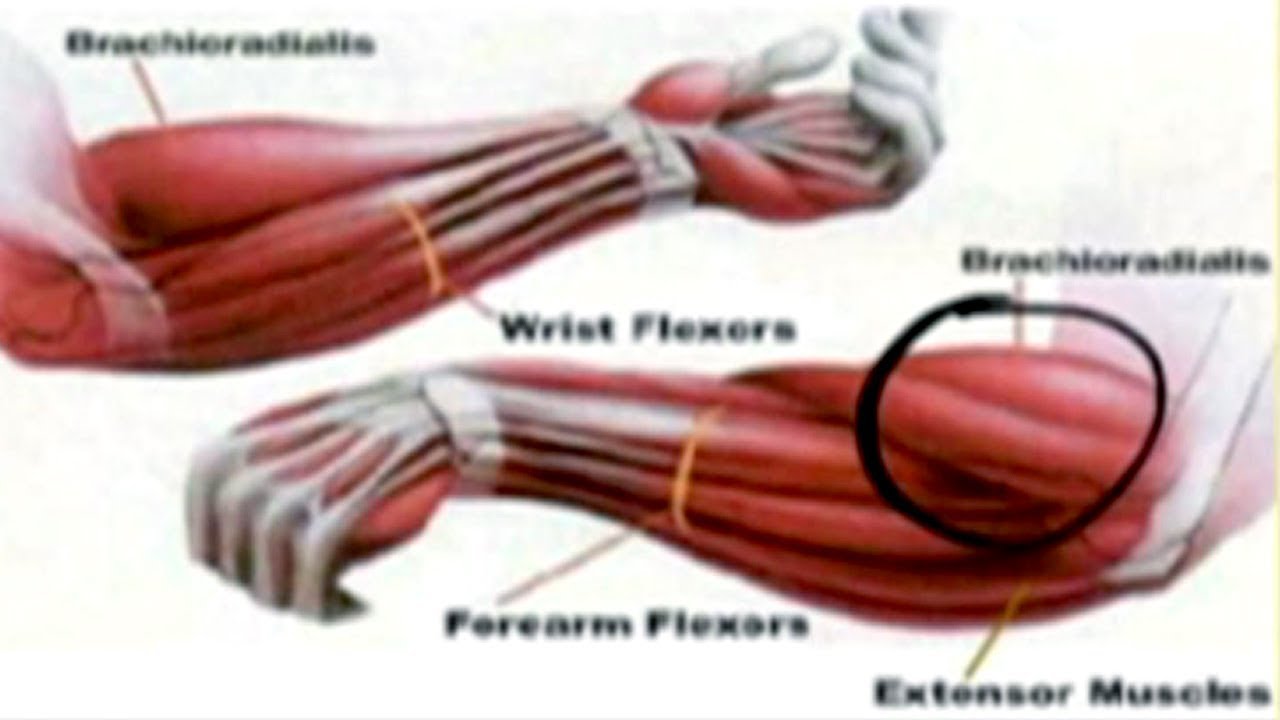
Какие осложнения могут возникнуть без своевременного лечения
Отсутствие вовремя начатого лечения может привести к дальнейшему усугублению симптомов. Кроме того, возрастает риск их утяжеления и появления более серьезных заболеваний, таких как:
- Кардиальные осложнения. Развиваются, если воспалительный процесс поражает сердечную мышцу, перикард, либо стенки сосудов.
- Энцефалопатия. Это поражение ЦНС, развивающееся в результате повреждения мелких сосудов и гематоэнцефалического барьера.
- Ревматоидный артрит. Относится к аутоиммунным патологиям, возникает при воздействии антител на суставной хрящ, либо оболочки сустава.
Чтобы избежать развития этих тяжелых патологий, важно вовремя начать лечение суставов после коронавируса. Это предотвратит дальнейшее усугубление процесса и позволит остановить его на ранней стадии, без перехода в более тяжелые формы.
Это предотвратит дальнейшее усугубление процесса и позволит остановить его на ранней стадии, без перехода в более тяжелые формы.
Лечение в домашних условиях
При возникновении осложнений после перенесенного коронавируса в первую очередь нужно обратиться к врачу. Только специалист сможет верно оценить все факторы, провести правильную диагностику и назначить эффективное лечение.
Далеко не всегда требуется стационарное лечение, в большинстве случаев устранить возникшие проблемы можно в домашних условиях. Для этого используют комбинацию из медикаментозного лечения и физиотерапии. Чаще всего назначают противовоспалительные препараты, иммуномодуляторы, если диагностирована вторичная бактериальная инфекция – антибиотики.
Если суставы заболели после коронавируса, методы их лечения будут зависеть от общего состояния организма. При отсутствии высокой температуры тела и других тяжелых симптомов (нарушения работы сердца, почек, ЦНС) высокую эффективность демонстрируют аппараты для физиотерапии «Солнышко». Для этого подойдут:
Для этого подойдут:
- Ультрафиолетовые кварцевые облучатели (ОУФд-01, ОУФв-02). Обладают лечебным эффектом, способствуют снятию воспаления, улучшению обменных процессов в тканях, стимулируют кровообращение и общие защитные силы организма.
- Аппараты для магнитотерапии (АМнп-02). Особенно полезны в лечении осложнений с суставами, способствуют устранению воспаления при артрите, стимулируют регенерацию соединительной ткани.
Использование медицинских приборов «Солнышко» позволит значительно сократить восстановительный период, устранить неприятные ощущения в суставах и мышцах, предотвратить развитие более тяжелых осложнений. Главное – использовать приборы «Солнышко» строго в соответствии с инструкцией и только после консультации с лечащим врачом.
Почему болят суставы и что при этом нужно делать
04.06.2014Почему болят суставы и что при этом нужно делать
Боли и припухлость суставов встречаются при множестве различных заболеваний.
Артрит считается «ранним», если диагноз установлен в течение 6 месяцев от первых симптомов заболевания. В ряде стран Европы имеются клиники «Раннего артрита».
Симптомами артрита являются: боль в суставе, припухлость сустава, скованность движений, местное повышение температуры мягких тканей около сустава. Возможны такие общие симптомы, как слабость, повышение температуры, похудание. Для своевременной постановки диагноза и назначения правильного лечения пациенту надо обратиться к врачу-специалисту – ревматологу.
К сожалению, из-за широкой рекламы нетрадиционных методов лечения пациенты часто обращаются к мануальным терапевтам, остеопатам, гомеопатам – и время бывает упущено. В частности, при лечении ревматоидного артрита первые 3-6 месяцев заболевания называют «окном возможности» — это то время, когда правильное лечение может привести к стойкой и длительной ремиссии.
Теперь поговорим о симптомах наиболее часто встречающихся ревматологических заболеваний.
Остеоартроз
Наиболее клинически значимыми и инвалидизирующими формами остеоартроза являются коксартроз (артроз тазобедренного сустава) и гонартроз (артроз коленного сустава). При узелковом остеоартрозе имеется поражение межфаланговых суставов кистей (боль и деформация).
Основным клиническим симптомом при остеоартрозе является боль в пораженном суставе при нагрузке. При арнтрозе коленного или тазобедренного сустава у пациента возникают боли при ходьбе, при вставании со стула, при ходьбе по лестнице (особенно при спуске), при ношении тяжестей. Помимо болей, пациента беспокоит ограничение движений в суставе, хруст при движениях.
Иногда появляется припухлость (выпот) коленного сустава (припухлось может быть и сзади, под коленом). Это симптом воспаления сустава.
В случае выпота (синовита) характер боли меняется: появляется боль в покое, не связанная с нагрузкой.
Ревматоидный артрит
Ревматоидным артритом, как правило, заболевают женщины среднего возраста. Наиболее характерными симптомами являются симметричные (на правой и левой конечности) артриты (боль, припухлость) лучезапястных суставов, мелких суставов кистей и стоп. Боли в суставах беспокоят сильнее утром. Пациенту трудно утром сжать кисть в кулак, поднять руку (причесаться), наступить на ноги (из-за болей под «подушечками» пальцев ног). Боли в суставах сопровождаются характерным симптомом – «утренней скованностью».
Пациенты описывают утреннюю скованность, как чувство «отечности, тугоподвижности в суставах», «руки в тугих перчатках». Помимо суставного синдрома для ревматоидного артрита характерны такие общие симптомы, как слабость, похудание, снижение веса, нарушение сна, температура.
Необходимо знать, что ревматоидный артрит – это хроническое заболевание.
Чтобы использовать «окно возможности» и своевременно начать лечение при стойком артрите (2 -3 недели), особенно при артрите мелких суставов, необходимо обратиться к ревматологу. Для подтверждения диагноза используют иммунологические тесты, рентгенографию, МРТ.
Спондилоартриты
Это группа заболеваний, куда входят анкилозирующий спондилит (болезнь Бехтерева), псориатический артрит, спондилоартриты, связанные с воспалительными заболеваниями кишечника, реактивные артриты (связанные с урогенитальной или кишечной инфекцией), недифференцированный спондилоартрит.
Эту группу заболеваний объединяют общие гены и общие клинические симптомы. Спондилоартритом заболевают, как правило, лица молодого возраста (до 40 лет). Спондилит – это воспаление суставов позвоночника. Нередко первыми симптомами спондилита являются боли в пояснично-крестцовой области, перемежающие боли в ягодицах (то с одной, то с другой стороны). Эти боли носят воспалительный характер: усиливаются во второй половине ночи или по утрам, уменьшаются после разминки, не проходят в покое, сопровождаются утренней скованностью в позвоночнике. При спондилоартритах нередко поражаются тазобедренные суставы (первым симптомом часто является боль в паховой области).
Спондилит – это воспаление суставов позвоночника. Нередко первыми симптомами спондилита являются боли в пояснично-крестцовой области, перемежающие боли в ягодицах (то с одной, то с другой стороны). Эти боли носят воспалительный характер: усиливаются во второй половине ночи или по утрам, уменьшаются после разминки, не проходят в покое, сопровождаются утренней скованностью в позвоночнике. При спондилоартритах нередко поражаются тазобедренные суставы (первым симптомом часто является боль в паховой области).
Для спондилоартрита характерно наличие несимметричного артрита, преимущественно суставов нижних конечностей. К сожалению, правильный диагноз нередко устанавливается через 8-10 лет от начала заболевания, особенно в том случае, когда у пациента есть боли в позвоночнике, но нет артрита.
Эти пациенты длительно наблюдаются у неврологов и мануальных терапевтов с диагнозом «остеохондроз». Для правильной постановки диагноза необходимо дополнительное обследование: МРТ крестцово-подвздошных суставов, рентгенография таза, исследование крови на наличие определенного гена.
Подагра
Мужчины болеют подагрой примерно в 20 раз чаще женщин. Подагра развивается преимущественно в течение пятого десятилетия жизни.
«Классическим» симптомом подагры является приступообразный артрит, как правило, сустава I (большого) пальца стопы. Артрит возникает остро, чаще ночью или рано утром, после обильного застолья, приема алкоголя, а также после небольшой травмы, физической нагрузки.
Подагрический артрит сопровождается сильнейшими болями (пациент не может наступить на ногу, от болей не спит ночью, боль усиливается даже при касании сустава одеялом). Помимо сильнейших болей, имеется выраженная припухлость сустава, покраснение кожи над суставом, движения в воспаленном суставе практически невозможны. Артрит может сопровождаться высокой температурой. Приступ подагры проходит через несколько дней (в начале заболевания – даже без лечения).
У большинства больных вторая «атака» подагры наблюдается через 6-12 месяцев. В дальнейшем происходит постепенное учащение «приступов» артрита, имеется тенденция к более затяжному их характеру. Вовлекаются все новые суставы: коленный, голеностопный, локтевой. Без лечения у пациента развивается хроническая подагра: хронический артрит, поражение почек, подкожное образование тофусов (узелков со значительным скоплением кристаллов мочевой кислоты).
В дальнейшем происходит постепенное учащение «приступов» артрита, имеется тенденция к более затяжному их характеру. Вовлекаются все новые суставы: коленный, голеностопный, локтевой. Без лечения у пациента развивается хроническая подагра: хронический артрит, поражение почек, подкожное образование тофусов (узелков со значительным скоплением кристаллов мочевой кислоты).
Подагра связана с нарушением обмена, повышением уровня мочевой кислоты. У большинства пациентов причиной заболевания является нарушение выведения мочевой кислоты почками. У больных подагрой, как правило, имеются и другие нарушения обмена: лишний вес, повышение артериального давления, повышение уровня холестерина, мочекаменная болезнь, ишемическая болезнь сердца. Это требует комплексного обследования и лечения.
Ревматическая полимиалгия
Заболевают лица старшего возраста (после 50 лет). На пике заболевания характерными являются боли и ограничение движений в трех анатомических областях: в плечевом поясе, тазовом поясе и шее. Пациенту бывает трудно определить, что у него болит: суставы, мышцы или связки.
Пациенту бывает трудно определить, что у него болит: суставы, мышцы или связки.
При ревматической полимиалгии страдает общее состояние пациента, часто бывают такие симптомы, как повышение температуры, похудание, потеря аппетита, плохой сон, депрессивное состояние. Отмечается выраженное повышение СОЭ.
Пациентам, как правило, проводится тщательный онкопоиск. Если больной не обращается к ревматологу, то назначение правильного лечения «откладывается» на длительный срок. Необходимо отметить, что боли в суставах и артриты также являются симптомом более редких заболеваний ревматологического профиля – диффузных заболеваний соединительной ткани (системная красная волчанка, системная склеродермия, дерматомиозит, болезнь Шегрена, болезнь Бехчета, системные васкулиты).
Имеется целая группа заболеваний внесуставных мягких тканей, так называемых, «периартритов» (тендиниты, тендовагиниты, бурситы, энтезопатии).
Изменения мягких тканей могут быть одним из проявлений системных заболеваний, но значительно чаще они возникают вследствие локальных перегрузок, микротравм, перенапряжения. Воспалительные изменения мягких тканей, как правило, хорошо «поддаются» периартикулярному (околосуставному) введению лекарственных препаратов. Воспаление в суставах может возникать после травм, требовать хирургического вмешательства. Этими проблемами занимаются ортопеды.
Воспалительные изменения мягких тканей, как правило, хорошо «поддаются» периартикулярному (околосуставному) введению лекарственных препаратов. Воспаление в суставах может возникать после травм, требовать хирургического вмешательства. Этими проблемами занимаются ортопеды.
Осложнением хронических заболеваний суставов может быть остеопороз. Для точной диагностики остеопороза требуется денситометрия.
Лечение остеопороза, связанного с заболеваниями суставов, также проводится ревматологом. И наконец, артриты могут быть симптомом других, не ревматологических, заболеваний.
Артриты встречаются при туберкулезе, саркоидозе, злокачественных новообразованиях, амилоидозе, эндокринных заболеваниях, болезнях системы крови и других патологиях.
В заключение хочется еще раз отметить, что диагностика заболеваний суставов проводится специалистом-ревматологом. Лечение суставной патологии должно быть комплексным и дифференцированным. При правильной своевременной постановке диагноза лечение будет более успешным.
Будем рады видеть вас с клинике.
Тендинит бицепса — лечение, симптомы, причины, диагностика
Тендинит бицепса, также называемый тендинит двуглавой мышцы — это воспаление в основной части сухожилия, которое прикрепляет верхушку мышцы бицепса к плечу. Наиболее распространенной причиной является избыточная нагрузка при выполнении определенных работ или занятий спортом. Тендинит бицепса может также развиваться постепенно, вследствие естественного износа или же прямой травмы. Воспаление сухожилия также может возникать из-за других повреждений в плече, таких как повреждение ротаторной манжеты, импинджмента или нестабильности в плече.
Воспаление сухожилия также может возникать из-за других повреждений в плече, таких как повреждение ротаторной манжеты, импинджмента или нестабильности в плече.
Причины
Длительные или повторяющиеся движения в плече могут оказать избыточную нагрузку на сухожилие бицепса. В таких случаях, ткань сухожилия не имеет достаточного временного промежутка для регенерации, что и приводит к развитию тендинита. Чаще всего, тендинит бицепса встречается при занятиях определенными видами спорта или деятельности, где требуются многократные движения рукой над головой. У спортсменов это такие вида спорта, как плавание, теннис. Когда воспаление возникает вследствие износа, то в тканях обнаруживаются признаки дегенерации. Дегенерация в сухожилии приводит к нарушению нормального присутствия коллагеновых волокон, которые и формируют сухожилие. Некоторые волокна сухожилия спутываются, другие рвутся из-за дегенеративных процессов и, таким образом, сухожилие теряет прочность. Когда дегенеративные процессы происходят в сухожилии бицепса, то возникает воспаление сухожилия, а иногда может произойти и разрыв сухожилия.
Тендинит бицепса может произойти и от прямой травмы, такой как падение на верхнюю часть плеча. Разрывы поперечной связки плеча также могут привести к тендиниту бицепса (поперечная связка плеча удерживает сухожилие бицепса в биципитальной выемке, располагающейся около верхушки плечевой кости). Если эта связка порвана, сухожилие бицепса может свободно выскакивать из выемки, раздражаться, что и приводит к воспалению сухожилия бицепса.
Тендинит бицепса иногда возникает вследствие других проблем в плече, таких как:
- разрывы ротаторной манжеты,
- импинджмент плеча,
- нестабильность плеча.
Разрывы ротаторной манжеты
Возрастные надрывы ротаторной манжеты в конечном итоге приводят к развитию тендинита бицепса. При надрывах ротаторной манжеты головка плечевой кости может свободно двигаться вперед и вверх в розетке плеча и это оказывает косвенное воздействие на сухожилие бицепса. Повреждение такого плана вызывает ослабление сухожилия бицепса и воспаление.
Импинджмент плеча
В плече импинджмент возникает при ущемлении мягких тканей между головкой плечевой кости и верхней частью лопатки (акромионом) и происходит это при определенных движениях руки.
Нестабильность плеча
Условия, при которых происходит слишком много движений головки плечевой кости в розетке, вызывают формирование нестабильности плеча. Также нестабильность может формироваться в результате повторяющихся избыточных нагрузок, например, при плавании или бросании мяча происходит растяжение мягких тканей, ответственных за стабильность головки плечевой кости в розетке.
Верхняя губа (лабрум) может начать отходить от места прикрепления к суставной поверхности. Вывих плеча может вызвать разрыв губы и, когда происходит такой разрыв, головка плечевой кости начинает избыточное движение в розетке вверх и вперед. Увеличение амплитуды движений в розетке может приводить к повреждению соседних сухожилий бицепса и потом к воспалению самого сухожилия бицепса.
Симптомы
Пациенты обычно предъявляют жалобы на тупую боль в передней или верхней части плеча.
Боль может иррадиировать вниз, в основную часть двуглавой мышцы. Боль, как правило, усиливается при подъемах руки. В покое болевые проявления, как правило, уменьшаются. Может также ощущаться слабость при попытке согнуть локоть или при супинации в предплечье. Ощущения скольжения или блока может свидетельствовать о разрыве поперечной связки плеча.
Диагностика
Врача может интересовать история заболевания (наличия травм или особенность деятельности). Медицинский осмотр часто наиболее полезен в диагностике тендините бицепса. Осмотр позволяет обнаружить наличие болезненных движений или слабости мышц, изменение амплитуды движений. Кроме того, существуют специальные функциональные тесты, которые позволяют предположить наличие повреждений вращательной манжеты или наличие нестабильности плеча.
Рентгенография позволяет диагностировать наличие остеофитов в сухожилии.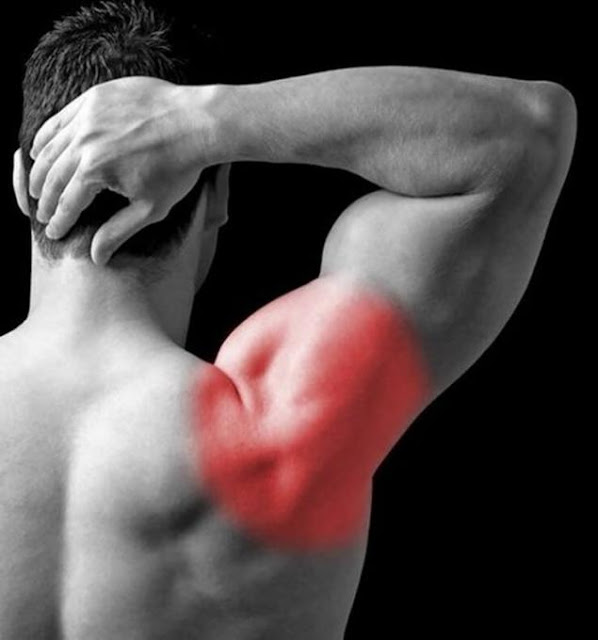 Рентгеновские лучи не визуализируют сухожилия и, в случае не эффективности лечения, назначается МРТ исследование. МРТ позволяет определить изменения не только в сухожилиях, но и наличие повреждений ротаторной манжеты или лабрума.
Рентгеновские лучи не визуализируют сухожилия и, в случае не эффективности лечения, назначается МРТ исследование. МРТ позволяет определить изменения не только в сухожилиях, но и наличие повреждений ротаторной манжеты или лабрума.
Диагностическая артроскопия является инвазивным методом диагностики и применяется не столько для диагностики тендинита бицепса, сколько для диагностики других проблем в плече, которые не удалось диагностировать с помощью рентгенографии или МРТ. Хирург с помощью артроскопии может визуально оценить состояние ротаторной манжеты, верхней губы или части сухожилия бицепса, находящегося внутри сустава.
Лечение
Консервативное лечение
Консервативное лечение наиболее часто применяется при тендините бицепса. Лечение, в первую очередь, заключается в разгрузке сухожилия бицепса (покой и исключение нагрузок на сухожилие). Медикаментозное лечение включает прием НПВС, которые позволяют снять болевые проявления и уменьшить воспаление.
Физиотерапия позволяет уменьшить воспалительный процесс. ЛФК же необходимо для восстановления мышечной силы. Кроме того, при наличии видов деятельности, которые способствуют повреждению ротаторной манжеты или развитию нестабильности, необходимо изменение деятельности пациента. Как правило, такие мероприятия позволяют уменьшить болевой синдром и воспаление и вернуться к нормальной повседневной деятельности. Иногда возможно применение инъекции стероидов, но так как они могут ослабить еще больше сухожилие, их применение достаточно ограничено.
ЛФК же необходимо для восстановления мышечной силы. Кроме того, при наличии видов деятельности, которые способствуют повреждению ротаторной манжеты или развитию нестабильности, необходимо изменение деятельности пациента. Как правило, такие мероприятия позволяют уменьшить болевой синдром и воспаление и вернуться к нормальной повседневной деятельности. Иногда возможно применение инъекции стероидов, но так как они могут ослабить еще больше сухожилие, их применение достаточно ограничено.
Хирургическое лечение
Оперативное лечение показано только тем пациентам, у которых оказалось не эффективно консервативное лечение или есть другие проблемы в плече.
Акромиопластика является наиболее распространенной операцией при тендините бицепса, особенно если есть импинджмент плеча. Эта операция заключается в удаление передней части акромиона, что позволяет увеличить пространство между акромионом и головкой плечевой кости. Благодаря увеличению пространства исчезает давление на ткани, в том числе и сухожилие бицепса. Как правило, акромиоплатика выполняется с помощью артроскопии. В некоторых случаях, хирург проводит также переприкрепление дельтовидной мышцы к акромиону.
Как правило, акромиоплатика выполняется с помощью артроскопии. В некоторых случаях, хирург проводит также переприкрепление дельтовидной мышцы к акромиону.
Если сухожилие бицепса сильно повреждено процессами дегенерации то, хирург может выполнить тенодез бицепса.
Тенодез бицепса. Эта операция по повторному присоединению верхнего конца сухожилия бицепса на новое место. Исследования показывают, что долгосрочные результаты этой операции не очень хорошие но, тем не менее, тенодез необходим при выраженной дегенерации сухожилия бицепса. Тенодез также чаще всего выполняется с помощью артроскопических техник.
Реабилитация после операции
Некоторые хирурги рекомендуют начинать аккуратно движения вскоре после операции. Упражнения необходимо выполнять постепенно и осторожно, по мере регенерации, под контролем специалиста ЛФК. Через 2-4 недели после операции можно начинать активное укрепление мышц плеча и предплечья. Кроме ЛФК возможно применение физиотерапии, которая позволяет ускорить регенеративные процессы. Как правило, реабилитация после оперативного лечения может занять от 6 до 8 недель. Полное же восстановление функций обычно требует 3-4 месяца.
Как правило, реабилитация после оперативного лечения может занять от 6 до 8 недель. Полное же восстановление функций обычно требует 3-4 месяца.
ПРИЧИНЫ БОЛИ В ПЛЕЧЕВОМ И ЛОКТЕВОМ СУСТАВАХ
Вывихи плечевой зоны: наиболее распространенной причиной является травма: спортивная травма, падение, автоавария. Как и любые вывихи, вывих плеча тоже очень болезненный, и если человеку самому не удается вернуть плечо в анатомически правильное положение, нужно обратиться за помощью к травматологу-ортопеду.
Возникшие в результате травмы вывихи обычно сопровождаются более обширными повреждениями – разрывами или переломами. Для них требуется отдельное лечение. У молодых людей до 30 лет после вывиха плеча есть 80% вероятность повторного вывиха. Поэтому молодым людям рекомендуется сделать операцию для восстановления анатомического равновесия в суставе, чтобы не допустить повторного вывиха. В случае повторных вывихов повреждаются не только связки сустава, но и кость. В результате может развиться артроз.
В результате может развиться артроз.
Латеральный эпикондилит или теннисный локоть – воспаление наружной части локтя в месте, где к выросту кости прикрепляются сухожилия мышц. Эти мышцы соединяют кисть руки с плечевой костью. Работа мышц обеспечивает движения кисти. Теннисный локоть – наиболее распространенная проблема с локтем, которую вызывает специфическое напряжение, перегрузки или травма. Теннисный локоть проявляется отеком и болью в наружном крае локтя, которые усиливаются при движении кисти, например, пожатие руки вызывает боль. Одна из наиболее частых причин развития эпикондилита – работа за компьютером.
Для лечения теннисного локтя необходимо разгрузить локтевой сустав. Рекомендуется принимать противовоспалительные препараты, а после консультации с травматологом-ортопедом посещать занятия физиотерапией. В отдельных случаях, если не удается устранить проблему таким образом, применяется хирургическое вмешательство для восстановления или освобождения пораженного сухожилия.
Во время операции ликвидируется (путем резекции) очаг воспаления, приблизительное местонахождение которого определяют еще до операции с помощью ультрасонографии. В послеоперационный период длительное время (до 8 недель) нужно обеспечить щадящий режим для локтя. Работу за компьютером тоже нужно ограничить.
Латеральный эпикондилит или теннисный локоть – воспаление внутренней части локтя в месте, где к выросту кости прикрепляются сухожилия мышц. Локоть гольфиста возникает в результате повторных движений сгибания кисти, в результате чего возникает перенапряжение мышц, сгибающих кисть и пальцы, а также чрезмерная нагрузка на места прикрепления сухожилий этих мышц, что приводит к воспалению, припухлости и боли в локтевом суставе.
Для лечения локтя гольфиста необходимо разгрузить локтевой сустав. Рекомендуется принимать противовоспалительные препараты, а после консультации с травматологом-ортопедом посещать занятия физиотерапией. В отдельных случаях, если не удается устранить проблему таким образом, применяется хирургическое вмешательство для восстановления или освобождения пораженных сухожилий.
Во время операции ликвидируется (путем резекции) очаг воспаления, приблизительное местонахождение которого определяют еще до операции с помощью ультрасонографии. В послеоперационный период длительное время (до 8 недель) нужно обеспечить щадящий режим для локтя. Работу за компьютером тоже нужно ограничить.
«Замороженное» плечо в медицине – это неясное, но достаточно распространенное заболевание, затрагивающее плечевой сустав. Болезнь может начаться внезапно, появляется боль в плече, которая прогрессирует, вызывая ограничения движения. «Замороженное плечо» вызывает образование рубцовой ткани в капсуле плечевого сустава.
В мире до сих пор не обнаружена причина болезни, однако изучен ее ход. Болезнь может длиться до трех лет. Когда с помощью медикаментозной терапии удается снять боль, пациенту после консультации с травматологом-ортопедом рекомендуется ходить на физиотерапию, чтобы восстановить движения в суставе. В случаях, когда медикаментозное и физиотерапевтическое лечение не дает результатов, рекомендуется хирургическое лечение для освобождения сустава от рубцовой ткани, что восстанавливает амплитуду движений и устраняет причину боли.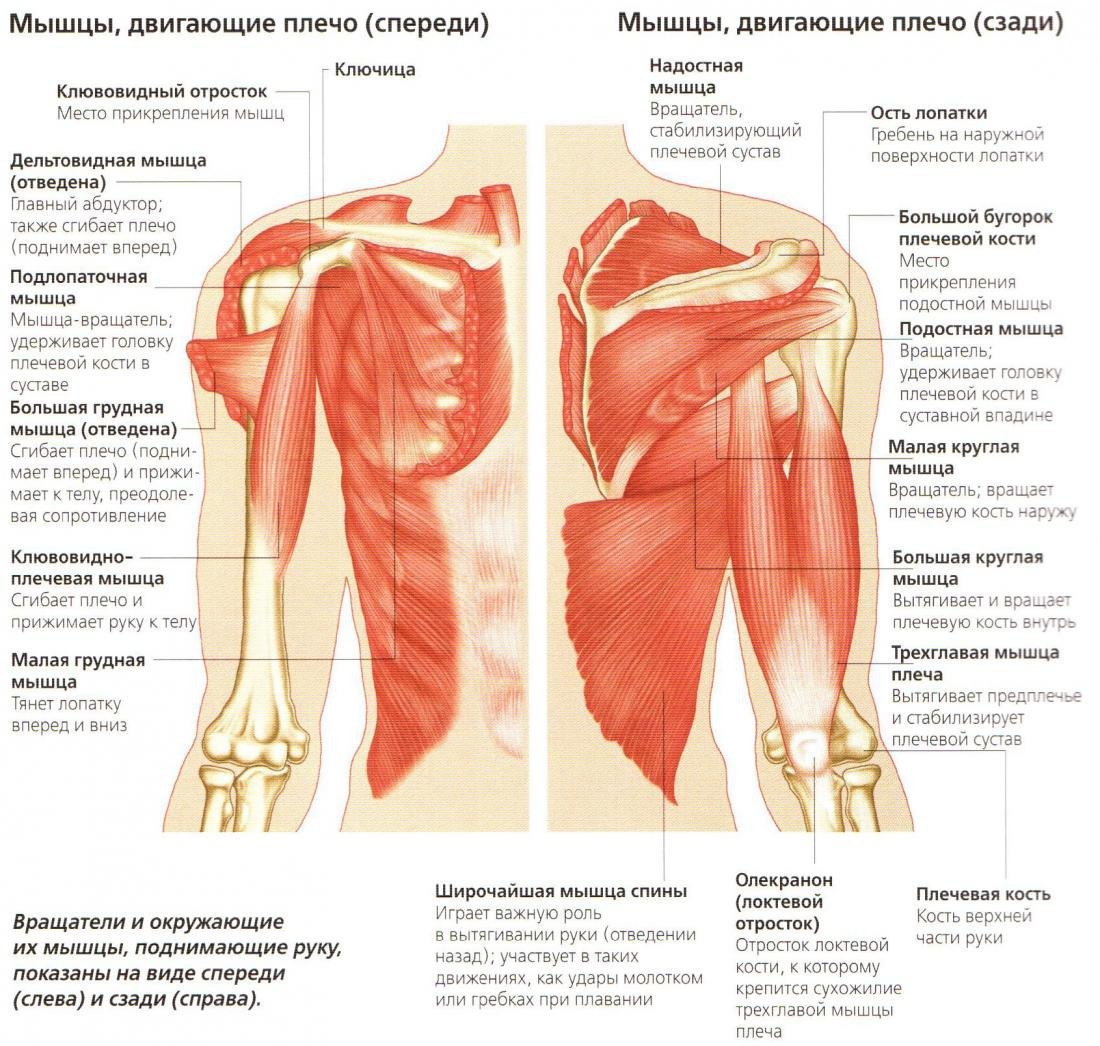
Разрывы ротаторной манжеты. Четыре мышцы плечевого сустава, которые фиксируют плечевую кость в плечевом суставе и обеспечивают движение, называются ротаторной манжетой. Эти четыре мышцы прикрепляются к лопатке, а их сухожилия – к большому бугорку плечевой кости. Разрыв этих сухожилий может произойти в результаты травмы, а также при износе из-за процессов старения. В случае повреждения сухожилий боль обычно более выражена ночью и чувствуется в определенном месте – в руке выше локтя, где дельтовидная мышца прикрепляется к плечевой кости (верхняя треть плеча). Если разрывы в сухожилиях небольшие, ограничения движений не выраженные, и затрудненными могут быть только движения, выполняемые с очень большой амплитудой.
В случае воспаления ротаторной манжеты проблему лечат, используя противовоспалительные медикаменты, физиотерапию и инъекции гормональных стероидов. Если такое лечение не дает эффективных результатов, применяется хирургическое вмешательство – поврежденные места сшивают, устраняя боль и восстанавливая амплитуду движений.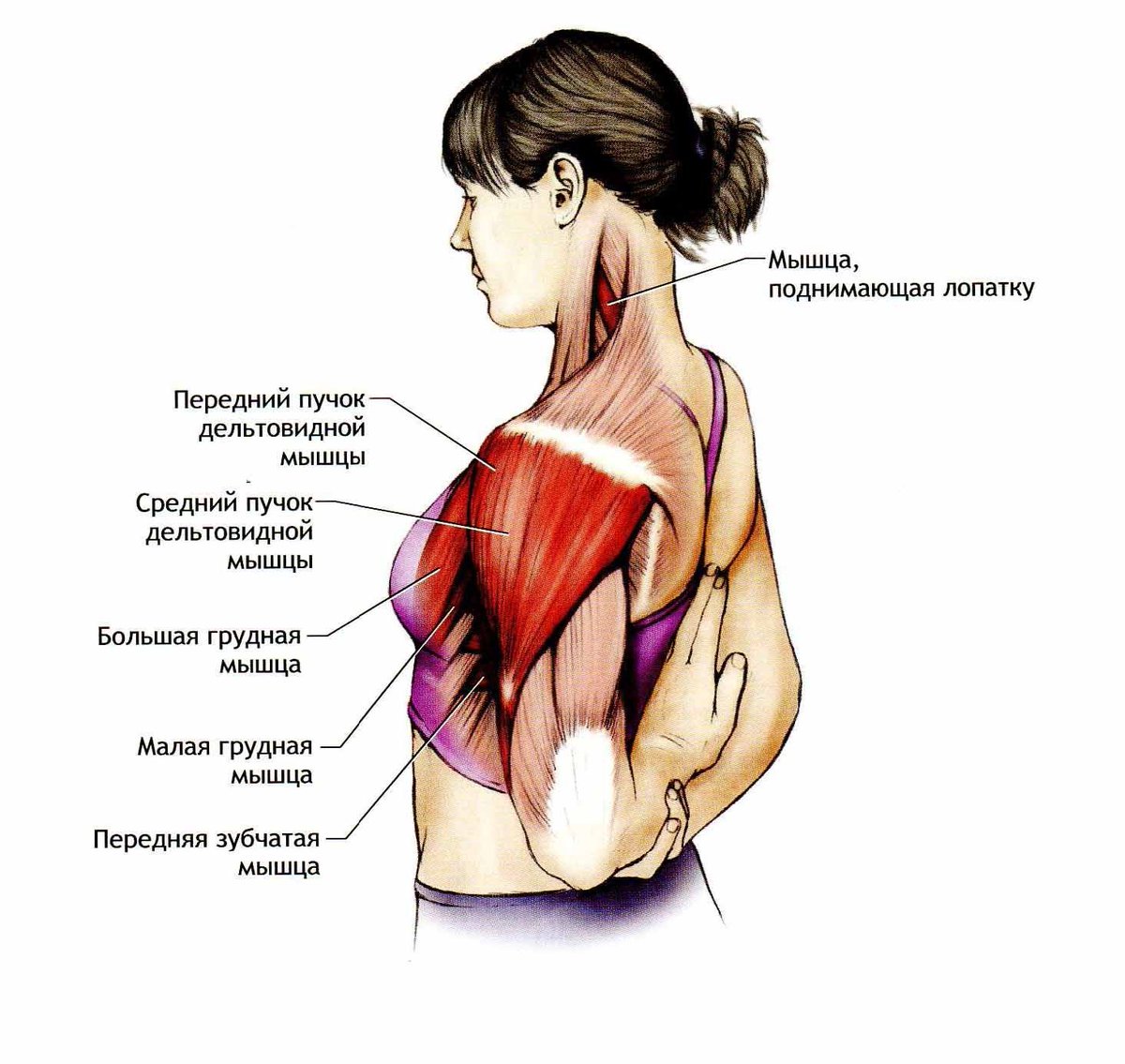
Разрывы ротаторной манжеты лечат хирургически. Противовоспалительная терапия в случае разрыва применяется только для устранения симптомов (боли и воспаления).
Если повреждения ротаторной манжеты не лечить, есть большая вероятность, что со временем проблему придется решать с помощью эндопротезирования плечевого сустава.
Синдром отдачи плечевого сустава. Регулярная перегрузка плечевого сустава полной амплитуды при плавании, игре в бейсбол или теннис, микротравмы или естественный износ сустава при старении являются наиболее распространенными причинами синдрома отдачи плечевого сустава. На начальной стадии ощущается небольшая боль в плече, которую человек может чувствовать как в состоянии покоя, так и во время движения, боль отдается из плеча вниз по руке, внезапная, острая боль при поднятии или захвате предметов. При прогрессировании синдрома появляется боль ночью, слабость и ограничения движений, сложно делать движения руками за спиной – например, расстегнуть молнию на платье.
Для лечения синдрома отдачи плечевого сустава необходимо разгрузить сустав. Рекомендуется принимать противовоспалительные препараты и после консультации с травматологом-ортопедом изучить и регулярно делать комплекс физиотерапевтических упражнений. В отдельных случаях, если не удается таким образом решить проблему, применяется хирургическое вмешательство.
Синдром отдачи локтевого сустава часто возникает после травмы или повторных микротравм, например, у спортсменов. У пациента возникает ограничение движений в одном или нескольких направлениях (невозможно выпрямить или согнуть) или в обоих направлениях (невозможно обеспечить полную амплитуду движений).
Для лечения синдрома отдачи локтевого сустава необходимо разгрузить сустав. Рекомендуется принимать противовоспалительные препараты и после консультации с травматологом-ортопедом изучить и регулярно делать комплекс физиотерапевтических упражнений. В отдельных случаях, если не удается таким образом решить проблему, применяется хирургическое вмешательство.
В послеоперационный период уже на первый день после операции начинается курс физиотерапии для восстановления полного объема движений сустава.
«Мышь» локтевого сустава. В результате травмы или заболевания сустава в капсулу сустава попадает фрагмент хряща или кости. Он обычно вызывает ощущение блокировки и острую боль при движении. «Мышь» локтевого сустава лечится хирургическим путем. Во время операции вынимают свободно «плавающий» в суставе фрагмент (суставную мышь).
Бурсит плечевого сустава – воспаление, возникающее в слизистой сумке плечевого сустава. Признаки воспаления: боль, отек, ограничение движений и боль при движении. Воспаление вызывает перенапряжение плечевого сустава, повторные микротравмы или отдельная травма плечевого сустава, а также кальцифицирующие тендиниты, в результате которых в сухожилии ротаторной манжеты оседают кристаллы извести, образуя полость или полости и вызывая воспаление окружающих сухожилие тканей.
Бурсит локтевого сустава – воспаление, возникающее в слизистой сумке локтевого сустава. Воспаление обычно вызывает боль, отек и в редких случаях ограничения движения. Причиной бурсита может быть травма, инфекция, артрит, а также длительное давление на один или оба локтя, например, у представителей специфических профессий – жестянщиков или монтажников холодильных/тепловых установок, которым часть работы приходится выполнять, опираясь на локти.
Артрит локтевого сустава – воспалительный процесс в суставе, проявляющийся болью и ограничением движений. Одним из наиболее распространенных видов артрита, затрагивающих локтевой сустав, является ревматоидный артрит. Артрит также может быть вызван физической работой, которая регулярно вызывает перенапряжение локтевых суставов и травмы.
Нехирургическое лечение артрита предусматривает устранение нагрузки на больной сустав, прием обезболивающих медикаментов, инъекции стероидов и физикальную терапию. Если при таком лечении не удается уменьшить боль, наблюдаются выраженные ограничения движения в локтевом суставе, требуется хирургическое лечение.
Если при таком лечении не удается уменьшить боль, наблюдаются выраженные ограничения движения в локтевом суставе, требуется хирургическое лечение.
Неотложное хирургическое лечение необходимо в случае гнойного артрита (артрит, причиной которого является инфекция – микроб). Возникновению инфекционного артрита может способствовать, например, сахарный диабет, а также регулярный прием стероидов (обычно у людей с аутоиммунными заболеваниями). Своевременно выполненное адекватное хирургическое лечение сустава увеличивает вероятность положительного результата.
Артроз плечевого сустава. В результате травм, заболеваний, а также естественного процесса старения у человека постепенно повреждается плечевой сустав. Повреждается хрящ, который в суставе защищает поверхности двух костей от прямого соприкосновения и трения. Когда хрящ изнашивается, в результате прямого соприкосновения и трения костей возникает воспаление в суставе, боль, а в результате и ограничение движений.
Артроз является необратимым процессом, однако его можно ограничить или замедлить. Для эффективного лечения артроза используются противовоспалительные и обезболивающие препараты, а также физикальная терапия – процедуры, цель которых активизировать кровообращение вокруг поврежденной кости. После консультации с травматологом-ортопедом рекомендуется изучить комплекс физиотерапевтических упражнений, регулярное выполнение которого позволяет сохранить или даже улучшить имеющийся объем движений больного сустава.
Если при таком лечении не удается уменьшить боль, и наблюдаются выраженные ограничения движения в плечевом суставе, требуется хирургическое лечение.
Мышечная слабость. Слабость в ногах
Мышечная слабость — снижение мышечной силы одной или нескольких мышц. Одним из частых проявлений мышечной слабости является слабость в ногах.
Слабость в ногах, как и любая другая мышечная слабость, является не самостоятельным заболеванием, а лишь одним из признаков огромного количества патологических состояний.
Мышечная слабость (слабость в ногах) может быть объективной, когда снижение тонуса мышц подтверждается данными инструментального обследования, или субъективной, когда по данным обследования сила мышц сохранена. Мышечная слабость может захватывать все мышцы тела или только отдельные мышцы или группы мышц.
Причины слабости в ногах
Причиной мышечной слабости и слабости в ногах могут различные заболевания, которые можно разбить на несколько групп:
- Неврологические заболевания. Потеря мышечной силы может захватывать одну конечность (монопарез), две конечности на одной стороне (гемипарез), обе верхние или нижние конечности (парапарез) или все четыре конечности (тетрапарез). Поражение может быть дистальным (захватывает нижние отделы конечности), проксимальным (захватывает верхние отделы конечности) и тотальным (захватывает всю конечность).
- Инсульт — острое нарушение мозгового кровообращения, при котором возникает повреждение ткани мозга в результате ишемии или кровоизлияния.
 Для инсульта головного мозга больше характерно односторонне поражение (гемипарез). При спинальном инсульте слабость в ногах обычно двусторонняя (нижний парапарез).
Для инсульта головного мозга больше характерно односторонне поражение (гемипарез). При спинальном инсульте слабость в ногах обычно двусторонняя (нижний парапарез). - Болезни мотонейронов спинного мозга — боковой амиотрофический склероз (БАС), амиотрофия Шарко-Мари-Тута, синдром Кеннеди и др.
- Синдром Гийена-Барре — заболевание периферической нервной системы аутоиммунного характера, часто начинающийся со слабости в ногах. Процесс захватывает сначала проксимальные отделы ног, затем распространяется на руки (восходящий паралич).
- Рассеянный склероз — хроническое аутоиммунное заболевание, при котором поражаются нервные волокна головного и спинного мозга.
- Травмы. Сюда относятся как травмы головного и спинного мозга, так и повреждения отдельных нервов. Симптомы засвистят от уровня повреждения, например, для травмы спинного мозга характерна слабость в ногах, для повреждения малоберцового нерва — отвисание стопы.
- Воспалительные заболевания — миелит, полиомиелит, эпидуральный абсцесс и др.

- Инсульт — острое нарушение мозгового кровообращения, при котором возникает повреждение ткани мозга в результате ишемии или кровоизлияния.
- Заболевания позвоночника — остеохондроз, сколиоз, грыжа межпозвонкового диска.
- Эндокринологические заболевания.
- Болезнь Аддисона — хроническая недостаточность коры надпочечников.
- Гиперпаратиреоидизм — нарушение функции паращитовидных желез, сопровождающееся повышением уровня кальция в плазме.
- Тиреотоксикоз — гиперфункция щитовидной железы, развивается тиреотоксическая миопатия.
- Гипотиреоз — недостаточность функции щитовидной железы, характерна слабость в проксимальных отделах конечностей.
- Нарушения электролитного обмена, гипокалиемия.
- Сахарный диабет — характерно повышение уровня сахара в крови, развитие диабетической полинейропатии.
- Заболевания мышц (миопатии).
- Идиопатические воспалительные миопатии — дерматомиозит (ДМ), полимиозит (ПМ) и др. Характерна симметричная слабость проксимальных отделов конечностей.
- Инфекционные миозиты — возникают в результате бактериальной, вирусной, протозойной и др.
 инфекции.
инфекции. - Метаболические миопатии и мышечные дистрофии — большая группа заболеваний, часть из которых имеют наследственную природу (болезнь Мак-Ардла, митохондриальные миопатии, амилоидоз и др.).
- Поражение на уровне нервно-мышечного синапса — миастения гравис. Характерна проксимальная мышечная слабость.
- Заболевания сосудов — облитерирующий атеросклероз артерий, варикозное расширение вен.
- Интоксикации, инфекционные заболевания.
- Ботулизм.
- Отравления фосфорорганическими соединениями, например, инсектицидами.
Диагностика и лечение слабости в ногах
Появление мышечной слабости или слабости в ногах является тревожным симптомом, который может свидетельствовать о начале серьезного заболевания. Для постановки точного диагноза может потребоваться осмотр различных специалистов (невролога, нейрохирурга, эндокринолога, сосудистого хирурга, инфекциониста, ревматолога, терапевта), а также прохождение инструментального обследования (лабораторные анализы, магнитно-резонансная томография, электромиография и др.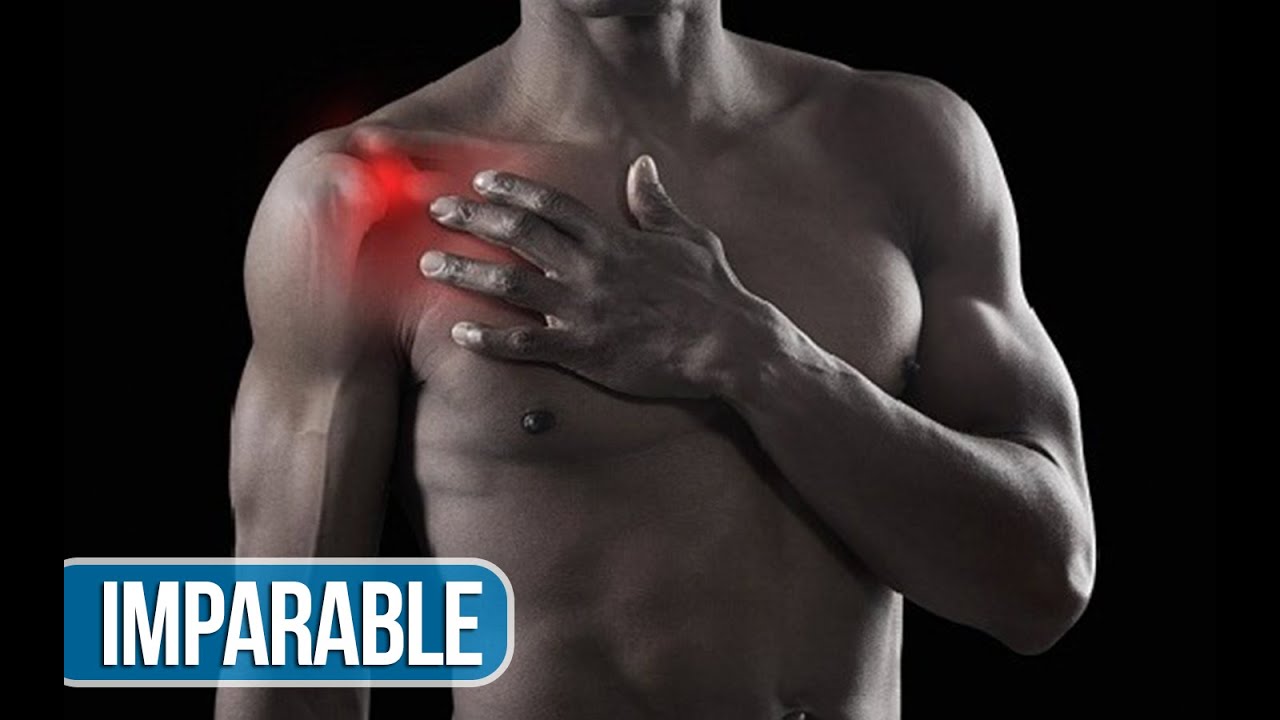 ). Наша клиника располагает всем необходимым для верификации диагноза в кратчайшие сроки и назначения эффективного лечения.
). Наша клиника располагает всем необходимым для верификации диагноза в кратчайшие сроки и назначения эффективного лечения.
+7 (499) 266-98-98
симптомы, причины, лечение ✅| Аптека24
Содержание:
С этим симптомом сталкиваются многие люди хотя бы раз в жизни. Возникает слабость в руках и ногах, мышцы становятся вялыми и непослушными, появляется ощущение постоянной усталости.
Такие проявления могут быть временными и вызванными относительно безобидными факторами, но порой слабость в руках и ногах, а также хроническая усталость могут являться симптомами довольно серьезных заболеваний. Поэтому на это нужно вовремя обратить внимание и обследоваться, чтобы устранить первопричину.
Как проявляется слабость в руках и ногах?Симптомы слабости в руках и ногах:
Ощущение, что руки и ноги ослабели.
 Становится тяжело ходить, носить тяжести, даже просто пакеты с продуктами, порой бывает тяжело просто писать ручкой или держать в руках чашку.
Становится тяжело ходить, носить тяжести, даже просто пакеты с продуктами, порой бывает тяжело просто писать ручкой или держать в руках чашку.Возникает чувство онемения в конечностях — они становятся непослушными, негнущимися.
Порой слабость такая сильная, что может опускаться одно веко, становится тяжело глотать и жевать.
Человек ощущает себя вечно усталым, ему тяжело двигаться, конечности не слушаются и не способны выполнять привычную работу.
Всегда помните о том, что мышечная слабость в руках и ногах — это симптом какого-то другого заболевания или состояния.
Причины мышечной слабостиОдной из наиболее распространенных причин мышечной слабости считается отсутствие мышечной нагрузки. Если не делать физических упражнений и вести малоподвижный образ жизни, то мышечная ткань начинает частично заменяться жиром. Со временем мышцы ослабевают: они становятся менее плотными и более дряблыми.
Также существует и множество других причин для возникновения слабости. Из самых безобидных — это:
Из самых безобидных — это:
беременность;
неполноценное питание;
побочное действие некоторых лекарств;
хроническая усталость;
нервное перенапряжение;
депрессия;
переутомление;
нарушения гормонального фона;
вегетососудистая дистония.
Но порой для слабости могут быть и более серьезные причины:
анемия;
диабет;
варикоз;
болезни сердца;
инфекционные заболевания;
неврологические патологии;
онкология;
межпозвоночные грыжи, кисты и образования в области спины;
артроз;
атеросклероз;
ущемление нервов;
инсульт;
В некоторых случаях слабость в конечностях может возникать из-за ряда малоизвестных причин.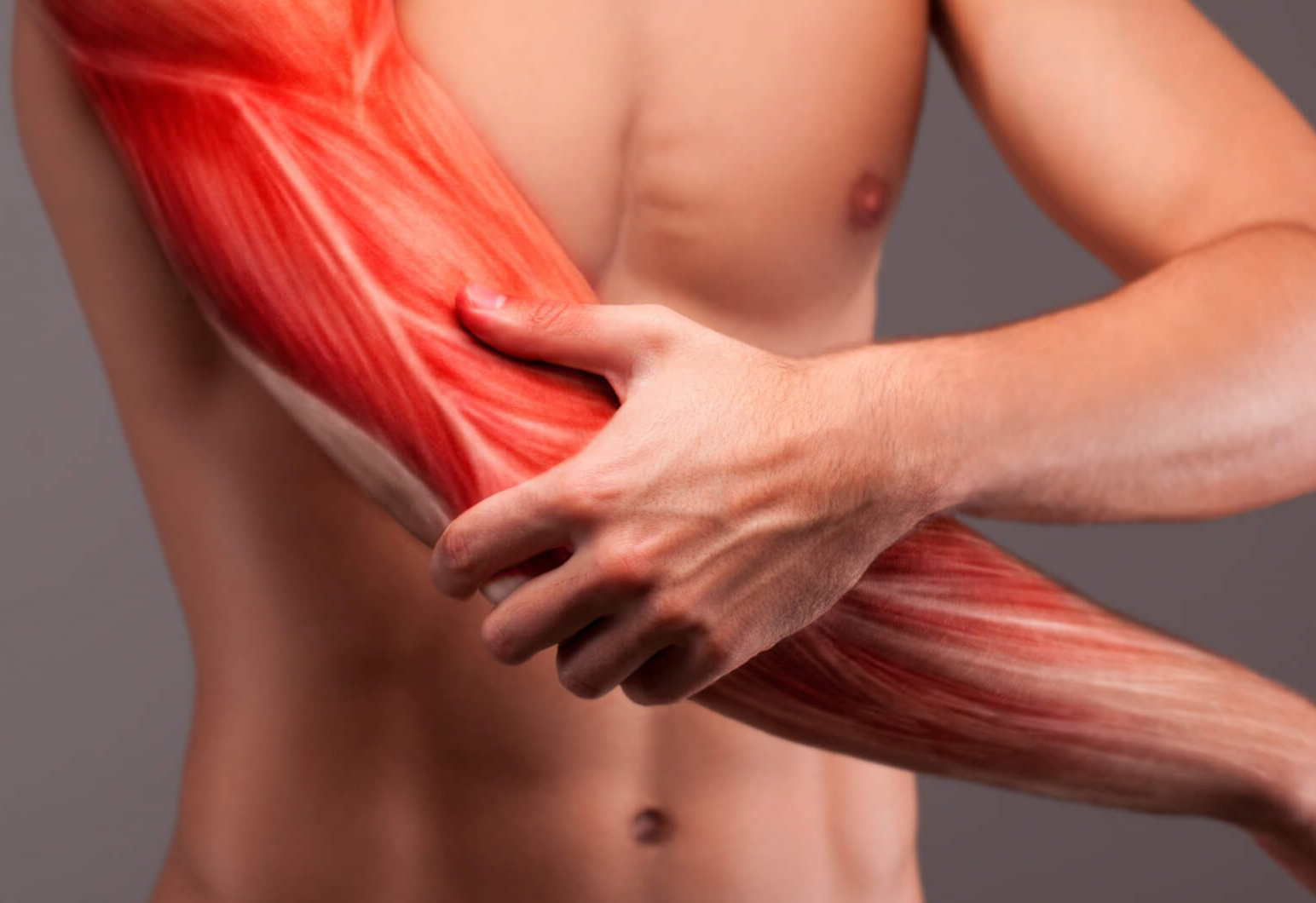
Например, усталость в мышечной ткани может вызываться некоторыми инфекциями, такими как железистая лихорадка (вирус Эпштейна-Барра), гриппа (грипп группы А и В). Во время этих болезней пациенты чувствуют, что для мышечной активности им необходимы огромные усилия.
Еще одной нераспространенной причиной может быть болезнь фибромиалгия (внесуставное заболевание неизвестной этиологии). Люди, у которых обнаруживается данная патология очень быстро утомляются. Фибромиалгия может также вызываться вирусом Эпштейна-Барра.
Кроме того, к мышечной слабости приводит недостаток гормона щитовидной железы. Это заболевание называется гипотиреоз и оно может провоцировать мышечную дегенерацию и истощение. Гипотиреоз достаточно распространенное отклонение в здоровье, однако обычно его начинают лечить на ранней стадии, прежде чем возникают долгосрочные проблемы с мышцами.
Мышечная усталость может также появляться из-за электролитных нарушений и недостатка жидкости в организме (обезвоживание). Последнее происходит в том случае, если человек мало пьет и когда чувствует питьевую жажду не утоляет ее. Все это может привести к очень серьезным последствиям, поэтому следите за своим питьевым балансом.
Последнее происходит в том случае, если человек мало пьет и когда чувствует питьевую жажду не утоляет ее. Все это может привести к очень серьезным последствиям, поэтому следите за своим питьевым балансом.
Почему возникает постоянная усталость?
Если есть подозрения на то, что слабость вызвана неврологическими или другими патологическими проблемами, то нужно обратиться к неврологу и сделать МРТ.
Но постоянная усталость часто бывает вызвана неправильным образом жизни.
Хроническая усталость часто проявляется такими симптомами:
слабость в руках и ногах;
боль в мышцах;
головные боли;
ухудшение концентрации и запоминания;
снижается иммунитет, человек чаще болеет;
расстройство кишечника, диарея;
потеря аппетита;
озноб;
потоотделение;
бессонница;
может быть повышенная тревожность.

Организм очень страдает от стресса. Поэтому в первую очередь нужно наладить образ жизни:
Минимизировать стресс и нервное перенапряжение.
Хорошо высыпаться (не менее 8 часов).
Полноценно питаться здоровой пищей.
Много пить жидкости.
Заниматься спортом.
Ходить на прогулки и дышать свежим воздухом.
Принимать поливитаминные и минеральные комплексы, а также препараты Омега-3 и Омега-6, чтобы восстановить недостаток питательных веществ в организме.
Что делать?
Что делать, если у Вас постоянная слабость в руках и ногах, а также хроническая усталость? В первую очередь — обследоваться.
Если Вы явно понимаете, что причина в переутомлении и стрессе, то нужно менять образ жизни.
Для того, чтобы поддержать организм, можно принимать следующие препараты:
Рыбий жир — содержит кислоты Омега-3, которые незаменимы в организме, но самим организмом не синтезируются.

Магне-В6 — препарат магния, восполняющий его уровень. Необходим при нервном перенапряжении, переутомлении, хронической усталости, при болезнях нервов.
Поливитаминные комплексы (Витрум, Супрадин, Квадевит, Дуовит).
Витамин D3 — порой его нужно принимать отдельно, так как слабость может быть вызвана именно его нехваткой.
Кальций — если проблема в недостатке кальция, то нужно принимать препараты кальция.
Будьте осторожны: нельзя принимать поливитаминные и минеральные комплексы в сочетании с препаратами отдельных витаминов (например, вместе с витамином D3 или кальцием), так как возникнет передозировка, которая страшна не меньше, чем нехватка.
Если после нормализации образа жизни и приемы Омега-3 и витаминов слабость в руках и ногах не прошла — это обязательный повод срочно обратиться к врачу.
А вы знаете, что кариес у любого человека может появиться только тогда, когда есть сочетание трех важных факторов? И стоит только одному из них выпасть — как риск кариеса снижается практически к нулю. Узнать, что это за факторы и как правильно ухаживать за зубами вы можете в нашей статье, которую мы писали совместно с известным стоматологом.
А еще вам будет интересно узнать о том, какие комнатные цветы способны быть практически настоящими дезинфекторами. Они не только выделяют кислород и очищают воздух, но и уничтожают вирусы, бактерии и грибки. Эксперименты NASA это доказали.
apteka24.ua — первая интернет-аптека, которой можно доверять.
apteka24.ua предоставляет исчерпывающую и надежную информацию по вопросам медицины, здоровья и благополучия, однако постановка диагноза и выбор методики лечения могут осуществляться только вашим лечащим врачом! Самолечение может быть небезопасным для вашего здоровья. apteka24.ua не несет ответственности за возможные негативные последствия, возникшие в результате использования пользователями apteka24.ua информации, размещенной на сайте.
apteka24.ua не несет ответственности за возможные негативные последствия, возникшие в результате использования пользователями apteka24.ua информации, размещенной на сайте.
Ученые назвали новые симптомы коронавируса — РБК
Специалисты считают, что боли в мышцах, утомляемость и волдыри на ногах могут указывать на то, что человек заразился COVID-19. Эти симптомы проявляются по-разному в зависимости от возраста и особенностей организма
Фото: Hannah McKay / Getty Images
Еще несколько симптомов могут указывать на то, что человек заразился коронавирусом COVID-19. Об этом говорится в материалах, переданных британскими учеными в Научную консультативную группу по чрезвычайным ситуациям (SAGE), которая, в свою очередь, представила результаты правительству.
Об этом говорится в материалах, переданных британскими учеными в Научную консультативную группу по чрезвычайным ситуациям (SAGE), которая, в свою очередь, представила результаты правительству.
По словам ученых, речь идет о болях в мышцах, утомляемости и волдырях на ногах. Они отметили, что симптомы могут проявляться по-разному в зависимости от возраста инфицированных и особенностей организма.
Ученые назвали главных распространителей коронавирусаНесмотря на то что эти симптомы служат очевидными индикаторами коронавирусного заболевания, они не будут добавлены к определению болезни, которое дает Национальная служба здравоохранения Великобритании, пишет Daily Mail.
Пока, как отмечает издание, три официально признанных симптома COVID-19 — это температура, постоянный кашель и потеря обоняния и вкуса.
Боль в руке | Клиники MedNow | Денвер, Колорадо | Аврора, Колорадо | Лейквуд, Колорадо
Это ваш симптом?
Причины
Существует много возможных причин боли в руке. Некоторые распространенные незначительные причины:
- Перенапряжение мышц
- Перенапряжение мышц
- Мышечные боли, возникающие при простуде, гриппе и других вирусных заболеваниях.
Часто боль в руке может быть вызвана артритом в одном из суставов руки. Артрит означает воспаление сустава («артр») («ит»).Это может произойти в плечевом, локтевом, лучезапястном, кистях или суставах пальцев. Наиболее распространенными формами артрита являются:
- Подагра: Этот тип артрита возникает у некоторых людей из-за накопления кристаллов мочевой кислоты в суставах. Боль от подагры или подагрического артрита возникает быстро.
 Человек заметит быстрое начало сильной боли, покраснение и припухлость в одном суставе.
Человек заметит быстрое начало сильной боли, покраснение и припухлость в одном суставе. - Остеоартрит: Это также называется артритом износа. Это самый распространенный тип артрита.С возрастом хрящи в суставах изнашиваются. Этот тип артрита часто одинаково поражает обе стороны тела. Суставы болят и чувствуют скованность. Остеоартрит чаще наблюдается после 50 лет. Почти у каждого в той или иной степени развивается артрит износа по мере взросления.
- Ревматоидный артрит : Это редкий тип артрита. Обычно поражает обе стороны тела. В дополнение к боли может быть покраснение сустава, отек, скованность и повышение температуры. Для диагностики этого типа артрита необходимы специальные анализы крови.
Другими менее распространенными причинами боли в руке являются:
- Синдром запястного канала (боль при сдавливании срединного нерва)
- Флегмона (кожная инфекция)
- Шейная радикулопатия (боль при защемлении нерва в шее)
- Глубокие вены тромбоз (сгусток крови в руке)
- Фантомная боль в конечности (боль в отсутствующей части руки после ампутации)
Когда следует немедленно обратиться за медицинской помощью?
Вот некоторые признаки того, что боль в руке может быть серьезной.
Вам следует позвонить по номеру 911 или немедленно обратиться в отделение неотложной помощи, если боль в плече или руке возникает при:
- боли в груди, длящейся более 5 минут
- затрудненном дыхании или необычной потливости (например, потливости без физической нагрузки)
вы следует немедленно обратиться за медицинской помощью, если:
- Боль в плече или руке возникает при физической нагрузке (например, при ходьбе, исчезает в состоянии покоя)
- Возникают признаки инфекции (такие как распространяющееся покраснение, красная полоса, повышение температуры)
- Припухлость суставов возникает лихорадка
- Вся рука опухла
Шкала боли
- Нет: Боли нет. Оценка боли равна 0 по шкале от 0 до 10.
- Слабая: Боль не мешает вам работать, учиться или заниматься другими обычными делами. Оценка боли от 1 до 3 по шкале от 0 до 10.
- Умеренная: Боль мешает вам работать или ходить в школу.
 Это пробуждает тебя ото сна. Оценка боли 4–7 по шкале от 0 до 10.
Это пробуждает тебя ото сна. Оценка боли 4–7 по шкале от 0 до 10. - Сильная: Боль очень сильная. Это может быть хуже, чем любая боль, которую вы испытывали раньше. Это мешает вам заниматься любыми обычными делами. Оценка боли составляет 8–10 баллов по шкале от 0 до 10.
Когда вызывать боль в руке
- 5
- Что вам следует знать:
- Боль в руке может быть вызвана многими причинами.
 Мышечные боли могут возникать при простуде, гриппе и других вирусных заболеваниях. Напряжение мышц и чрезмерное их использование могут вызвать боль в руке. Часто боль в руке может быть вызвана артритом одного из суставов руки. Это также может быть вызвано защемлением нерва на шее или руке.
Мышечные боли могут возникать при простуде, гриппе и других вирусных заболеваниях. Напряжение мышц и чрезмерное их использование могут вызвать боль в руке. Часто боль в руке может быть вызвана артритом одного из суставов руки. Это также может быть вызвано защемлением нерва на шее или руке. - Лучший способ лечения боли в руке зависит от точной причины.
- Вот несколько советов по уходу, которые должны помочь.
- Боль в руке может быть вызвана многими причинами.
- Чего ожидать:
- Мышечные боли от простуды, гриппа и других вирусных заболеваний чаще всего длятся от 2 до 3 дней.
- Незначительное мышечное напряжение и перенапряжение должно начать поправляться через пару дней. Боль должна пройти в течение одной недели.
- Боль и скованность вследствие остеоартрита (артрит износа) могут быть хроническими. То есть это может длиться недели, месяцы или годы. Иногда боль может обостриться, а через пару дней пройти.
- Что ожидать в других случаях, зависит от причины боли.

- Позвоните своему врачу, если:
- Сильная боль
- Боль мешает вам заниматься обычной деятельностью (например, в школе, на работе)
- Боль длится более 7 дней
- Возникают признаки распространения инфекции (например, распространение инфекции , Красная полоса, тепло)
- Вы думаете, что вам нужно увидеть
- Вы становитесь хуже
6 - Что вы должны знать — напряжение мышечной массы:
- от чрезмерного растяжения или разрыва мышцы.Люди часто называют это «растянутой мышцей». Эта мышечная травма может произойти во время занятий спортом или подъема чего-либо. Иногда это может также произойти при выполнении обычных действий.
- Люди часто описывают острую боль или хлопки при растяжении мышц. Боль в мышцах усиливается при движении рукой.
- Вот несколько советов по уходу, которые должны помочь.

- Что вам следует знать — Чрезмерное использование:
- Боли в мышцах часто возникают после активной деятельности (например, занятий спортом, поднятия тяжестей или перемещения мебели).Это может произойти, когда ваше тело не привыкло к такой активности.
- Мышцы рук часто болят и болят по всему телу.
- Вот несколько советов по уходу, которые должны помочь.
- Приложите холодный компресс:
- Приложите холодный компресс или пакет со льдом (завернутый во влажное полотенце) к области на 20 минут. Повторяйте это через 1 час, а затем каждые 4 часа во время бодрствования.
- Делайте это в течение первых 48 часов после травмы.
- Это поможет уменьшить боль и отек.
- Прикладывайте тепло к области:
- Через 48 часов после травмы прикладывайте теплую мочалку или грелку на 10 минут три раза в день.
- Это поможет увеличить кровоток и улучшить заживление.

- Осторожно: Избегайте ожогов. Убедитесь, что она теплая, а не горячая. Никогда не спите на грелке или с ней.
- Горячий душ:
- Если скованность сохраняется более 48 часов, расслабьтесь в горячем душе два раза в день.
- Аккуратно проведите рукой под падающей водой.
- Отдых или движение:
- Отдыхайте в течение первых двух дней.
- Активный образ жизни способствует восстановлению мышц больше, чем отдых.
- Продолжайте заниматься обычными делами, пока позволяет ваша боль.
- Избегайте поднятия тяжестей и занятий активными видами спорта в течение 1–2 недель или до тех пор, пока боль и отек не исчезнут.
- Чего ожидать:
- Незначительное растяжение мышц и перенапряжение должно начать поправляться через пару дней.
- Боль должна пройти в течение одной недели.
- Позвоните своему врачу, если:
- Сильная боль
- Боль мешает вам заниматься обычной деятельностью (например, в школе, на работе)
- Боль длится более 7 дней
- Вы думаете, что вам нужно10 быть замеченным 9000 Вам становится хуже
- Обезболивающие:
- , Мотрин) или напроксен (Алеве).

- Болеутоляющие препараты, отпускаемые без рецепта. Вы можете купить их в аптеке.
- Используйте наименьшее количество препарата, которое облегчает вашу боль.
- Ацетаминофен безопаснее ибупрофена или напроксена для людей старше 65 лет.
- Прочтите инструкции и предупреждения на листках-вкладышах ко всем лекарствам, которые вы принимаете.
- , Мотрин) или напроксен (Алеве).
- Позвоните своему врачу, если:
- У вас есть дополнительные вопросы
- Вы думаете, что вам нужно увидеться
- Вам станет хуже
Care Counds
мягкая рука Боль
напряжение мышц или чрезмерное использование
Безрецептурные обезболивающие
Позвоните своему врачу по симптомам.
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, берете на себя полную ответственность за то, как вы решите его использовать.
Позвоните 911 сейчас
Позвоните врачу или обратитесь за медицинской помощью сейчас
| Обратиться к врачу в течение 24 часов
Обратитесь к врачу в рабочее время
| Уход за самообслуживанием дома
|
| Последнее рассмотрение: | 14.01.2022 1:00:39 |
| Последнее обновление: | 13. 01.2022 1:00:42 01.2022 1:00:42 |
Copyright 2022 Amazon.com, Inc. или ее дочерние компании. | |
Полимиозит | Кедры-Синай
Не то, что вы ищете?Что такое полимиозит?
Полимиозит – это заболевание, при котором мышцы раздражаются и воспаляются.То мышцы со временем начинают разрушаться и становятся слабыми. Состояние может повлиять на мышцы по всему телу. Это может затруднить выполнение даже простых движений. Полимиозит – это заболевание в группе заболеваний, называемых воспалительными миопатиями.
Что вызывает полимиозит?
Точная причина полимиозита неизвестна. Чаще всего это происходит у людей в возрасте 31 года.
до 60.Это редко встречается у людей моложе 18 лет. Эксперты считают, что полимиозит может
быть
связаны или вызваны вирусом или аутоиммунной реакцией. Аутоиммунная реакция
является
когда организм атакует собственные ткани. В некоторых случаях лекарство может вызвать аллергию.
реакция, вызывающая раздражение и повреждение мышц. В большинстве случаев медицинские работники
не могут найти точную причину состояния.
Аутоиммунная реакция
является
когда организм атакует собственные ткани. В некоторых случаях лекарство может вызвать аллергию.
реакция, вызывающая раздражение и повреждение мышц. В большинстве случаев медицинские работники
не могут найти точную причину состояния.
Каковы симптомы полимиозита?
состояние влияет на мышцы всего тела и может повлиять на способность бегать, ходить, или поднимать предметы. Это также может повлиять на мышцы, которые позволяют вам есть и дышать. То мышцы, расположенные ближе всего к центру тела, как правило, поражаются чаще всего.
Общие симптомы полимиозита включают:
- Мышечная боль и скованность
- Мышцы слабость, особенно в животе (животе), плечах, плечах и бедрах
- Боль в суставах и скованность
- Проблемы с дыханием
- Проблемы с глотанием
- Нерегулярный сердечный ритм, если воспаляется сердечная мышца
Полимиозит может затруднить выполнение повседневных дел. Вы можете заметить трудности при ходьбе
подняться по лестнице, поднять руки или встать со стула. Как воспаление
ухудшается по всему телу, боль и слабость могут затронуть лодыжки, запястья и нижнюю часть
область рук.
Вы можете заметить трудности при ходьбе
подняться по лестнице, поднять руки или встать со стула. Как воспаление
ухудшается по всему телу, боль и слабость могут затронуть лодыжки, запястья и нижнюю часть
область рук.
Потеря веса и плохое питание могут стать проблемой, если мышечная слабость приводит к проблемам есть и глотать.
Как диагностируется полимиозит?
Процесс начинается с истории болезни и медицинского осмотра.Экзамен будет включать просмотр насколько сильны ваши мышцы. Вам могут понадобиться тесты, такие как:
- Кровь
тесты. Это делается для выявления признаков воспаления мышц. Они тоже
проверьте наличие аномальных белков, образующихся при аутоиммунном заболевании.

- Электромиелограмма (ЭМГ). Этот тест может быть выполнен для обнаружения аномальных электрических активности пораженных мышц.
- МРТ. В этом тесте используются большие магниты и компьютер для выявления воспалений в организме.
- Мышца биопсия. Взяты крошечные кусочки ткани для изучения под микроскопом.
Как лечится полимиозит?
Лечение будет зависеть от ваших симптомов, вашего возраста и общего состояния здоровья.Будет
также
зависит от тяжести состояния. Нет никакого известного лекарства от полимиозита, но
в
симптомы можно контролировать. Вам может потребоваться более одного вида лечения, и ваш
лечения может потребоваться изменить с течением времени. В тяжелых случаях некоторые методы лечения не помогают.
Работа
также. Лечение включает:
В тяжелых случаях некоторые методы лечения не помогают.
Работа
также. Лечение включает:
- Противовоспалительные препараты. Это стероидные препараты или кортикостероиды. Они облегчают воспаление в организме. Симптомы обычно улучшаются в течение 4–6 недель. После этого ваш лечащий врач может снизить дозу стероидов, чтобы облегчить побочные эффекты. последствия. Некоторым людям может потребоваться постоянный прием стероидов, чтобы справиться с болезнью и уменьшить симптомы.
- Иммунодепрессанты. Это лекарства, которые блокируют или замедляют иммунная система вашего организма.
- Физический
терапия. Эта процедура включает в себя специальные упражнения, которые помогают растянуть и
укрепить мышцы.
 Они могут помочь предотвратить сокращение мышц.
Они могут помочь предотвратить сокращение мышц. - Тепловая терапия и отдыхать. Они могут облегчить мышечные симптомы.
- Подтяжки или другие специальные приспособления. Они могут помочь поддержать мышцы и помочь с движением.
Разговор с вашим поставщиком медицинских услуг о рисках, преимуществах и возможных побочных эффектах из все лекарства.
Какие возможны осложнения полимиозит?
Если
полимиозит не лечится, он может привести к тяжелым осложнениям.По мере того, как мышцы становятся
слабее, вы можете часто падать и быть ограниченным в своей повседневной деятельности. Если мышцы
в
поражены пищеварительный тракт и грудная клетка, могут возникнуть проблемы с дыханием
(дыхательная недостаточность), недоедание и потеря веса. Полимиозит, который лечится
но
не может хорошо управляться может привести к тяжелой инвалидности. Это может привести к невозможности
глотать или дышать без посторонней помощи.
Если мышцы
в
поражены пищеварительный тракт и грудная клетка, могут возникнуть проблемы с дыханием
(дыхательная недостаточность), недоедание и потеря веса. Полимиозит, который лечится
но
не может хорошо управляться может привести к тяжелой инвалидности. Это может привести к невозможности
глотать или дышать без посторонней помощи.
Можно ли предотвратить полимиозит?
Неизвестно, как предотвратить полимиозит, поскольку точная причина неизвестна.В В некоторых случаях, когда виноваты лекарства, прекращение приема этих лекарств может предотвратить будущее эпизоды состояния. Не прекращайте принимать лекарства без вашего медицинского обслуживания одобрение провайдера.
Когда мне следует позвонить своему лечащему врачу?
Если
ваши симптомы ухудшаются или вы заметили новые симптомы, позвоните своему лечащему врачу. Если
у вас проблемы с дыханием или вы не можете нормально глотать, вам может понадобиться неотложная медицинская помощь
помощь.
Если
у вас проблемы с дыханием или вы не можете нормально глотать, вам может понадобиться неотложная медицинская помощь
помощь.
Ключевые моменты о полимиозит
- Полимиозит вызывает раздражение и воспаление мышц. Мышцы начинают становятся слабыми, что затрудняет выполнение даже простых движений.
- Заболевание может повлиять на глотание и дыхание.
- Хотя полимиозит нельзя вылечить, его симптомы можно контролировать.
Следующие шаги
Советы, которые помогут вам получить максимальную отдачу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите, чтобы произошло.
- Перед посещением запишите вопросы, на которые вы хотите получить ответы.

- Возьмите с собой кого-нибудь, кто поможет вам задавать вопросы и помнить, что говорит ваш врач ты.
- В посетите, запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш врач.
- Знать почему назначают новое лекарство или лечение и как оно вам поможет. Также знать каковы побочные эффекты.
- Спросите, можно ли вылечить ваше заболевание другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство или не пройдете тест или процедуру.
- Если у вас запланирована повторная встреча, запишите дату, время и цель этой встречи.
визит.

- Знайте, как вы можете связаться со своим поставщиком медицинских услуг, если у вас есть вопросы.
Медицинский обозреватель: Диана Горовиц, доктор медицины
Медицинский обозреватель: Рита Сазер RN
Медицинский обозреватель: Рэймонд Кент Терли BSN MSN RN
© 2000-2021 Компания StayWell, ООО.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям своего лечащего врача.
Не то, что вы ищете?10 возможных причин боли в руке
- Различные причины боли в руке
- Возможные причины боли в руке
- Что делать и когда обращаться к врачу?
- Забота о себе
Боль в руке может возникать по разным причинам: от легкого мышечного напряжения до таких заболеваний, как фибромиалгия или ревматоидный артрит.Боль также может принимать разные формы, от тупой до острой, внезапной.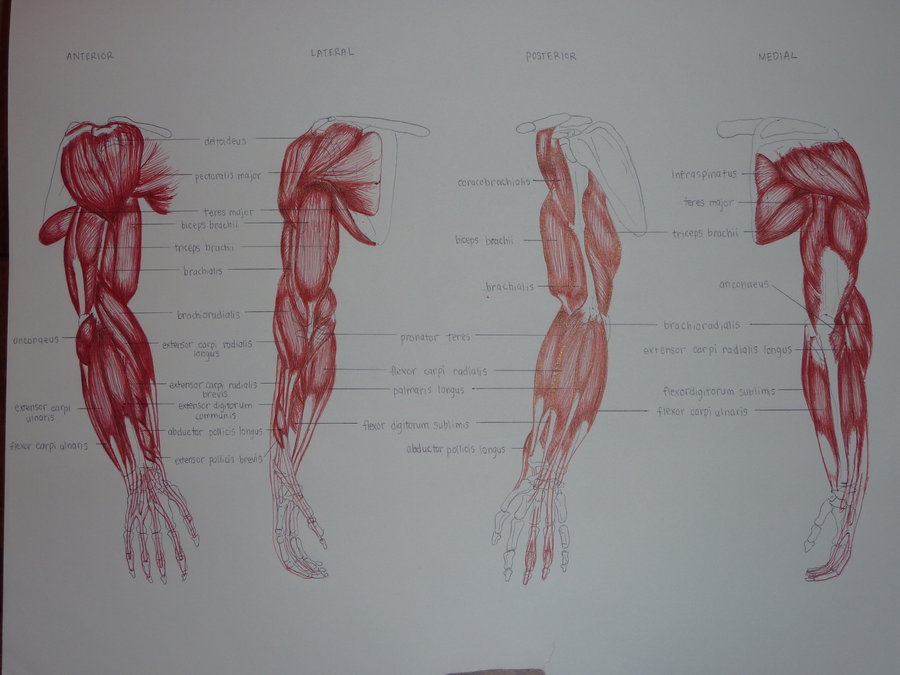 Существуют распространенные причины боли в руке, и изучение их может помочь вам решить, когда обратиться к врачу.
Существуют распространенные причины боли в руке, и изучение их может помочь вам решить, когда обратиться к врачу.
Во многих случаях рука может болеть
Существует так много причин, по которым боль или дискомфорт в руке могут ощущаться. Иногда боль описывается как скованность, легкий дискомфорт или тупая боль, в отличие от острой боли в определенной области. Боль может возникать в любом месте руки, от области плеча до пальцев.
Симптомы на руке могут сильно различаться и включают:
- Боль или дискомфорт в одном или обе ру руки
- набухание
- синяки
- онемение
- слабость
- жесткость
- Tingling Cheult ACHE
- Tingling
- Muscle Spasms
- сжигание боли
- боль при совершении определенных движений рук
- Острая боль
- Болезненность
Нет двух людей, которые одинаково испытывают одну и ту же боль в руке.Это иногда затрудняет определение причины, не обращаясь к врачу для постановки диагноза.
Возможные причины боли в руке
Боль в руке может указывать на легкое напряжение или серьезную травму или заболевание. Десять возможных причин боли в руке включают, но не ограничиваются:
- Сломанная кость – перелом кости руки или запястья; может быть слабость и боль в руке; боль обычно начинается быстро, ощущается резко и усиливается при движении руки
- Растяжение связок – растяжение или разрыв связок, соединяющих кости; возможны боль, кровоподтеки, припухлость и/или ограничение подвижности сустава; часто болит плечо из-за растяжения связок плеча
- Тендинит – сухожилие воспалено или раздражено; боль часто бывает тупой, усиливающейся при движении рукой или суставом; может быть отек и болезненность
- Артрит – ревматоидный артрит является воспалительным заболеванием, которое может поражать суставы, кровеносные сосуды, сердце и другие ткани; боль может возникать из-за опухших болезненных суставов и тугоподвижности суставов; может быть общее болезненное воспаление рук
- Сердечный приступ – боль начинается из-за уменьшения притока крови к сердцу, что снижает приток кислорода к тканям рук, плеч, шеи, челюсти или спины; рука тяжелеет, а в груди ощущается давление; боль в правой руке и кисти является обычным явлением, но боль может возникать в любой руке
- Бурсит – воспаляются заполненные жидкостью мешочки, называемые бурсами, которые служат подушками для костей, мышц и сухожилий вблизи суставов; симптомы включают боль в суставах, которая может быть острой или стреляющей; может сильнее болеть при движении в суставе
- Грыжа шейного диска – позвоночный диск в шейном отделе разрывается или разрывается, и часть мягких гелеобразных очагов вытекает наружу; если диск давит на корешок нерва, может быть покалывание, онемение или боль, которая распространяется вниз по руке
- Синдром запястного канала – происходит сдавление срединного нерва в запястье/кисти; покалывание и онемение или ощущение удара электрическим током могут распространяться вверх по руке от запястья
- Травма плечевого сплетения – плечевое сплетение представляет собой сеть нервов, передающих сигналы от спинного мозга к плечу, руке и кисти; нервы в плечевом сплетении сдавлены, растянуты или порваны; в зависимости от травмы может ощущаться стреляющее жжение в руке, слабость в руке, невозможность пошевелить рукой и/или сильная боль
- Фибромиалгия – распространенная мышечно-скелетная боль, которая может быть постоянной тупой болью или более сильными болевыми ощущениями
Это лишь некоторые из наиболее распространенных причин боли в руке. Есть еще много других причин, в том числе растяжение мышц, вывих локтя, повреждение вращательной манжеты плеча, защемление нерва и даже рак. Боль в верхней части руки может быть вызвана тендинитом вращательной манжеты плеча или разрывом.
Есть еще много других причин, в том числе растяжение мышц, вывих локтя, повреждение вращательной манжеты плеча, защемление нерва и даже рак. Боль в верхней части руки может быть вызвана тендинитом вращательной манжеты плеча или разрывом.
Что делать и когда обратиться к врачу?
Когда у вас болит рука, дальнейшие действия во многом зависят от скорости развития боли и наличия других симптомов. Например, во время сердечного приступа внезапно начинает болеть одна или обе руки из-за уменьшения притока крови к мышцам.
Во время сердечного приступа боль в руке сопровождается и другими симптомами. Они включают боль в груди, тошноту, одышку и давление в груди. В этой ситуации немедленно звоните 911.
Если боль в руке начинается сразу после травмы, вероятно, быстро появляются другие симптомы. Если кость была сломана, она может выпирать или приводить к явной деформации. Сломанная кость может привести к боли в руке, слабости, синякам и отекам. Важно немедленно обратиться к врачу, чтобы убедиться, что кость срослась и срослась должным образом.
Важно немедленно обратиться к врачу, чтобы убедиться, что кость срослась и срослась должным образом.
В некоторых случаях бывает труднее определить источник боли в руке, когда она иррадиирует (возникает из-за заболевания, не связанного с рукой) или заболевание, поражающее ткани. Если боль в руке сохраняется более двух недель без видимой причины или боль мешает вашей повседневной деятельности или работе, обратитесь к врачу для обследования.
Забота о себе
К счастью, во многих случаях боль в руке возникает из-за легких травм мышц, связок или сухожилий в результате чрезмерной нагрузки или перенапряжения.Если это не сердечный приступ или перелом кости, большинство людей в конечном итоге лечат себя в течение определенного периода времени.
Многие состояния, вызывающие боль в руке, такие как перенапряжение или тендинит, можно лечить, давая руке покой, прикладывая пакеты со льдом к воспаленной области, компрессируя или приподнимая руку, чтобы уменьшить отек.
Важно помнить, что постоянная боль в руке, которая не проходит при самолечении, должна быть оценена врачом. Лучше получить диагноз у врача, чем рисковать ухудшить состояние здоровья из-за отсутствия надлежащего лечения.
Специалист по обезболиванию в SAPNA Доктор Маджид Гаури имеет превосходную подготовку по выявлению причин боли в плече и руке и проводит лечение боли, чтобы облегчить жизнь пациентов.
Позвоните сегодня по телефону (703) 520-1031 для консультации с врачом.
травм рук | Michigan Medicine
У вас есть травма руки?
Сколько тебе лет?
Менее 5 лет
Менее 5 лет
5 лет и старше
5 лет и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
- Если вы трансгендер или небинарный человек, выберите пол, соответствующий частям тела (таким как яичники, яички, простата, грудь, пенис или влагалище), которые вы теперь имеете в той области, где у вас проявляются симптомы.

- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть некоторые органы обоих полов, вам может потребоваться пройти этот инструмент сортировки дважды (один раз как «мужской» и один раз как «женский»). Это позволит убедиться, что инструмент задает правильные вопросы для вас.
Прошло ли больше месяца с момента травмы руки?
Да
Травма руки более месяца назад
Нет
Травма руки более месяца назад
Были ли у Вас операции на руке в прошлом месяце?
Если причиной проблемы является гипсовая повязка, шина или бандаж, следуйте полученным инструкциям по их ослаблению.
Да
Операции на руке в прошлом месяце
Нет
Операции на руке в прошлом месяце
Были ли у Вас серьезные травмы в последние 2-3 часа?Да
Тяжелая травма в последние 2-3 часа
Нет
Тяжелая травма в последние 2-3 часа
У вас проблемы с движением руки?
Боль или отек могут ограничивать движения.
Ты вообще можешь двигать рукой?
Были ли у вас проблемы с движением руки в течение более 2 дней?
Да
Затрудненное движение рукой более 2 дней
Нет
Затрудненное движение рукой более 2 дней
Боль:
Ухудшилась?
Боль усиливается
Осталась примерно такой же (не лучше и не хуже)?
Боль не изменилась
Стало лучше?
Боль проходит
У вас болит рука?
Насколько сильна боль по шкале от 0 до 10, если 0 — отсутствие боли, а 10 — самая сильная боль, которую вы можете себе представить?8–10: Сильная боль
Сильная боль
5–7: Умеренная боль
Умеренная боль
1–4: Слабая боль
Слабая боль
Есть боль:
Боль усиливается
Осталась примерно такой же (не лучше и не хуже)?
Боль не изменилась
Стало лучше?
Боль проходит
Боль продолжается более 2 дней?
Да
Боль более 2 дней
Нет
Боль более 2 дней
Рука синяя, очень бледная или холодная и отличается от другой руки? Если рука находится в гипсовой повязке, шине или корсете, следуйте полученным инструкциям по ее ослаблению.
Да
Рука синего цвета, очень бледная или холодная и отличается от другой руки
Нет
Рука синего цвета, очень бледная или холодная и отличается от другой руки
Была ли рука искривлена или согнута из нормального положения, даже если он сейчас на месте?
Да
Рука находится или находилась в ненормальном положении
Нет
Рука находится или находилась в ненормальном положении
Есть ли опухоль или синяк?
Были ли у вас отеки или синяки в течение 30 минут после травмы?
Да
Отек или синяк в течение 30 минут после травмы
Нет
Отек или синяк в течение 30 минут после травмы
Отек длится более 2 дней?
Да
Отек более 2 дней
Нет
Отек более 2 дней
Есть ли у вас слабость, онемение или покалывание в руке или кисти, которые длятся более часа?
Слабость – это неспособность нормально использовать руку или кисть, как бы вы ни старались. Боль или отек могут мешать двигаться, но это не то же самое, что слабость.
Боль или отек могут мешать двигаться, но это не то же самое, что слабость.
Да
Онемение, слабость или покалывание в течение более 1 часа
Нет
Онемение, слабость или покалывание в течение более 1 часа
Подозреваете ли вы, что травма могла быть вызвана жестоким обращением?
Это стандартный вопрос, который мы задаем в определенных темах. Это может не относиться к вам. Но спрашивая об этом всех, мы помогаем людям получить помощь, в которой они нуждаются.
Да
Травма могла быть вызвана жестоким обращением
Нет
Травма могла быть вызвана жестоким обращением
Как вы думаете, проблема может быть вызвана лихорадкой?
Некоторые проблемы с костями и суставами могут вызвать лихорадку.
Есть ли красные полосы, отходящие от этой области, или гной, отделяющийся от нее?
Есть ли у вас диабет, ослабленная иммунная система, заболевание периферических артерий или какое-либо хирургическое оборудование в этой области? «Оборудование» включает такие вещи, как искусственные суставы, пластины или винты, катетеры и медицинские насосы.
Да
Диабет, иммунные проблемы, заболевание периферических артерий или хирургическое оборудование в пораженной области
Нет
Диабет, иммунные проблемы, заболевание периферических артерий или хирургическое оборудование в пораженной области
Были ли у вас симптомы в течение более чем неделю?
Да
Симптомы длящиеся более недели
Нет
Симптомы длящиеся более недели
Многие факторы могут повлиять на то, как ваш организм реагирует на симптом и какой уход вам может понадобиться.К ним относятся:
- Ваш возраст . Младенцы и пожилые люди, как правило, заболевают быстрее.
- Ваше общее состояние здоровья . Если у вас есть такие заболевания, как диабет, ВИЧ, рак или сердечно-сосудистые заболевания, возможно, вам придется уделять больше внимания определенным симптомам и как можно скорее обратиться за медицинской помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, растительные лекарственные средства или добавки, могут вызывать симптомы или усугублять их.

- Недавние события со здоровьем , такие как операция или травма. Подобные события могут вызвать симптомы впоследствии или сделать их более серьезными.
- Ваши привычки в отношении здоровья и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, сексуальный анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему в домашних условиях.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшаются или у вас есть какие-либо опасения (например, если симптомы не улучшаются, как вы ожидаете). Возможно, вам понадобится уход раньше.
Симптомы инфекции могут включать:
- Усиление боли, отек, повышение температуры или покраснение в области или вокруг нее.
- Красные полосы, ведущие из области.
- Выделение гноя из пораженной области.

- Лихорадка.
Боль у взрослых и детей старшего возраста
- Сильная боль (от 8 до 10) : Боль настолько сильная, что вы не можете выдержать ее более нескольких часов, не можете спать и не можете делать что-нибудь еще, кроме как сосредоточиться на боли.
- Умеренная боль (от 5 до 7) : Боль достаточно сильная, чтобы нарушить нормальную деятельность и сон, но вы можете терпеть ее в течение нескольких часов или дней. Умеренная также может означать боль, которая приходит и уходит, даже если она очень сильная.
- Легкая боль (от 1 до 4) : Вы замечаете боль, но она не настолько сильная, чтобы нарушить ваш сон или активность.
Когда область становится синей, очень бледной или холодной , это может означать, что произошло внезапное изменение кровоснабжения этой области.Это может быть серьезно.
Существуют и другие причины изменения цвета и температуры. Синяки часто выглядят синими. Конечность может стать синей или бледной, если вы оставите ее в одном положении слишком долго, но ее нормальный цвет вернется после того, как вы ее переместите. То, что вы ищете, — это изменение внешнего вида области (она становится синей или бледной) и ощущений (она становится холодной на ощупь), и это изменение не проходит.
То, что вы ищете, — это изменение внешнего вида области (она становится синей или бледной) и ощущений (она становится холодной на ощупь), и это изменение не проходит.
Серьезная травма — любое событие, которое может привести к очень серьезной травме, например:
- Падение с высоты более 10 футов (3.1 м) [более 5 футов (1,5 м) для детей до 2 лет и взрослых старше 65 лет].
- Автомобильная авария, в которой любое транспортное средство двигалось со скоростью более 20 миль (32 км) в час.
- Любое событие, вызывающее сильное кровотечение, которое вы не можете контролировать.
- Любое событие достаточно сильное, чтобы сильно сломать крупную кость (например, кость руки или ноги).
Боль у детей в возрасте до 3 лет
Трудно сказать, насколько сильную боль испытывает младенец. , не может устроиться поудобнее и постоянно плачет, что бы вы ни делали.Ребенок может брыкаться, сжимать кулаки или гримасничать.

Боль у детей в возрасте 3 лет и старше
- Сильная боль (от 8 до 10) : Боль настолько сильная, что ребенок не может выдержать ее более нескольких часов, не может спать и не делайте ничего другого, кроме как сосредоточиться на боли.Никто не может терпеть сильную боль более нескольких часов.
- Умеренная боль (от 5 до 7) : Боль достаточно сильная, чтобы нарушать нормальную деятельность и сон ребенка, но ребенок может терпеть ее в течение нескольких часов или дней.
- Легкая боль (от 1 до 4) : Ребенок замечает боль и может жаловаться на нее, но она не настолько сильна, чтобы нарушать его или ее сон или деятельность.
Шок — это опасное для жизни состояние, которое может быстро развиться после внезапного заболевания или травмы.
Взрослые и дети старшего возраста часто имеют несколько симптомов шока. К ним относятся:
К ним относятся:
- Потеря сознания.
- Чувство сильного головокружения или предобморочного состояния, как будто вы можете потерять сознание.
- Чувство сильной слабости или проблемы со стоянием.
- Потеря сознания или способность ясно мыслить. Вы можете быть сбиты с толку, беспокойны, напуганы или не можете отвечать на вопросы.
Шок — это опасное для жизни состояние, которое может возникнуть вскоре после внезапного заболевания или травмы.
Младенцы и маленькие дети часто имеют несколько симптомов шока. К ним относятся:
- Потеря сознания.
- Сильная сонливость или трудности с пробуждением.
- Не реагирует на прикосновения или разговор.
- Дыхание намного быстрее, чем обычно.
- Запутался. Ребенок может не знать, где он или она.
Определенные состояния здоровья и лекарства ослабляют способность иммунной системы бороться с инфекциями и болезнями.Некоторые примеры для взрослых:
- Такие заболевания, как диабет, рак, болезни сердца и ВИЧ/СПИД.

- Длительные проблемы с алкоголем и наркотиками.
- Стероидные препараты, которые можно использовать для лечения различных состояний.
- Химиотерапия и лучевая терапия рака.
- Другие лекарственные средства, применяемые для лечения аутоиммунных заболеваний.
- Лекарства, принимаемые после трансплантации органов.
- Отсутствие селезенки.
При сильном кровотечении может быть правдой любое из следующих утверждений:
- Из раны течет кровь.
- Кровотечение не останавливается и не замедляется при надавливании.
- Кровь быстро пропитывает повязку за повязкой.
При умеренном кровотечении может быть правдой любое из следующих утверждений:
- Кровотечение замедляется или останавливается при надавливании, но возобновляется, если вы снимаете давление.
- Кровь может просачиваться через несколько бинтов, но не быстро и не бесконтрольно.
При слабом кровотечении может быть верным любое из следующих утверждений:
- Кровотечение останавливается само по себе или при надавливании.

- Кровотечение останавливается или замедляется до выделения или струйки после 15 минут надавливания. Он может сочиться или капать в течение 45 минут.
Обратитесь за медицинской помощью сейчас
Судя по вашим ответам, вам может понадобиться медицинская помощь немедленно . Проблема может усугубиться без медицинской помощи.
- Позвоните своему врачу сейчас, чтобы обсудить симптомы и договориться о лечении.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, за исключением случаев, когда:
- Вы не можете безопасно путешествовать, управляя автомобилем самостоятельно или поручив вам поездку другого лица.
- Вы находитесь в районе, где интенсивное движение или другие проблемы могут замедлить ваше движение.
Звоните 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните в службу 911 или в другие экстренные службы по номеру .
Иногда люди не хотят звонить в службу 911. Они могут думать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь отвезти их. Или они могут быть обеспокоены стоимостью. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую вам помощь — это позвонить по номеру 911 для медицинской транспортировки в больницу.
Обратитесь за медицинской помощью сегодня
Судя по вашим ответам, вам может понадобиться медицинская помощь в ближайшее время . Проблема, вероятно, не улучшится без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и договориться о лечении.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за медицинской помощью сегодня.
- Если сейчас вечер, обратите внимание на симптомы и обратитесь за помощью утром.
- Если симптомы ухудшаются, скорее обратитесь за медицинской помощью.

Записаться на прием
Судя по вашим ответам, проблема может не решиться без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1–2 недели.
- При необходимости попробуйте домашнее лечение, пока вы ждете приема.
- Если симптомы ухудшаются или у вас есть какие-либо опасения, позвоните своему врачу. Возможно, вам понадобится уход раньше.
Позвоните по номеру 911 сейчас
Судя по вашим ответам, вам требуется неотложная помощь.
Позвоните в службу 911 или в другие экстренные службы по номеру .
Оказывайте постоянное давление на рану, пока не прибудет помощь.Держите область поднятой, если можете.
Иногда люди не хотят звонить в службу 911. Они могут думать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь отвезти их. Или они могут быть обеспокоены стоимостью. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую вам помощь — это позвонить по номеру 911 для медицинской транспортировки в больницу.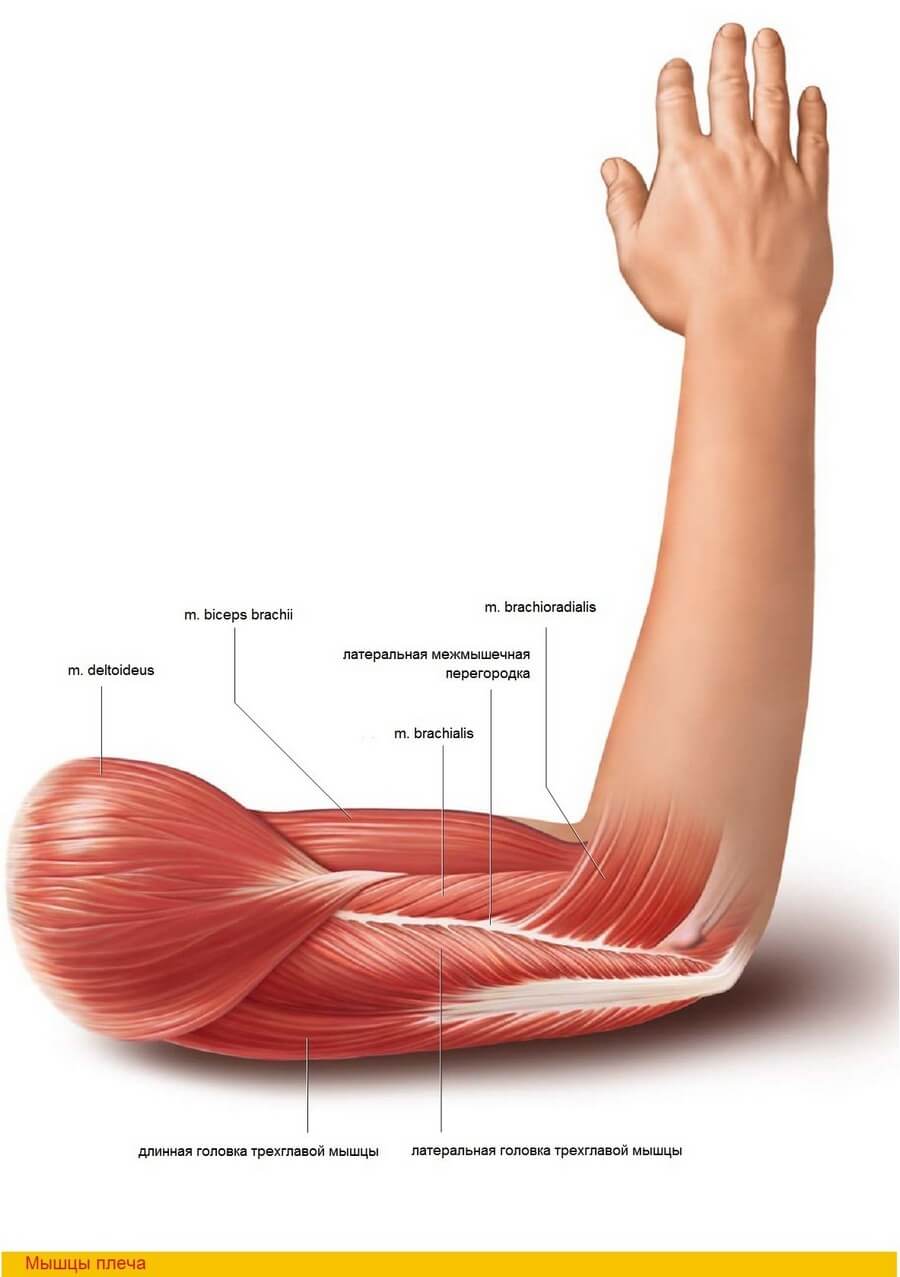
Послеоперационные проблемы
Проблемы с руками, не связанные с травмами
Боль в руке ночью: 7 причин, о которых вам нужно знать
Боль в руке ночью может быть мучительной.Боль может прервать ваш сон и ухудшить качество жизни. Раздражительность становится все более распространенным явлением. Каковы причины? Когда я должен беспокоиться об этом? Каковы варианты лечения боли в руке ночью? Давайте копать.
Что вызывает боль в руке ночью
Есть много причин ночных болей в руке. Наиболее распространенные причины:
Проблемы с шейным диском Шея состоит из 7 костных строительных блоков, пронумерованных от 1 до 7.Между костями зажат диск, выполняющий функцию важного амортизатора. Шейные диски подвержены травмам, дегенерации, повторяющимся движениям и хирургическим вмешательствам (1). Общие травмы диска включают выпячивание диска и грыжи. Поврежденный диск может сдавливать или раздражать один или несколько нервов, что приводит к боли в руке по ночам. Это может ощущаться как давление в мышцах, как от манжеты для измерения артериального давления. В качестве альтернативы может быть онемение, покалывание или электрические ощущения в руке.Боль в руке ночью является предупредительным сигналом, требующим вашего внимания.
Это может ощущаться как давление в мышцах, как от манжеты для измерения артериального давления. В качестве альтернативы может быть онемение, покалывание или электрические ощущения в руке.Боль в руке ночью является предупредительным сигналом, требующим вашего внимания.
Спинной мозг проходит по всей длине позвоночника. Спинномозговой канал представляет собой полый проход, образованный шейными костями и спинномозговой жидкостью. Спинной мозг проходит по длине позвоночника в позвоночном канале. Если канал сужается в какой-либо точке, спинной мозг и выходящие нервные корешки могут быть сдавлены. Сужение позвоночного канала называется стенозом. Это может быть вызвано травмой, нестабильностью, протрузией диска, разрастанием фасеточных суставов и утолщением связок позвоночника (2).Сдавление спинного мозга и нервных корешков может вызвать боль в руке.
Травма вращательной манжеты плеча Вращательная манжета представляет собой группу из 4 сухожилий, которые обеспечивают поддержку и стабильность плеча. Сухожилие представляет собой полосу соединительной ткани, которая соединяет мышцу с костью. К сухожилиям ротаторной манжеты относятся сухожилия надостной, подостной, подлопаточной и малой круглой мышц. Вращательная манжета подвержена повреждениям в результате травмы, чрезмерного использования, импинджмента и дегенерации (3).Факторы риска разрыва ротаторной манжеты включают преклонный возраст, женский пол, курение и плохую осанку (4). Повреждение ротаторной манжеты плеча может вызвать ночную боль в руке.
Сухожилие представляет собой полосу соединительной ткани, которая соединяет мышцу с костью. К сухожилиям ротаторной манжеты относятся сухожилия надостной, подостной, подлопаточной и малой круглой мышц. Вращательная манжета подвержена повреждениям в результате травмы, чрезмерного использования, импинджмента и дегенерации (3).Факторы риска разрыва ротаторной манжеты включают преклонный возраст, женский пол, курение и плохую осанку (4). Повреждение ротаторной манжеты плеча может вызвать ночную боль в руке.
Бурса представляет собой заполненный жидкостью мешок, который позволяет сухожилиям и мышцам плавно скользить по костным поверхностям. В плече и локте имеется множество бурс, которые могут воспаляться или раздражаться. Сон на боку может увеличить давление на сумки, что приводит к пульсирующей боли в руке по ночам.
Синдром грудного выхода (TOS) Синдром торакального выхода представляет собой группу заболеваний, связанных с компрессией и раздражением нервов, артерий и вен в нижней части шеи и грудной клетки. Боль является основным симптомом и может быть прерывистой или постоянной и различаться по степени тяжести и качеству. Боль может охватывать нижнюю часть шеи, ключицу, руку и кисть. Онемение в руке является распространенным явлением. Симптомы обычно ухудшаются при поднятии руки над головой.
Боль является основным симптомом и может быть прерывистой или постоянной и различаться по степени тяжести и качеству. Боль может охватывать нижнюю часть шеи, ключицу, руку и кисть. Онемение в руке является распространенным явлением. Симптомы обычно ухудшаются при поднятии руки над головой.
Отраженная боль — это боль, которая воспринимается или ощущается в области, отличной от места фактического повреждения ткани.Классический пример — сердечный приступ. Фактическое повреждение ткани происходит в сердечной мышце. Однако боль от сердечного приступа часто передается или ощущается в руке. Боль в руке в ночное время может быть референтной болью, и, если она постоянная, требует оценки.
Аутоиммунные заболевания Аутоиммунные заболевания — это когда ваша собственная иммунная система атакует сама себя. Общие примеры включают ревматоидный артрит и красную волчанку. Боль является распространенным явлением и может возникать ночью.
Когда следует беспокоиться о боли в руке ночью?
Если боль в руке нечастая и умеренная, это, скорее всего, является результатом гиперактивности и не требует беспокойства или обследования.Предупреждающие знаки, которые касаются, включают.
- Боль в руке, переходящая от периодической к постоянной
Ключевым моментом является выявление основной причины боли. Консервативное лечение в форме физиотерапии всегда является лучшей первой линией лечения, когда это возможно.
Повреждения шейного диска можно эффективно лечить с помощью PRP или стволовых клеток в зависимости от тяжести травмы. PRP богат факторами роста, которые могут увеличить кровоток в области повреждения ткани. Собственные стволовые клетки пациента являются мощными инструментами для ускорения заживления и организации заживления.
Цервикальный стеноз может возникать по разным причинам. Инъекции PRP под контролем рентгена могут уменьшить отек диска или фасеточных суставов и подтянуть ослабленные связки позвоночника, тем самым улучшая клинические симптомы.
 Чтобы узнать больше о спинальном стенозе, нажмите на видео ниже.
Чтобы узнать больше о спинальном стенозе, нажмите на видео ниже.Существуют различные типы разрывов сухожилий вращательной манжеты плеча. Тремя основными разрывами RC являются разрывы неполной толщины, разрывы полной толщины и разрывы полной толщины с ретракцией. PRP и собственные стволовые клетки пациента можно вводить непосредственно в слезу под ультразвуковым контролем MSK.
 Наш недавний среднесрочный анализ многолетних рандомизированных контролируемых ротаторных манжет плеча продемонстрировал впечатляющие результаты.Он продемонстрировал, что точная инъекция высоких доз стволовых клеток, полученных из костного мозга, в поврежденные сухожилия вращательной манжеты плеча помогла пациентам избежать хирургического вмешательства (5).
Наш недавний среднесрочный анализ многолетних рандомизированных контролируемых ротаторных манжет плеча продемонстрировал впечатляющие результаты.Он продемонстрировал, что точная инъекция высоких доз стволовых клеток, полученных из костного мозга, в поврежденные сухожилия вращательной манжеты плеча помогла пациентам избежать хирургического вмешательства (5).Обычным лечением бурсита является инъекция стероидов. Этого следует избегать, поскольку стероиды токсичны. Стероиды являются очень сильными противовоспалительными средствами, но они также токсичны для хрящей, сухожилий и связок (6). PRP является эффективной альтернативой инъекциям стероидов, так как способствует заживлению.
Синдром торакального выхода часто лечится хирургическим путем, который является очень инвазивным и дает плохие долгосрочные результаты.В клинике Centeno-Schultz мы изучаем многие причины компрессии нервов, вен и артерий и предлагаем наилучший регенеративный вариант. Вместо стероидов используются ортобиологические препараты.
 Ортобиологические препараты — это биологические вещества, естественным образом присутствующие в организме, которые используются для ускорения заживления повреждений мышц, сухожилий и костей. Они были рассмотрены в предыдущем блоге. Чтобы лучше понять ортобиологию, нажмите на видео ниже.
Ортобиологические препараты — это биологические вещества, естественным образом присутствующие в организме, которые используются для ускорения заживления повреждений мышц, сухожилий и костей. Они были рассмотрены в предыдущем блоге. Чтобы лучше понять ортобиологию, нажмите на видео ниже.Связанные : Онемение левой руки
В заключение
Боль в руке ночью может нарушить сон и самочувствие.
 Существует множество различных причин боли в руке. К наиболее распространенным относятся травмы шейного отдела позвоночника или ротаторной манжеты плеча, цервикальный стеноз, бурсит, выходной торакальный синдром, отраженная боль и аутоиммунные заболевания.
Существует множество различных причин боли в руке. К наиболее распространенным относятся травмы шейного отдела позвоночника или ротаторной манжеты плеча, цервикальный стеноз, бурсит, выходной торакальный синдром, отраженная боль и аутоиммунные заболевания.Боль в руке по ночам является предупредительным сигналом о том, что у вас возникла проблема, требующая внимания. Предупреждающие знаки, требующие оценки, включают:
- увеличение частоты или тяжести боли,
- снижение диапазона движений,
- онемение и покалывание,
- потеря мышечной силы и
- мышечная атрофия.
Лечение начинается с выявления основной причины боли в руке.
Врачи клиники Сентено-Шульц являются экспертами в лечении многих причин боли в руке. Хотя следует избегать стероидов, PRP и собственные стволовые клетки пациента являются эффективными вариантами лечения травм шейного диска, разрывов ротаторной манжеты плеча, легких и умеренных форм цервикального стеноза и бурсита.

Опять же, боль в руке — тревожный знак. Если не лечить, это может стать гораздо более серьезной проблемой, которая включает сокращение мышц, необратимое повреждение нервов, массивные разрывы ротаторной манжеты плеча и нарушение функции руки и кисти.
👉 Запишитесь на телемедицинскую консультацию консультируйтесь из дома , где сертифицированный врач рассмотрит вашу историю болезни, текущие снимки и лечение на сегодняшний день. Узнайте, что вызывает ночную боль в руке и лучший вариант регенеративного лечения. Пора прекратить бессонные ночи!
Каталожные номера1. Пэн Б., ДеПальма М.Дж. Дегенерация шейного диска и боль в шее. Джей Боль Рез. 2018;11:2853-2857. Опубликовано 14 ноября 2018 г.doi: 10.2147/JPR.S180018
2. Meyer F, Börm W, Thomé C. Дегенеративный стеноз шейного отдела позвоночника: современные стратегии диагностики и лечения. Dtsch Arztebl Int.
 2008;105(20):366-372. doi:10.3238/arztebl.2008.0366
2008;105(20):366-372. doi:10.3238/arztebl.2008.03663. Самбандам С.Н., Ханна В., Гул А., Мунасами В. Разрывы ротаторной манжеты плеча: подход, основанный на доказательствах. Мир J Ортоп. 2015;6(11):902-918. Опубликовано 18 декабря 2015 г. doi:10.5312/wjo.v6.i11.902
4.Ямамото А., Такагиши К., Кобаяши Т. и др. Влияние неправильной осанки на разрывы вращательной манжеты с симптомами и без них.J плечо локоть Surg. 2015;24(3):446-452. doi:10.1016/j.jse.2014.07.012
5. Centeno CJ, Fausel Z, Stemper I, Azuiike U, Dodson E. Рандомизированное контролируемое исследование лечения разрывов вращательной манжеты плеча концентратом костного мозга и продуктами тромбоцитов по сравнению с лечебной физкультурой: промежуточный анализ. Стволовые клетки Интернэшнл. 2020 янв; 2020 г. https://doi.org/10.1155/2020/5962354
6.Вернеке К., Браун Х.Дж., Драгу Д.Л. Влияние внутрисуставных кортикостероидов на суставной хрящ: систематический обзор.Ортоп Джей Спорт Мед. 2015;3(5):2325967115581163.
 Опубликовано 27 апреля 2015 г. doi: 10.1177/2325967115581163
Опубликовано 27 апреля 2015 г. doi: 10.1177/2325967115581163Боль в руке и ноге | Chiropractor
Хиропрактики часто обнаруживают, что при болях в руках часто упускают из виду повреждения мышц, суставов и связок шеи. Очень часто иррадиирующая боль от этих структур вызывает боль в руке. Здесь мы рассмотрим некоторые состояния, часто встречающиеся у хиропрактика, которые также напрямую связаны со структурами руки.
Тридцать костей, более сорока мышц и четырнадцать крупных нервов делают вашу руку более усердной, ловкой и гибкой, чем любой инструмент, которому может подражать человечество. Боль в руке является предупредительным сигналом, и ее нельзя игнорировать. Часто боль в руке вызвана травмой области боли, но это также может быть признаком более серьезной основной проблемы.
Позы, которые постоянно напрягают мышцы, могут привести к постепенному возникновению боли в запястье или предплечье, такой как синдром запястного канала или латеральный эпикондилит (теннисный локоть).

Артрит
Артрит — это попытка организма стабилизировать нестабильные суставы. Суставы могут стать нестабильными по многим причинам, от травмы до чрезмерной нагрузки. Если суставы остаются нестабильными, они начинают срастаться, мешая вам заниматься повседневными делами. Запястья и руки часто являются первыми местами приступов артрита.
Бесшумные травмы
Распространенные травмы, такие как переломы ладьевидной кости (перелом небольшой кости между большим пальцем и запястьем), разрывы связок и деформации суставов, часто вызывают немедленную боль и отек вокруг области травмы.Травмы такого рода требуют немедленной консультации со специалистом в области здравоохранения.
Постоянное чрезмерное использование
Ежедневное чрезмерное использование или микротравмы могут оставаться незамеченными. Если вы ходите в спортзал, играете с ракетками, пользуетесь компьютером, играете на музыкальных инструментах или даже достаточно пишете сообщения на мобильном телефоне, то чрезмерное использование является вероятной причиной боли.

Рука Боль из-за плохой осанки.
Одним из наиболее распространенных постуральных искажений является наклон вперед головы и плеч.Это изменение позы вызывает мышечное напряжение в плечах и шее, которым приходится справляться с весом головы (среднестатистическая голова весит столько же, сколько шар для боулинга!) это часто ухудшается в течение дня.
Боль в шее.
Когда боль в шее вызвана мышечным напряжением, у вас могут возникнуть боли и скованность, которые распространяются на плечо и предплечье. Стреляющая боль, которая распространяется вниз по руке в кисть и пальцы, может быть симптомом защемления нерва в шее.При защемлении нерва на шее может возникнуть онемение и слабость кистей или предплечий, а также боль.
Боль в сердце.
Проблемы с сердцем часто могут вызывать иррадиирующую боль в левой руке из-за общих нервных путей в спинном мозге. Информация о сердце может путаться в позвоночнике, что приводит к явной боли в руке.
 Боль в руке, сопровождаемая болью в груди или одышкой, может сигнализировать о сердечном приступе.
Боль в руке, сопровождаемая болью в груди или одышкой, может сигнализировать о сердечном приступе.Хиропрактика
Ваш мануальный терапевт осмотрит вас и проведет диагностические тесты, чтобы точно определить, что вызывает боль в руке.Как только проблема будет выявлена, начнется соответствующее лечение хиропрактикой. С помощью лечения и с некоторыми изменениями в вашем образе жизни ваш мануальный терапевт устранит причину вашей боли.
У меня болит рука после армрестлинга
Занятия армрестлингом могут привести к травмам руки, как при попытке поднять слишком большой вес в тренажерном зале. Мышцы, сухожилия и связки плеча, руки и локтя особенно подвержены риску травм. Обратитесь за медицинской помощью, если вы подозреваете серьезную травму.Ваш врач может сделать рентген, чтобы проверить наличие повреждений костей, или запросить магнитно-резонансную томографию, чтобы оценить степень повреждения.
Незначительные деформации и вывихи
Растяжения и вывихи — это легкие травмы, которые могут вызвать боль после занятий армрестлингом.
 Растяжения связаны с растяжением или разрывом мышечных волокон или сухожилий, а растяжения связаны с разрывом или растяжением связок. Травмы первой степени включают в себя наименьший разрыв или растяжение тканей, легкую боль, слегка теплую кожу и незначительное покраснение кожи или его отсутствие.Травмы второй степени включают разрыв тканей и сильную боль, особенно при растяжении или контакте с мышцей. Мышцы на руке могут казаться опухшими, теплыми или горячими на ощупь. Боль и другие симптомы этих травм могут длиться от 24 до 72 часов.
Растяжения связаны с растяжением или разрывом мышечных волокон или сухожилий, а растяжения связаны с разрывом или растяжением связок. Травмы первой степени включают в себя наименьший разрыв или растяжение тканей, легкую боль, слегка теплую кожу и незначительное покраснение кожи или его отсутствие.Травмы второй степени включают разрыв тканей и сильную боль, особенно при растяжении или контакте с мышцей. Мышцы на руке могут казаться опухшими, теплыми или горячими на ощупь. Боль и другие симптомы этих травм могут длиться от 24 до 72 часов.Тяжелые деформации и вывихи
Растяжения и растяжения третьей степени возникают при разрыве большей части мышечных волокон или большей части связочной ткани суставов. Эти тяжелые травмы вызывают немедленную и сильную боль. Вы также можете испытывать длительный нагрев кожи, покраснение и отек.Контур вашей мышцы может заметно измениться в результате серьезного повреждения тканей. Эти травмы могут полностью устранить или серьезно снизить функционирование мышц руки.

Лечение растяжений и вывихов
Лечение переутомления и вывихов сразу после занятий армрестлингом может предотвратить ухудшение травмы. Позвольте тканям руки начать заживление, не нагружая руку. Прикладывание льда на 15–30 минут каждые два часа может уменьшить боль, покраснение и отек.Надавливание на язычок эластичными бинтами в течение 30 минут может замедлить и внутреннее кровотечение, и отек. Поднятие руки на 6–12 дюймов над уровнем сердца уменьшает кровоток и любое внутреннее кровотечение. При тяжелых травмах может потребоваться иммобилизация с помощью корсета или шины. Ваш врач может предложить операцию в качестве крайней меры при особо тяжелых растяжениях и растяжениях.
Перелом кости
Перелом диафиза плечевой кости может быть наиболее распространенной травмой в армрестлинге, согласно статье, опубликованной в 2010 году исследователями из немецкой университетской больницы Бергманншайль.Переломы вызывают сильную боль в руке и немедленную потерю силы захвата.



 Для инсульта головного мозга больше характерно односторонне поражение (гемипарез). При спинальном инсульте слабость в ногах обычно двусторонняя (нижний парапарез).
Для инсульта головного мозга больше характерно односторонне поражение (гемипарез). При спинальном инсульте слабость в ногах обычно двусторонняя (нижний парапарез).
 инфекции.
инфекции. Становится тяжело ходить, носить тяжести, даже просто пакеты с продуктами, порой бывает тяжело просто писать ручкой или держать в руках чашку.
Становится тяжело ходить, носить тяжести, даже просто пакеты с продуктами, порой бывает тяжело просто писать ручкой или держать в руках чашку.
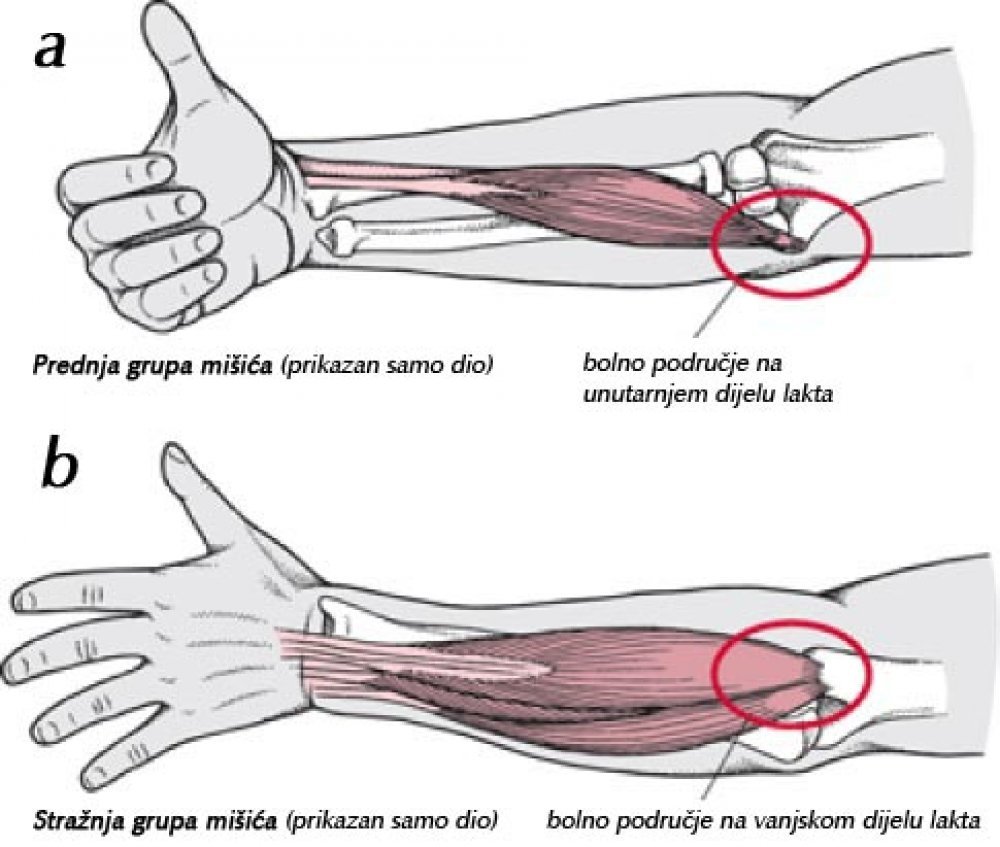
 Человек заметит быстрое начало сильной боли, покраснение и припухлость в одном суставе.
Человек заметит быстрое начало сильной боли, покраснение и припухлость в одном суставе. Это пробуждает тебя ото сна. Оценка боли 4–7 по шкале от 0 до 10.
Это пробуждает тебя ото сна. Оценка боли 4–7 по шкале от 0 до 10.  Мышечные боли могут возникать при простуде, гриппе и других вирусных заболеваниях. Напряжение мышц и чрезмерное их использование могут вызвать боль в руке. Часто боль в руке может быть вызвана артритом одного из суставов руки. Это также может быть вызвано защемлением нерва на шее или руке.
Мышечные боли могут возникать при простуде, гриппе и других вирусных заболеваниях. Напряжение мышц и чрезмерное их использование могут вызвать боль в руке. Часто боль в руке может быть вызвана артритом одного из суставов руки. Это также может быть вызвано защемлением нерва на шее или руке.


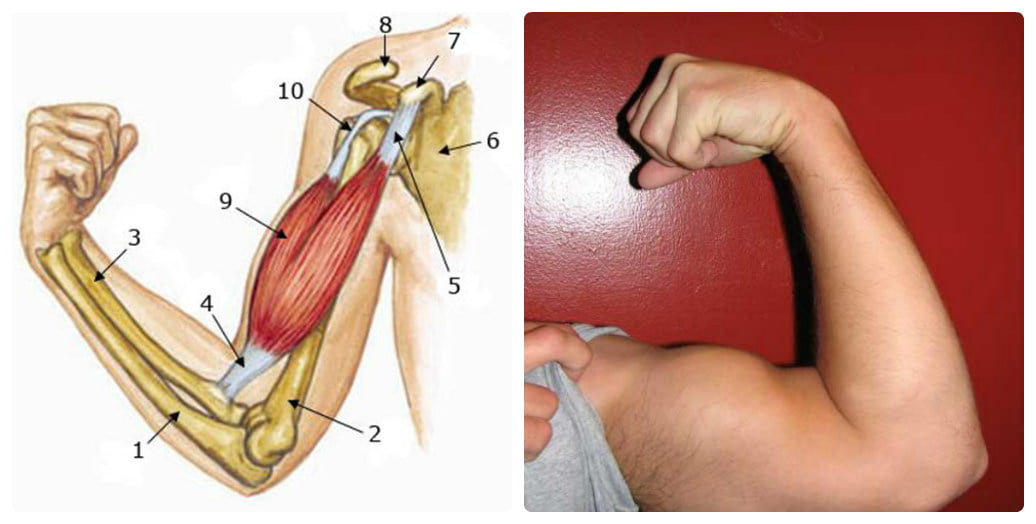

 Они могут помочь предотвратить сокращение мышц.
Они могут помочь предотвратить сокращение мышц.






 Чтобы узнать больше о спинальном стенозе, нажмите на видео ниже.
Чтобы узнать больше о спинальном стенозе, нажмите на видео ниже. Наш недавний среднесрочный анализ многолетних рандомизированных контролируемых ротаторных манжет плеча продемонстрировал впечатляющие результаты.Он продемонстрировал, что точная инъекция высоких доз стволовых клеток, полученных из костного мозга, в поврежденные сухожилия вращательной манжеты плеча помогла пациентам избежать хирургического вмешательства (5).
Наш недавний среднесрочный анализ многолетних рандомизированных контролируемых ротаторных манжет плеча продемонстрировал впечатляющие результаты.Он продемонстрировал, что точная инъекция высоких доз стволовых клеток, полученных из костного мозга, в поврежденные сухожилия вращательной манжеты плеча помогла пациентам избежать хирургического вмешательства (5). Ортобиологические препараты — это биологические вещества, естественным образом присутствующие в организме, которые используются для ускорения заживления повреждений мышц, сухожилий и костей. Они были рассмотрены в предыдущем блоге. Чтобы лучше понять ортобиологию, нажмите на видео ниже.
Ортобиологические препараты — это биологические вещества, естественным образом присутствующие в организме, которые используются для ускорения заживления повреждений мышц, сухожилий и костей. Они были рассмотрены в предыдущем блоге. Чтобы лучше понять ортобиологию, нажмите на видео ниже. Существует множество различных причин боли в руке. К наиболее распространенным относятся травмы шейного отдела позвоночника или ротаторной манжеты плеча, цервикальный стеноз, бурсит, выходной торакальный синдром, отраженная боль и аутоиммунные заболевания.
Существует множество различных причин боли в руке. К наиболее распространенным относятся травмы шейного отдела позвоночника или ротаторной манжеты плеча, цервикальный стеноз, бурсит, выходной торакальный синдром, отраженная боль и аутоиммунные заболевания.
 2008;105(20):366-372. doi:10.3238/arztebl.2008.0366
2008;105(20):366-372. doi:10.3238/arztebl.2008.0366 Опубликовано 27 апреля 2015 г. doi: 10.1177/2325967115581163
Опубликовано 27 апреля 2015 г. doi: 10.1177/2325967115581163
:max_bytes(150000):strip_icc()/elbow-bone-fracture-531086993-239488ad1c934301bf9bf1cb9ef0d263.jpg)
 Боль в руке, сопровождаемая болью в груди или одышкой, может сигнализировать о сердечном приступе.
Боль в руке, сопровождаемая болью в груди или одышкой, может сигнализировать о сердечном приступе. Растяжения связаны с растяжением или разрывом мышечных волокон или сухожилий, а растяжения связаны с разрывом или растяжением связок. Травмы первой степени включают в себя наименьший разрыв или растяжение тканей, легкую боль, слегка теплую кожу и незначительное покраснение кожи или его отсутствие.Травмы второй степени включают разрыв тканей и сильную боль, особенно при растяжении или контакте с мышцей. Мышцы на руке могут казаться опухшими, теплыми или горячими на ощупь. Боль и другие симптомы этих травм могут длиться от 24 до 72 часов.
Растяжения связаны с растяжением или разрывом мышечных волокон или сухожилий, а растяжения связаны с разрывом или растяжением связок. Травмы первой степени включают в себя наименьший разрыв или растяжение тканей, легкую боль, слегка теплую кожу и незначительное покраснение кожи или его отсутствие.Травмы второй степени включают разрыв тканей и сильную боль, особенно при растяжении или контакте с мышцей. Мышцы на руке могут казаться опухшими, теплыми или горячими на ощупь. Боль и другие симптомы этих травм могут длиться от 24 до 72 часов.
