Курение влияет на рост: Центр медицинской профилактики — ВЛИЯЕТ ЛИ КУРЕНИЕ НА РОСТ МЫШЦ
Центр медицинской профилактики — ВЛИЯЕТ ЛИ КУРЕНИЕ НА РОСТ МЫШЦ
Наверняка, каждому человеку известно, что курение оказывает пагубное влияние на весь организм, а если быть точнее, вещества, которые вдыхает человек, делая затяжку, воздействуют на все его органы. Несмотря на эти факты, а также различную пропаганду в средствах массовой информации, среди людей, занимающихся спортом, есть те, кто до сих пор не смог отказаться от губительной привычки. Кроме того, многие молодые люди начинают заниматься спортом, чтобы увеличить объем мышц и сделать красивую фигуру, при этом они продолжают курить. Насколько это совместимо, разберемся ниже.
Во-первых, стоит начать с того, что процесс курения ухудшает обмен кислорода в организме, а это непосредственно влияет на занятия спортом. Так, угарный газ при попадании в кровь нарушает функцию эритроцитов транспортировать кислород, из-за чего фактически наступает кислородное голодание. Причем оно наступает не только у мышц, но и у всего организма.
Во-вторых, сердце курящего человека работает примерно на 30% быстрее, что способствует созданию дополнительной нагрузки при занятиях спортом, из-за чего происходит повышение утомляемости и, как следствие, уменьшение силовых показателей.
В-третьих, курение существенно уменьшает выработку тестостерона – одного из наиболее важных гормонов для спортсмена (именно он напрямую способствует росту мышц, а точнее, делает их рельеф наиболее выраженным). Происходит это потому, что при продолжительном курении вредные вещества, попадающие в наш организм, препятствуют выработке гонадотропина (этот гормон участвует в синтезе тестостерона). Также, замедляется обмен веществ, что приводит к уменьшению выработки многих необходимых для человека ферментов, гормонов и других, необходимых для нормальной жизнедеятельности, а так же для роста мышц, веществ, в число которых входит и вышеупомянутый тестостерон.
В-четвертых, из-за курения повышается выработка миостатина, вещества, которое приостанавливает бесконтрольный рост мышц, а, следовательно, из-за его повышенного содержания мышцы растут еще медленнее или не растут вообще.
В-пятых, курение ухудшает процесс метаболизма и повышает активность веществ, способствующих преждевременному старению, а именно возрастной потере мышечной массы – саркопении.
Прочитав вышеперечисленные факты, можно точно сказать, что курение и спорт несовместимы.
Ведь спортсмены так же подвержены риску заболеть бронхитом, астмой и даже раком – вот короткий, но довольно страшный список болезней курильщиков. Важно понять, что спорт не уменьшает вредного воздействия сигарет на организм. Однако, благодаря спорту, вы сможете быстрее справиться со своей зависимостью.
www.takzdorovo
Ученые указали на рост популярности вейпов среди подростков — Общество
ТАСС, 20 декабря. Число подростков, пробовавших электронные сигареты еще до того, как им исполнилось 14 лет, утроилось за последние пять лет.
«Я уверена в том, что никто никогда не ожидал бы столь больших изменений в частоте употребления других источников никотина, таких как сигары или жевательный табак. Популярность вейпов резко выросла за последние пять лет и, что важно, дети начинают пробовать их очень рано. Больше половины подростков, курящих в 16-17 лет, познакомились с вейпами еще до того, как им исполнилось 14 лет», — отметила нарколог из Мичиганского университета в Энн-Арбор Ребекка Эванс-Полс.
В последние три года благодаря резкому распространению вейпов среди курильщиков медики и биологи начали активно интересоваться тем, обладают ли электронные сигареты плюсами, которые им приписывают их создатели. Вдобавок они начали сравнивать их негативные качества со свойствами обычных сигарет и изучать уникальные негативные характеристики, несвойственные для классических табачных изделий.
Особенно большие опасения, как отмечает Эванс-Полс, у медиков и специалистов по общественному здоровью вызывает то, что вейпы стали особенно популярны среди подростков благодаря их почти неограниченной доступности, вкусовым добавкам и яркой рекламе. Кроме того, два года назад канадские наркологи обнаружили, что никотиновые испарители не предотвращают, а способствуют распространению классического курения среди несовершеннолетних.
Никотин и подростки
Руководствуясь этой идеей, Эванс-Полс и ее коллеги впервые изучили то, насколько сильно изменилась популярность электронных сигарет среди детей и подростков, чей возраст еще не достиг 14 лет. Для этого наркологи проанализировали данные, собранные национальными здравоохранительными службами США в рамках проекта National Youth Tobacco Survey (NYTS).
В этом исследовании участвуют сотни тысяч подростков и детей в возрасте от 9 до 19 лет, согласившихся анонимно рассказать врачам о том, когда они начали курить, как часто они это делают и какие марки сигарет, вейпов или других источников никотина они предпочитают.
Эванс-Полс и ее команда проанализировали последний набор данных, собранных в рамках NYTS, и отобрали из них анкеты тех 16-17-летних подростков, которые начали курить за несколько лет до проведения опроса. Эти данные они сопоставили с аналогичной информацией за 2014 год.
Оказалось, что сейчас примерно каждый третий курящий подросток, 28% из них, познакомился с никотиновыми испарителями еще до того, как ему или ей исполнилось 14 лет. Пять лет назад этот показатель был втрое ниже — он не превышал 9%. При этом доля подростков, начавших курить в самом раннем возрасте, почти не изменилась или даже несколько снизилась за это же время.
Как отмечает Эванс-Полс, ученые пока не могут назвать точную причину появления этих различий, однако, по ее мнению, они связаны с расхожими представлениями о том, что электронные сигареты не вызывают зависимости и что они менее опасны для здоровья, чем обычные табачные изделия.
Курение влияет на рост и развитие? | Поговорим о…
Здравствуй, дорогой читатель!
Многие люди убеждены в том, что если курить в детском и юношеском возрасте, рост замедлится. Особенно часто слышал эту мысль от самих детей, которым родители говорят: «Ты не вырастешь, если будешь курить!». Так ли это на самом деле?
Нашему организму для нормального роста нужно полноценное питание с достаточным количеством питательных веществ: белков, жиров, углеводов, витаминов и минеральных солей.
В детском возрасте длинна тела во многом зависит от роста костной ткани, для которой важно поступление в организм солей кальция. Ведь кости наши состоят из этих солей. А вот поступление никотина из сигарет негативно воздействует на процессы пищеварения, способствуя недостаточному поступлению питательных веществ в организм подростка. Кроме того, помимо дефицита питательных веществ, снижается поступление витаминов и минералов, в их числе тот самый кальций. В результате и процесс роста тела человека замедляется.
В результате и процесс роста тела человека замедляется.
Более того, многие витамины в организме взаимосвязаны. В частности нас будет интересовать витамин Д. Ведь он нужен для хорошего усвоения кальция. Если витамина Д мало, плохо усваивается и кальций, а это приводит не только к остановке построения костной ткани, но и её разрушению — остеопорозу.
Кроме того, процесс роста тканей организма нуждается в постоянном и хорошем снабжении кислородом, который доставляется с кровью по кровеносным сосудам. Но никотин способствуют сужению артерий, вен и капилляров. Из- за сосудистого спазма снижается количество кислорода, необходимое для нормального развития организма. В условиях дефицита кислорода процессы роста и развития протекают очень слабо.
Под удар попадает и головной мозг, который перестает вырабатывать соматотропин (гормон роста), что гарантированно приводит к замедлению роста.
Таким образом, курение действительно влияет на рост и развитие организма, воздействуя практически на все звенья этих механизмов. Поэтому курить не следует ни в детском возрасте, ни во взрослом. У взрослых вообще происходит истощение организма и разрушение сформированных тканей. Так что рекомендую как можно скорее отказаться от этой пагубной привычки.
Поэтому курить не следует ни в детском возрасте, ни во взрослом. У взрослых вообще происходит истощение организма и разрушение сформированных тканей. Так что рекомендую как можно скорее отказаться от этой пагубной привычки.
Как это легко сделать Вы можете прочитать в этой статье.
Надеюсь, статья была интересна и полезна. Пожалуйста, оцените статью и подпишитесь на канал, дальше будет интереснее!
Любые вопросы Вы можете задать в группе ВК.
Желаю всем крепкого здоровья, хорошего роста и развития!
Вам может быть интересно так же:
• Легкий способ бросить курить.
Новая статья: Почему утром не хочется есть, а вечером хочется ЖРАТЬ?
Серия различных мифов, которые мы считали правдой:
• Миф: алкоголь снижает холестерин.
• Миф: если бросить курить — наберешь вес.
• Миф: сигарета снимает стресс и позволяет расслабиться.
• Миф о пользе красного вина.
• Миф: алкоголь снимает стресс и позволяет расслабиться.
Цикл статей на тему сексуального здоровья:
• Как безопасно заниматься сексом?
• Сколько должен длиться секс?
• Как часто рекомендуется заниматься сексом?
• Польза нетрадиционного секса.(нет)
• Зачем нам нужен секс?
• ВОТ ЭТО ДА! У женщин тестостерона больше, чем эстрогена!
Полный список статей здесь.
(с) Поговорим о…
Мифы о курении — СПб ГБУЗ ‘Городская поликлиника №76’
8 самых распространенных мифов о курении:Миф первый: «Сигарета помогает расслабиться».
О влиянии никотина на стресс говорят уже давно. В основном, говорят курящие люди, которые «успокаиваются», закурив.
На самом деле, сигареты не помогают расслабиться, а курильщиков успокаивает ритуал – достал сигарету, прикурил, затянулся, выдохнул. Никотин – самое вредное вещество из 4000 веществ, содержащихся в дыме.
Он не обладает успокаивающим действием, иначе он бы давно применялся в медицине как дешевое средство от стресса. Зато курильщики в среднем живут на 10–16 лет меньше некурящих.
Иногда люди жалуются, что начали набирать вес, отказавшись от сигарет. Отсюда и неверный вывод о связи табакокурения и похудения.
Как бросить курить
Любой способен отказаться от курения. Как? Соблюдая несколько правил.
Дело вовсе не в сигаретах, а в том, что люди начинают «заедать» стресс, возникающий при отказе от курения, и едят от нечего делать в ситуациях, когда раньше закуривали.
 В том, что отказаться от табака сложно, нет ничего удивительного – табачная зависимость по силе не уступает героиновой. Также курение может вызвать сбои в работе эндокринной системы организма и привести к некоторой потере веса. Это не то похудение, к которому стоит стремиться. Сбои на гормональном уровне это слишком высокая цена за несколько килограммов.
В том, что отказаться от табака сложно, нет ничего удивительного – табачная зависимость по силе не уступает героиновой. Также курение может вызвать сбои в работе эндокринной системы организма и привести к некоторой потере веса. Это не то похудение, к которому стоит стремиться. Сбои на гормональном уровне это слишком высокая цена за несколько килограммов.Часто приходится слышать от курящих беременных, что врач велел им бросить курить в первом триместре. Если это не удалось, то нужно продолжать курить – потому что «ребеночек внутри уже привык», а также «беременным нельзя переживать, лучше курить и быть спокойной, чем бросить и нервничать».
Эти рекомендации вредны и ни на чем не основаны, ведь вред курения во время беременности просто огромен. Доказано, что курение будущей матери приводит к преждевременным родам, выкидышам, рождению детей с недостаточным весом и различными пороками развития, увеличивает риск внезапной младенческой смерти у детей первого года жизни.

Мнение о том, что заядлым курильщикам нельзя полностью бросать курить, даже если они заболели из-за этой привычки, ошибочно.
Избавление от табачной зависимости всегда оказывает благотворное влияние на организм и существенно снижает нагрузку на сердце и легкие. Известно, что никотин начинает выводиться из организма уже через два часа после отказа от табака, через 12 часов уровень окиси углерода в крови нормализуется, и человек перестает ощущать нехватку воздуха. Уже через два дня вкус и обоняние станут острее, а через 12 недель человеку будет заметно легче ходить и бегать из-за улучшений в системе кровообращения.
 До 9 месяцев нужно на то, чтобы исчезли проблемы с дыханием: кашель и одышка. В течение 5 лет риск инфаркта миокарда снизится примерно вдвое. Именно поэтому стоит отказаться от сигарет, даже если человек уже пострадал от связанных с курением заболеваний. «Организм уже привык к никотину и должен его получать» – самоубийственная тактика.
До 9 месяцев нужно на то, чтобы исчезли проблемы с дыханием: кашель и одышка. В течение 5 лет риск инфаркта миокарда снизится примерно вдвое. Именно поэтому стоит отказаться от сигарет, даже если человек уже пострадал от связанных с курением заболеваний. «Организм уже привык к никотину и должен его получать» – самоубийственная тактика.Миф пятый: «Легкие сигареты менее вредные».
«Легкие», ментоловые и с «пониженным содержанием смол» сигареты также вредны для здоровья, как и обычные.
Ощущение их меньшей «вредности» искусно сформировано табачной рекламой. Даже в «легких» сигаретах содержится достаточно никотина для формирования сильной зависимости. К тому же, перейдя на «легкие» сорта, курильщики склонны увеличивать количество выкуриваемых сигарет, сильнее и чаще затягиваться, увеличивая дозу полученного никотина и смол.
Сигареты с ментолом, представляемые более изысканными, женскими, освежающе ароматными, формируют табачную зависимость даже быстрее обычных.
 Высокотехнологичные фильтры сигарет, хотя и кажутся надежной защитой, на самом деле являются еще одной уловкой производителей – курильщик и окружающие все равно получают солидную дозу вредных веществ, никотина и дыма.
Высокотехнологичные фильтры сигарет, хотя и кажутся надежной защитой, на самом деле являются еще одной уловкой производителей – курильщик и окружающие все равно получают солидную дозу вредных веществ, никотина и дыма.Миф шестой: «Существуют безопасные способы курения».
Набирающий популярность кальян многие считают безобидной альтернативой сигаретам, считая прошедший «очистку» жидкостью дым безвредным.
Это неправда. Кальян не менее опасен, чем традиционные способы употребления табака. А если учесть длительность одного сеанса курения кальяна, разовая доза вредных веществ, полученных каждым курильщиком, весьма велика. К тому же, став завсегдатаем общественных кальянных, можно в нагрузку к обычным проблемам, связанным с курением, получить еще и туберкулез.
Электронную сигарету позиционируют как инновационный и безопасный метод бездымного курения. Однако по результатам недавних исследований, можно утверждать, что это устройство также не щадит организм курильщика.

Миф седьмой: «Курение – личный выбор».
Табачные компании часто представляют курение как свободный выбор взрослых людей.
Это лукавый аргумент – в России не курят две трети населения, в том числе дети и беременные женщины. И право курильщика на сигаретный дым заканчивается там, где начинается право остальных на чистый воздух.
Также по данным исследований, большинство курильщиков начинают употреблять табак в возрасте 13–14 лет, когда не может быть и речи о свободном ВЗРОСЛОМ выборе.
Миф восьмой: «Вред пассивного курения не доказан».
Производители табака часто подвергают сомнению вред от вторичного дыма.
Не существует безопасного уровня воздействия табачного дыма. Вторичный табачный дым содержит около 4000 химических веществ, в том числе около 70 канцерогенов. Доказано, что именно пассивное курение – причина большинства случаев рака легких и заболеваний сердечнососудистой системы у некурящих.
Практически половина всех детей в мире – вынужденные пассивные курильщики.
 Около 50 миллионов беременных женщин по всему миру ежегодно становятся пассивными курильщицами, подвергая воздействию табачного дыма своих будущих детей.
Около 50 миллионов беременных женщин по всему миру ежегодно становятся пассивными курильщицами, подвергая воздействию табачного дыма своих будущих детей.О вреде курения для школьников и подростков
Особенный вред курения для детей и подростков обусловлен физиологией еще незрелого организма. Человек растет и развивается довольно долго, иногда до 23 лет. Чтобы организм нормально сформировался, все эти годы к его клеткам должно поступать нужное количество кислородаи питательных веществ. Но ни в коем случае не токсинов — в том числе и из табачного дыма.
Итак, то, чего вы так опасались, случилось. Ваш ребенок признался, что он курит. И это не единственная сигарета за углом школы, а уже сформировавшаяся привычка. Сами подростки должны понимать ответственность перед собой и дать собственному организму вырасти».
Тяжелое дыхание
Например,формирование легких у ребенка анатомически завершается только к 12 годам. А физиологически и того позже — к 18, а у некоторых до 21 года. Да и все остальные органы начинают работать во «взрослом» режиме только после достижения человеком совершеннолетия.
А физиологически и того позже — к 18, а у некоторых до 21 года. Да и все остальные органы начинают работать во «взрослом» режиме только после достижения человеком совершеннолетия.
При курении в кровь ребенка поступает большое количество угарного газа, который вступает в контакт с гемоглобином. Основная задача гемоглобина заключается в транспортировке кислорода к клеткам тканей. Угарный газ проще присоединяется к гемоглобину, замещая кислород. При достаточной концентрации способен привести к смерти из-за кислородного голодания организма. Из-за чего у всех органов и тканей наступает«удушье» — недостаток кислорода. На этапе роста организма это становится большой опасностью.
Очень тяжело курение сказывается на сердечно-сосудистой и дыхательной системах подростка. Если ребенок закурил в младших классах школы, тоуже к 12–13 годаму него могут появиться одышка и нарушение сердечного ритма. Даже при стаже курения в полтора года, по наблюдениям ученых, у подростков нарушаются механизмы регуляции дыхания.
Именно у малолетних курильщиков врачи отмечаютпостоянное ухудшение самочувствия: кашель, одышку, слабость. Не редки среди таких детей частые простуды и ОРЗ, расстройства работы желудочно-кишечного тракта. Среди курящих часто встречаются подростки с периодически обостряющимся хроническим бронхитом.
Опять двойка
Не менее сильно никотин и другие токсичные вещества табачного дыма сказываютсяна мозгеребенка. Чем младше курящие подростки, тем сильнее под действием никотина нарушается кровоснабжение мозга и, как следствие, его функции.
Специалисты выяснили, что у курящих школьников ухудшаются внимание, объем кратковременной памяти, способности к логике и координация движений. Курящие подростки чаще переутомляются, хуже переносят обычные нагрузки в школе. Кстати, наибольшее количество двоечников ученые обнаруживали именно среди юных курильщиков.
Раннее увлечение табаком может привести к тому, что человеку будет очень трудно отказаться от своей вредной привычки, став взрослым. «Никотиновая зависимость у ребенка формируется очень быстро. Ведь нервная система в таком возрасте ещеочень незрелая, и воздействие на нее любого психоактивного вещества, к которым относится и табак, будет вызывать более сильный эффект, чем у взрослого организма».
«Никотиновая зависимость у ребенка формируется очень быстро. Ведь нервная система в таком возрасте ещеочень незрелая, и воздействие на нее любого психоактивного вещества, к которым относится и табак, будет вызывать более сильный эффект, чем у взрослого организма».
Только для девочек
Взрослые женщины имели бы более здоровые зубы, если бы в молодости не курили. Согласно результатам исследований лишь 26% некурящих женщин после 50 лет нуждаются в протезировании зубов. А у курящих такую потребность испытывают 48%.
•Французские ученые установили, что на внешности женщины курение сказывается отрицательнее, чем на внешности мужчины. У представительниц прекрасного пола кожа на лице быстрее стареет и теряет эластичность. В дыму каждой сигареты есть ацетон, мышьяк, аммиак, свинец и ртуть.
Каково их выносить коже?
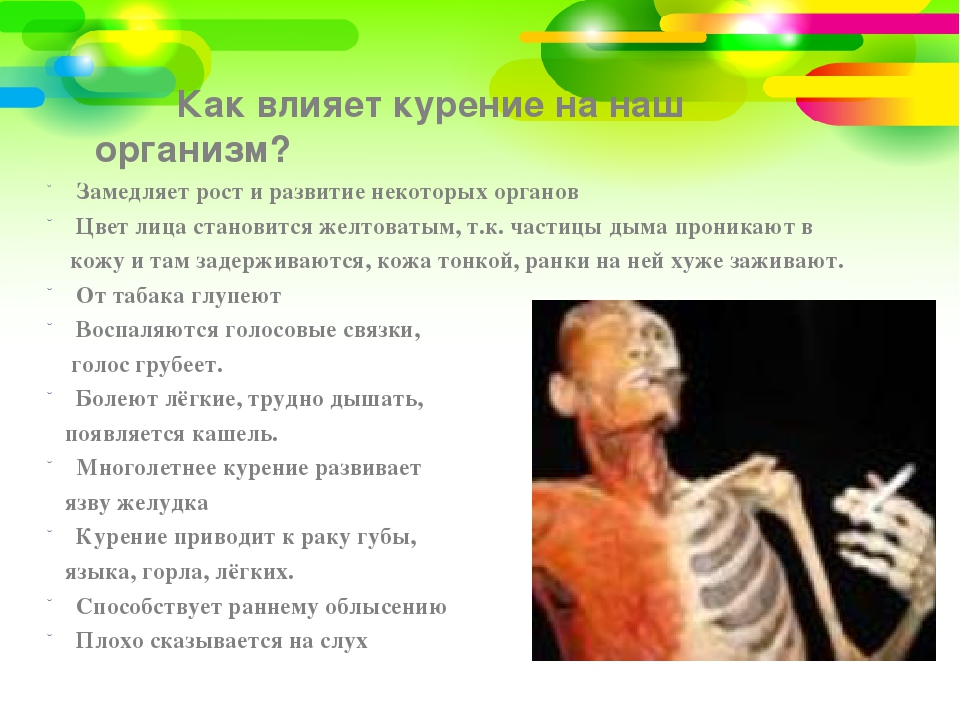
•Сначала появляется серый цвет лица, потом преждевременные морщины, кожа становится более тонкой, ранки на ней хуже заживают.
•У курящих женщин чаще, чем у некурящих, рождаются дети с пороком сердца и дефектами носоглотки, с паховой грыжей или косоглазием.
Только для мальчиков
Курение замедляет рост. Мальчик. который рано начал курить, рискует остаться низеньким.
•Курящий подросток вряд ли сможет стать сильным, быстро бегать и танцевать до упаду. Оксид углерода в 200 раз лучше присоединяется к гемоглобину крови, чем кислород. И тогда кровь несет в клетки организма не животворящий кислород, а угарный газ. Но клеткам-то нужен кислород! Не могут они без него ни расти, ни питаться. ни размножаться.
•Химические вещества, содержащиеся в табачном дыме, способствуют преждевременному облысению.
•Шансов стать импотентом у курильщиков в 2 раза больше, чем у некурящего мужчины, потому что при курении сужаются кровеносные сосуды в половых органах. А еще курение повреждает мужскую сперму, чем раньше молодой человек начнет курить, тем труднее ему будет впоследствии стать отцом.
Подумать о будущем?
Под действием продуктов сгорания табака у подростка нарушается еще не успевший толком сформироватьсягормональный статус. Никотин влияет практически на все железы внутренней секреции, в том числе и на половые железы у мальчиков и девочек. А это грозит недоразвитием всего организма, появлением лишнего веса и нарушением репродуктивных возможностей человека в будущем.
Например, у курящих школьниц вероятностьболезненных менструацийувеличивается примерно в полтора раза по сравнению с девочками, не прикасавшихся к табаку.
Если первая затяжка сделана еще в детском возрасте, к тридцати годам человек может статьпрактически инвалидом: с хронической обструктивной болезнью легких, больным сердцем и избыточным весом. О вреде курения для школьников и подростков говорит и то, что состояние его здоровья в таком случае будет намного хуже, чем в 50 лет у того, кто закурил гораздо позже совершеннолетия.
Консультативную помощь оказывают психологи и врачи. Психологи помогают подготовиться ко дню отказа от курения, помогают найти замену ритуалам курения, вместе с обратившимся определят оптимальные пути преодоления зависимости, поддержат в трудные минуты борьбы с никотиновой зависимостью. Врачи проконсультируют о наиболее эффективных лечебных способах отказа от курения, дадут совет пациентам с различными заболеваниями о том, как лучше подготовиться к отказу от курения с учетом имеющихся проблем со здоровьем.
Психологи помогают подготовиться ко дню отказа от курения, помогают найти замену ритуалам курения, вместе с обратившимся определят оптимальные пути преодоления зависимости, поддержат в трудные минуты борьбы с никотиновой зависимостью. Врачи проконсультируют о наиболее эффективных лечебных способах отказа от курения, дадут совет пациентам с различными заболеваниями о том, как лучше подготовиться к отказу от курения с учетом имеющихся проблем со здоровьем.
Провозглашения территорий, свободных от курения (парки, скверы, места отдыха граждан, спортивные площадки, стадионы, остановки общественного транспорта и т.п.), но только при условии их реального превращения в таковые и привлечения нарушителей к материальной и административной ответственности.
Курение не является естественной потребностью организма, как, например, еда, вода или сон. И хотя человек сам выбирает: курить или не курить, но свобода выбора не дает курильщику права травить окружающих.
Право дышать чистым воздухом, свободным в том числе и от табака заслуживают все белорусы – от мала до велика, в любом месте и в любое время года! Осуществить это на практике — задача всего общества, всех государственных и негосударственных структур! Вы станните взрослыми, будите путешествоватьб по свету, может быть поедите в другую страну учиться или работать…
И столкнетесь с тем, что в развитых странах люди отказываются от курения. Курить там уже не модно. Ты никогда не увидишь с сигаретой в аэропортах и ресторанах, в школах и университетах, в гостиницах и офисах… А те. кто нарушают правила, курит в общественных местах и отравляют своим дымом окружающих, штрафуют.
Сейчас больше появляются людей, отрицательно относящихся к табаку. Они вводят в моду – спортивный вид, подтянутость, простоту и вежливость в общении с окружающими, оринтируются на ЗОЖ.
ВЕДИТЕ ЗДОРОВЫЙ ОБРАЗ ЖИЗНИ И БУДИТЕ ЗДОРОВЫ.
Фельдшер – валеолог Юркова Г.В.
Часто задаваемые вопросы по курению
1. Есть ли какие-либо статистические данные по проблеме курения в Чувашской Республике? Каков примерный возраст начинающего курильщика?
В России курят примерно 64% мужчин и более 10% женщин. Сигарета прочно вписалась в жизнь общества. Для многих курить так же естественно, как умываться, чистить зубы, есть, пить.
По данным статистического опроса в 7-8 классах систематически курят 8-12% школьников, в 9-10 классах – 21-24%. И выяснилось, что неуспевающих в учебе оказалось больше в тех классах, где было выявлено больше курящих ребят.
Социологические исследования, проводимые в Чувашской Республике, свидетельствуют, что курение среди молодежи составляет 13,7%. В то же время число никогда не пробовавших курить составляет 50,5%. Данные социологического исследования установило возраст приобщение к курению. В 10 лет – 10%, в 11-12 – 5,6%, 13-14 лет – 13,1%, в 15-16 – 15,2%, в 17-18 – 5,2%. Основными причинами способствующими приобщению к курению являются: за компанию – 2,7%, чтобы чувствовать себя взрослее – 0,46%, нравиться – 8,7%, не могу бросить – 7,2%, курю из-за проблем – 2%.
В то же время число никогда не пробовавших курить составляет 50,5%. Данные социологического исследования установило возраст приобщение к курению. В 10 лет – 10%, в 11-12 – 5,6%, 13-14 лет – 13,1%, в 15-16 – 15,2%, в 17-18 – 5,2%. Основными причинами способствующими приобщению к курению являются: за компанию – 2,7%, чтобы чувствовать себя взрослее – 0,46%, нравиться – 8,7%, не могу бросить – 7,2%, курю из-за проблем – 2%.
Многие ребята начинают курить, желая выглядеть старше, солидней, самостоятельней, чтобы не отстать от курящих сверстников, родителей, педагогов, не казаться «белой вороной».
2. Как действует курение на подростков?
У курящих подростков приостанавливается рост, половое развитие, замедляется физическое и психическое развитие.
3. Какие вредные вещества содержатся в табачном дыме?
В табачном дыме содержится более 4 тысяч различных компонентов. Свыше 200 из них опасны для организма (наиболее ядовит никотин, который составляет 30% общей токсичности табачного дыма, не менее опасны радиоактивный металл – полоний-210, свинец, висмут, мышьяк, аммиак, окись углерода, сероводород, формальдегид).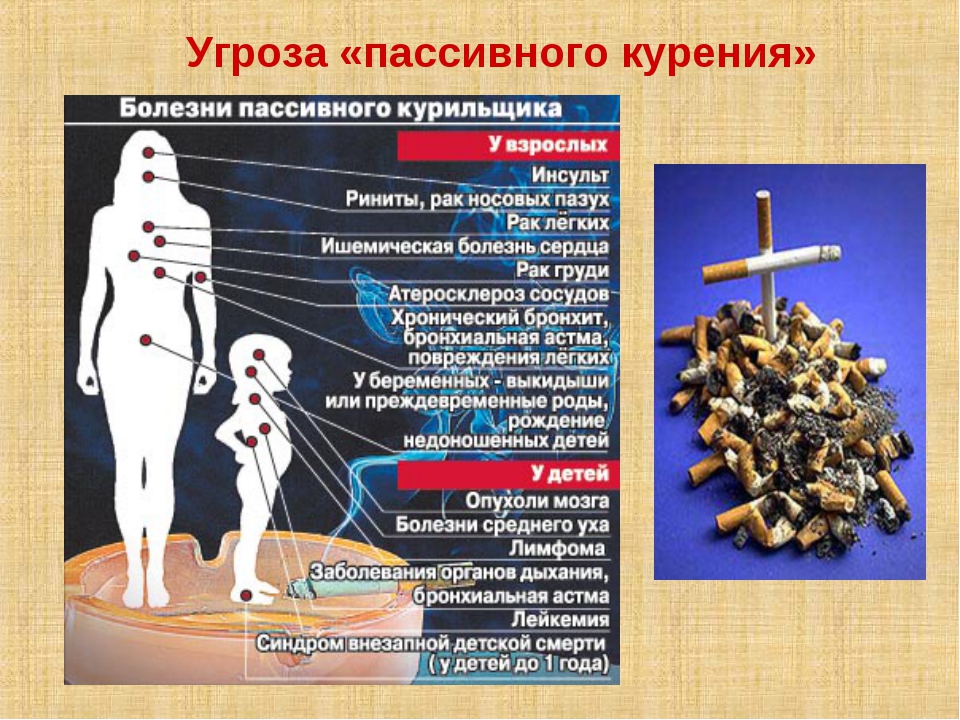
4. Как действует никотин на организм человека. Какие болезни приобретает поклонник табака?
Поклонник табака приобретает болезни: трахеит, бронхит, пневмонию, гастрит, язву, спазм сосудов, стенокардию, гипертонию и т.д. Статистика подтверждает влияние табакокурения на возникновение онкологических заболеваний. Например, рак легких курящие получают в 20 раз чаще, чем некурящие. «Профессиональная» болезнь курильщиков – облитерирующий эндартериит. Сначала боли в ногах, затем хромота, ну а потом трофические язвы и гангрена. Увы, как правило, все заканчивается ампутацией ног. В любом случае продолжительность жизни в результате курения снижается в среднем на 10-12 лет. Влияет курение и на потенцию. В 11% случаев половая слабость у мужчин – результат курения.
5. В последние годы все чаше и чаше можно встретить курящих женщин и молоденьких девушек. Оказывает ли какое-либо специфическое действие никотин на женский организм?
Самое первое, что бросается в глаза, это потеря внешней привлекательности. Кожа утрачивает эластичность, появляются морщины, цвет лица становится землянистым или серым. Голос молодых женщин становится грубым, хриплым. Зубы курящей женщины становятся желтыми, повреждается эмаль. Нарушается гормональный фон женщины. Из-за частных воспалительных процессов женских половых органов может наступить бесплодие. Курение так же отрицательно влияет на наступившую беременность (возможны токсикозы, смерть плода, врожденные уродства плода, отставание в росте и развитии родившихся детей).
Кожа утрачивает эластичность, появляются морщины, цвет лица становится землянистым или серым. Голос молодых женщин становится грубым, хриплым. Зубы курящей женщины становятся желтыми, повреждается эмаль. Нарушается гормональный фон женщины. Из-за частных воспалительных процессов женских половых органов может наступить бесплодие. Курение так же отрицательно влияет на наступившую беременность (возможны токсикозы, смерть плода, врожденные уродства плода, отставание в росте и развитии родившихся детей).
6. Кто такие «пассивные курильщики?»
К сожалению, курящий наносит вред не только своему здоровью, но и здоровью окружающих. Установлено, что 2/3 дыма от сгоревшей сигареты попадает во внешнюю среду и загрязняет ее никотином, смолами и другими вредными веществами. Подсчитано, что пребывание в течение часа в накуренном посещении равносильно «выкуриванию» 4 сигарет.
И, к сожалению, в положении «пассивных курильщиков» против своей воли оказываются родные и близкие курящего.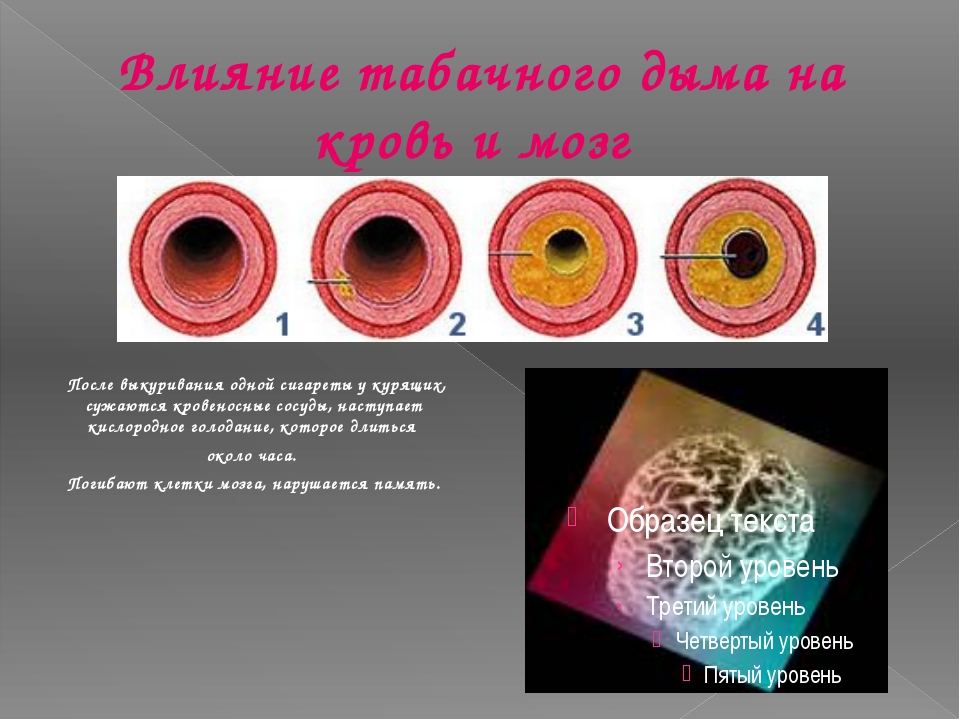 Американский ученый Миллер подсчитал, что жены активных курильщиков умирают в среднем на 4 года раньше, чем жены некурящих. Особенно плохо переносят табачный дым дети. Они становятся бледными, беспокойными, плохо спят, у них снижается аппетит.
Американский ученый Миллер подсчитал, что жены активных курильщиков умирают в среднем на 4 года раньше, чем жены некурящих. Особенно плохо переносят табачный дым дети. Они становятся бледными, беспокойными, плохо спят, у них снижается аппетит.
7. Как бросить курить?
Это можно сделать одномоментно сразу, если есть твердый волевой настрой. И впредь ни под каким предлогом не брать сигарету вновь.
Можно обратиться в аптеку. Современные средства фармацевтики (таблетки, пластыри, жевательные резинки, ложные сигареты) помогут вам справиться с проблемой.
Можно отвыкать от курения медленно, ежедневно уменьшая количество выкуренных сигарет. Не курить перед сном, за рулем, во время просмотра телевизора. Дома и на работе выбросить зажигалки, пепельницы – все, что напоминает вам о курении.
Желание закурить, необходимо глушить жевательными резинками, леденцами (создающими сильные вкусовые ощущения во рту), чаем или кофе. Помните, это состояние – тяга к сигарете – длится недолго, всего минут 5-10, и затем проходит.
Отрепетируйте фразу, которой вы откажетесь, если вам предложат закурить.
Важно также участие близких людей: начиная от простого подбадривания и заканчивая активным участием – покупкой разного рода лечебных чаев, настоев, витаминов и т.п.
Если, не смотря на все старания, вам так и не удалось бросить курить, не отчаивайтесь. Помните, из любой ситуации есть выход. В данном случае есть смысл обратиться к врачам наркологам и психотерапевтам «Республиканского наркологического диспансера», которые разрабатывают с вами программу лечения и воспитания воли.
Телефон «горячей линии» Республиканского наркологического диспансера по вопросам отказа от курения: (8352) 58-03-84
Курение сильно повышает вероятность развития послеоперационных осложнений
По сравнению с некурящими людьми курильщики подвержены значительно большему риску послеоперационных осложнений, включая нарушения функций сердца и легких, инфекции, а также и замедление или нарушение процесса заживления ран.
Тем не менее, новые данные указывают на то, что отказ от курения за четыре или более недель до хирургического вмешательства позволяет существенным образом снизить риск послеоперационных осложнений и улучшить динамику восстановления в первые шесть месяцев после операции. По сравнению с курильщиками пациенты, бросившие курить, с меньшей вероятностью столкнутся с осложнениями анестезии.
Согласно новому совместному исследованию, проведенному Всемирной организацией здравоохранения (ВОЗ), Университетом Ньюкасла (Австралия) и Всемирной федерацией обществ анестезиологов (WFSA), после четырех недель отказа от курения каждая последующая неделя без табака повышает вероятность благоприятного исхода на 19%, что связано с улучшением кровоснабжения жизненно важных органов.
«Согласно данным, представленным в докладе, перенос небольших или несрочных хирургических операций на более поздний срок, чтобы дать пациенту время на отказ от курения, является залогом более благоприятного исхода хирургического вмешательства», – пояснил руководитель отдела Всемирной организации здравоохранения по борьбе с табаком д-р Винаяк Прасад.
Никотин и моноксид углерода, содержащиеся в табачном дыме, могут приводить к снижению уровня кислорода в крови и резко увеличивать риск развития кардиологических послеоперационных осложнений. Курение также вредит легким, в результате чего нарушается проходимость дыхательных путей и возрастает риск легочных послеоперационных осложнений. Курение также нарушает работу иммунной системы пациента и может замедлить процесс заживление ран, в связи с чем повышается риск инфекции операционной раны. Всего одна выкуренная сигарета снижает способность организма доставлять в поврежденные ткани питательные вещества, необходимые для послеоперационного восстановления.
«Послеоперационные осложнения представляют собой большую проблему как для лечебных учреждений, так и для пациентов. На каждом этапе оказания медицинской помощи и особенно перед операцией врачи первичного звена, хирурги, сестринский персонал и семьи могут сыграть важную роль, убеждая пациентов отказаться от курения и предоставляя им необходимую поддержку», – пояснил координатор отдела ВОЗ по вопросам качества медицинской помощи д‑р Шамс Сайед. ВОЗ призывает страны реализовывать на уровне систем здравоохранения программы по помощи в отказе от курения и просветительские кампании для повышения осведомленности населения и оказания поддержки по прекращению употребления табака.
ВОЗ призывает страны реализовывать на уровне систем здравоохранения программы по помощи в отказе от курения и просветительские кампании для повышения осведомленности населения и оказания поддержки по прекращению употребления табака.
Новое исследование развеивает миф о том, что девочки-подростки худеют от сигарет, но курение может затормозить рост мальчиков-подростков — ScienceDaily вероятно, похудеют, чем девушки, которые не курят, развеяв широко распространенное мнение.
Кроме того, у мальчиков, которые курят сигареты, наблюдается снижение роста, а также индекса массы тела (ИМТ). Эти выводы могут иметь важные последствия для общественного здравоохранения, особенно с учетом того, что многие молодые девушки ссылаются на контроль веса или желание быть стройными, как на подиуме, как на причину, по которой они начинают курить.
Результаты, опубликованные онлайн в журнале Annals of Epidemiology, основаны на данных, собранных в ходе исследования никотиновой зависимости у подростков (NDIT). Исследователи собирали подробную информацию каждые три месяца в течение пяти лет от 1293 монреальских подростков в возрасте от 12 до 17 лет.
Исследователи собирали подробную информацию каждые три месяца в течение пяти лет от 1293 монреальских подростков в возрасте от 12 до 17 лет.
Исследовательская группа под руководством доктора Дженнифер О’Лафлин из Университета Монреаля измерила у подростков рост, вес и толщину кожной складки трицепса. Они также собрали информацию о многих других переменных, таких как уровень физической активности, диетические привычки и беспокойство подростков по поводу веса.
Исследование показывает, что мальчик, который выкуривает 10 сигарет в день в возрасте от 12 до 17 лет, будет примерно на дюйм ниже, чем мальчик, который вообще не курит. «Мы были удивлены, обнаружив, что у девочек-подростков нет связи между курением и весом, потому что многие из нас считают это само собой разумеющимся», — сказал доктор О’Локлин. «Мы можем только надеяться, что девушки дважды подумают, прежде чем бросить курить, если одной из их целей является похудение».
Доктор О’Локлин сказал, что рост мальчиков-подростков может замедляться из-за курения, потому что они обычно достигают половой зрелости позже, чем девочки, и, следовательно, с большей вероятностью продолжают расти, когда начинают курить. «Возможно, мальчики-подростки сочтут курение плохим решением, если они мечтают стать квотербеком или звездным баскетболистом», — сказал доктор О’Локлин.
«Возможно, мальчики-подростки сочтут курение плохим решением, если они мечтают стать квотербеком или звездным баскетболистом», — сказал доктор О’Локлин.
Доктор Барбара Уайли, генеральный директор Канадского онкологического общества, говорит: «Это исследование обладает огромным потенциалом для предотвращения курения среди подростков и имеет огромное значение для общественного здравоохранения и борьбы против табака. Мы очень гордимся тем, что профинансировали такой стоящий проект».
Источник истории:
Материалы предоставлены Университетом Монреаля . Примечание. Содержимое можно редактировать по стилю и длине.
Дети и курение (для родителей)
Каковы риски курения?
Опасность для здоровья при курении, вейпинге и жевании табака очень серьезна. Среди них:
- Табачные сигареты являются основной причиной предотвратимых смертей в Соединенных Штатах и могут вызывать многие заболевания.

- Электронные сигареты, вейп-ручки и кальяны (кальяны) наполнены табаком, никотином и другими вредными химическими веществами.Эксперты в области здравоохранения сообщают о серьезных повреждениях легких у людей, употребляющих вейпы, в том числе о некоторых смертельных случаях.
- Жевательный табак (бездымный или плюющийся) может привести к никотиновой зависимости, раку, заболеваниям десен и сердечным заболеваниям.
Но дети и подростки продолжают курить и употреблять табачные изделия. Многие молодые люди перенимают эти привычки каждый год. На самом деле, 90% взрослых курильщиков начали курить еще в детстве. Поэтому для родителей важно узнать все, что они могут, чтобы помочь детям держаться подальше.
Какие проблемы могут вызвать курение и табак?
Одной из причин того, что курение и жевание табака представляют серьезную опасность для здоровья, является то, что они содержат химическое вещество никотин .Многие электронные сигареты также содержат никотин. Кто-то может стать зависимым от никотина в течение нескольких дней после его первого употребления. На самом деле, никотин в табаке может вызывать такое же привыкание, как кокаин или героин. Как только человек начинает курить, его трудно остановить.
Кто-то может стать зависимым от никотина в течение нескольких дней после его первого употребления. На самом деле, никотин в табаке может вызывать такое же привыкание, как кокаин или героин. Как только человек начинает курить, его трудно остановить.
Курение и употребление табака могут нанести вред каждой системе организма и привести к долгосрочным проблемам со здоровьем, таким как:
- болезнь сердца
- болезнь легких
- ход
- многие виды рака, включая рак легких, горла, желудка и мочевого пузыря
Курильщики также могут получить:
Курение связано с диабетом, проблемами с суставами (артритом) и проблемами с кожей (такими как псориаз).Для женщин курение может затруднить беременность и повлиять на здоровье ребенка. Он также может сделать женские кости слабее и легче сломать.
Табак и другие химические вещества также могут быстро воздействовать на организм. Их воздействие на сердце и легкие затрудняет успехи в спорте.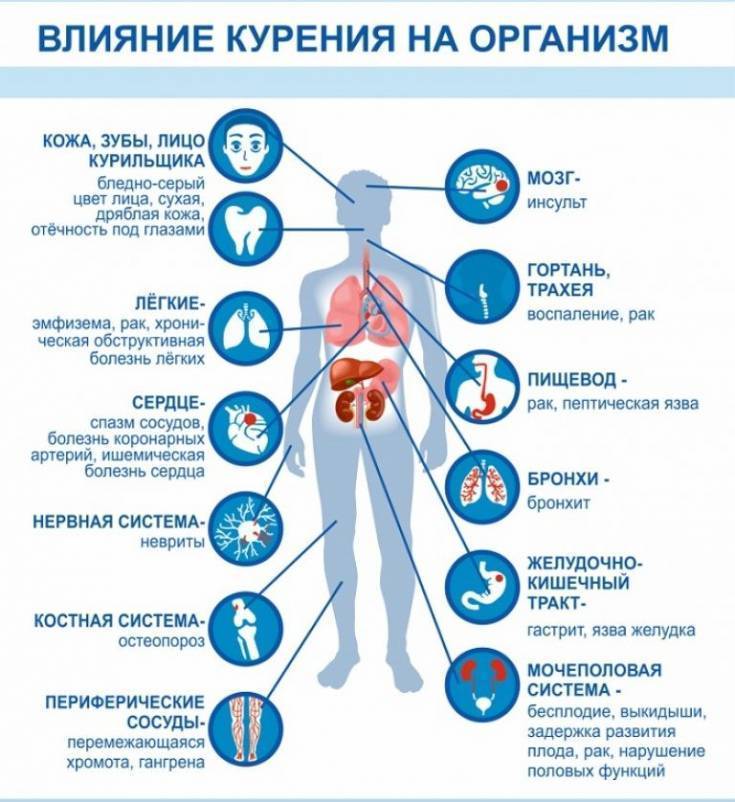 Они также раздражают горло, вызывают неприятный запах изо рта и повреждают дыхательные пути, что приводит к известному «кашлю курильщика».
Они также раздражают горло, вызывают неприятный запах изо рта и повреждают дыхательные пути, что приводит к известному «кашлю курильщика».
Наконец, многие исследования показывают, что молодые курильщики чаще пробуют марихуану, кокаин, героин или другие наркотики.
Почему некоторые дети курят?
Дети могут тянуться к курению, вейпингу и жеванию табака по многим причинам — чтобы выглядеть круто, вести себя старше, похудеть, казаться крутым или чувствовать себя независимым.
Но родители могут бороться с этим притяжением и не дать детям попробовать эти штуки и стать зависимыми от них. Открыто говорите об употреблении табака и вейпинге со своими детьми на раннем этапе, чтобы облегчить решение этих сложных вопросов.
Как родители могут разговаривать с детьми?
Чтобы уберечь детей от курения, использования электронных сигарет и жевания табака, помните об этих советах:
- Говорите об этом так, чтобы дети не боялись наказания или осуждения.

- Продолжайте говорить с детьми на протяжении многих лет об опасностях употребления табака и вейпинга. Даже самый маленький ребенок может понять, что эти привычки вредны для организма.
- Спросите, что детям нравится или не нравится в курении. Будьте терпеливым слушателем.
- Поощряйте участие детей в мероприятиях, запрещающих курение, например, в спорте.
- Покажите, что вы цените мнения и идеи своих детей.
- Обсудите, как реагировать на давление сверстников по поводу курения.Ваш ребенок может чувствовать себя уверенно, просто говоря «нет». Но предлагайте и другие варианты ответов, например: «От этого моя одежда и изо рта станет дурно пахнуть» или «Мне не нравится, как я из-за этого выгляжу».
- Сосредоточьтесь на том, что дети делают правильно, а не неправильно. Уверенность в себе — лучшая защита ребенка от давления сверстников.
- Поощряйте детей уходить от друзей, которые не уважают их причины не курить.
- Объясните, насколько курение занимает повседневную жизнь детей, которые начинают это делать.
 Как они могут позволить себе сигареты? Откуда у них деньги, чтобы заплатить за другие вещи, которые они хотят? Как это влияет на их дружбу?
Как они могут позволить себе сигареты? Откуда у них деньги, чтобы заплатить за другие вещи, которые они хотят? Как это влияет на их дружбу? - Установите строгие правила, запрещающие курение, вейпинг и жевание табака в вашем доме, и объясните, почему: Курильщики плохо пахнут, плохо выглядят и плохо себя чувствуют, и это вредно для здоровья каждого.
Что делать, если мой ребенок курит?
Даже когда дети хорошо осведомлены о рисках для здоровья, некоторые все же пробуют курить. Если это произойдет, постарайтесь не злиться. Лучше сосредоточьтесь на общении с ребенком.
Эти советы могут помочь:
- Узнайте, что нравится вашему ребенку в курении, и честно скажите об этом.
- Часто дети не понимают, как их текущее поведение может повлиять на их здоровье в будущем. Так что говорите о проблемах, которые случаются раньше: меньше денег, которые они тратят на вещи, которые им нравятся, одышка, неприятный запах изо рта, желтые зубы и вонючая одежда.

- Придерживайтесь установленных вами правил курения и не позволяйте ребенку курить дома.
- Если вы слышите: «Я могу бросить курить в любое время, когда захочу», попросите ребенка показать вам, как бросить холодную индейку на неделю.
- Сопротивляйтесь лекциям и старайтесь не ворчать. В конце концов, бросить курить — это решение курильщика.
- Когда ваш ребенок будет готов, помогите разработать план отказа от курения. Похвалите их решение бросить курить.
- Сосредоточьтесь на наградах, которые дает отказ от курения: избавление от зависимости, улучшение физической формы, улучшение спортивных результатов, улучшение внешнего вида.
- Поощряйте встречу со своим врачом, который может оказать поддержку и составить план лечения.
Когда родители курят
Дети быстро замечают разницу между тем, что говорят их родители, и тем, что они делают.И большинство детей говорят, что взрослые, на которых они больше всего хотят быть похожими, когда вырастут, — это родители.
Если вы курите:
- Во-первых, признайте, что вы совершили ошибку, начав курить. Скажите, что если бы вам пришлось делать это снова, вы бы никогда не начали.
- Во-вторых, выйти. Это не просто, и может потребоваться несколько попыток и дополнительная помощь программы или группы поддержки. Но ваши дети будут воодушевлены, когда увидят, что вы преодолели свою зависимость от табака. Вы можете найти информацию и поддержку в Интернете по телефону:
Как курение вредит вашему ребенку
Последствия пассивного курения
Пассивное курение состоит из дыма, исходящего от сигареты, и дыма, выдыхаемого курильщиком.Пассивное курение содержит более 50 химических веществ, которые, как известно, вызывают рак у взрослых. Поскольку младенцы и маленькие дети все еще растут, химические вещества пассивного курения вредят им больше, чем взрослым. Вдыхание пассивного курения даже в течение короткого времени может нанести вред организму вашего ребенка или ребенка. Со временем пассивное курение может вызвать заболевания и, возможно, смерть детей.
Со временем пассивное курение может вызвать заболевания и, возможно, смерть детей.
Помните, безопасного количества пассивного курения не существует.
Младенцы и дети младшего возраста, подвергающиеся пассивному курению, могут иметь:
- Синдром внезапной детской смерти (СВДС) . Младенцы, которые подвергаются пассивному курению — от матери, отца или кого-либо еще — после рождения с большей вероятностью умрут от СВДС, чем дети, которые не подвергаются пассивному курению.
- Низкий вес при рождении. Матери, которые вдыхают пассивный курильщик во время беременности, с большей вероятностью родят ребенка весом 5,5 фунтов или меньше. Младенцы, которые рождаются такими маленькими, слабее и имеют более высокий риск серьезных проблем со здоровьем.
- Слабые легкие. Младенцы, которые вдыхают пассивный курильщик, могут иметь более слабые легкие, чем другие дети.Это увеличивает риск возникновения проблем со здоровьем.

- Дополнительные больничные . Дети, чьи родители курят в их присутствии, чаще болеют бронхитом и пневмонией.
- Астма. Если у детей уже есть астма, пассивное курение может вызвать больше приступов астмы и более тяжелые симптомы.
- Хронические заболевания легких. Пассивное курение может вызвать проблемы с легкими, в том числе кашель, обильное выделение мокроты, свистящее дыхание и одышку у детей школьного возраста.
- Ушные инфекции. Дети, подвергающиеся пассивному курению, подвергаются повышенному риску ушных инфекций. Им также с большей вероятностью потребуется хирургическое вмешательство для установки ушных трубок для дренажа.
Подавайте здоровый пример
Дети, у которых есть братья, сестры или родители, которые курят, с большей вероятностью станут курильщиками. Став некурящей мамой, вы станете образцом для подражания для своей семьи. Ниже приведены некоторые шаги, которые вы можете предпринять, чтобы защитить своих близких от пассивного курения.
- Защитите свой дом и машину от табачного дыма.Дети вдыхают пассивный дым дома или в машине больше, чем где-либо еще.
- Убедитесь, что няни, няни и персонал детских садов не курят.
- Отправляйтесь поесть в рестораны, где запрещено курение.
- Старайтесь не посещать места, где разрешено курить.
- Научите своих детей держаться подальше от пассивного курения.
Узнайте больше о вреде пассивного курения.
Опасность пассивного курения
Даже если вы не курите, вдыхание чужого дыма также может быть смертельным.Пассивное курение является причиной около 3000 смертей от рака легких и десятков тысяч смертей от болезни сердца среди некурящих взрослых в Соединенных Штатах каждый год.
Миллионы детей дышат пассивным курением в собственных
дома. Пассивное курение может быть особенно вредным для здоровья ваших детей, потому что их легкие все еще развиваются. Если вы курите рядом со своими детьми или они подвергаются пассивному курению в других местах, они могут быть в большей опасности, чем вы думаете. Дети, чьи родители курят только на улице, по-прежнему подвергаются воздействию химических веществ пассивного курения. Лучший способ устранить это воздействие — бросить курить.
Дети, чьи родители курят только на улице, по-прежнему подвергаются воздействию химических веществ пассивного курения. Лучший способ устранить это воздействие — бросить курить.
Узнайте больше, чтобы узнать об опасностях пассивного курения и о том, как создать среду, свободную от табачного дыма, для ваших детей.
Что такое пассивное курение?
Пассивное курение (также известное как табачный дым в окружающей среде) — это дым, который выдыхает курильщик и который исходит от кончика горящих сигарет, трубок и сигар.Он содержит около 4000 химических веществ. Многие из этих химических веществ опасны; известно, что более 50 вызывают рак. Каждый раз, когда дети вдыхают пассивный дым, они подвергаются воздействию этих химических веществ.
Американская академия педиатрии (AAP) провела исследование воздействия пассивного курения и обнаружила, что он также вреден. Табачный дым — это оставшийся дым — вредные токсины, которые остаются в местах, где люди курили ранее. Сторонний дым можно найти в стенах бара, обивке сидений автомобиля или даже в волосах ребенка после того, как рядом с ним курит воспитатель.
Сторонний дым можно найти в стенах бара, обивке сидений автомобиля или даже в волосах ребенка после того, как рядом с ним курит воспитатель.
Ваш развивающийся ребенок и курение
Если вы курите или подвергаетесь пассивному курению во время беременности, ваш ребенок также подвергается воздействию вредных химических веществ. Это может привести ко многим серьезным проблемам со здоровьем, в том числе: синдром детской смерти (СВДС)
Проблемы с обучением и синдром дефицита внимания/гиперактивности (СДВГ)
Чем дольше беременная женщина курит или подвергается воздействию табачного дыма, тем выше риск для здоровья.Отказ от курения в любое время во время беременности помогает — конечно, чем раньше, тем лучше. Все беременные женщины должны держаться подальше от пассивного курения и просить курильщиков не курить в их присутствии.
Пассивное курение и здоровье ваших детей
У младенцев повышен риск СВДС, если они подвергаются пассивному курению. У детей более высокий риск серьезных проблем со здоровьем, или проблемы могут усугубиться. Дети, которые вдыхают пассивный курильщик, могут получить больше:
У детей более высокий риск серьезных проблем со здоровьем, или проблемы могут усугубиться. Дети, которые вдыхают пассивный курильщик, могут получить больше:
Дети курильщиков чаще кашляют и хрипят, и им труднее переносить простуду.Они пропускают еще много школьных дней. Пассивное курение может вызвать другие симптомы, включая заложенность носа, головную боль, боль в горле, раздражение глаз и хрипоту.
Дети с астмой особенно чувствительны к пассивному курению. Это может вызвать больше приступов астмы, и приступы могут быть более серьезными, требующими поездок в больницу.
Долгосрочные последствия пассивного курения
Дети, которые растут с курящими родителями, сами чаще курят. У курящих детей и подростков возникают те же проблемы со здоровьем, что и у взрослых.Пассивное курение может вызвать проблемы у детей в более позднем возрасте, в том числе:
Пассивное курение повсюду
Дети могут подвергаться воздействию пассивного курения во многих местах. Даже если в вашем доме нет курильщиков, ваши дети все равно могут подвергаться пассивному курению. Места включают:
Даже если в вашем доме нет курильщиков, ваши дети все равно могут подвергаться пассивному курению. Места включают:
Создание среды, свободной от табачного дыма
Следующие советы могут помочь вашим детям не подвергаться пассивному курению:
Установите пример .Если вы курите, бросьте сегодня! Если ваши дети увидят, что вы курите, они, возможно, захотят попробовать это, и они тоже могут вырасти курящими. Если дома есть сигареты, дети с большей вероятностью будут экспериментировать с курением — это первый шаг к зависимости.
Удаляйте своих детей из мест, где разрешено курение, даже если никто не курит, пока вы там находитесь e . Химические вещества от дыма можно найти на поверхностях в комнатах через несколько дней после курения.
Сделайте свой дом свободным от табачного дыма . Пока вы не сможете бросить курить, не курите в своем доме и не курите рядом с детьми, даже если вы находитесь на улице.
 Не тушите пепельницы. Помните, что воздух течет по всему дому, поэтому курение даже в одной комнате позволяет дыму распространяться повсюду.
Не тушите пепельницы. Помните, что воздух течет по всему дому, поэтому курение даже в одной комнате позволяет дыму распространяться повсюду.Защитите свой автомобиль от табачного дыма . Пока вы не сможете бросить, не курите в машине.Открытых окон недостаточно, чтобы очистить воздух, и дым может попасть обратно в лица пассажиров на заднем сиденье.
Выберите няню, которая не курит . Даже если няня курит на улице, ваши дети подвергаются риску. Подумайте о том, чтобы сменить няню, чтобы создать для ваших детей среду, свободную от табачного дыма.
Поощрять отказ от табака в детских садах и школах . Помогите детским садам или школам ваших детей, в том числе на открытых площадках и в учительских, отказаться от табака.Привлеките своих детей к борьбе против табака в школах!
Важный выбор
Если вы курите, одна из самых важных вещей, которые вы можете сделать для своего здоровья и здоровья ваших детей, — это
Не кури. Отказ от курения — лучший способ уберечь детей от пассивного курения.
Отказ от курения — лучший способ уберечь детей от пассивного курения.
Может быть трудно бросить. Поговорите со своим врачом или педиатром вашего ребенка, если вам нужна помощь. Существуют безрецептурные и отпускаемые по рецепту лекарства, которые могут помочь вам бросить курить.Позвоните по номеру 1-800-QUIT-NOW, чтобы соединиться с телефонной линией штата по отказу от курения — они могут направить вас к местным ресурсам и помочь вам бросить курить.
Родители должны приложить все усилия, чтобы оградить своих детей от курильщиков и пассивного курения. Родители, которые курят, должны бросить курить ради своего здоровья и здоровья своих детей.
Дополнительная информация и ресурсы:
Информация, содержащаяся на этом веб-сайте, не должна использоваться в качестве замены медицинской помощи и рекомендаций вашего педиатра.Могут быть варианты лечения, которые ваш педиатр может порекомендовать в зависимости от индивидуальных фактов и обстоятельств.
Курение матери во время беременности и рост головы у потомства
1 Медицинский факультет, Институт клинической медицины, Университет Восточной Финляндии, Куопио, Финляндия; 2 Отделение педиатрии Университетской больницы Куопио, Куопио, Финляндия
История вопроса: Курение матери во время беременности вызывает задержку роста плода.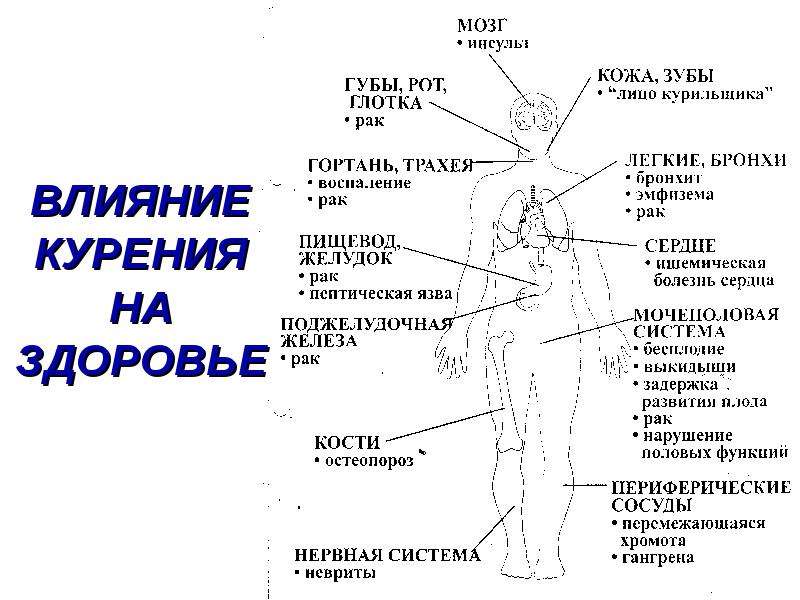 Впоследствии это было связано с чрезмерным увеличением веса в детстве и снижением линейного роста у потомства. Однако неизвестно, изменяется ли после внутриутробного воздействия табака окружность головы (ОГ), суррогат размера мозга в детстве. Мы оценили связь курения матери во время беременности с ростом HC у потомства до возраста 6 лет по сравнению с ростом длины тела/роста и увеличением веса.
Впоследствии это было связано с чрезмерным увеличением веса в детстве и снижением линейного роста у потомства. Однако неизвестно, изменяется ли после внутриутробного воздействия табака окружность головы (ОГ), суррогат размера мозга в детстве. Мы оценили связь курения матери во время беременности с ростом HC у потомства до возраста 6 лет по сравнению с ростом длины тела/роста и увеличением веса.
Методы: Мы объединили данные медицинской регистрации рождений и продольные данные о росте 43 632 детей (2004–2017 г.р.).Для моделирования использовались линейные модели смешанных эффектов с поправкой на потенциальные перинатальные и социально-экономические факторы.
Результаты: При рождении курение матери во время беременности было связано со средним дефицитом 0,19 балла стандартного отклонения (SDS) (95% ДИ: -0,25, -0,12) в HC, -0,38 SDS (95% ДИ: -0,43 , — 0,32) по длине и — 0,08 SDS (95% ДИ: — 0,14, — 0,02) по массе к длине. ГХ у курящих детей не догнала таковую у некурящих детей. Рост младенцев курильщиков достиг роста младенцев некурящих к 12 месяцам, но затем снизился.Соотношение массы тела и роста у курящих младенцев превышало уровень некурящих детей в 3 месяца и оставалось значительно повышенным в дальнейшем. ГХ у потомства матерей, бросивших курить в первом триместре, не было дефицита, но их масса тела к росту была повышена.
Рост младенцев курильщиков достиг роста младенцев некурящих к 12 месяцам, но затем снизился.Соотношение массы тела и роста у курящих младенцев превышало уровень некурящих детей в 3 месяца и оставалось значительно повышенным в дальнейшем. ГХ у потомства матерей, бросивших курить в первом триместре, не было дефицита, но их масса тела к росту была повышена.
Заключение: HC у детей курильщиков все еще дефицит в возрасте 6 лет. Поскольку большая часть роста головы приходится на первые 2 года жизни, дефект может быть постоянным. У детей курильщиков до 6 лет прибавка в весе была чрезмерной, а к 6 годам рост был недостаточным, что согласуется с предыдущими литературными данными.Следует предпринять усилия, чтобы побудить беременных женщин бросить курить в начале беременности.
Ключевые слова: курение матери, воздействие табака, рост ребенка, окружность головы, вес, рост
Резюме простым языком
- Курение матери во время беременности связано со снижением веса, роста и окружности головы новорожденного.
 В постнатальном периоде эти дети склонны набирать избыточный вес, тогда как их рост не увеличивается аналогичным образом.Влияние курения матери во время беременности на рост головы в детстве изучено хуже. Окружность головы является показателем размера мозга в детском возрасте.
В постнатальном периоде эти дети склонны набирать избыточный вес, тогда как их рост не увеличивается аналогичным образом.Влияние курения матери во время беременности на рост головы в детстве изучено хуже. Окружность головы является показателем размера мозга в детском возрасте. - Цель этого исследования состояла в том, чтобы выяснить, как курение матери во время беременности связано с ростом головы ребенка по сравнению с ростом в весе и росте от рождения до возраста 6 лет в популяции из 43 632 детей.
- Мы показали, что курение матери после первого триместра беременности было связано с несколько меньшим размером головы у потомства, по крайней мере, до 6-летнего возраста.
- Большая часть роста головы и головного мозга происходит в течение первых двух лет жизни, и персистирующий дефицит размера головы в возрасте 6 лет может быть постоянным.
- Не выявлено дефицита размеров головы у детей, матери которых отказались от курения в I триместре беременности.

- Следует предпринять усилия, чтобы побудить беременных женщин бросить курить в начале беременности.
Введение
Курение матери во время беременности является одним из наиболее распространенных видов рискованного поведения, которое наносит вред нерожденному плоду.В Европе распространенность курения во время беременности колеблется от менее 5% в Литве до 19% в Шотландии; в США цифры колеблются от 2% в Калифорнии до 27% в Западной Вирджинии. 1–3 Внутриутробное воздействие табачного дыма связано с нарушениями развития нервной системы, включая когнитивный дефицит и поведенческие проблемы. 4,5 Эти ассоциации были связаны с биологическими факторами, такими как нарушение роста мозга из-за гипоксии плода, 6,7 изменения структуры и функции мозга, 8 и эпигенетические изменения. 9 С другой стороны, семейные и генетические факторы в значительной степени объясняют связь между курением матери во время беременности и нейроповеденческими проблемами у потомства, такими как синдром дефицита внимания и гиперактивности (СДВГ). 4 Тем не менее, существуют убедительные доказательства причинно-следственного воздействия курения матери во время беременности на рост плода, что приводит к уменьшению веса, длины тела и НС при рождении. 4,10–12
4 Тем не менее, существуют убедительные доказательства причинно-следственного воздействия курения матери во время беременности на рост плода, что приводит к уменьшению веса, длины тела и НС при рождении. 4,10–12
Курение матери во время беременности было связано с чрезмерным набором веса в детстве и ожирением у потомства 13,14 , а также с дефицитом постнатального роста вплоть до подросткового возраста. 15–18 Окружность головы (ОК) является суррогатным измерением размера мозга при рождении и в детстве, 19,20 , и неизвестно, влияет ли курение матери во время беременности на рост развивающегося мозга навсегда. В некоторых исследованиях наблюдалось полное наверстывание НС в течение первого года жизни, 11,21–23 , в то время как в других сообщалось о субоптимальном росте головы в течение первого года жизни. 13,18 Эти исследования с противоречивыми результатами имеют ограничения, такие как относительно небольшие выборки исследований от менее чем 200 до примерно 2000 младенцев с коротким периодом наблюдения, в основном ограниченным младенческим возрастом, или отсутствие контроля смешанных факторов, которые могут повлиять на рост головы .
Цель этого исследования состояла в том, чтобы оценить связь курения матери во время беременности с постнатальным ростом головы в сравнении с постнатальным ростом длины тела/роста и прибавкой веса в большой популяционной когорте матерей и детей, используя современные данные о росте. ссылки и ауксологическая методология, а также учет перинатальных и социально-демографических мешающих факторов.
Материалы и методы
Дизайн исследования и выборка
Исходная популяция исследования включала все 51 489 детей (51.5% мальчики), родившиеся в Финляндии в период с 1 января 2004 г. по 31 августа 2017 г. и проживающие в городе Эспоо, Финляндия, 14 сентября 2017 г. (рис. 1). Это исследование связывает данные о перинатальном периоде и исходах родов из Финского медицинского реестра рождений, который ведется Финским институтом здравоохранения и социального обеспечения (THL), с данными о социально-экономическом статусе матерей из Статистического управления Финляндии и данными продольного роста от рождения до 6-летнего возраста. полученные из электронных медицинских карт первичной медико-санитарной помощи. Критериями исключения были преждевременные или переношенные роды (до 37 или после 42 недель беременности, n = 4705), большая врожденная аномалия или синдром (диагностические коды Q00-07, Q75, Q85-87 и Q90-99 по Международная классификация болезней, 10-я версия, МКБ-10, n = 603), или экстракорпоральное оплодотворение (n = 1821).Мы также исключили пары мать-ребенок, для которых не было данных о социально-экономическом статусе (n = 72) или о курении матери во время беременности (n = 656). Конечная популяция состояла из 43 632 детей (51,2% мальчиков) (рис. 1).
полученные из электронных медицинских карт первичной медико-санитарной помощи. Критериями исключения были преждевременные или переношенные роды (до 37 или после 42 недель беременности, n = 4705), большая врожденная аномалия или синдром (диагностические коды Q00-07, Q75, Q85-87 и Q90-99 по Международная классификация болезней, 10-я версия, МКБ-10, n = 603), или экстракорпоральное оплодотворение (n = 1821).Мы также исключили пары мать-ребенок, для которых не было данных о социально-экономическом статусе (n = 72) или о курении матери во время беременности (n = 656). Конечная популяция состояла из 43 632 детей (51,2% мальчиков) (рис. 1).
Рисунок 1 Блок-схема исследуемой популяции. Перинатальные данные были получены из Финского медицинского регистра рождений. Некурящие вообще не курили во время беременности, бросившие курить в первом триместре, а курильщики продолжали курить после первого триместра. Аббревиатура : МКБ-10, Международная классификация болезней, 10-я версия. |
Ауксологические измерения
Масса тела при рождении, длина тела и окружность головы всех новорожденных были измерены в родильном доме и зарегистрированы в медицинском журнале регистрации рождений и файлах первичной медико-санитарной помощи. После рождения все младенцы и дети в Финляндии проходят регулярные бесплатные визиты к первичному медико-санитарному обслуживанию, которые включают ауксологическую оценку, проводимую обученными медсестрами.HC, вес и длина тела/рост измеряются с использованием стандартных методов. Минимум 11 посещений в течение первых 24 месяцев жизни, а затем ежегодные посещения до 6-летнего возраста. Данные о долговременном росте исследуемой популяции были собраны из электронных медицинских карт первичной медико-санитарной помощи Эспоо. У 43 632 детей было проведено 575 421 измерение HC, 572 938 измерений длины тела/роста и 572 699 измерений веса в возрасте от 0 до 6 лет (медиана 14 HC, измерения длины тела/роста и веса на одного субъекта, диапазон 1–37; диапазон 1– 36 в весовых измерениях). Измерения HC, веса и длины тела/роста были преобразованы в единицы SDS с использованием эталонных показателей роста населения. 24–26
Измерения HC, веса и длины тела/роста были преобразованы в единицы SDS с использованием эталонных показателей роста населения. 24–26
Ковариаты
Информация о курении матерей во время беременности была предоставлена самими матерями и собрана в Медицинской книге регистрации рождений медсестрами первичного звена, которые регулярно встречаются с матерями во время беременности. Статус курения был классифицирован как 1) некурящие, которые вообще не курили во время беременности, 2) бросившие курить, которые бросили курить в течение первого триместра, и 3) курильщики, которые продолжали курить после первого триместра.Предыдущие исследования показали хорошее соответствие данных медицинской регистрации рождений о курении с медицинскими записями. 27,28 Данные о количестве курящих в регистр не вносились.
Данные медицинского регистра рождений о потенциальных факторах риска, которые могут повлиять на внутриутробный или постнатальный рост, использовались в качестве критериев исключения (рис. 1) или ковариатов в статистическом анализе. Возраст матери, рост и индекс массы тела (ИМТ) до беременности, который рассчитывали в соответствии с ростом и массой тела матери до беременности (вес (кг)/[рост (м)] 2 ), использовались в качестве непрерывных данных. переменные.Остальные представляли собой категориальные переменные: паритет (первородящие или повторнородящие), статус жизни (совместно проживающие или одинокие), дихотомические показатели для любого гипертензивного или диабетического состояния матери или для вспомогательных методов лечения бесплодия (после исключения тех, которые были зачаты путем экстракорпорального оплодотворения), рождение асфиксия (определяемая как pH пуповины <7,05 или коды МКБ-10 O68, P20 или P21) или множественное число (близнецы или одинокие роды). Возраст и пол ребенка были включены в алгоритмы преобразования HC, веса и длины тела/роста SD. 24–26 Диагноз гипертензии или диабета у матери устанавливался врачами первичного звена и женской консультации во время беременности.
1) или ковариатов в статистическом анализе. Возраст матери, рост и индекс массы тела (ИМТ) до беременности, который рассчитывали в соответствии с ростом и массой тела матери до беременности (вес (кг)/[рост (м)] 2 ), использовались в качестве непрерывных данных. переменные.Остальные представляли собой категориальные переменные: паритет (первородящие или повторнородящие), статус жизни (совместно проживающие или одинокие), дихотомические показатели для любого гипертензивного или диабетического состояния матери или для вспомогательных методов лечения бесплодия (после исключения тех, которые были зачаты путем экстракорпорального оплодотворения), рождение асфиксия (определяемая как pH пуповины <7,05 или коды МКБ-10 O68, P20 или P21) или множественное число (близнецы или одинокие роды). Возраст и пол ребенка были включены в алгоритмы преобразования HC, веса и длины тела/роста SD. 24–26 Диагноз гипертензии или диабета у матери устанавливался врачами первичного звена и женской консультации во время беременности.
Данные о социально-экономическом статусе (СЭС) по роду занятий матери были получены из Статистического управления Финляндии. СЭС подразделялись на 4 категории: СЭС I) высшие служащие, СЭС II) низшие служащие, СЭС III) рабочие и СЭС IV) прочие, включая предпринимателей, студентов, пенсионеров, домохозяек и тех, кто не входит в СЭС I–III.
Статистический анализ
Связь курения матери во время беременности с постнатальным продольным ростом головы, а также с ростом длины тела/роста и массы тела к длине тела/росту была оценена с использованием линейных моделей смешанных эффектов для повторных измерений с гетерогенной структурой корреляции авторегрессии. Данные роста группировались по возрастным категориям, между которыми в моделях учитывалась внутрисубъектная корреляция. В течение первых 6 месяцев жизни младенцы и их семьи посещают детскую поликлинику ежемесячно или даже чаще.Для упрощения анализа мы использовали менее частые интервалы для формирования возрастных групп: рождение (до 3-х суток после рождения), 3 месяца (4-е сутки после рождения – 0,38 года), 6 месяцев (0,39–0,75 года), 12 месяцев (0,76 года). –1,25 года), 18 месяцев (1,26–1,75 года), 2 года (1,76–2,50 года), 3 года (2,51–3,50 года), 4 года (3,51–4,50 года), 5 лет (4,51–5,50 года), и 6 лет (5,51–7,00 лет; медиана возраста последней возрастной группы 6,0 лет). Если для ребенка в пределах возрастной категории было доступно несколько измерений, в анализе использовалось только одно измерение, ближайшее к предполагаемому возрасту.Например, все измерения между 2,51 (около 30 месяцев) и 3,50 годами (42 месяца) считались возможными для представления 3-летнего измерения, но для анализа было выбрано измерение, наиболее близкое к возрасту 3 лет.
–1,25 года), 18 месяцев (1,26–1,75 года), 2 года (1,76–2,50 года), 3 года (2,51–3,50 года), 4 года (3,51–4,50 года), 5 лет (4,51–5,50 года), и 6 лет (5,51–7,00 лет; медиана возраста последней возрастной группы 6,0 лет). Если для ребенка в пределах возрастной категории было доступно несколько измерений, в анализе использовалось только одно измерение, ближайшее к предполагаемому возрасту.Например, все измерения между 2,51 (около 30 месяцев) и 3,50 годами (42 месяца) считались возможными для представления 3-летнего измерения, но для анализа было выбрано измерение, наиболее близкое к возрасту 3 лет.
Количество измерений HC, длины тела/роста и веса по возрастным группам указано в таблицах дополнительных материалов S1 – S3 . Кроме того, графики разброса 5% случайных выборок измерений HC, длины/роста и веса по возрасту представлены на рисунке S1 дополнительных материалов .Многовариантные модели были скорректированы с учетом потенциальных искажающих факторов: роста матери, возраста и ИМТ до беременности, паритета, жизненного статуса, СЭС, гипертензии или диабета у матери, асфиксии при рождении, вспомогательных методов лечения бесплодия (после исключения зачатых в результате экстракорпорального оплодотворения) и множественность (близнецы или одиночки).
Линейные смешанные модели также использовались для нескорректированного анализа HC, длины тела/роста и массы тела к длине тела/росту в качестве базового сравнения.
Все анализы проводились с использованием статистического программного обеспечения SPSS версии 27 (IBM Corp., Армонк, Нью-Йорк).
Результаты
Воздействие табака во время беременности
Всего в конечную популяцию исследования было включено 43 632 ребенка. Матери 39 326 детей (90,1%) не курили во время беременности, матери 1758 детей (4,0%) бросили курить в первом триместре («бросившие курить»), матери 2548 (5,8%) детей курили после первого триместра ( Фигура 1). Матери, которые курили во время беременности, были самыми молодыми, а те, кто не курил во время беременности, были самыми старшими матерями (табл. 1).Курильщики реже принадлежали к группе с самым высоким СЭС, чем некурящие [4,6% (95% ДИ: 3,8, 5,5) против 34,8% (95% ДИ: 34,3, 35,2)] и реже были повторнородящими [51,3% (95% ДИ: 49,4, 53,3) против 56,3% (95% ДИ: 55,8, 56,8) соответственно]. Курильщики имели несколько более высокий ИМТ до беременности по сравнению с бросившими курить или некурящими [медиана 23,1 кг/м 2 (межквартильный размах (IQR) 20,5, 26,7) против 22,8 кг/м 2 (IQR 20,8, 25,9). ) и 22,4 кг/м 2 (МКР 20,5, 25,0) соответственно].Курильщики и бросившие курить также были немного ниже некурящих. Больше курящих, чем некурящих, были одинокими [19,3% (95% ДИ: 17,6, 20,9) против 3,5% (95% ДИ: 3,3, 3,6)].
Курильщики имели несколько более высокий ИМТ до беременности по сравнению с бросившими курить или некурящими [медиана 23,1 кг/м 2 (межквартильный размах (IQR) 20,5, 26,7) против 22,8 кг/м 2 (IQR 20,8, 25,9). ) и 22,4 кг/м 2 (МКР 20,5, 25,0) соответственно].Курильщики и бросившие курить также были немного ниже некурящих. Больше курящих, чем некурящих, были одинокими [19,3% (95% ДИ: 17,6, 20,9) против 3,5% (95% ДИ: 3,3, 3,6)].
Таблица 1 Характеристики исследуемой популяции (N = 43 632) по статусу курения матери |
Окружность головы
При рождении средний нескорректированный SDS HC был значительно ниже у новорожденных курильщиков (в среднем -0.31 SDS, 95% ДИ: -0,37, -0,25), чем у некурящих новорожденных (в среднем -0,06 SDS, 95% ДИ: -0,07, -0,04) (таблица 2). Нескорректированный HC SDS у курящих детей оставался меньше, чем у некурящих детей на протяжении всего детства. Через 6 лет среднее нескорректированное SDS по HC у детей курильщиков составляло -0,29 SDS (95% ДИ: -0,33, -0,25), тогда как у некурящих детей было -0,07 SDS (95% ДИ: -0,09). , −0,06) (табл. 2).
Через 6 лет среднее нескорректированное SDS по HC у детей курильщиков составляло -0,29 SDS (95% ДИ: -0,33, -0,25), тогда как у некурящих детей было -0,07 SDS (95% ДИ: -0,09). , −0,06) (табл. 2).
Таблица 2 Средние баллы нескорректированного стандартного отклонения (окружность головы, длина тела/рост и соотношение массы тела к длине тела/росту) в зависимости от статуса курения матери с рождения до 6 лет |
После поправки на смешанные факторы различия в SDS HC между курильщиками и некурящими потомками оставались значительными от рождения до 6-летнего возраста (рис. 2A, таблица 3).Скорректированный HC у курильщиков при рождении был в среднем на 0,19 SDS ниже (95% ДИ: 0,12, 0,25), чем у некурящих (рис. 2А). Средняя разница между HC курильщиков и некурящих детей в возрасте 6 лет составила -0,15 SDS (95% ДИ: -0,19, -0,10) (рис. 2А), что соответствует 2 мм.
Таблица 3 Средние скорректированные баллы стандартного отклонения для окружности головы, длины тела/роста и массы тела к длине тела/росту в зависимости от статуса курения матери с рождения до 6 лет |
Рисунок 2 Средняя разница в HC, длине тела/росте и SDS соотношения массы тела и длины тела/роста от рождения до 6 лет между детьми матерей, которые курили во время беременности, и детьми некурящих матерей (отмечены как нулевая линия), панели ( A – C ), а также между детьми матерей, бросивших курить в течение первого триместра, и детей некурящих матерей (обозначены нулевой чертой), панели ( D – Ф ). |
У детей бросивших курить средний нескорректированный или скорректированный SDS HC не отличался от SDS HC некурящих детей от рождения до 6 лет (рис. 2D, таблицы 2 и 3).
Длина/Высота и Вес-Длина/Высота
Дети курящих детей при рождении были ниже ростом по сравнению с детьми некурящих детей (нескорректированные и скорректированные значения, см. Таблицы 2 и 3). При рождении средняя скорректированная разница массы тела к длине тела составляла -0,08 SDS (95% ДИ: -0,08).14, -0,02) и по длине -0,38 SDS (95% ДИ: -0,43, -0,32) (рис. 2B и C). Потомство курильщиков в младенчестве демонстрировало четкую линейную модель роста. Они полностью сравнялись в весе и длине к 1 году жизни. После этого они продолжали прибавлять в весе, а линейный рост в росте останавливался по сравнению с потомством некурящих матерей. В конце концов, в возрасте 6 лет дети курильщиков были тяжелее [разница веса и роста 0,23 SDS (95% ДИ: 0,18, 0,29)] и ниже [разница роста и возраста -0,29].15 SDS (95% ДИ: -0,20, -0,11), что соответствует 7 мм], чем у детей, матери которых не курили во время беременности (рис. 2В и С).
Таблицы 2 и 3). При рождении средняя скорректированная разница массы тела к длине тела составляла -0,08 SDS (95% ДИ: -0,08).14, -0,02) и по длине -0,38 SDS (95% ДИ: -0,43, -0,32) (рис. 2B и C). Потомство курильщиков в младенчестве демонстрировало четкую линейную модель роста. Они полностью сравнялись в весе и длине к 1 году жизни. После этого они продолжали прибавлять в весе, а линейный рост в росте останавливался по сравнению с потомством некурящих матерей. В конце концов, в возрасте 6 лет дети курильщиков были тяжелее [разница веса и роста 0,23 SDS (95% ДИ: 0,18, 0,29)] и ниже [разница роста и возраста -0,29].15 SDS (95% ДИ: -0,20, -0,11), что соответствует 7 мм], чем у детей, матери которых не курили во время беременности (рис. 2В и С).
Потомство тех, кто бросил курить в течение первого триместра, существенно не отличалось по росту от потомства некурящих от рождения до 6-летнего возраста (таблица 3, рисунок 2E). Однако у потомков бросивших курить была повышенная прибавка в весе, сравнимая с таковой у детей курильщиков (таблица 3, рисунок 2F).
Обсуждение
Мы продемонстрировали, что курение матери во время беременности имеет давнюю связь с окружностью головы ребенка.После воздействия табака в результате курения матери во время беременности догоняющий рост HC в младенчестве и детстве был неполным, что привело к меньшему HC у детей курильщиков, чем у не подвергавшихся воздействию детей в возрасте 6 лет. Однако этот дефицит был небольшим и соответствовал 0,2 см в возрасте 6 лет. Обнадеживает, что рост ГК у детей, матери которых бросили курить в первом триместре, не отличался от такового у детей некурящих. Рост тела и вес при рождении были снижены у новорожденных, подвергшихся воздействию курения матери, но, по-видимому, они догнали своих здоровых сверстников в течение первых лет жизни.
Основным преимуществом этого исследования была большая популяция участников с длительным периодом наблюдения. Исследуемая когорта оценивалась хорошо организованной системой первичной медико-санитарной помощи, которая проводила повторные ауксологические проверки. По сравнению с предыдущими исследованиями, в которых оценивалась связь курения матери во время беременности с постнатальным ростом головы, это исследование было больше, а время наблюдения было больше. 15,18,23,29 Анализы были скорректированы с учетом потенциальных искажающих факторов, включая социально-экономический статус в соответствии с родом занятий матери.
По сравнению с предыдущими исследованиями, в которых оценивалась связь курения матери во время беременности с постнатальным ростом головы, это исследование было больше, а время наблюдения было больше. 15,18,23,29 Анализы были скорректированы с учетом потенциальных искажающих факторов, включая социально-экономический статус в соответствии с родом занятий матери.
Возможное ограничение этого исследования заключалось в том, что у нас не было информации о постнатальном воздействии табака при пассивном курении или через грудное молоко. Однако в исследовании курения матерей в период лактации и роста в когорте из 1494 детей 22 тип вскармливания (из бутылочки или грудью) или послеродовое воздействие табачного дыма в домашнем хозяйстве не играли значительной роли в росте от рождения до 1 год. Более того, матери, бросившие курить во время беременности, как правило, снова начинают курить в первые месяцы после родов. 30 Таким образом, наше обнаружение дефицита HC, ограниченного только потомством курильщиков, а не бросивших курить, предполагает более сильную связь между пренатальным, а не постнатальным воздействием табака и потомством HC. Кроме того, у нас не было информации о количестве сигарет, выкуриваемых матерью, поэтому зависимость доза-реакция не могла быть оценена. Другим ограничением исследования было то, что у нас не было информации о нескольких других потенциальных искажающих факторах, включая употребление других психоактивных веществ, психические или нейропсихиатрические состояния матери или характеристики отца.Социально-экономический статус партнера матери также был неизвестен. Несмотря на то, что мы стремились исключить потенциальные вмешивающиеся факторы, связь между курением матери во время беременности и постнатальным ростом головы потомства может включать в себя остаточное вмешивающееся влияние, связанное с СЭС или другими семейными вмешивающимися факторами. Поскольку мы не смогли использовать дизайн семейного исследования, это ослабляет вывод о причинно-следственной связи. Кроме того, в исследуемой популяции потомство некурящих детей было немного ниже среднего значения SDS эталонных показателей роста, что, однако, не повлияло на сравнение между курящими группами.
Кроме того, у нас не было информации о количестве сигарет, выкуриваемых матерью, поэтому зависимость доза-реакция не могла быть оценена. Другим ограничением исследования было то, что у нас не было информации о нескольких других потенциальных искажающих факторах, включая употребление других психоактивных веществ, психические или нейропсихиатрические состояния матери или характеристики отца.Социально-экономический статус партнера матери также был неизвестен. Несмотря на то, что мы стремились исключить потенциальные вмешивающиеся факторы, связь между курением матери во время беременности и постнатальным ростом головы потомства может включать в себя остаточное вмешивающееся влияние, связанное с СЭС или другими семейными вмешивающимися факторами. Поскольку мы не смогли использовать дизайн семейного исследования, это ослабляет вывод о причинно-следственной связи. Кроме того, в исследуемой популяции потомство некурящих детей было немного ниже среднего значения SDS эталонных показателей роста, что, однако, не повлияло на сравнение между курящими группами. Это наблюдение может быть связано с этническими различиями между финскими нормами роста детей, родившихся между 1983 и 2008 годами, и нынешней когортой детей, родившихся между 2004 и 2017 годами, причем последняя, вероятно, является более полиэтнической. Было показано, что средний HC у детей финского происхождения выше, чем средний HC, показанный в многоэтнических диаграммах роста ВОЗ или сообщаемый некоторыми другими людьми, особенно некавказскими. 24,31 Мы не смогли включить в анализ этническую принадлежность, поскольку в Финляндии этническая принадлежность не регистрируется в перинатальных данных и данных о здоровье ребенка.Мы знаем, что с 2000 года в части Финляндии, в которой проводилось исследование, ежегодно растет чистая миграция из-за рубежа, а в 2017 году более четверти родов приходилось на матерей, говорящих на иностранном языке. 32 Однако курение во время беременности среди мигрантов встречается реже, чем среди населения Финляндии в целом. 33
Это наблюдение может быть связано с этническими различиями между финскими нормами роста детей, родившихся между 1983 и 2008 годами, и нынешней когортой детей, родившихся между 2004 и 2017 годами, причем последняя, вероятно, является более полиэтнической. Было показано, что средний HC у детей финского происхождения выше, чем средний HC, показанный в многоэтнических диаграммах роста ВОЗ или сообщаемый некоторыми другими людьми, особенно некавказскими. 24,31 Мы не смогли включить в анализ этническую принадлежность, поскольку в Финляндии этническая принадлежность не регистрируется в перинатальных данных и данных о здоровье ребенка.Мы знаем, что с 2000 года в части Финляндии, в которой проводилось исследование, ежегодно растет чистая миграция из-за рубежа, а в 2017 году более четверти родов приходилось на матерей, говорящих на иностранном языке. 32 Однако курение во время беременности среди мигрантов встречается реже, чем среди населения Финляндии в целом. 33
В большинстве предыдущих исследований, в которых оценивались когорты от 326 до 2151 младенца, ускорение роста НС после курения матери во время беременности наблюдалось в течение 12 месяцев.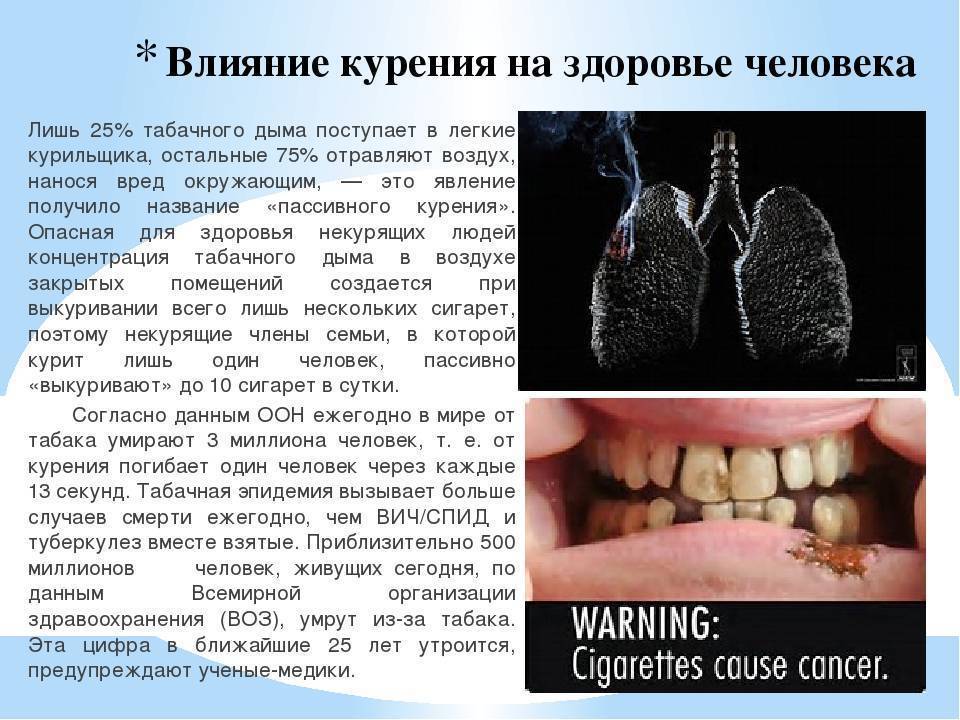 11,15,22,23 У детей заядлых курильщиков сообщалось о дефиците ГК до 2 лет 18 или до 5 лет 16 . В последнем исследовании не проводились статистические проверки или поправки на искажающие факторы. В соответствии с нашим исследованием, в небольшом проспективном когортном исследовании, включавшем 363 ребенка, 29 , сообщалось о стойком дефиците HC, но, в отличие от нашего исследования, у детей курильщиков не наблюдалось догоняющего роста. Это предыдущее исследование пострадало от методологических проблем, касающихся продольного анализа роста HC; кривые роста были построены с использованием собственных данных исследования для стандартизации, и никаких поправок на искажающие факторы не делалось.При перекрестном анализе не удалось выявить существенных различий в HC между потомками курильщиков и некурящих в возрасте от 6 месяцев до 5 лет. Методологически исследование, наиболее похожее на наше, было проведено Durmus et al. 13 В соответствии с нашими выводами они сообщили о дефиците HC в возрасте 1 года [-0,10 SDS (95% ДИ: -0,18, -0,01)] у детей курильщиков по сравнению с детьми некурящих.
11,15,22,23 У детей заядлых курильщиков сообщалось о дефиците ГК до 2 лет 18 или до 5 лет 16 . В последнем исследовании не проводились статистические проверки или поправки на искажающие факторы. В соответствии с нашим исследованием, в небольшом проспективном когортном исследовании, включавшем 363 ребенка, 29 , сообщалось о стойком дефиците HC, но, в отличие от нашего исследования, у детей курильщиков не наблюдалось догоняющего роста. Это предыдущее исследование пострадало от методологических проблем, касающихся продольного анализа роста HC; кривые роста были построены с использованием собственных данных исследования для стандартизации, и никаких поправок на искажающие факторы не делалось.При перекрестном анализе не удалось выявить существенных различий в HC между потомками курильщиков и некурящих в возрасте от 6 месяцев до 5 лет. Методологически исследование, наиболее похожее на наше, было проведено Durmus et al. 13 В соответствии с нашими выводами они сообщили о дефиците HC в возрасте 1 года [-0,10 SDS (95% ДИ: -0,18, -0,01)] у детей курильщиков по сравнению с детьми некурящих. Однако дальше ХК не последовало. В исследовании Durmus et al. 13 (-0.10 SDS, 95% ДИ: -0,19, -0,01) и в нашем (-0,12 SDS, 95% ДИ: -0,16, -0,08), и в нашем исследовании продолжала отставать в росте (средняя разница в возрасте 6 лет -0,15 SDS). , 95% ДИ: -0,20, -0,11). Наше обнаружение более высокого отношения массы тела к длине тела/росту у детей курильщиков после 3-месячного возраста по сравнению с детьми некурящих также согласуется с Durmuş et al и другими исследованиями. 14 Вопреки выводам Durmus et al., в нашем исследовании дети матерей, бросивших курить в течение первого триместра, также имели повышенную прибавку в весе, сравнимую с таковой у детей курильщиков.Ранее сообщалось о повышенном риске избыточного веса у детей после курения матери на ранних сроках беременности. 34
Однако дальше ХК не последовало. В исследовании Durmus et al. 13 (-0.10 SDS, 95% ДИ: -0,19, -0,01) и в нашем (-0,12 SDS, 95% ДИ: -0,16, -0,08), и в нашем исследовании продолжала отставать в росте (средняя разница в возрасте 6 лет -0,15 SDS). , 95% ДИ: -0,20, -0,11). Наше обнаружение более высокого отношения массы тела к длине тела/росту у детей курильщиков после 3-месячного возраста по сравнению с детьми некурящих также согласуется с Durmuş et al и другими исследованиями. 14 Вопреки выводам Durmus et al., в нашем исследовании дети матерей, бросивших курить в течение первого триместра, также имели повышенную прибавку в весе, сравнимую с таковой у детей курильщиков.Ранее сообщалось о повышенном риске избыточного веса у детей после курения матери на ранних сроках беременности. 34
HC является суррогатным измерением размера мозга в детстве, 19,20 , а рост головы до и после рождения положительно связан с нейрокогнитивным исходом. 35 Догоняющий рост ГК после воздействия курения матери во время беременности происходит в течение первых 6–12 месяцев жизни, 11,22,36 , когда ГК достигает уже около 80% своего окончательного размера. В исследованиях на животных пренатально вводимый никотин приводил к уменьшению количества клеток головного мозга, а позднее нейроны, по-видимому, замещались глией. 37,38 Таким образом, то, что было утрачено во внутриутробном периоде, впоследствии не могло быть полностью восстановлено. Исследования, изучающие структурные изменения в мозге потомства после курения матери во время беременности, продемонстрировали уменьшение региональных объемов в нескольких областях коры головного мозга, в мозжечке и мозолистом теле. 8,39–41 Дефицит общего объема мозга и HC наблюдался еще в возрасте 10–14 лет (N = 35) у детей, пренатально подвергшихся воздействию табака, но исследование не показало значимости при корректировке результатов для использования другого вещества. 41 Инсулиноподобный фактор роста-1 (ИФР-1) является основным регулятором роста и развития головного мозга в пре- и постнатальном периоде. 43 Риск избыточной массы тела и ожирения у детей после пренатального воздействия табака, по-видимому, связан с метаболическим программированием посредством изменений в эпигеноме 44 и оси ИФР-фактор роста.
В исследованиях на животных пренатально вводимый никотин приводил к уменьшению количества клеток головного мозга, а позднее нейроны, по-видимому, замещались глией. 37,38 Таким образом, то, что было утрачено во внутриутробном периоде, впоследствии не могло быть полностью восстановлено. Исследования, изучающие структурные изменения в мозге потомства после курения матери во время беременности, продемонстрировали уменьшение региональных объемов в нескольких областях коры головного мозга, в мозжечке и мозолистом теле. 8,39–41 Дефицит общего объема мозга и HC наблюдался еще в возрасте 10–14 лет (N = 35) у детей, пренатально подвергшихся воздействию табака, но исследование не показало значимости при корректировке результатов для использования другого вещества. 41 Инсулиноподобный фактор роста-1 (ИФР-1) является основным регулятором роста и развития головного мозга в пре- и постнатальном периоде. 43 Риск избыточной массы тела и ожирения у детей после пренатального воздействия табака, по-видимому, связан с метаболическим программированием посредством изменений в эпигеноме 44 и оси ИФР-фактор роста. 45 Метаболическое программирование также может быть связано с задержкой линейного роста 45 этих детей.
45 Метаболическое программирование также может быть связано с задержкой линейного роста 45 этих детей.
Выводы
Несмотря на частичный догоняющий рост в первые месяцы жизни, размер головы у детей курящих матерей не достигает такового у не подвергавшихся воздействию детей. Поскольку наибольший рост НС происходит в течение первых 2 лет жизни, вполне вероятно, что сохраняющийся разрыв между НС детей курящих и некурящих матерей от рождения до 6 лет может быть постоянным. Дефект в росте HC может быть грубой мерой лежащих в основе каскадов. Следует приложить все усилия, чтобы побудить беременных женщин бросить курить, чтобы защитить мозг потомства.
Сокращения
ИМТ, индекс массы тела; ОК, окружность головы; МКБ-10, Международная классификация болезней, 10-я версия; СЭС, социально-экономический статус; SDS, показатель стандартного отклонения.
Заявление об этике
Это основанное на реестре исследование было одобрено комитетом по этике больничного округа Северного Саво (DNr 64/2010), и были получены разрешения от держателей реестра, Национального института здравоохранения и социального обеспечения (THL/582/5. 05.00/2009;
05.00/2009;
THL/504/5.05.00/2010; THL/1010/5.05.00/2018), Статистического управления Финляндии (TK-53-839-18/u1183_a) и Институционального наблюдательного совета муниципалитета Эспоо (4.9.2008/DNo 1224).
Благодарности
Благодарим статистиков Марью-Лину Ламиди M.Sc. и Туомас Селандер M.Sc. за ценные советы по статистическому анализу.
Финансирование
Эта работа была поддержана Фондом Арво и Леа Юлппё, Фондом Пяйвикки и Сакари Сольберг, Финским медицинским фондом, Университетской больницей Куопио, Государственным фондом научных исследований и Национальной высшей школой клинических исследований.
Раскрытие информации
Авторы сообщают об отсутствии конфликта интересов в этой работе.
Ссылки
1. Проект Euro-Peristat с SCPE и Eurocat. Европейский отчет о перинатальном здоровье. Здоровье беременных женщин и младенцев в Европе в 2010 г.; 2013. Доступно по адресу: http://www.europeristat.com. По состоянию на 23 сентября 2021 г.
2. де Вольф М.Г., Бакхаузен М.Г., Иверсен М.Л., Бендикс Дж.М., Ром А.Л., Хегаард Х.К. Распространенность и предикторы курения матери до и во время беременности в региональном населении Дании: перекрестное исследование. Reprod Health . 2019;16(1):1–9. doi:10.1186/s12978-019-0740-7
3. Кертин С.К., Мэтьюз Т.Дж. Распространенность курения и отказ от курения до и во время беременности: данные свидетельства о рождении, 2014 г. Natl Vital Stat Rep . 2016;65(1):1–14.
4. Райс Ф., Лэнгли К., Вудфорд С., Дэйви Смит Г., Тапар А. Выявление вклада пренатальных факторов риска в развитие потомства и психопатологию: какие схемы использовать и критика литературы о курении матери и стрессе во время беременности. Дев-психопат . 2018;30(3):1107–1128. дои: 10.1017/S0954579418000421
5. Браун Дж.М., Дэниелс Дж.Л., Калкбреннер А., Циммерман Дж., Николас Дж.С. Влияние курения матери во время беременности на умственную отсталость среди 8-летних детей. Детский эпидемиологический перинат . 2009;23(5):482–491. doi:10.1111/j.1365-3016.2009.01056.x
Детский эпидемиологический перинат . 2009;23(5):482–491. doi:10.1111/j.1365-3016.2009.01056.x
6. Абель Э.Л. Курение во время беременности: обзор влияния на рост и развитие потомства. Хум Биол .1980;52(4):593–625.
7. Лехтовирта П., Форсс М. Острое влияние курения на межворсинчатый кровоток плаценты. Br J Obstet Gynaecol . 1978; 85 (10): 729–731. doi:10.1111/j.1471-0528.1978.tb15592.x
8. Бублиц М.Х., Страуд Л.Р. Курение матери во время беременности и структура и функция мозга потомства: обзор и повестка дня для будущих исследований. Никотин Тоб Res . 2012;14(4):388–397. doi:10.1093/ntr/ntr191
9. Бак Дж.М., Ю.Л., Кнопик В.С., Штитцель Дж.А.Нарушения метилома ДНК: эпигенетическая основа возникающих наследственных аномалий развития нервной системы, связанных с курением матери и воздействием никотина на мать. Биол Репрод . 2021; 105: 644–666.
10. Кливер С.П., Гольденберг Р.Л., Каттер Г.Р. , Хоффман Х.Дж., Дэвис Р.О., Нельсон К.Г. Влияние курения сигарет на неонатальные антропометрические измерения. Акушерство Гинекол . 1995;85(4):625–630. дои: 10.1016/0029-7844(94)00437-I
, Хоффман Х.Дж., Дэвис Р.О., Нельсон К.Г. Влияние курения сигарет на неонатальные антропометрические измерения. Акушерство Гинекол . 1995;85(4):625–630. дои: 10.1016/0029-7844(94)00437-I
11. Онг К.К., Прис М.А., Эммет П.М., Ахмед М.Л., Дангер Д.Б.; Исследовательская группа ALSPAC.Размер при рождении и рост в раннем детстве в зависимости от курения матери, паритета и грудного вскармливания младенцев: лонгитудинальное исследование когорты рождения и анализ. Pediatr Res . 2002;52(6):863–867. дои: 10.1203/00006450-200212000-00009
12. Brand JS, Gaillard R, West J, et al. Связь между отказом от курения, сокращением и продолжением курения матерью во время беременности с продольным ростом плода: результаты менделевской рандомизации и исследований с отрицательным контролем родителей. ПЛОС Мед .2019;16(11):e1002972. doi:10.1371/journal.pmed.1002972
13. Durmus B, Kruithof CJ, Gillman MH, et al. Курение родителей во время беременности, ранний рост и риск ожирения у детей дошкольного возраста: исследование «Поколение R». Am J Clin Nutr . 2011;94(1):164–171. doi:10.3945/ajcn.110.009225
Am J Clin Nutr . 2011;94(1):164–171. doi:10.3945/ajcn.110.009225
14. Окен Э., Левитан Э.Б., Гиллман М.В. Курение матери во время беременности и избыточный вес ребенка: систематический обзор и метаанализ. Интерн. Дж. Обес . 2008;32(2):201–210. дои: 10.1038/sj.ijo.0803760
15. Данн Х.Г., Макберни А.К., Ингрэм С., Хантер С.М. Курение матери во время беременности и последующее развитие ребенка: I. Физический рост до 6,5 лет. Can J Общественное здравоохранение . 1976; 67 (6): 499–505.
16. Элвуд ПК, Свитнам ПМ, Грей ОП, Дэвис ДП, Вуд ПД. Рост детей от 0 до 5 лет: с особым акцентом на курение матери во время беременности. Энн Хам Биол . 1987;14(6):543–557. дои: 10.1080/03014468700009381
17.Мартинес-Меса Дж., Менезес А.М., Гонсалес Д.А. и соавт. Связь между курением матери во время беременности и ростом потомства на протяжении всей жизни: данные когорты 1993 г. в Пелотас (Бразилия). J Adolesc Health .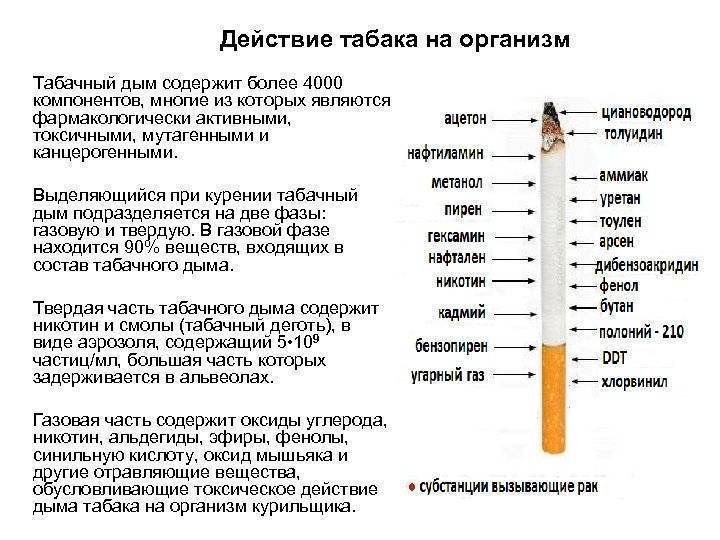 2012; 51 (6 Приложение): S53–s57. doi:10.1016/j.jadohealth.2012.08.014
2012; 51 (6 Приложение): S53–s57. doi:10.1016/j.jadohealth.2012.08.014
18. Канеллопулос Т.А., Варваригу А.А., Караца А.А., Бератис Н.Г. Течение роста в течение первых 6 лет у детей, подвергшихся внутриутробному воздействию табачного дыма. Евро J Педиатр . 2007;166(7):685–692. дои: 10.1007/s00431-006-0308-8
19.Бартоломеуш HH, Куршен Э, Карнс CM. Взаимосвязь между окружностью головы и объемом мозга у здоровых нормальных малышей, детей и взрослых. Нейропедиатрия . 2002;33(5):239–241. дои: 10.1055/s-2002-36735
20. Линдли А.А., Бенсон Дж.Е., Граймс С., Коул Т.М., Герман А.А. Взаимосвязь у новорожденных между клинически измеренной окружностью головы и объемом головного мозга, оцененным по данным компьютерной томографии головы. Ранний Хам Дев . 1999;56(1):17–29. дои: 10.1016/S0378-3782(99)00033-X
21.Барр Х.М., Стрейссгут А.П., Мартин Д.К., Герман К.С. Размер младенца в возрасте 8 месяцев: связь с употреблением матерью алкоголя, никотина и кофеина во время беременности. Педиатрия . 1984;74(3):336–341.
Педиатрия . 1984;74(3):336–341.
22. Boshuizen HC, Verkerk PH, Reerink JD, Herngreen WP, Zaadstra BM, Verloove-Vanhorick SP. Курение матери во время лактации: связь с ростом в течение первого года жизни в голландской когорте. Am J Эпидемиол . 1998;147(2):117–126. doi: 10.1093/oxfordjournals.aje.a009423
23. День Н., Корнелиус М., Гольдшмидт Л., Ричардсон Г., Роблес Н., Тейлор П. Влияние пренатального употребления табака и марихуаны на рост потомства от рождения до 3-летнего возраста. Нейротоксикол Тератол . 1992;14(6):407–414. дои: 10.1016/0892-0362(92)
24. Карвонен М., Ханнила М.Л., Саари А., Дункель Л. Новый финский эталон окружности головы от рождения до 7 лет. Энн Мед . 2012;44(4):369–374. дои: 10.3109/07853890.2011.558519
25.Саари А., Санкилампи У., Ханнила М.Л., Кивиниеми В., Кессели К., Дункель Л. Новые финские эталоны роста для детей и подростков в возрасте от 0 до 20 лет: соотношение длины тела/роста к возрасту, массы тела к длине тела/росту и телосложения. индекс массы для возраста. Энн Мед . 2011;43(3):235–248. дои: 10.3109/07853890.2010.515603
индекс массы для возраста. Энн Мед . 2011;43(3):235–248. дои: 10.3109/07853890.2010.515603
26. Санкилампи У., Ханнила М.Л., Саари А., Гисслер М., Дункель Л. Новые популяционные справочные данные по массе тела при рождении, длине тела и окружности головы у одноплодных и близнецовых детей в сроке беременности от 23 до 43 недель. Энн Мед . 2013;45(5–6):446–454. дои: 10.3109/07853890.2013.803739
27. Тепери Й. Мультиметодический подход к оценке качества данных в Финском медицинском регистре рождений. J Эпидемиол общественного здравоохранения . 1993;47(3):242–247. doi:10.1136/jech.47.3.242
28. Gissler M, Teperi J, Hemminki E, Meriläinen J. Качество данных после реструктуризации национального медицинского реестра. Scand J Soc Med . 1995;23(1):75–80. дои: 10.1177/140349489502300113
29.Вик Т., Якобсен Г., Ваттен Л., Баккетейг Л.С. Пре- и постнатальный рост детей женщин, куривших во время беременности. Ранний Хам Дев . 1996;45(3):245–255. дои: 10.1016/0378-3782(96)01735-5
1996;45(3):245–255. дои: 10.1016/0378-3782(96)01735-5
30. Jones M, Lewis S, Parrott S, Wormall S, Coleman T. Возобновление курения в послеродовом периоде после вмешательства по прекращению курения: систематический обзор. Зависимость . 2016;111(6):981–990. doi:10.1111/доп.13309
31. Натале В., Раджагопалан А. Мировые различия в росте человека и стандарты роста Всемирной организации здравоохранения: систематический обзор. BMJ Открыть . 2014;4(1):e003735. doi:10.1136/bmjopen-2013-003735
32. Sipilä S Väestötietoisku_ lopullinen-1.pdf: Espoon väestönmuutokset vuonna; 2017. Доступно по адресу: https://www.sttinfo.fi/tiedote/tilastot-ja-tutkimukset–kuukausitiedote-helmikuu-2019?publisherId=3385&releaseId=69852911. По состоянию на 24 мая 2021 г.
33. Бастола К., Копонен П., Харкянен Т., Луото Р., Гисслер М., Киннунен Т.И. Роды и их осложнения у женщин сомалийского, курдского и русского происхождения, а также у женщин в общей популяции в Финляндии. Рождение . 2019;46(1):35–41. дои: 10.1111/род.12357
Рождение . 2019;46(1):35–41. дои: 10.1111/род.12357
34. Окен Э., Ха С.Ю., Таверас Э.М., Рич-Эдвардс Дж.В., Гиллман М.В. Ассоциации пренатального курения матери с детским ожирением и артериальным давлением. Обес Рез . 2005;13(11):2021–2028. doi:10.1038/oby.2005.248
35. Emond AM, Lira PI, Lima MC, Grantham-McGregor SM, Ashworth A. Развитие и поведение доношенных детей с низкой массой тела при рождении в возрасте 8 лет на северо-востоке Бразилии: продольное исследование. Акта Педиатр .2006;95(10):1249–1257. дои: 10.1080/08035250600615127
36. Фенерджиоглу А.К., Тамер И., Каратекин Г., Нухоглу А. Нарушение постнатального роста детей, пренатально подвергшихся курению сигарет. Тохоку J Exp Med . 2009;218(3):221–228. doi:10.1620/tjem.218.221
37. Слоткин Т.А., Орбанд-Миллер Л., Куин К.Л., Уитмор В.Л., Зайдлер Ф.Дж. Влияние пренатального воздействия никотина на биохимическое развитие областей мозга крыс: инфузии лекарственных препаратов матери через осмотические мининасосы.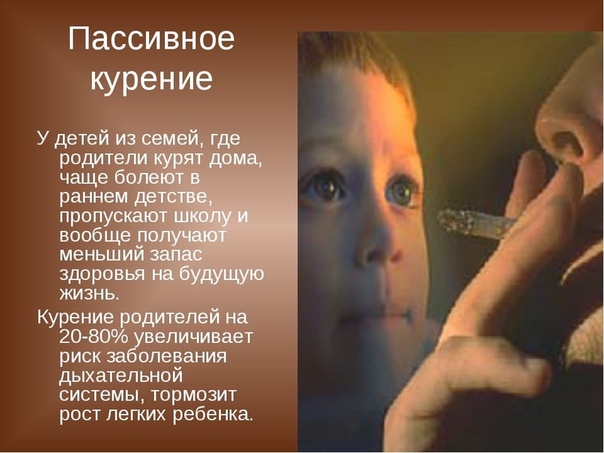 J Pharmacol Exp Ther .1987; 240(2):602–611.
J Pharmacol Exp Ther .1987; 240(2):602–611.
38. Слоткин Т.А. Воздействие никотина или кокаина на плод: что хуже? J Pharmacol Exp Ther . 1998;285(3):931–945.
39. de Zeeuw P, Zwart F, Schrama R, van Engeland H, Durston S. Пренатальное воздействие сигаретного дыма или алкоголя и объем мозжечка при синдроме дефицита внимания/гиперактивности и типичном развитии. Трансл Психиатрия . 2012;2:e84. doi:10.1038/tp.2012.12
40. Экблад М., Коркейла Дж., Парккола Р. и соавт.Курение матери во время беременности и регионарные объемы головного мозга у недоношенных детей. J Педиатр . 2010;156(2):185–90.e1. doi:10.1016/j.jpeds.2009.07.061
41. Rivkin MJ, Davis PE, Lemaster JL, et al. Объемное МРТ-исследование головного мозга у детей, подвергшихся внутриутробному воздействию кокаина, алкоголя, табака и марихуаны. Педиатрия . 2008;121(4):741–750. doi:10.1542/пед.2007-1399
42. Dyer AH, Vahdatpour C, Sanfeliu A, Tropea D. Роль инсулиноподобного фактора роста 1 (IGF-1) в развитии, созревании и нейропластичности мозга. Неврология . 2016; 325:89–99. doi:10.1016/j.neuroscience.2016.03.056
Роль инсулиноподобного фактора роста 1 (IGF-1) в развитии, созревании и нейропластичности мозга. Неврология . 2016; 325:89–99. doi:10.1016/j.neuroscience.2016.03.056
43. Pringle PJ, Geary MP, Rodeck CH, Kingdom JC, Kayamba-Kay’s S, Hindmarsh PC. Влияние курения сигарет на антенатальный рост, размер при рождении и ось инсулиноподобного фактора роста. J Clin Endocrinol Metab . 2005;90(5):2556–2562. doi:10.1210/jc.2004-1674
44. Роджерс Дж.М. Курение и беременность: эпигенетика и генетическое происхождение метаболического синдрома. Врожденные дефекты Res .2019;111(17):1259–1269. дои: 10.1002/bdr2.1550
45. Puche JE, Castilla-Cortázar I. Человеческие состояния дефицита инсулиноподобного фактора роста-I (IGF-I). J Transl Med . 2012;10:224. дои: 10.1186/1479-5876-10-224
Как курение вызывает рак?
Каков риск развития рака у меня из-за курения?
Наши тела созданы для того, чтобы справляться с небольшими повреждениями, но часто они не могут справиться с количеством вредных химических веществ, содержащихся в табачном дыме.
Как количество выкуриваемого, так и продолжительность курения влияют на риск возникновения рака.
Чем больше сигарет вы выкуриваете в день, тем выше риск заболеть раком, поэтому уменьшение количества выкуриваемых сигарет в день может быть хорошим первым шагом.
Но больше всего на риск рака влияет количество лет, которые вы курите. Поэтому важно составить план полного отказа от курения.
Помните, чем раньше вы остановитесь, тем ниже риск заболеть раком. Каждый, кто курит, может извлечь пользу из отказа от курения, а бросить никогда не поздно, даже если вы курите много лет.Поговорите со своим лечащим врачом или фармацевтом или посетите NHS Smokefree, чтобы получить бесплатную поддержку, которая поможет вам бросить курить навсегда.
Узнайте больше о том, как бросить курить.
Курение, повреждение ДНК и рак
ДНКсодержится во всех наших клетках и контролирует их поведение. Даже одна сигарета может повредить ДНК.
- Сигаретный дым выделяет более 5000 химических веществ, и многие из них вредны — мы знаем, что по крайней мере 70 могут вызывать рак.

- Вредные химические вещества попадают в наши легкие и распространяются по всему телу.
- Химические вещества из сигарет повреждают ДНК.
- Химические вещества, содержащиеся в сигаретах, затрудняют восстановление клетками любых повреждений ДНК. Они также повреждают участки ДНК, которые защищают нас от рака.
- Нарастание повреждений ДНК в одной и той же клетке с течением времени приводит к раку.
Курение является основной причиной рака легких
Курение вызывает более 7 из 10 случаев рака легких в Великобритании. Рак легких является наиболее частой причиной смерти от рака.
У курящих людей иногда бывает кашель. Но кашель также может быть признаком рака легких и других заболеваний. Поэтому, если у вас есть какие-либо сомнения, кашель или другой симптом, который является новым, меняется или не исчезнет, поговорите со своим врачом.
И помните, никогда не поздно бросить курить и снизить риск развития рака легких. Лучший способ снизить риск — полностью бросить курить. Ознакомьтесь с нашими советами и поддержкой, которые помогут вам бросить курить навсегда.
Лучший способ снизить риск — полностью бросить курить. Ознакомьтесь с нашими советами и поддержкой, которые помогут вам бросить курить навсегда.
Какие еще виды рака вызывает курение?
Связь между курением и раком очевидна.Он вызывает как минимум 15 различных видов рака, в том числе два наиболее распространенных — рак легких и рак кишечника.
Другие виды рака, вызванные курением, включают рот, глотку (верхняя часть горла), нос и пазухи, гортань (голосовой ящик), пищевод (пищевод), печень, поджелудочную железу, желудок, почки, яичники, мочевой пузырь, шейку матки и некоторые виды лейкемии. .
Курение также вызывает другие заболевания, такие как болезни сердца и различные заболевания легких.
Легкое, периодическое и социальное курение также вызывает рак
Безопасного уровня курения не существует.
Курение от 1 до 10 сигарет в день увеличивает риск развития рака и других заболеваний, связанных с курением.
Даже выкуривание менее одной сигареты в день вредно. Одно исследование показало, что это значительно увеличивает риск ранней смерти по сравнению с людьми, которые никогда не курили.
Как курение влияет на репродуктивное здоровье
Как курение влияет на фертильность, выработку гормонов и зачатие при попытке забеременеть?
Курение сигарет может иметь негативные последствия для здоровья женщин и мужчин, а также лиц разной гендерной идентичности, затрудняя беременность.
Исследования показывают, что:
- Курение может снизить фертильность, 1 затруднить зачатие.
- Курение может негативно повлиять на выработку гормонов. 2
- Курение и воздействие табачного дыма могут нанести вред репродуктивной системе. 2
- Курение может повредить ДНК спермы. 3
Если вы или кто-то, кого вы любите, пытаетесь забеременеть и употребляете табак, узнайте больше о том, что значит бросить курить и начать путь к жизни без табачного дыма.
Как курение во время беременности влияет на внутриутробное развитие моего ребенка?
Курение во время беременности может привести к осложнениям беременности, негативным последствиям для здоровья будущего ребенка, выкидышу и смерти.
Курение во время беременности повышает риск осложнений беременности, таких как преждевременные роды и родоразрешение. 3
Курение во время беременности также может привести к негативным последствиям для здоровья будущего ребенка. 1,4 Ежегодно примерно 400 000 младенцев в США подвергаются воздействию сигаретного дыма и его химических веществ в утробе матери. 2 Эти дети подвержены риску ряда осложнений, включая:
- Низкая масса тела при рождении.
- Легкие, которые не развиваются должным образом.
- Врожденные дефекты, такие как заячья губа и/или волчья пасть.
- Синдром внезапной детской смерти (СВДС). 3
Химические вещества, содержащиеся в сигаретном дыме, могут подвергнуть вас риску внематочной беременности. Внематочная беременность возникает, когда оплодотворенная яйцеклетка не достигает матки, а вместо этого начинает расти за ее пределами. Это тяжелое состояние почти всегда приводит к смерти будущего ребенка, а в некоторых случаях и к смерти матери.
Внематочная беременность возникает, когда оплодотворенная яйцеклетка не достигает матки, а вместо этого начинает расти за ее пределами. Это тяжелое состояние почти всегда приводит к смерти будущего ребенка, а в некоторых случаях и к смерти матери.
Кроме того, есть некоторые доказательства того, что курение во время беременности может привести к выкидышу плода или будущего ребенка. 2
Ни одно табачное изделие не является безопасным для употребления во время беременности . Почти все табачные изделия, включая большинство электронных сигарет, содержат никотин, который может проникать через плаценту и мешать внутриутробному и постнатальному развитию. 5
Если вы беременны и хотите бросить курить, проконсультируйтесь со своим лечащим врачом. Smokefree.gov также предлагает ресурсы для отказа от курения во время беременности, в том числе программу текстовых сообщений, чтобы предложить поддержку беременным женщинам, пытающимся бросить курить.
Для получения более общей информации о репродуктивном здоровье посетите веб-сайт Центров по контролю и профилактике заболеваний репродуктивного здоровья.
Может ли курение подвергнуть меня риску рака шейки матки?
Да, курение сигарет может вызвать рак шейки матки . 1 Этот тип рака возникает в шейке матки, нижнем, узком конце матки, который образует канал между маткой и влагалищем.
Для получения дополнительной информации о раке шейки матки, включая симптомы, скрининг, диагностику и лечение, посетите веб-сайт Центров по контролю и профилактике заболеваний шейки матки.
Всего за несколько лет отказа от курения снижается риск рака шейки матки. 1 Если вы употребляете табак и хотите бросить курить, существуют ресурсы, которые помогут вам бросить курить.
Может ли курение привести к эректильной дисфункции?
Да, курение может увеличить риск эректильной дисфункции , 3 состояние, при котором вы не можете достичь или сохранить эрекцию, достаточную для удовлетворительного полового акта.
Для получения дополнительной информации об эректильной дисфункции, включая симптомы, диагностику, лечение и профилактику, посетите веб-сайт Национального института диабета, болезней органов пищеварения и почек, посвященный эректильной дисфункции.
Может ли курение увеличить вероятность смерти от рака простаты?
Да, курение может увеличить вероятность смерти от рака простаты . 3 Простата представляет собой железу мужской репродуктивной системы, вырабатывающую жидкость, которая входит в состав спермы. Рак предстательной железы начинается в простате.
Если у вас рак предстательной железы и вы курите, у вас может быть больше шансов умереть от этой болезни, чем у некурящих больных раком простаты. 3
Для получения дополнительной информации о раке простаты, включая симптомы, скрининг, диагностику и лечение, посетите веб-сайт Центров по контролю и профилактике заболеваний рака простаты.
.


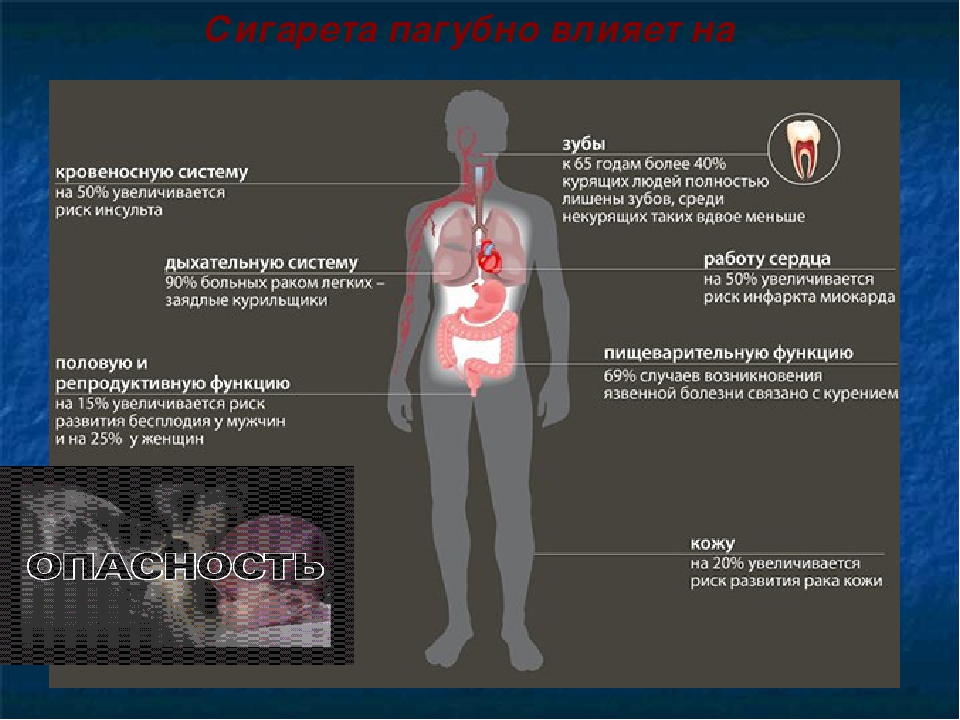
 Как они могут позволить себе сигареты? Откуда у них деньги, чтобы заплатить за другие вещи, которые они хотят? Как это влияет на их дружбу?
Как они могут позволить себе сигареты? Откуда у них деньги, чтобы заплатить за другие вещи, которые они хотят? Как это влияет на их дружбу?

 Не тушите пепельницы. Помните, что воздух течет по всему дому, поэтому курение даже в одной комнате позволяет дыму распространяться повсюду.
Не тушите пепельницы. Помните, что воздух течет по всему дому, поэтому курение даже в одной комнате позволяет дыму распространяться повсюду. В постнатальном периоде эти дети склонны набирать избыточный вес, тогда как их рост не увеличивается аналогичным образом.Влияние курения матери во время беременности на рост головы в детстве изучено хуже. Окружность головы является показателем размера мозга в детском возрасте.
В постнатальном периоде эти дети склонны набирать избыточный вес, тогда как их рост не увеличивается аналогичным образом.Влияние курения матери во время беременности на рост головы в детстве изучено хуже. Окружность головы является показателем размера мозга в детском возрасте.

 Сплошные линии показывают среднюю разницу в ( A и D ) окружности головы (HC), ( B и E ) длине тела/росте и ( C и F ) массе тела к длине тела. /высота. Столбики погрешностей указывают на 95% доверительные интервалы. Средние различия получены из линейных смешанных моделей с поправкой на возраст при посещении, рост матери, возраст при родах, ИМТ до беременности, паритет, социально-экономический статус, проживание (одинокое или совместное проживание), гипертензию и диабет у матери, лечение бесплодия (зачатые дети). экстракорпоральное оплодотворение было исключено), близнецы и асфиксия при рождении.
Сплошные линии показывают среднюю разницу в ( A и D ) окружности головы (HC), ( B и E ) длине тела/росте и ( C и F ) массе тела к длине тела. /высота. Столбики погрешностей указывают на 95% доверительные интервалы. Средние различия получены из линейных смешанных моделей с поправкой на возраст при посещении, рост матери, возраст при родах, ИМТ до беременности, паритет, социально-экономический статус, проживание (одинокое или совместное проживание), гипертензию и диабет у матери, лечение бесплодия (зачатые дети). экстракорпоральное оплодотворение было исключено), близнецы и асфиксия при рождении.