Физические нагрузки после инсульта головного мозга: Реабилитация после ишемического инсульта: рекомендации
Реабилитация после ишемического инсульта: рекомендации
Восстановление больного после перенесенного ишемического инсульта является трудной задачей, требующей значительных усилий со стороны близких, медицинского персонала и самого пациента. Почти в 30 % случаев наступает летальный исход, многие пациенты долгие годы сохраняют инвалидность.
Лечение больного начинается в реанимации, продолжается в неврологическом отделении. В дальнейшем предстоит долгий период реабилитации, успешность которого зависит от степени поражения мозга, правильно выбранных методов восстановления, мотивации и настойчивости пациента.
Виды реабилитаций после ишемического инсульта
В зависимости от места поражения головного мозга оказываются потерянными разные функции – двигательные, речевые, глотательные, потеря памяти, понимания и другие.
Реабилитация необходима в любом случае. Она начинается в первые недели болезни еще в стационаре. Раннее начало и регулярность проведения всех мероприятий являются гарантией полного восстановления.
- Медикаментозная терапия. Помогает предотвратить повторное поражение мозга, уменьшает свертываемость крови и тромбирование сосудов, предотвращает отложения холестерина и развитие атеросклероза. Применяют препараты для стабилизации давления, нейропротекторы, средства для улучшения кровоснабжения органов, антиоксиданты.
- Массаж.
- Физические упражнения – ЛФК.
- Диетотерапия.
- Занятия по восстановлению речи.
- Беседы с психологом.
Каждый вид реабилитации является необходимой частью общего комплекса лечебных действий, без него вернуться к нормальной жизни невозможно.
Особенности психологической и социальной реабилитации
Больной, вследствие перенесенного инсульта, оказывается беспомощным, вырванным из жизни, прикованным к постели. Это оказывает серьезное влияние на его психологическое состояние, вызывая депрессию, вялость, безразличие, потерю жизненных интересов.
Это оказывает серьезное влияние на его психологическое состояние, вызывая депрессию, вялость, безразличие, потерю жизненных интересов.
Центры реабилитации после ишемического инсульта разработали программы социальной адаптации больных и восстановления утраченных связей.
Комплекс по реабилитации включает в себя мероприятия социально-психологической помощи:
- Индивидуальные занятия с психотерапевтом помогают восстановить веру в себя, найти силы для упражнений, повысить самооценку.
- Обучение аутогенным упражнениям. Тренировки мозга по управлению конечностями, восстановлению функций тела.
- Групповые занятия с такими же больными, перенесшими ишемический инсульт, позволяют вырваться из собственной ситуации и увидеть, что можно справиться с заболеванием.
- Семейные занятия мобилизуют всех вместе найти пути помощи больному, поддержать друг друга в период восстановления.
Социальная реабилитация помогает пациенту не потерять связи с миром, не остаться одному с болезнью./diverse-team-of-physiotherapist-helping-patients-walk-between-parallel-bars-912333884-f6febf7d5283423ebf88d9afe5be4f2b.jpg) Особенно важно это для одиноких больных. Помощь и забота родственников, соседей, друзей не даст больному остаться наедине с проблемами.
Особенно важно это для одиноких больных. Помощь и забота родственников, соседей, друзей не даст больному остаться наедине с проблемами.
Назначение ЛФК после ишемического инсульта
Помимо нарушений мозговых функций по управлению движением тела все больные сталкиваются с результатами длительной неподвижности. Особенно угрожающи эти последствия для пожилых, грузных пациентов, которые и так были малоподвижны.
Начальными пунктами восстановления двигательной активности являются массаж и физиопроцедуры. В дальнейшем, после возвращения подвижности конечностей, назначаются комплексы упражнений, выполнять которые можно в положении лежа, сидя, стоя.
Целью занятий являются:
- предупреждение атрофии мышечного аппарата;
- борьба с пролежнями, тромбообразованием;
- предупреждение пневмоний, застоя в легких;
- помощь сердечно-сосудистой системе;
- снятие мышечного тонуса.
Пока больной не может выполнять действия сам, ему должны помогать специалисты и близкие.
Важно: пассивные упражнения помогают сохранить мышечную память и облегчить самостоятельные действия при улучшении состояния.
Описание комплексов упражнений
Постоянная двигательная нагрузка необходима для пациента. В зависимости от его состояния разработаны комплексы, которые помогают мышцам не потерять эластичность и тонус при любом положении.
Лежа
В этом состоянии помощники помогают больному выполнять движения ногами, руками, поворачиваться в постели. Необходимо:
- Регулярно менять положение тела, поворачивая пациента на бок и фиксируя на некоторое время.
- Дыхательная гимнастика.
- Фиксировать глаза на предметах при изменении положения головы.
- Сгибать-разгибать конечности – сначала в крупных суставах, потом – в мелких.
- Мысленные движения – представлять, как делаются упражнения, и какие мышцы работают.
- Вращать стопы, кисти.
В дальнейшем больной сам должен делать эти упражнения:
- сжимать кисти и стопы, вращать;
- шевелить пальцами ног и рук;
- сгибать ноги в коленях;
- приподнимать таз;
- поворачиваться на бок;
- прижимать подбородок к груди.

Упражнения выполняются 10-20 раз до усталости. Начинать можно с минимального количества, увеличивать количество движений регулярно.
Сидя
Сидя можно выполнять те же движения. Дополнительно полезны занятия с мелкими предметами – перекладывания бусин, пуговиц, спичек из одной коробочки в другую, удерживание предметов в руке с переносом их в другую руку.
Другие упражнения:
- Сидеть без опоры с ногами, опущенными с кровати.
- Вращать головой.
- Отрыв ног от пола и фиксация положения.
- Поднятие рук вверх, в стороны.
- Подтягивание ног к груди.
Самостоятельный переход в положение сидя нужно выполнять несколько раз в течение дня.
Стоя
Необходимо все занятия стоя проводить рядом с надежной опорой. Это может быть кровать с высокой спинкой или станок. Стул для этого не подходит. Первым упражнением является просто удерживание тела в вертикальном положении с опорой.
В дальнейшем нужно учиться проделывать все движения, которые выполнялись лежа и сидя, сохраняя равновесие:
- вращать головой;
- поднимать руки и ноги;
- совершать махи конечностями;
- поворачивать корпус;
- приседания;
- совершать короткие походы по комнате, затем – по квартире.

В результате больной должен перейти на прогулки по улице в сопровождении здорового спутника.
Правила проведения упражнений для восстановления после ишемического инсульта
Наибольшую трудность составляет мотивация тяжелого больного на выполнение упражнений. Здесь нужна настойчивость и поддержка. Нужно фиксировать внимание на достигнутых успехах и объяснять, зачем нужны занятия.
Основные принципы проведения занятий ЛФК:
- на начальных стадиях тренируется здоровая конечность;
- все занятия проводятся постоянно и по графику, чтобы не терять достигнутых успехов;
- постоянный рост интенсивности и сложности упражнений;
- психологическая поддержка, особенно важная при низких успехах, когда пациент быстро теряет веру в полезность ЛФК.
Реабилитация и полноценное восстановление после перенесенного ишемического инсульта немыслимы без постепенно усложняющихся упражнений и комплексов ЛФК.
Массаж
Начальный этап массажа начинается в условиях стационарного лечения.
После возвращения домой процедуры должны выполнять родственники или приходящая массажистка. Все действия выполняются по предложенной врачом-реабилитологом схеме.
Руку укладывают в сторону на уровне плеча, под ногу подкладывают валик. Массируются все места сгибания конечностей, суставы пальцев. Движения осторожные, боли быть не должно.
Если у больного рука здорова, он может выполнять массирующие движения на пораженные участки сам. Полезны перебирания мелких предметов – пуговиц, четок. Они восстанавливают функции мелкой моторики.
Важно: массаж улучшает кровоснабжение и метаболизм в поврежденных конечностях, восстанавливает эластичность мышц.
Реабилитация в домашних условиях
Реабилитация больного после ишемического инсульта в домашних условиях имеет много преимуществ, связанных с нелюбовью большинства к больницам и веры в то, что дома и стены помогают.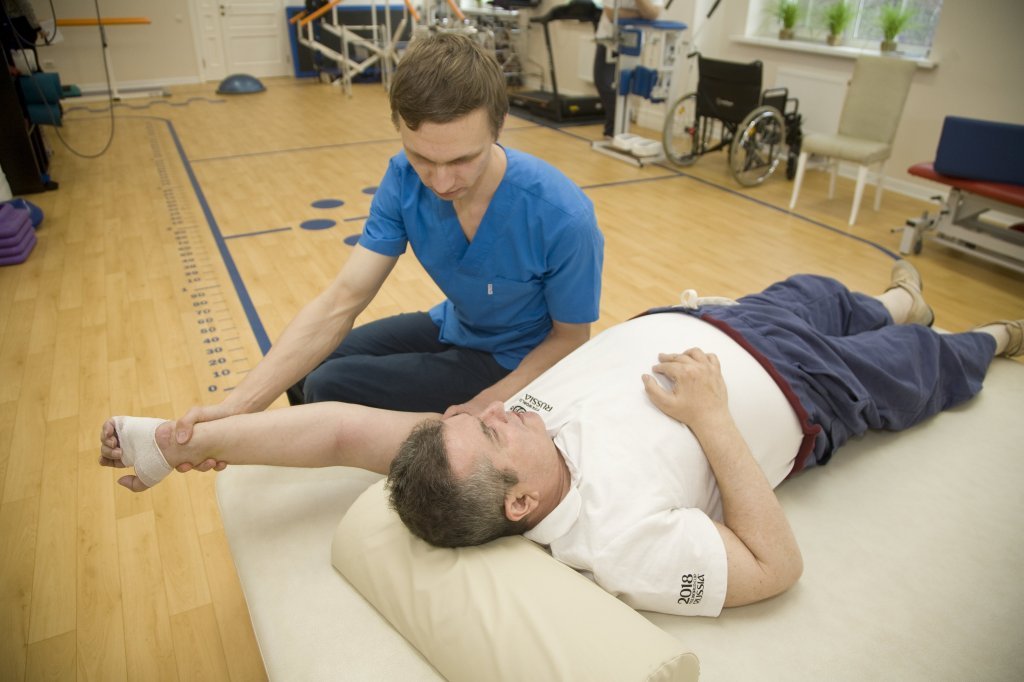
Однако чтобы придерживаться правильной схемы лечения и корректировать курс, нужно регулярно поддерживать связь со специалистами разного профиля.
Настоятельной необходимостью является также постоянное присутствие кого-то из членов семьи или медперсонала с пациентом.
При невозможности обеспечить присмотр и регулярные занятия, массаж и другие процедуры, лучше сделать выбор в пользу реабилитационных центров. Близким нужно настроиться на долгие поддерживающие и восстановительные мероприятия, психологическую помощь больному, укрепление в нем веры в собственные силы.
Плюсы и минусы реабилитационных центров
Многие лечебно-оздоровительные центры и пансионаты предлагают услуги по реабилитации после ишемического инсульта головного мозга. Их несомненными достоинствами являются:
- Профессиональный уход и постоянный контроль состояния пациента.
- Большой штат специалистов разного профиля – геронтологов, психотерапевтов, реабилитологов, кардиологов.

- Хорошая база отделения восстановительного лечения – возможность грязе- и водолечения, магнитотерапия, УВЧ и многого другого.
- Возможность общения с другими больными, наблюдения за их успехами и здоровое соперничество в результатах реабилитации.
- Участие в общих мероприятиях, культурной программе помогает улучшить настроение, повысить тонус, поверить в себя.
- Пациент перестает быть все время один, круг общения значительно шире, социальные связи не теряются.
Среди отрицательных моментов реабилитационных центров следует отметить высокую стоимость пребывания, которая не по карману большинству граждан.
Долгий отрыв от дома, отсутствие естественного и любимого окружения, невозможность видеть любимые стены, книги, кота нередко становятся препятствием к улучшению состояния. Выбор стационарного или домашнего способа восстановления должен проходить с учетом характера и предпочтений пациента.
Следует помнить, что больной, после ишемического инсульта, редко сам способен сделать правильный выбор. Сделать это придется близким.
Сделать это придется близким.
Дополнительные рекомендации
Процесс восстановления длится долго, нередко полного возвращения утраченных функций не наступает. О чем необходимо помнить:
- Для улучшения состояния можно воспользоваться народными средствами – отварами шиповника, ландыша, боярышника.
- Особое внимание нужно уделить составлению правильного рациона питания, отказу от вредных привычек.
- Все мероприятия по оздоровлению должны быть регулярными, при плохом самочувствии нагрузку нужно снизить.
- Следует приглашать к больному знакомых, приятелей, чтобы он не терял связи с миром и не замыкался в болезни.
- Хвалить за любые успехи, внушать веру в успех терапии.
При незначительном поражении мозга и вовремя начатой реабилитации на возвращение к нормальной жизни уходит 2-4 месяца. При более тяжелых формах заболевания на восстановление минимальных навыков самообслуживания уходит 6 месяцев, улучшение происходит через 2-3 года, полного выздоровления может не наступить.
Значительные повреждения мозга приводят к параличу и инвалидности, часто заканчиваются летально.
Реабилитация после ишемического инсульта требует не только много времени, но и серьезных усилий со стороны больного и близких, а также правильно выбранной программы восстановления. Только общие усилия помогут пациенту восстановить утраченные функции головного мозга и вернуться к нормальной жизни.
Жизнь после инсульта. Тематические статьи. ЦНСинфо.ру
Инсульт грубо вторгается во все аспекты жизни больного, начиная от повседневных бытовых задач и заканчивая стратегическими жизненными целями.
Введение
Инсульт грубо вторгается во все аспекты жизни больного, начиная от повседневных бытовых задач и заканчивая стратегическими жизненными целями. Для минимизации последствий состоявшегося и предупреждения повторного нарушения мозгового кровообращения ему приходится тратить много сил на контроль за состоянием своего здоровья, постоянно наблюдаться у врача, регулярно проходить обследования и, в большинстве случаев, до конца жизни принимать лекарства. Из-за утраты функций нервной системы больной бывает вынужден заново приобретать базовые человеческие навыки, такие как способность ходить, разговаривать, есть, обслуживать себя. При тяжелом инсульте возможны глубокие изменения в восприятии себя и окружающего мира. Как следствие, после инсульта больному приходится заново искать себя в семье, в обществе, в жизни.
Из-за утраты функций нервной системы больной бывает вынужден заново приобретать базовые человеческие навыки, такие как способность ходить, разговаривать, есть, обслуживать себя. При тяжелом инсульте возможны глубокие изменения в восприятии себя и окружающего мира. Как следствие, после инсульта больному приходится заново искать себя в семье, в обществе, в жизни.
Однако даже после тяжелого инсульта, даже у пожилых людей с большим количеством сопутствующих заболеваний возможно значимое восстановление утраченных функций. Иногда удается вернуться на доинсультный уровень активности, иногда — лишь немного приблизиться к нему. Но совместная работа больного, его родственников и команды медицинских специалистов всегда имеет смысл. Успехи на пути обретения себя в жизни после инсульта не бывают незначительными: каждый шаг — это подвиг. По этой причине мы считаем нужным внести свой небольшой вклад в жизнь людей, перенесших инсульт, — дать больным и их родственникам информацию о его последствиях и способах их преодоления.
Что такое инсульт
При инсульте происходит внезапное нарушение функций головного либо, реже, спинного мозга вследствие неадекватного кровоснабжения. Головной мозг крайне чувствителен к недостатку кислорода (ишемии). При нарушении кровоснабжения головного мозга и, как следствие, снижении доставки кислорода его клетки перестают адекватно функционировать. На этом этапе появляются первые симптомы нарушений работы центральной нервной системы (см. проявления инсульта). Если в течение нескольких минут не происходит восстановление кровоснабжения, начинается повреждение клеток головного мозга — развивается инсульт.
Последствия инсульта
Тяжесть последствий инсульта зависит от объема и местоположения пострадавшего участка мозга: они могут быть как практически незаметными, так и катастрофическими для жизни пациента.
Классическое проявление инсульта — слабость конечностей, парез (частичная потеря движений) либо паралич (полная потеря движений, врачи также используют термин «плегия»). Как известно, в правом полушарии головного мозга находятся зоны, ответственные за движения левой половины тела и, наоборот, в левом полушарии находятся зоны, ответственные за движения правой половины тела. По этой причине чаще всего при инсульте наблюдается так называемый гемипарез — нарушение движений одной половины тела, правой при левополушарном и левой при правополушарном инсульте. Помимо нарушений движений (а зачастую одновременно с ними) могут возникать нарушения чувствительности, как правило, затрагивающие одну половину тела.
Как известно, в правом полушарии головного мозга находятся зоны, ответственные за движения левой половины тела и, наоборот, в левом полушарии находятся зоны, ответственные за движения правой половины тела. По этой причине чаще всего при инсульте наблюдается так называемый гемипарез — нарушение движений одной половины тела, правой при левополушарном и левой при правополушарном инсульте. Помимо нарушений движений (а зачастую одновременно с ними) могут возникать нарушения чувствительности, как правило, затрагивающие одну половину тела.
Заметим, что нарушения в двигательной сфере, возникающие после инсульта, бывают связаны не только с парезами и параличами. Даже при сохранной силе ног больной, перенесший инсульт, может испытывать трудности при ходьбе вследствие нарушений координации движений и/или равновесия либо изменения так называемой проприоцептивной чувствительности — больной перестает ощущать пространственное расположение своих конечностей, теряет обратную связь, необходимую для осуществления движений. Кроме того, больной может просто «забыть», как ходить, потерять этот жизненно важный навык вместе с той зоной головного мозга, в которой он хранился.
Кроме того, больной может просто «забыть», как ходить, потерять этот жизненно важный навык вместе с той зоной головного мозга, в которой он хранился.
Другое частое следствие инсульта — нарушение речи: дизартрия и/или афазия. При дизартрии речь становится нечеткой вследствие изменений в работе тех отделов нервной системы, которые ответственны за механизмы воспроизведения речи (движения языка, губ и пр.). Пациент понимает обращенную к нему речь, легко вспоминает слова и строит фразы, но не может четко их выговорить. При афазии нарушается восприятие и/или воспроизведение речи. Пациент может совсем не понимать, что ему говорят, либо не различать только сложные лексические конструкции (классический пример — «брат отца» и «отец брата»). Он может «забыть», как называются самые тривиальные вещи, может «разучиться» выговаривать слова и фразы. При этом часто пациенты не осознают имеющегося у них дефекта. Человек может говорить совершенно бессвязным потоком слов, не замечая, что с его речью что-то не так.
Нарушения зрения после инсульта, к счастью, чаще всего затрагивают только часть зрительного поля. К примеру, пациент может не видеть объекты, находящиеся от него справа или слева. Для того, чтобы разглядеть предмет целиком, ему приходится поворачивать голову. Возможно также двоение вследствие нарушения движений глазных яблок.
Встречаются и другие, менее заметные для окружающих, но не менее важные для пациента последствия инсульта. Вследствие поражения коры головного мозга возникают нарушения восприятия собственного тела (к примеру, человек может «забыть», что у него существуют левая рука и нога — так называемое гемиигнорирование), трудности с концентрацией внимания и принятием решений, потеря способности узнавать предметы и лица, а также утрата множества других функций, за которые ответственен головной мозг.
Зачастую после инсульта возникают более или менее грубые нарушения со стороны психической сферы: возможны апатия, тревожность, депрессия, дурашливость и другие изменения поведения. Особенно часто встречается депрессия. По всей видимости, она бывает связана как с непосредственным повреждением головного мозга вследствие нарушения его кровоснабжения, так и с психологической реакцией человека на инсульт — ему приходится заново искать себя в жизни в условиях ограниченных возможностей.
Особенно часто встречается депрессия. По всей видимости, она бывает связана как с непосредственным повреждением головного мозга вследствие нарушения его кровоснабжения, так и с психологической реакцией человека на инсульт — ему приходится заново искать себя в жизни в условиях ограниченных возможностей.
Очень опасны бульбарные нарушения, возникающие вследствие нарушения иннервации ротоглотки и гортани. Первый компонент бульбарных нарушений — затруднение глотания. Из-за потери контроля над движением пищевого комка и сглатываемой жидкости пациент начинает поперхиваться во время еды, а иногда и вовсе не может глотать. Также зачастую возникает микроаспирация — попадание мелких частичек пищи и слюны в дыхательные пути. Из-за микроаспирации развиваются бронхит и даже пневмония. Для обеспечения питания и предотвращения аспирации больных с тяжелыми бульбарными нарушениями кормят через специальные трубочки, заведенные в желудок (назогастральный зонд либо гастростому). Второй компонент бульбарных нарушений — это западения языка с последующим закрытием дыхательных путей. Из-за этого опасного проявления инсульта некоторым больным приходится интубировать трахею — вставлять через рот (или нос) трубку, по которой воздух поступает в легкие. Если бульбарные нарушения не разрешаются, больному могут выполнить трахеостомию — сделать в шее отверстие и завести через него в трахею трубку.
Из-за этого опасного проявления инсульта некоторым больным приходится интубировать трахею — вставлять через рот (или нос) трубку, по которой воздух поступает в легкие. Если бульбарные нарушения не разрешаются, больному могут выполнить трахеостомию — сделать в шее отверстие и завести через него в трахею трубку.
Главное, о чем думает врач, лечащий больного с инсультом, — это не устранение последствий уже состоявшегося, а предотвращение повторного нарушения мозгового кровоснабжения (так называемая вторичная профилактика инсульта). Те причины, которые однажды привели к инсульту, не будучи устраненными, могут вызвать его еще раз. Об этом должен помнить не только врач, но и больной, поскольку во многом успех вторичной профилактики находится именно в его руках. Задача врача заключается в том, чтобы выявить причины инсульта и дать рекомендации по их устранению, задача больного — в том, чтобы претворить эти рекомендации в жизнь.
Вторичная профилактика геморрагического инсульта
Наиболее частая причина геморрагического инсульта — разрыв сосуда на фоне повышения артериального давления (АД). Чтобы разрыв сосуда не повторился, необходимо поддерживать артериальное давление в целевых рамках (целевые рамки определяет врач, как правило, это систолическое АД <140 мм рт.ст.). Снижению артериального давления способствует изменение образа жизни: уменьшение массы тела, регулярная дозированная физическая нагрузка, диета с низким содержанием соли, соблюдение режима труда и отдыха. Однако этих мер может оказаться недостаточно, и в таких случаях используют лекарства, снижающие давление. В настоящее время для этой цели разработано большое количество эффективных и безопасных препаратов, и не нужно бояться их применять. Любое лекарство может вызывать побочные эффекты, но опасность препаратов для снижения артериального давления — ничто по сравнению с опасностью повторного инсульта.
Чтобы разрыв сосуда не повторился, необходимо поддерживать артериальное давление в целевых рамках (целевые рамки определяет врач, как правило, это систолическое АД <140 мм рт.ст.). Снижению артериального давления способствует изменение образа жизни: уменьшение массы тела, регулярная дозированная физическая нагрузка, диета с низким содержанием соли, соблюдение режима труда и отдыха. Однако этих мер может оказаться недостаточно, и в таких случаях используют лекарства, снижающие давление. В настоящее время для этой цели разработано большое количество эффективных и безопасных препаратов, и не нужно бояться их применять. Любое лекарство может вызывать побочные эффекты, но опасность препаратов для снижения артериального давления — ничто по сравнению с опасностью повторного инсульта.
Намного реже причиной геморрагического инсульта становится разрыв аномального участка артерии — аневризмы (выбухания сосуда) или мальформации (сосудистого сплетения). В таких случаях необходимо проконсультироваться с нейрохирургом: для предотвращения повторного инсульта может потребоваться операция (необходимо выключить из кровотока аномальный участок сосуда). При аневризмах артерий головного мозга наиболее широко используются два типа операций — клипирование либо эндоваскулярная эмболизация аневризмы. В первом случае на шейку аневризмы накладывают клипсу, которая предотвращает поступление в нее крови. Во втором случае врач под рентгенологическим контролем через бедренную артерию заходит в сосуды головного мозга и вводит в полость аневризмы микроспирали, которые заполняют ее просвет. Зачастую одновременно с эмболизацией выполняют стентирование артерии — в сосуд вставляют «трубочку», которая укрепляет его стенку в области аневризмы. Сосудистые мальформации эмболизируют спиралями либо удаляют в ходе нейрохирургической операции.
При аневризмах артерий головного мозга наиболее широко используются два типа операций — клипирование либо эндоваскулярная эмболизация аневризмы. В первом случае на шейку аневризмы накладывают клипсу, которая предотвращает поступление в нее крови. Во втором случае врач под рентгенологическим контролем через бедренную артерию заходит в сосуды головного мозга и вводит в полость аневризмы микроспирали, которые заполняют ее просвет. Зачастую одновременно с эмболизацией выполняют стентирование артерии — в сосуд вставляют «трубочку», которая укрепляет его стенку в области аневризмы. Сосудистые мальформации эмболизируют спиралями либо удаляют в ходе нейрохирургической операции.
Вторичная профилактика ишемического инсульта
Прежде всего, необходимо задуматься об изменении образа жизни на более здоровый. Отказ от курения и от злоупотребления алкоголем, рациональное питание и регулярные физические нагрузки — самые эффективные и безопасные меры вторичной профилактики инсульта.
- Курение провоцирует образование бляшек на стенках сосудов головного мозга; при разрыве этих бляшек возникает инсульт. По статистическим данным, инсульт в два раза чаще встречается у курящий людей. Если после состоявшегося инсульта не прекратить курить, за ним с большой вероятностью последует следующий.
- Злоупотребление алкоголем также увеличивает риск инсульта. (Хотя умеренное потребление алкоголя, не более 200-250 мл вина в сутки, несколько снижает риск первого инсульта, его влияние на риск повторного инсульта не изучено.) При отказе от злоупотребления алкоголем риск инсульта постепенно уменьшается.
- Регулярные физические нагрузки снижают риск развития повторного ишемического инсульта. Физические нагрузки — это не обязательно спорт. Каждый больной может выбрать тот вариант физической активности, который соответствует его желанию и возможностям. Это могут быть фитнес, регулярные пешие прогулки, утренняя зарядка, футбол с друзьями и пр.
- Для предотвращения повторного инсульта рекомендуется снижение избыточной массы тела. Нормальным считается индекс массы тела (ИМТ=масса тела в кг/(рост в метрах)2) менее 25. Снижению избыточной массы тела способствует рациональное питание — ограничение жирного и сладкого, употребление свежих овощей и фруктов.
Совершенно необходимо коррегировать повышенное артериальное давление. Если систолическое артериальное давление превышает 140 мм рт.ст. — это уже много. Значимый вклад в снижение артериального давления вносит изменение образа жизни. К сожалению, зачастую этих мер оказывается недостаточно, и приходится использовать лекарства, снижающие давление. Призываем больных с повышенным артериальным давлением, особенно перенесших инсульт, не избегать приема назначенных врачом препаратов. Как и в случае геморрагического инсульта, потенциальная опасность повторного инсульта намного выше опасности побочных эффектов лекарств, снижающих артериальное давление. В то же время, к нарушению кровоснабжения головного мозга может привести и избыточное снижение артериального давления. По этой причине необходимо строго придерживаться рекомендаций врача по дозированию и времени приема лекарств.
Всем больным, перенесшим инсульт, выполняют исследование крови на уровень глюкозы. При его повышении необходимо строгое соблюдение предписанной врачом диеты. Кроме того, врач может назначить таблетки, которые способствуют снижению уровня сахара в крови. При недостаточной эффективности этих мер может потребоваться регулярное подкожное введение инсулина. Следует обязательно добиться стабильного нормального уровня глюкозы в крови, в противном случае возрастает риск повторного инсульта (а также многочисленных других осложнений). Главная роль в достижении этой цели принадлежит не врачу, а больному. Именно он придерживается диеты, измеряет уровень глюкозы, своевременно принимает препараты и/или вводит инсулин.
Больной, перенесший ишемический инсульт, при отсутствии грубых противопоказаний должен пожизненно принимать препарат из группы антиагрегантов: аспирин, клопидогрель либо, в редких случаях, их сочетание. Антиагреганты препятствуют слипанию тромбоцитов — клеток крови, играющих ключевую роль в ее свертывании, и потому предотвращают образование тромбов в сосудах головного мозга. Доказано, что применение аспирина либо клопидогреля (Плавикса) существенно снижает риск повторного инсульта. Чаще всего используются специальные лекарственные формы, содержащие 50-100 мг аспирина в кишечнорастворимой оболочке. Кишечнорастворимая оболочка используется для того, чтобы минимизировать влияние аспирина на желудок: самое неприятное его побочное действие заключается в провокации изъязвления желудка и двенадцатиперстной кишки. Для усиления антиагрегантного эффекта и минимизации побочных воздействий могут использоваться комбинированные препараты аспирина и других веществ.
Чаще всего ишемический инсульт развивается вследствие закупорки или критического сужения (стеноза) питающей головной мозг артерии на фоне атеросклероза — процесса образования на стенках сосудов бляшек. Поэтому важнейшая составляющая вторичной профилактики инсульта направлена на торможение атеросклеротического процесса. Одна из основных (хотя не единственная) причина атеросклероза — это нарушение обмена липидов (жиров) в организме. Всем больным, перенесшим ишемический инсульт, должно быть выполнено исследование липидного спектра крови (определение уровня холестерина, липидов различных плотностей и пр.). По его результатам врач может назначить препараты, нормализующие липидный спектр (чаще всего применяются статины). Кроме того, независимо от результатов лабораторных анализов, рекомендуется соблюдение диеты с пониженным содержанием холестерина: следует ограничивать употребление животных жиров и жареного.
Вторая по частоте причина ишемического инсульта — эмболия сосудов головного мозга, то есть их закупорка тромбом (или, намного реже, другой частицей), доставленным с током крови из сердца (реже — из других участков сосудистого русла). Тромбы в сердце в большинстве случаев возникают на фоне мерцательной аритмии (иначе говоря, фибрилляции предсердий). При мерцательной аритмии предсердия совершают быстрые и хаотичные сокращения, из-за чего в них зачастую образуются тромбы. От этих тромбов могут отделяться кусочки, которые с током крови разносятся по организму. При попадании фрагмента тромба в артерию головного мозга возникает инсульт. Для того, чтобы предотвратить образование тромбов в предсердиях, больным с мерцательной аритмией назначают препараты, угнетающие свертывание крови — антикоагулянты. Чаще всего применяют варфарин. При использовании варфарина необходим регулярный контроль за свертыванием крови (анализ на МНО): при недостаточной дозировке препарата возможно образование тромбов в предсердиях, при избыточной повышается риск кровотечений. Больной, принимающий варфарин, должен поддерживать постоянную связь с врачом, который, ориентируясь на результаты анализов, будет коррегировать дозировку препарата.
Всем больным, перенесшим ишемический инсульт, должно быть выполнено ультразвуковое (дуплексное, триплексное) исследование артерий головы и шеи с целью выявления участков их закупорки либо стеноза (сужения). По результатам этого исследования лечащий врач может направить пациента на консультацию к сосудистому хирургу. В некоторых случаях для предотвращения повторного инсульта целесообразно восстановить проходимость артерий, кровоснабжающих головной мозг, хирургическим путем.
В редких случаях ишемический инсульт возникает при отсутствии видимых факторов риска: у непьющих и некурящих молодых людей с нормальным артериальным давлением и уровнем сахара в крови. В таких случаях необходимо подробное обследование с целью выявления причины инсульта. К примеру, у женщин, склонных к повышенному свертыванию крови, инсульт может возникать на фоне приема оральных контрацептивов. В зависимости от результатов обследования врач подберет наиболее рациональные методы профилактики повторного инсульта.
Реабилитация
Инсульт, затрагивающий небольшой участок головного мозга, может пройти бесследно для физического здоровья пациента. Однако чаще в его жизни вследствие приобретенного неврологического дефицита возникают более или менее значимые ограничения. После инсульта идет процесс естественного восстановления утраченных функций за счет гибких возможностей нервной системы (нейропластичности). Его можно ускорить методами реабилитации. Данные многочисленных исследований свидетельствуют о том, что тренировка утраченных функций способствует их восстановлению. Если не работать ослабевшей рукой, движения в ней будут хуже восстанавливаться. В экспериментах было показано: после инсульта в области зрительной коры у мышей, которых держат в темноте, зрение не восстанавливается, в то время как их сородичи, помещенные в среду, богатую зрительными стимулами, вновь обретают способность видеть.
Даже при лечении самыми современными средствами последствия инсульта далеко не всегда удается полностью устранить. По этой причине реабилитация направлена не только на восстановление потерянных функций, но и на повышение качества жизни в условиях имеющегося неврологического дефицита. К примеру, даже при полном отсутствии движений в одной из ног человек может научиться ходить, подниматься и спускаться по лестнице без посторонней помощи.
Естественные процессы восстановления головного мозга наиболее активно идут в течение первого месяца после инсульта. В целом по мере увеличения срока от начала инсульта восстановление функций замедляется. Это означает, что реабилитацию нужно начинать как можно раньше. Но это вовсе не означает, что через полгода, год, десять или двадцать лет после инсульта реабилитация бесполезна. Во-первых, как мы уже говорили, реабилитация направлена не только на восстановление утраченных функций. Во-вторых, все прогнозы основаны на обобщенных статистических данных и не могут учитывать индивидуальные возможности человека. В идеале реабилитация должна начинаться в первые дни после инсульта и продолжаться до тех пор, пока не будет достигнут желаемый результат. Реабилитация может проводиться как в стационаре, так и амбулаторно (больной приезжает на занятия либо инструктор приезжает к больному).
Реабилитацией двигательных функций занимаются врачи, прошедшие специальное обучение, и кинестезиологи, имеющие физкультурное образование. Её основу составляют занятия с инструктором, чаще всего индивидуальные. Инструктор учит больного самостоятельно садиться, вставать, ходить, работать руками. Он занимается с ним гимнастикой, которая служит для профилактики контрактур (болезненного напряжения мышц). Для улучшения результатов реабилитации часто используют тренажеры, специально сконструированные для тренировки утраченных функций. Применяют и другие методы. Большую популярность получила электромиостимуляция: на ослабевшую мышцу накладывают электроды и стимулируют ее низкими разрядами электрического тока, вызывая сокращение. По не до конца изученным причинам электромиостимуляция способствует улучшению двигательных функций.
Восстановлением речи и глотания занимаются логопеды-афазиологи. Взрослому человеку трудно заново научиться говорить — специалист ему помогает. Для обретения утраченной речи требуются длительные и регулярные занятия. Восстановлением других высших корковых функций занимаются нейропсихологи. Для коррекции психических нарушений могут применяться психотерапия, лекарственные препараты либо их комбинация.
Итак, на сегодня основной мотив реабилитации — тренировка утраченных функций. Чрезвычайно привлекательной кажется идея стимуляции восстановления головного мозга путем назначения лекарств. В настоящее время разработано большое количество препаратов, которые теоретически и по данным небольших исследований могут претендовать на такую роль. Однако ни для одного препарата не накоплено достаточно данных для того, чтобы его можно было однозначно рекомендовать в качестве средства, улучшающего восстановление после инсульта. По этой причине врачи подбирают лекарства для стимуляции восстановления головного мозга исходя из собственного мнения, опыта и интуиции — либо отказываются от их применения.
Возвращение к жизни
Инсульт может сузить спектр возможностей человека, но не может стать непреодолимым препятствием к получению удовлетворения от жизни. Больной, перенесший инсульт, может продолжать заниматься любимым делом. Практически любой вид досуга может быть адаптирован. Приведем несколько примеров из книги «HOPE: A stroke recovery guide», созданной американской организацией National Stroke Association (stroke.org).
- Если вы любите готовить еду, то можете, сидя в удобном и устойчивом положении, чистить и резать овощи, смешивать салаты, раскатывать тесто и украшать выпечку.
- Если вы увлекаетесь садоводством, то можете продолжать ухаживать за растениями, которые стоят на подоконниках, и начать выращивать в горшках новые.
- Если вам нравится рукоделие, то вы можете продолжать вышивать и вязать даже с помощью одной руки, закрепив пяльца либо спицу в штативе.
- Если у вас резко ухудшилось зрение, то вы можете читать книги с увеличенными буквами или рельефно-точечным шрифтом Брайля, а также слушать аудиокниги. Не стесняйтесь просить близких людей почитать вам вслух — это занятие может доставить удовольствие не только вам, но и им.
- Если у вас есть возможность, сходите в кино, поужинайте в ресторане, посетите библиотеку или просто прогуляйтесь в парке, пусть даже в инвалидном кресле.
Отдых и досуг повышают настроение и уже хотя бы поэтому способствуют восстановлению после инсульта. Занятие любимым делом помогает переключить внимание со своей болезни на свое здоровье. Для социально активных людей простые бытовые задачи могут стать первым шагом к возобновлению образования или возвращению к работе.
Статьи
- Тематические статьи
Соблюдение диеты, выбор пищи, в которой организм действительно нуждается, и избегание излишеств в еде — все это принципиальные моменты, позволяющие затормозить развитие цереброваскулярной болезни.
- Consilium Medicum
В.В. Гудкова, Л.В. Стаховская, Т.Д. Кирильченко, Е.А. Ковражкина, Н.С. Чекнева, О.В. Квасова, Е.А. Петрова, Г.Е. Иванова
- Consilium Medicum
В.И. Максимов
- Consilium Medicum
Р.В. Ахапкин
- Consilium Medicum
В.Э.Медведев, Ф.Ю.Копылов, Е.А.Макух
- Consilium Medicum
И.Ю.Дороженок, Е.И.Воронова
- Русский медицинский журнал
Ковров Г.В., Лебедев М.А., Палатов С.Ю.
Реабилитация после инсульта: психологическая и физическая
Инсульт является серьезным заболеванием, влекущим перемены во многих функциях человеческого тела. В ходе перенесенного недуга большое количество людей утрачивает способность двигаться, нормально разговаривать и помнить те или иные события. Чтобы предотвратить многочисленные осложнения, необходимо принять во внимание рекомендации медиков и нацелиться на проведение такого мероприятия, как реабилитация после инсульта в домашних условиях, которая позволит восстановить утраченные силы и способности, а также вернуться к полноценной жизнедеятельности.
Количество времени для восстановления
Однозначного временного периода, в течение которого «проходит» инсульт, реабилитация в домашних условиях, не имеется. Дело в том, что эти факторы имеют зависимость от размеров и очага поражения мозговой части. На общую картину оказывает влияние тип недуга, временной интервал, прошедший с момента появления болезни до времени оказания помощи. Чем больше величина этих явлений, тем худшими делаются прогнозы на восстановление. С такими людьми их родственникам предстоит немалая работа, чтобы не усугубить ситуацию. Если рассматривать ориентировочные сроки, которые потребуются на восстановление после инсульта в домашних условиях, можно представить их в списке.
- Ишемическая болезнь, сопровождающая минимальным неврологическим дефицитом. Частичное восстановление с относительно видимым результатом занимает 1 месяц, но полное достигается только спустя три месяца.
- Любая болезнь, сопровождающаяся выраженным дефицитом неврологического характера и грубым параличом. Если речь идет о частичном восстановлении, потребуется 6 месяцев, для полной реабилитации необходимо несколько лет.
- Тяжелый геморрагический инсульт, сопровождающийся значительными неврологическими отклонениями. Частичное восстановление длится 1 год, полное – не является возможным.
Из описанных особенностей можно понять, что чем сложнее форма заболевания, тем меньше шансов на полноценное восстановление. Рассматривая вопрос о том, как восстановиться после инсульта в домашних условиях, стоит отметить, что работу необходимо проводить в нескольких направлениях – физическом, моральном, духовном.
Эффективные упражнения для реабилитации
Любая лечебная гимнастика оказывает благоприятное влияние на многие функции организма, и об этом свидетельствует не одна народная мудрость. Для реабилитации предполагается возврат активности тем элементам мозга, которые располагаются недалеко от очага поражения. Только активные упражнения после инсульта помогут провести грамотную реабилитацию и улучшить общее самочувствие.
Особенности комплекса
Упражнения при инсульте не имеют в себе ничего сложного и неосуществимого, представляют собой обыкновенную зарядку. Но поначалу они могут оказать положительное влияние на здоровье в целом.
- Лежачее положение, при этом необходимо зафиксировать все мышцы. Такой комплекс направлен на то, чтобы сразу после перенесенного заболевания повысить показатель амплитуды движения конечностей.
- Упражнения на руку, а именно насильственное выпрямление конечностей с целью сокращения количества спазмов. Необходимо лишь разгибать руки, начиная от кончиков пальцев и оканчивая предплечьем.
- Восстановление глазных мышц предполагает выполнение движений по сторонам и вверх-вниз. Можно закрыть глаза и выполнять круговые упражнения во все стороны и по кругу. Делать чередование напряжения и расслаблений.
Рассматривая вопрос о том, как быстро восстановиться после инсульта, стоит обратить внимание именно на первую группу упражнений, поскольку они являются начальным этапом, первым шагом к выздоровлению. При отсутствии противопоказаний и нормализации состояния здоровья можно начинать комплекс уже на пятый день после относительного выздоровления. Однако полное восстановление после инсульта возможно только в том случае, если упражнения будут относиться ко всем частям тела, активность которых зависит от выполнения функций головным мозгом. В этом случае восстановительная гимнастика после инсульта включает еще несколько направлений.
- Упражнения для локтевых суставов. Необходимо вытянуть тела и положить левую и правую руку у туловища. Происходит поочередное сгибание рук и возвращение их на кровать. Повторение каждого действия осуществляется по 10 раз. Затем руку, то одну то другу отводим в стороны, делаются круговые вращения ими. Выполнять упражнение нужно от 10 минут.
- Лечебная гимнастика для коленных суставов. Необходимо принять лежачее положение (на спине) и согнуть ноги в коленях. Делать нужно без отрыва ног от постели, по принципу скольжения. Каждой ногой упражнение делается по 10 раз.
- Выполнение подтягиваний. Для этого необходимо лечь на спину и ухватиться за спинку кровати с помощью рук. По очереди нужно выпрямлять плечи и ноги, носки при этом вытянуты. Эта гимнастика при инсульте делается в течение 20 минут.
Весь комплекс упражнений может и должен повторяться до тех пор, пока не будет достигнут видимый эффект. Для восстановления необходимо подготовить больного к ходьбе. Для достижения этой цели также существует комплекс действий, которые выполняются или на 4, или на 2 счета.
- Прогиб №1. Необходимо, чтобы больной опрокинулся на подушку и удобно взялся за кровать с двух боков. Ноги вытягиваются вперед, делаются прогибы назад. Важно правильно дышать и делать упражнение медленно.
- Инсульт предполагает восстановление и с помощью прогиба №2 в положении сидя, ноги прямые, а руки опущенные. Необходимо медленно отвести верхние конечности назад и запрокинуть голову, зафиксировав положение на 2 секунды.
- Махи ногами делаются в том же положении, прямо на кровати, можно держаться руками за ее край, махи делаются в медленном темпе, но соблюдается поочередность действий. Вверх поднимается правая нога, затем опускается. После этого те же действия проводятся с левой нижней конечностью.
- Развитие моторики рук играет немаловажную роль, когда проводится реабилитация больных с инсультом. Для выполнения комплекса необходимо взять глубокую миску и сложить в нее разные по форме, размеру и материалу предметы. Больной должен брать эти предметы в руку, а затем по очереди класть обратно в миску.
Эффективная реабилитация после перенесенного инсульта – разносторонний и сложный процесс. Если больной уже может стоять и преодолел первые последствия данного недуга, есть смысл выполнять более сложные упражнения после тяжелого инсульта в домашних условиях, выполняемым в стоячем положении. Стоит отметить, что данные физические упражнения делятся на две группы – простые и сложные. Если имеет место быть ранняя реабилитация (когда больной не успел прийти в себя), выполняются простые упражнения, по мере привыкания можно переходить к сложной группе.
Комплекс легких упражнений
- Потягивания: руки расположены внизу, а ноги стоят на ширине плеч. Ладони находятся наружной стороной от тела. В таком положении нужно плавно потянуться на вдохе, подняв руки вверх, на выдохе – опустить. Вернувшись в исходное положение, упражнение нужно повторить 6 раз.
- Повороты – эффективные упражнения для того, чтобы произошло восстановление после инсульта. Для выполнения необходимо поставить ноги на ширину плеч, а руки расположить на поясе. Корпус поворачивается то влево, то вправо. Для усложнения можно выпрямить руки в локтях и чередовать повороты.
- Приседания предполагают исходное положение с опущенными руками и ногами на ширине плеч. Все упражнения делаются на 2 счета: во время глубокого вдоха – приседание, на выдохе – возврат.
- Инсульт, а точнее реабилитация после инсульта предполагает выполнение наклонов. В качестве исходного положения необходимо поставить ноги врозь, руки – на пояс. Делать наклоны вправо-влево, а также вперед-назад.
Комплекс действенный упражнений после инсульта на этом не заканчивается. После того как больной станет готов к повышенным нагрузкам, можно переходить к другим действиям.
Сложные действия для реабилитации
- Потягивания – ноги стоят на расстоянии по 20-25 см друг от друга, руки при этом опущены. Необходимо соединить руки в «замок», а затем поднять вверх, потянув за ними все тело. Далее идет возврат в исходное положение.
- Если необходимо восстановление нормального движения руки после инсульта, делается «мельница»: исходное положение предполагает совместную постановку ног, руки – одна сверху, другая – внизу. На каждый из счетов положение рук меняется, это делается до 10 раз.
- Эффективные упражнения для осуществления реабилитации после инсульта — рывки руками, при этом ноги стоят на уровне плеч, а руки сгибаются перед грудью. Рывки делаются согнутыми в локтях конечностями (на 1, 2), а далее они выпрямляются (на 3, 4).
- Физическая реабилитация после перенесенного инсульта предполагает выполнение сложных наклонов. Чтобы выработать тонкие движения, необходимо поднять с пола рассыпанные предметы.
- Рассматривая действенные физические методы качественного восстановления после инсульта, к ним можно добавить бег трусцой, прыжки, спокойную ходьбу, причем как дома, так и по улице. Соблюдение приведенных правил гарантирует быстрое выздоровление, ведь ЛФК при инсульте – первый фактор, на который стоит обратить внимание.
Упражнения для восстановления речевой функции и памяти
Восстановление речевой функции больных после инсульта представляет собой важный этап, относящийся к реабилитации социального плана. Ведь чем раньше будет налажен контакт с окружающим миром и с близкими людьми, тем больше шансов на скорейшее восстановление. Методы такой реабилитации после инсульта обширны и многообразны, ведь речевая способность нарушается у 90% людей, которые перенесли данный недуг. При этом может быть нарушена не только работа мышц, но и весь речевой центр, способность понимать речь посторонних людей.
В домашних условиях упражнения выполняются посредством услуг специалиста – логопеда. Постоянные тренировки с проверенными методиками помогут больному развить речь, но этот процесс нужно начинать рано и соблюдать регулярность занятий. Помимо упражнений ЛФК, близкие люди больного должны уделять внимание способности говорить и общаться. Даже есть больной человек не может что-то сказать, не стоит списывать его возможности со счетов, поскольку в последующем времени он станет нормально общаться.
У большинства людей, столкнувшихся с данным заболеванием, наблюдается нарушение памяти, поэтому они с трудом начинают вспоминать события из прошлой жизни, а лица близких родственников могут показаться незнакомыми. Отсюда проявляются серьезные последствия, которые решаются простыми приемами. Больному придется уделить немало времени и порой проводить с ним время, как с ребенком. Сроки и прогнозы зависят именно от ваших усилий, полностью восстановиться речь и память сможет очень быстро, если вы приложите усилия.
Упражнения для лица
Помимо этого, немаловажную роль играет гимнастика для лица и выработка мимических жестов, поскольку основные последствия – паралич в лицевой части. Гимнастика для лица проводится с помощью специалиста, а также необходима помощь родственников. Нужно постепенно приучать больного к открыванию-закрыванию рта, морганию глазами, подъему-опусканию брови. Последствия такого лечения – полное восстановление лицевых функций, ведь для лица после инсульта важно быстро восстановиться, чтобы больной вернулся к полноценной жизни и смог восстанавливаться с высокой скоростью.
Психологическая и социальная реабилитация
Адаптация такого плана играет важную роль, особенно у молодых людей, ведь они должны как можно быстрее вернуться к нормальному ритму жизни и работе. Из-за нарушения функций мозга больной человек не способен принимать участия в жизни общественности, поэтому от помощи со стороны окружающих зависит состояние депрессивности или же полное спокойствие. Больные, в семье которых создана благоприятная психологическая обстановка, восстанавливаются значительно быстрее. Нередко могут проявляться галлюцинации или потери памяти, для восстановления функций могут назначаться специальные препараты.
Пациент должен чувствовать себя нужным. Немаловажную роль в ходе восстановления играют занятия с психотерапевтом, а также при необходимости потребуется принимать лекарственное средство (седативные препараты и антидепрессанты). Восстановление двигательных функций является первым шагом, далее следует социальная адаптация. Если человек-больной находится в трудоспособном возрасте, нужно, чтобы он вернулся к нормальной жизни как можно быстрее. Если это пенсионер, стоит обратить внимание на другие методы реализации социального плана – посещение театров, выставок. Многие люди, предпочитающие строгий порядок выздоровления, пользуются услугами специализированных санаториев, которые за непродолжительный период помогают адаптироваться в обществе и в физическом плане.
Комплекс мер, предлагаемых санаториями
Эффективные упражнения для руки, восстановление ног и рук после инсульта, нижних конечностей;
Восстановительные процессы основных функций мозга;
Социальная адаптация за непродолжительный период;
Медицинская реабилитация в плане физиологии и здоровья;
Активная и пассивная гимнастика для мозга, для каждого человека;
Качественный уход для лежачих больных;
Профилактика повторных инсультов за определенный период;
Курс терапии с психиатром (применяются на практике все способы).
Хороший санаторий нацелен не только на восстановление физических способностей и двигательных функций после инсульта, но и на улучшение работы мозга. То, возможно ли вылечиться навсегда, и как долго длится этот процесс, зависит от стараний и усилий родственников больного человека. Период зависит от вида заболевания, а также от того, насколько близкие люди нацелены на занятие с больным, чтобы вернуть его к нормальной жизни. Окунувшись в реабилитационный процесс, невозможно не получить хороший результат, и как правило, он приходит быстро. Физкультура, регулярные занятия и общение – все это позволит получить быстрый желаемый результат.
Восприятие физической активности и ходьбы на ранней стадии после инсульта или приобретенной черепно-мозговой травмы.
PLoS One 2017 8; 12 (3): e0173463. Epub 2017 8 марта.
Исследовательская группа реабилитационной медицины, Институт неврологии и физиологии, отделение клинической неврологии, Академия Сальгренска, Университет Гетеборга, Швеция.
Общие сведения : Было установлено, что физическая активность очень полезна для здоровья после инсульта. Во всем мире предпринимаются значительные усилия по поиску программ реабилитации, которые способствуют повышению физической активности людей, перенесших инсульт.Однако многие люди, перенесшие инсульт или приобретенную черепно-мозговую травму, не достигают рекомендуемых уровней физической активности и не получают дополнительных знаний о том, зачем это нужно. Мы стремились изучить мнения и опыт физической активности и ходьбы среди людей, перенесших инсульт или приобретенную черепно-мозговую травму.Метод : Было проведено качественное исследование среди лиц, перенесших инсульт (n = 8) или приобретенную черепно-мозговую травму (n = 2) в реабилитационном отделении больницы Sahlgrenska University в Швеции. Были проведены полуструктурированные глубинные интервью о восприятии и опыте ходьбы и физической активности в целом.Данные были проанализированы с помощью качественного контент-анализа с категориями, которые определялись индуктивно.
Результаты : Физическая активность в целом и способность ходить в частности были сочтены участниками очень важными. Однако физическая активность, независимо от привычек, предшествующих травме, была связана с различными видами негативных чувств и переживаний. Обычно в текущем исследовании сообщалось о внутренних барьерах: усталость, страх упасть или получить травму в пробке, отсутствие мотивации и депрессия.Сообщаемые внешние препятствия в основном были связаны, например, с ходьбой; плохая погода, неровная поверхность, отсутствие компании или шумная или слишком загруженная среда.
Заключение : Лица, перенесшие инсульт или приобретенную черепно-мозговую травму, столкнулись с трудностями при достижении приемлемого уровня физической активности. Понимание индивидуальных опасений по поводу факторов мотивации и барьеров, связанных с физической активностью, может облегчить работу по формированию индивидуальной реабилитации для этих групп, чтобы можно было повысить уровни физической активности и ходьбы.
Ход | NHLBI, NIH
Инсульт требует неотложной помощи. Вероятно, вы будете лечиться в специализированном инсультном отделении больницы. Команда специалистов будет наблюдать за вашим лечением. Лечение будет зависеть от того, был ли инсульт ишемическим или геморрагическим, сколько времени прошло с момента появления симптомов и есть ли у вас другие заболевания.
В этой анимации обсуждаются различные методы лечения инсульта. Лечение инсульта зависит от того, является ли он ишемическим или геморрагическим, но может включать в себя лекарства или процедуру. Medical Animation Авторское право © 2020 Nucleus Medical Media, Все права защищены.
Лечение ишемического инсульта
Лечение ишемического инсульта или транзиторной ишемии (ТИА) может включать в себя лекарства и медицинские процедуры.
Лекарства
Основным средством лечения ишемического инсульта является лекарство, называемое активатором тканевого плазминогена (tPA).Он разрушает сгустки крови, которые блокируют приток крови к мозгу. Врач введет tPA в вену на руке. Этот тип лекарства необходимо дать в течение 3 часов после появления симптомов. В некоторых случаях дается до 4,5 часов. Чем раньше начнется лечение, тем выше ваши шансы на выздоровление.
Если у вас не может быть tPA, ваш врач может прописать антикоагулянт или лекарство, разжижающее кровь, например, аспирин или клопидрогрел. Это помогает предотвратить образование или увеличение тромбов.Основной побочный эффект этих лекарств — кровотечение.
Медицинские процедуры
Возможно, вам понадобится процедура, чтобы открыть заблокированные артерии и восстановить приток крови к мозгу. Это можно сделать несколькими способами.
При тромбэктомии тромб удаляется из кровеносного сосуда. Хирург вставит длинную гибкую трубку, называемую катетером, в ваш пах (верхнюю часть бедра) и проведет ее к закупоренной артерии на шее или мозге. Затем они будут использовать ангиопластику и стентирование или устройство, называемое ретривером стента, чтобы открыть заблокированную артерию.
- Процедуры ангиопластики и стентирования используют тонкую трубку для доставки баллона или небольшой сетчатой трубки в артерию. Надувание баллона или расширение сетчатой трубки освобождает пространство для более легкого притока крови к мозгу.
- Устройство для извлечения стента представляет собой проволочную сетку внутри катетера, которая задерживает сгусток. Затем стент-ретривер и сгусток крови извлекаются через трубку.
Если инсульт вызвал заболевание сонной артерии, врач может порекомендовать каротидную эндартерэктомию — операцию по удалению зубного налета из сонной артерии на шее.Посетите нашу тему «Здоровье сонной артерии», чтобы узнать больше о том, как работают эти процедуры.
Лечение геморрагического инсульта
Геморрагический инсульт может произойти внезапно и быстро ухудшиться. Как и в случае с ишемическим инсультом, для полного выздоровления необходимо как можно скорее начать лечение. Тип лечения, который вы получаете, зависит от того, в какой части вашего мозга идет кровотечение и насколько оно серьезно.
Лекарства
Вам могут дать лекарство от кровяного давления , чтобы снизить давление и нагрузить на кровеносные сосуды головного мозга.Вам также будут отменены все антикоагулянты или разжижающие кровь лекарства, которые могли вызвать кровотечение. В зависимости от типа лекарства, которое вы принимали, вам могут назначить витамин К, чтобы остановить кровотечение.
Медицинские процедуры
Процедуры могут включать:
- Клипирование аневризмы , чтобы заблокировать аневризму от кровеносных сосудов в головном мозге. Эта операция помогает остановить кровотечение из аневризмы. Это также может помочь предотвратить повторный разрыв аневризмы.Во время процедуры хирург накладывает крошечный зажим у основания аневризмы.
- Спиральная эмболизация для блокирования кровотока или герметизации аневризмы. Хирург вставит трубку, называемую катетером, в артерию в паху. Он или она продет трубку к аневризме в вашем мозгу. Крошечная спираль будет продвинута через трубку в аневризму. Катушка вызовет образование тромба, который заблокирует кровоток через аневризму и предотвратит ее повторный разрыв.
- Переливание крови
- Слить лишнюю жидкость , которая собирается в головном мозге. После инсульта может скапливаться жидкость, прижимая мозг к черепу и вызывая повреждения. Слив жидкости может снизить это давление.
- Операция или лучевая терапия для удаления или уменьшения ртериовенозной мальформации (АВМ). АВМ — это клубок артерий и вен, которые могут разорваться в головном мозге.
- Операция по удалению скопившейся крови. Обычно бригада инсультов прибегает к операции только в том случае, если у вас появляются признаки ухудшения состояния.
- Операция по временному удалению части черепа, при сильном отеке. Это позволяет мозгу набухать, не оказывая на него давления.
Другая помощь, которую вы можете получить в больнице
В дополнение к лечению закупорки или кровотечения, вызвавшего инсульт, ваша медицинская бригада может предложить дополнительные методы лечения или тесты.
- Опора для дыхания. Если из-за инсульта затрудняется дыхание или у вас низкий уровень кислорода, вам может быть оказана искусственная вентиляция легких.
- Компрессионная терапия. На ногу можно надеть манжету и наполнить ее воздухом, чтобы снизить риск венозной тромбоэмболии.
- Подающая трубка. Если вам трудно глотать самостоятельно, ваша команда может установить зонд для кормления, чтобы обеспечить вас питательными веществами.
- Жидкости. Если у вас низкое артериальное давление или малый объем крови, вы можете получить жидкости для восстановления надлежащего уровня.
- Лекарство от жара. Ваша команда будет следить за температурой вашего тела и может дать вам ацетаминофен или другое лекарство для снижения температуры и предотвращения дополнительного повреждения мозга.
- План реабилитации. Перед тем, как вы выпишетесь из больницы, ваша медицинская бригада проверит, насколько хорошо вы говорите, глотаете и ходите. Вы и ваша медицинская бригада можете вместе разработать план реабилитации .
- Уход за кожей. Чтобы предотвратить раздражение кожи или образование язв, ваша команда поможет убедиться, что у вас достаточно амортизации, ваша кожа остается сухой и что вы часто меняете положение, если не можете двигаться самостоятельно.
Инсульт — это опасное для жизни состояние, которое может привести к тяжелой инвалидности. Паллиативная помощь или помощь хосписа может помочь некоторым пациентам улучшить качество жизни с меньшим количеством симптомов.
Кампания NINDS Know Stroke — strokechallenges
Содержание
Введение
Основы инсульта
Ишемический инсульт и транзиторная ишемическая атака
Геморрагический инсульт
Сосудистые когнитивные нарушения
Диагностика инсульта и визуализация головного мозга
Факторы риска инсульта
Неизменяемые факторы риска
Изменяемые факторы риска
Текущее лечение и профилактика инсульта
Лекарства
Операции и другие процедуры
Реабилитация
Исследования и надежда на будущее
Профилактика
Острый инсульт и терапия после инсульта
Нейропротекция
Изменение воздействия инсульта путем изменения отношения
Введение
Вероятность
, что почти все…
… читая это, мы уже получили нежелательное знакомство с инсультом, возможно, на собственном опыте или наблюдая его влияние на родственников. Исследование, спонсируемое Национальным институтом здоровья (NIH), показывает, что примерно у каждого шестого американца в какой-то момент после 65 лет случится инсульт. Инсульт заканчивается смертельным исходом примерно в 10-20 процентах случаев, а среди выживших он может вызвать инвалидности, включая потерю подвижности, нарушение речи и когнитивные проблемы. Эти тенденции сделали инсульт третьей по значимости причиной смерти в США.С. (за сердечными заболеваниями и раком) и основной причиной инвалидности.
Инсульт — это внезапное событие, влияющее на кровоснабжение мозга. При ишемическом инсульте кровеносный сосуд, снабжающий мозг, блокируется. При геморрагическом инсульте происходит разрыв кровеносного сосуда в головном мозге. Хотя инсульт чаще всего встречается у пожилых людей, он может возникнуть у людей любого возраста, включая молодых людей, детей, младенцев и плоды в утробе матери.
К счастью, перспективы профилактики и лечения инсульта намного лучше, чем они были всего несколько десятилетий назад, отчасти благодаря исследованиям, поддержанным Национальным институтом неврологических расстройств и инсульта (NINDS) Национального института здоровья.Исследователи, финансируемые NINDS, определили множество факторов риска инсульта, таких как гипертония (высокое кровяное давление), что дает людям возможность снизить свой риск с помощью изменения образа жизни или приема лекарств. Клинические испытания, проведенные при поддержке NINDS, также привели к появлению единственного препарата, одобренного Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов специально для лечения острого ишемического инсульта, — tPA «тромбоза». При введении в течение трех часов после начала инсульта препарат значительно снижает вероятность длительной нетрудоспособности.
Текущие приоритеты NINDS в исследованиях инсульта устанавливаются Группой обзора прогресса в области инсульта (SPRG), консультативным органом, состоящим из ученых, клиницистов, защитников интересов пациентов и представителей отрасли. Одним из таких приоритетов является разработка новых и более эффективных методов лечения острого инсульта. NINDS поддерживает исследования новых способов восстановления кровотока в ишемизированном мозге, а также методов лечения, которые будут воздействовать непосредственно на клетки мозга, чтобы защитить их от последствий инсульта. Еще одним приоритетом является улучшение восстановления после инсульта путем задействования способности мозга восстанавливать себя; например, с помощью лекарств для стимуляции роста новых клеток головного мозга или режимов физиотерапии для стимуляции повторного подключения существующих клеток.Наконец, профилактика инсульта и выявление факторов риска инсульта остаются важными частями портфеля NINDS.
NINDS поддерживает несколько дополнительных сетей исследовательских центров, направленных на улучшение лечения и ухода за людьми с острым инсультом. Специализированная программа трансляционных исследований острого инсульта (SPOTRIAS) помогает перенести экспериментальные методы лечения острого инсульта из лабораторных исследований в ранние клинические исследования. Сайты SPOTRIAS расположены в крупных академических медицинских центрах по всей стране, где ученые, изучающие молекулярные и клеточные механизмы инсульта, могут тесно сотрудничать с клиницистами, имеющими опыт оказания помощи при остром инсульте.Сеть испытаний неотложной неврологической помощи (NETT) создает аналогичные рамки сотрудничества между неврологами, нейрохирургами и врачами скорой медицинской помощи для облегчения клинических испытаний инсульта в отделениях неотложной помощи. Тем временем, через Консорциум доклинических испытаний инсульта, NINDS налаживает сотрудничество между исследователями, которые тестируют потенциальные методы лечения инсульта на животных моделях. Наконец, информационные программы NINDS помогают объединить исследования и практику, знакомя людей, их близких и медицинских работников с последними достижениями в области лечения и профилактики.
Ишемический инсульт возникает, когда кровеносный сосуд, снабжающий мозг, блокируется, например, тромбом. | Геморрагический инсульт возникает при разрыве кровеносного сосуда, в результате чего кровь попадает в мозг. |
NINDS поддерживает
исследования новых способов восстановления кровотока в ишемизированном мозге, а также методов лечения, которые будут воздействовать непосредственно на клетки мозга, чтобы защитить их от последствий инсульта.
1. Основы инсульта
Последствия инсульта проявляются быстро. Пять наиболее распространенных симптомов инсульта:
- Внезапная слабость или онемение лица или конечностей, особенно с одной стороны тела.
- Внезапное замешательство или затруднение при разговоре или понимании речи.
- Внезапное нарушение зрения одним или обоими глазами.
- Внезапное нарушение ходьбы, головокружение, потеря равновесия или координации.
- Внезапная сильная головная боль без известной причины.
Точные симптомы зависят от того, где в сосудистой системе головного мозга произошла закупорка или разрыв. Часто встречаются инсульты, поражающие преимущественно одно полушарие мозга. Поскольку каждое полушарие контролирует противоположную сторону тела, удар в левом полушарии вызовет двигательный и сенсорный дефицит на правой стороне тела, и наоборот.
Отдаленные результаты после инсульта значительно различаются и частично зависят от типа инсульта и возраста пострадавшего.Хотя большинство выживших после инсульта восстанавливают свою функциональную независимость, от 15 до 30 процентов будут иметь постоянную физическую инвалидность. Некоторые испытают необратимое снижение когнитивных функций, известное как постинсультная или сосудистая деменция. К сожалению, многие выжившие после инсульта сталкиваются с опасностью повторного инсульта в будущем. Около 20 процентов людей, впервые перенесших инсульт в возрасте от 40 до 69 лет, перенесут еще один инсульт в течение пяти лет. Поиск методов лечения, помогающих предотвратить инсульт в этой группе высокого риска, является одним из основных направлений исследований, проводимых при поддержке NINDS.
Ишемический инсульт и транзиторная ишемическая атака
Ишемические инсульты составляют около 80 процентов всех инсультов. Так же, как сердечный приступ происходит при недостаточном притоке крови к сердцу, ишемический инсульт (иногда называемый «мозговой приступ») возникает, когда происходит внезапное прерывание кровотока в одной или нескольких областях мозга. Как и все клетки в организме, нейроны и другие клетки мозга нуждаются в кислороде и глюкозе, доставляемых через кровь, чтобы функционировать и выжить.Несколько минут кислородного голодания, называемого ишемией, достаточно, чтобы убить миллионы нейронов. Более того, ишемия может спровоцировать воспаление, опухоль (отек) и другие процессы, которые могут продолжать наносить ущерб в течение нескольких часов или дней после первоначального повреждения.
Обструктивные тромбы — наиболее частая причина ишемического инсульта. Свертывание (или коагуляция) — жизненно важная функция, которая помогает предотвратить кровотечение при повреждении кровеносного сосуда, но сгустки также могут препятствовать нормальному кровотоку. Когда сгусток образуется вместе со стенкой кровеносного сосуда и становится достаточно большим, чтобы нарушить кровоток, это называется тромбом; сгусток, который отрывается от стенки сосуда и проходит через кровь, является эмболом.Кардиоэмболический инсульт вызывается тромбом, который образуется в сердце. Эмболы сердца чаще всего образуются у людей с сердечными заболеваниями, такими как фибрилляция предсердий (ФП, нерегулярное сердцебиение), сердечная недостаточность, стеноз или инфекции клапанов сердца. Они также могут возникнуть после сердечного приступа.
Другой причиной ишемического инсульта является хронический атеросклероз, который представляет собой накопление жировых отложений и клеточного мусора (бляшки) на внутренней стороне стенки кровеносного сосуда. По мере роста атеросклеротических бляшек они вызывают сужение кровеносных сосудов (состояние, называемое стенозом).Атеросклероз также может активировать клетки, участвующие в процессе свертывания крови.
| Медицинские термины для общих симптомов инсульта и инвалидности Гемиплегия : паралич одной стороны тела. Гемипарез : слабость с одной стороны тела. Hemineglect : отсутствие осознания одной стороны тела или одной стороны поля зрения. Дисфагия : затруднение глотания. Дизартрия : затруднение речи, вызванное слабостью лица. Афазия : трудности с разговором или пониманием речи, вызванные повреждением языковых центров мозга. |
Сразу после ишемического инсульта мозг обычно содержит необратимо поврежденную сердцевину ткани и область жизнеспособной, но подверженной риску ткани, называемую ишемической полутенью. Восстановление нормального кровотока — процесс, известный как реперфузия, — необходим для спасения полутени. Чем дольше откладывается реперфузия, тем больше клеток в полутени погибнет.Окончательно поврежденная область мозговой ткани называется инфарктом.
Если бы инсульт был грозой, преходящая ишемическая атака (ТИА) или «мини-удар» была бы грозным ударом грома. Симптомы ТИА аналогичны симптомам полномасштабного инсульта, но проходят в течение 24 часов, обычно менее чем за час. Тем не менее, недолговечность ТИА не означает, что они оставляют мозг невредимым. Примерно у 40-50 процентов людей, перенесших ТИА, крошечная точка инфаркта может быть замечена с помощью изображений мозга.
Даже при отсутствии признаков инфаркта головного мозга ТИА является одновременно предупреждением и возможностью для вмешательства. В то время как у человека, пережившего полномасштабный инсульт, риск повторного инсульта в течение следующих 90 дней составляет от двух до семи процентов; 90-дневный риск инсульта после ТИА составляет от 10 до 20 процентов. Во многих случаях ТИА могут быть вызваны нестабильным сгустком, который в любой момент может создать более постоянную блокировку кровоснабжения мозга. К счастью, существует множество методов лечения, которые могут снизить риск инсульта после ТИА, включая лекарства для снижения артериального давления и подавления свертывания крови.При необходимости хирургические процедуры могут удалить бляшки в артериях, кровоснабжающих мозг, или процедура, называемая стентированием, может использоваться для расширения артерий. Тяжелых инсультов можно было бы избежать, если бы больше людей обращались за медицинской помощью после ТИА. (Подробнее об этих методах лечения см. Таблицу на стр. 10 и «Текущее лечение и профилактика инсульта» на стр. 14.)
Геморрагический инсультВнутримозговое кровоизлияние возникает при разрыве кровеносного сосуда в головном мозге.Некоторые состояния могут сделать кровеносные сосуды в головном мозге склонными к разрыву и кровотечению. Хроническая гипертензия и состояние, известное как церебральная амилоидная ангиопатия, могут ослабить стенку кровеносных сосудов. Плохая способность к свертыванию крови из-за заболеваний крови или разжижающих кровь лекарств, таких как варфарин, еще больше увеличивает риск кровотечения. Наконец, важную роль также играют структурные аномалии, которые могут образовываться в кровеносных сосудах во время развития мозга. Например, артериовенозная мальформация (АВМ) — это запутанная масса тонкостенных церебральных кровеносных сосудов в головном мозге.Считается, что АВМ присутствуют с рождения у одного процента или менее населения. | Аневризма — это выпуклость в кровеносном сосуде, а артериовенозная мальформация — это спутанная масса тонкостенных сосудов. Обе эти структуры связаны с риском геморрагического инсульта. |
| Церебральная амилоидная ангиопатия Церебральная амилоидная ангиопатия (CAA) относится к накоплению белковых отложений, известных как амилоид, на внутренней стенке кровеносных сосудов.Это основной фактор, способствующий внутримозговому кровоизлиянию у пожилых людей, и иногда он связан с небольшими ишемическими инфарктами и сосудистыми когнитивными нарушениями. CAA рассматривается как болезнь старения. Это редко наблюдается у лиц моложе 50 лет, но наблюдается примерно у 50 процентов людей старше 90 лет. Доля случаев внутримозговых кровоизлияний у пожилых людей, причинно связанных с ВГА, неясна, но недавние оценки показывают, что это число достигает 50 процентов. Накопление амилоида внутри кровеносных сосудов ослабляет стенку сосуда и может привести к разрыву кровеносного сосуда. В последние годы возникла малоизученная связь между ВГА и болезнью Альцгеймера. Бета-амилоид — фрагмент токсичного белка, который накапливается в сгустках (так называемых бляшках) в ткани мозга людей с болезнью Альцгеймера — является компонентом отложений амилоида, обнаруживаемых у людей с CAA. Более того, болезнь Альцгеймера и CAA имеют сходные генетические факторы риска, такие как ген, кодирующий аполипопротеин E (APOE).Вариант этого гена, известный как e4, увеличивает риск болезни Альцгеймера и риск повторного внутримозгового кровоизлияния. |
Субарахноидальное кровоизлияние — это разрыв кровеносного сосуда, расположенного в субарахноидальном пространстве — заполненном жидкостью пространстве между слоями соединительной ткани (мозговых оболочек), окружающих мозг. Первым признаком субарахноидального кровоизлияния, как правило, является сильная головная боль, которая проявляется в доли секунды и причина неизвестна.Неврологи называют это головной болью грома и требует немедленной медицинской помощи. Разрыв может произойти в АВМ, но обычно он происходит в месте ослабления и вздутия кровеносного сосуда, называемом аневризмой. Аневризмы поражают до одного процента населения и иногда являются наследственными. Исследования, финансируемые NINDS, показали, что риск разрыва аневризмы зависит от ее размера и формы, ее расположения и возраста человека. Риск увеличивается при курении. Информация об этих рисках помогает врачам посоветовать людям, следует ли лечить бессимптомную аневризму. | Сразу после ишемического инсульта (вверху слева) ядро необратимо поврежденной ткани мозга (красный) окружено областью жизнеспособной, но подверженной риску ткани, называемой полутенью (зеленый). Если кровоток не восстановится быстро, ткань в пределах полутени будет потеряна (внизу справа). |
В отличие от других тканей в организме, нервная ткань обычно защищена от прямого контакта с кровью гематоэнцефалическим барьером, который представляет собой плотно закрытую сеть клеточных и внеклеточных компонентов, выстилающих кровеносные сосуды в головном мозге.Гематоэнцефалический барьер проницаем для кислорода и других питательных веществ в крови, но в целом непроницаем для красных и белых кровяных телец и крупных молекул. Во время геморрагического инсульта эти клетки и молекулы массово попадают в нежную среду, окружающую нейроны. Между тем, скопление крови, известное как гематома, может вызвать повышение внутричерепного давления, что еще больше ухудшает нормальный кровоток и повреждает мозг путем сжатия.
Сосудистые когнитивные нарушения
Даже при отсутствии клинически очевидного инсульта или ТИА нарушение кровотока в головном мозге может в конечном итоге привести к сосудистым когнитивным нарушениям (VCI).С одной стороны, VCI включает сосудистую деменцию, но это также относится к постепенному снижению умственной функции, вызванному множественными инсультами, некоторые из которых являются бессимптомными, с течением времени. Это часто связано с более диффузным заболеванием мелких сосудов, вызванным сужением кровеносных сосудов малого диаметра, которые снабжают кровью ограниченные участки мозга. Клинически VCI может напоминать болезнь Альцгеймера (БА), и многие пожилые люди с деменцией соответствуют диагностическим критериям обоих заболеваний. Однако, хотя AD в первую очередь влияет на память, VCI, по-видимому, в первую очередь влияет на исполнительную функцию мозга — способность планировать действия от утренней одежды до переговоров о деловой сделке.
2. Диагностика инсульта и визуализация головного мозга
При подозрении на инсульт врач детально оценивает признаки и симптомы пациента. Одним из распространенных инструментов оценки является шкала инсульта NIH, разработанная NINDS. Это контрольный список вопросов и задач, который позволяет оценить уровень бдительности человека, его способность общаться и выполнять простые движения. Другие распространенные диагностические процедуры включают анализы крови и электрокардиограмму для проверки сердечных аномалий, которые могли способствовать инсульту.
Методы визуализации головного мозга играют важную роль в диагностике инсульта, в оценке пациентов с инсультом для клинических испытаний и, в большей степени, в оценке риска инсульта. Для создания визуальных «срезов» мозга или даже трехмерных реконструкций можно использовать несколько методов визуализации. Такой глубокий взгляд на мозг помогает: исключить другие потенциальные неврологические состояния, такие как опухоль головного мозга, дифференцировать ишемический инсульт от геморрагического инсульта, определить, какие кровеносные сосуды были повреждены, а также определить степень и местоположение инфаркта.
Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) — два наиболее распространенных метода визуализации, используемых для выявления инфарктов, вызванных инсультом. КТ использует рентгеновские лучи, проходящие через голову под разными углами для создания изображений мозга с высоким разрешением. Это быстрее, шире и дешевле, чем МРТ.
МРТ, в котором не используются рентгеновские лучи, подвергает мозг воздействию магнитного поля в сочетании с радиоволновым импульсом. Поглощение мозгом этого импульса и скорость, с которой выделяется энергия по окончании импульса, различаются в разных тканях мозга и дают изображение.Диффузионно-взвешенная визуализация (DWI) — это высокочувствительный тип МРТ, который измеряет диффузию воды в ткани мозга, которая изменяется во время ишемического инсульта. DWI особенно полезен для обнаружения небольших инфарктов и превосходит КТ для диагностики ишемического инсульта. Исследования показывают, что DWI в сочетании с исследованием перфузии мозговой крови может использоваться для выявления ишемической полутеневой ткани головного мозга, испытывающей недостаток крови, но которую можно спасти, если кровоток можно быстро восстановить. У многих людей степень ишемической полутени связана со степенью несоответствия диффузии и перфузии, которая представляет собой сигнал DWI, который возникает в ткани мозга с нормальной диффузией воды, но с аномальным кровотоком.
Для исследования сосудов головного мозга используются несколько методов визуализации. Эти методы могут выявить место закупорки при ишемическом инсульте или выявить стеноз или сосудистые мальформации (например, аневризму или АВМ), которые повышают риск инсульта. Ангиография головного мозга включает визуализацию после того, как контрастный агент, который показывает темный цвет при сканировании, был введен в вену на руке или ноге, что дает карту кровеносных сосудов головного мозга.
Схожий с процедурной точки зрения метод, называемый визуализацией перфузии, чувствителен к обнаружению аномального кровотока в головном мозге.Допплеровское ультразвуковое исследование предполагает прохождение неслышных высокочастотных звуковых волн в шею или голову. Эти звуковые волны отражаются от клеток, движущихся по крови, создавая изображение и предоставляя информацию о том, насколько быстро кровь движется. Как правило, клетки крови ускоряются, когда проходят через узкий сосуд.
Визуализация мозгаметоды играют важную роль в диагностике инсульта … и, во все большей степени, в оценке риска инсульта.Для создания визуальных «срезов» мозга или даже трехмерных реконструкций можно использовать несколько методов визуализации. | МРТ обычно используется для выявления повреждений головного мозга и сосудистой сети у людей с подозрением на инсульт. |
3. Факторы риска инсульта
Учитывая, что инсульт вызван закупоркой или разрывом кровеносного сосуда, неудивительно, что аналогичные поддающиеся изменению факторы риска способствуют инсульту и сердечно-сосудистым заболеваниям, включая гипертонию, курение, диабет, высокий уровень холестерина и недостаток физической активности.Эти риски можно значительно снизить с помощью более здорового образа жизни или приема лекарств (например, препаратов для снижения артериального давления). Фактически, с 1950 года произошло снижение смертности от инсульта примерно на 60 процентов и меньшее, но значительное снижение ежегодной заболеваемости инсультом с поправкой на возраст — количество людей, у которых инсульт случается каждый год, с поправкой на для пожилого возраста населения. Многие эксперты связывают эти тенденции с повышением осведомленности о факторах риска инсульта и контролем над ними.(Краткие сведения о наиболее действенных модифицируемых факторах риска инсульта и способах противодействия им см. В разделе «Модифицируемые факторы риска» на стр. 10.)
Немодифицируемые факторы риска
Риск инсульта зависит от возраста, пола, расы и даже от места проживания. Хотя эти факторы риска считаются неизменяемыми, они помогают разработать стратегии профилактики инсульта на индивидуальном и популяционном уровнях.
Инсульт и возраст
Влияние возраста на сердечно-сосудистую систему в сочетании с коварным характером других типов риска на протяжении всей жизни делает его ключевым фактором риска инсульта.Основным источником информации о риске инсульта является Фрамингемское исследование сердца, в рамках которого в 1948 году началось отслеживание сердечно-сосудистого здоровья примерно 5000 человек из Фрамингема, штат Массачусетс, и с тех пор оно расширилось и включило их детей. Исследование, получившее первичную поддержку от Национального института сердца, легких и крови (NHLBI) NIH и поддержку компонента инсульта со стороны NINDS, показало, что риск инсульта удваивается каждые десять лет в возрасте от 55 до 85 лет.
Инсульт у молодых людей встречается относительно редко, но все же случается.Исследование Северного Манхэттена, поддержанное NINDS, показало, что среди людей, живущих в этом районе в середине 1990-х годов, ежегодная заболеваемость инсультом составляла около двух на 10000 среди людей в возрасте от 20 до 44 лет и около 56 на 10000 среди людей в возрасте 45 лет. и старше. Это и другие исследования в США показали, что геморрагические и ишемические инсульты, как правило, возникают примерно в равной степени у молодых людей. Таким образом, повышенный риск инсульта, возникающий с возрастом, в основном является повышенным риском ишемического инсульта.(См. Также «Инсульт у младенцев и детей» на стр. 11.)
Модифицируемые факторы риска
| Фактор риска | Насколько это влияет на риск инсульта | Почему это влияет на риск инсульта | Что вы можете сделать |
|---|---|---|---|
| Гипертония | Гипертония вызывает в два-четыре раза увеличение риска инсульта до 80 лет. После 80 лет влияние гипертонии снижается, и другие факторы риска становятся более важными. | Гипертония способствует развитию атеросклероза и вызывает механическое повреждение стенок кровеносных сосудов. | Лекарства от кровяного давления, такие как тиазидные диуретики и ингибиторы ангиотензинпревращающего фермента (АСЕ), могут снизить риск инсульта на 30-40 процентов. раннее лечение имеет важное значение. среди пожилых людей с нормальным кровяным давлением гипертония среднего возраста увеличивает риск инсульта до 92 процентов. Руководства Центров по контролю и профилактике заболеваний рекомендуют целевое артериальное давление менее 140/90 мм рт. |
| Курение сигарет | Курение вызывает примерно двукратное увеличение риска ишемического инсульта и до четырехкратного увеличения риска геморрагического инсульта. | Курение способствует развитию атеросклероза и аневризмы, а также стимулирует факторы свертывания крови. | Риск инсульта значительно снижается через два года после отказа от курения и к пяти годам находится на уровне некурящих. |
| Диабет | С точки зрения риска инсульта и сердечно-сосудистых заболеваний диабет эквивалентен 15-летнему старению. | При диабете глюкоза не эффективно поглощается клетками организма и вместо этого накапливается в крови, где может повредить сосудистую систему.Гипертония распространена среди диабетиков и составляет большую часть их повышенного риска инсульта. | лекарства от кровяного давления, диетические изменения и потеря веса могут снизить риск инсульта. Контроль уровня сахара в крови снижает риск повторного инсульта. |
| Отсутствие физической активности и ожирение | Соотношение талии и бедер, равное или превышающее медианное значение (среднее значение для популяции), в три раза увеличивает риск ишемического инсульта. | Ожирение связано с гипертонией, диабетом и сердечными заболеваниями. | Хотя никакие клинические исследования не проверяли влияние физических упражнений или похудания на риск инсульта, и то, и другое снижает артериальную гипертензию и улучшает здоровье сердечно-сосудистой системы. |
| Фибрилляция предсердий (ФП) | AF поражает менее одного процента людей в возрасте до 60 лет, но чаще встречается у пожилых людей. Он вызывает каждый четвертый инсульт после 80 лет и связан с высокой смертностью и инвалидностью. | AF относится к нерегулярному сокращению предсердия — камеры, через которую кровь попадает в сердце.aF может привести к застою крови и повышению свертываемости. | Варфарин, разжижающий кровь препарат, может снизить риск инсульта у людей с aF. Людям в возрасте до 60 лет с AF и без других факторов риска инсульта может быть полезен аспирин. Важно отметить, что кардиостимуляторы не влияют на риск инсульта, связанный с ФП. |
| Дисбаланс холестерина | Холестерин липопротеидов высокой плотности (ЛПВП) обычно считается защитным средством от ишемического инсульта.Холестерин липопротеинов низкой плотности (ЛПНП), когда присутствует в избытке, считается вредным. | ЛПНП и ЛПВП необходимы для переноса холестерина (жирного вещества) через кровь (состоящего в основном из воды) и доставки его к клеткам. Поскольку ЛПНП доставляет холестерин к клеткам по всему телу, избыток ЛПНП может вызвать накопление холестерина в кровеносных сосудах, что приведет к атеросклерозу. ЛПВП отправляет холестерин в печень для удаления. | Клинические испытания показали, что препараты, снижающие уровень холестерина, известные как статины, снижают риск инсульта.Однако некоторые исследования указывают на слабую связь между инсультом и холестерином, и есть предположение, что статины снижают риск инсульта, действуя через какой-то неизвестный механизм. |
Инсульт у младенцев и детей
По сравнению с инсультом в мозге взрослого человека инсульт в молодом, растущем мозге связан с уникальными симптомами, факторами риска и результатами — и с большей неопределенностью во всех трех из этих областей. Хотя инсульт часто считается заболеванием старения, риск инсульта в детстве на самом деле наиболее высок в перинатальный период, который охватывает последние несколько месяцев жизни плода и первые несколько недель после рождения.
Как и у взрослых, симптомы инсульта у младенцев и детей включают головную боль, гемиплегию и гемипарез. Но очень маленькие дети, перенесшие инсульт, чаще, чем взрослые, испытывают другие симптомы, такие как судороги, проблемы с дыханием или потеря сознания. Поскольку частота инсульта у детей относительно низка, родители и врачи часто ошибочно связывают эти симптомы с другими причинами, что приводит к задержке постановки диагноза. Более того, для инсультов в перинатальном периоде время начала обычно неизвестно.
Исследователи меньше знают о риске инсульта у детей, чем о риске инсульта у взрослых. Однако хорошо задокументированные факторы риска включают врожденные пороки сердца, травмы головы и нарушения свертываемости крови. Важным фактором риска для афроамериканских детей является серповидноклеточная анемия. Хотя серповидно-клеточная анемия известна своим влиянием на красные кровяные тельца, заставляя их принимать серповидную форму, она также может вызывать сужение церебральных артерий.Исследование, проведенное в 1998 году около 3000 человек с серповидно-клеточной анемией, показало, что 11% из них перенесли инсульт в возрасте до 20 лет. К счастью, в том же году исследование, финансируемое NHLBI, показало, что повторные переливания крови для замены серповидных клеток крови нормальными клетками крови снижают риск развития инсульта. инсульт на 92 процента. Ежегодная ультразвуковая допплерография рекомендуется для маленьких детей с серповидно-клеточной анемией, а при обнаружении стеноза можно использовать повторные переливания в качестве средства профилактики инсульта.
Инсульты в перинатальном периоде были связаны с преждевременными родами, материнскими инфекциями, злоупотреблением лекарствами, предшествующим лечением бесплодия и такими состояниями здоровья матери, как аутоиммунное заболевание и преэклампсия (потенциально серьезная комбинация гипертонии и проблем с почками, которая затрагивает около шести процентов беременные женщины).
Исход инсульта у самых маленьких предсказать сложно. Инсульт во время внутриутробного развития может привести к церебральному параличу — постоянной проблеме с движением тела и координации мышц, которая проявляется в младенчестве или раннем детстве. Инсульт, произошедший в младенчестве или детстве, также может стать причиной необратимой инвалидности. Как правило, результаты хуже у детей в возрасте до одного года и у тех, кто испытывает снижение сознания или судороги. К счастью, развивающийся мозг также известен своей замечательной способностью заменять потерянные нервные клетки и исправлять поврежденные связи между ними.Здоровые участки мозга часто по-прежнему достаточно пластичны, чтобы компенсировать поврежденные участки.
Ребенок с серьезным дефицитом сразу после инсульта может значительно выздороветь.
Лечение инсульта у детей представляет собой уникальную задачу. Задержки с диагностикой, которые могут быть особенно продолжительными в случаях перинатального инсульта, означают потерю драгоценного времени. Более того, большинство методов лечения острого инсульта были разработаны на основе исследований у взрослых, и рекомендации по их применению у детей все еще уточняются.Для решения некоторых из этих проблем NINDS и Национальный институт детского здоровья и развития человека (NICHD) спонсировали семинар по перинатальному инсульту в августе 2006 года, в котором приняли участие эксперты в области педиатрии, неврологии, кардиологии и общественного здравоохранения. Цели, поставленные этой группой, включают разработку и тестирование новых методов лечения перинатального инсульта, лучшее понимание его факторов риска и усовершенствованные методы визуализации мозга для его диагностики.
Инсульт у взрослых
В возрасте от 55 до 75 лет ежегодная заболеваемость и краткосрочный риск инсульта у мужчин выше, чем у женщин.Однако, поскольку женщины обычно живут дольше мужчин, их пожизненный риск инсульта выше, и на них ежегодно приходится большая доля (около 61 процента) смертей от инсульта.
Женщины имеют уникальный риск инсульта, связанный с беременностью и менопаузой. У женщин детородного возраста риск инсульта относительно низок (ежегодная заболеваемость составляет один случай из 10 000), но недавнее исследование показало, что беременность увеличивает этот риск в три раза.
Несколько факторов способствуют повышенному риску инсульта во время беременности.Активность белков свертывания крови естественным образом усиливается во время беременности, что увеличивает вероятность ишемического инсульта у матери (и, возможно, способствует перинатальному инсульту). Большинство инсультов у матери случается в течение первых нескольких недель после родов, что позволяет предположить, что падение объема крови или быстрые гормональные изменения после родов также играют роль. Инсульт, связанный с беременностью, чаще встречается у женщин, которые испытывают определенные осложнения, такие как инфекции или преэклампсия, или у которых есть другие факторы риска инсульта, такие как гипертония или диабет.
Заместительная гормональная терапия (ЗГТ) может облегчить дискомфорт и потерю плотности костей, связанные с менопаузой. Когда-то это считалось возможным средством профилактики инсульта у женщин в постменопаузе. Однако серия плацебо-контролируемых клинических исследований, спонсируемых NINDS и NHLBI, показала, что ЗГТ увеличивает риск инсульта. Инициатива NHLBI по охране здоровья женщин показала, что лечение гормонами эстрогеном и прогестином увеличивает риск инсульта на 31 процент у женщин с интактной маткой.У женщин, перенесших гистерэктомию, лечение только эстрогенами увеличивало риск инсульта на 39 процентов. Исследование NINDS «Женский эстроген для лечения инсульта» (WEST) показало, что у женщин, перенесших ранее перенесенный ишемический инсульт и получавших эстроген, вероятность повторного инсульта была выше.
Инсульт среди гонок и регионовЛюди из определенных этнических групп имеют более высокий риск инсульта. Многие исследования показывают, что частота инсульта с поправкой на возраст примерно в два раза выше у афроамериканцев и латиноамериканцев, чем у европеоидов.Более того, несколько исследований показали, что в среднем американцы африканского и латиноамериканского происхождения, как правило, переносят инсульт в более молодом возрасте, чем европейцы. Смертность от инсульта у афроамериканцев выше, чем у кавказцев или выходцев из Латинской Америки. Частота возникновения различных подтипов инсульта также значительно варьируется в разных этнических группах. | В США смертность от инсульта необычно высока в группе юго-восточных штатов, известной как «Инсультный пояс». В «пряжке» Пояса (золото) смертность от инсульта может быть вдвое выше среднего показателя по стране. |
Инсульт — глобальная проблема здравоохранения. В некоторых странах Восточной Европы и на Дальнем Востоке частота инсульта намного выше, чем в США. В США смертность от инсульта необычайно высока среди людей, живущих в кластере юго-восточных штатов — Алабама, Арканзас, Джорджия, Луизиана, Миссисипи, Север. Каролина, Южная Каролина и Теннесси, известные как «инсультный пояс». Недавнее исследование, финансируемое Национальным институтом старения NIH, предполагает, что «пояс» носят с детства.То есть люди, которые жили в инсультовом поясе во время начальной школы, но позже переехали, имели повышенный риск инсульта, характерный для этого района, в то время как люди, которые перешли в инсультный пояс во взрослом возрасте, не имели повышенного риска инсульта.
Несмотря на очевидное влияние различий в распространенности известных факторов риска инсульта, основы этих этнических и географических тенденций до конца не изучены. Например, более высокие показатели гипертонии и диабета частично, но не полностью, объясняют повышенный риск инсульта среди афроамериканцев и жителей инсульта.Социально-экономические недостатки с точки зрения доходов и уровня образования также играют роль. Однако в пределах данной географической области наиболее уязвимые группы не обязательно имеют самый высокий риск инсульта. И наконец, относительно высокий процент афроамериканцев, проживающих в штатах «Инсультного пояса», не объясняет его существования, поскольку живущие там кавказцы также имеют повышенный риск инсульта.
Стремясь улучшить профилактику инсульта в сообществах высокого риска, NINDS поддерживает два исследования, направленных на решение этих проблем: исследование «Причины географических и расовых различий в инсульте» (REGARDS) и исследование Северного Манхэттена (NOMAS).Запущенный в 2003 году, REGARDS собрал более 30 000 участников (в том числе 12 000 афроамериканцев), причем половина участников — из инсультного пояса, а половина — из 40 других континентальных штатов. Исследователи REGARDS обнаружили, что у лиц с гипертонией осведомленность о ней и ее лечение чаще встречаются у афроамериканцев, но это эффективное лечение — снижение артериального давления до нормального диапазона — более распространено у кавказцев. Они также обнаружили доказательства того, что инсульты чаще возникают без диагноза у афроамериканцев, чем у кавказцев, и у жителей Stroke Belt, чем у нерезидентов.Таким образом, недостаточная осведомленность об инсульте и неспособность принять меры при первых признаках заболевания могут объяснить высокую смертность от инсульта в определенных группах.
Начатое в 1990 году исследование NOMAS отслеживало заболеваемость, факторы риска и исходы инсульта в Северном Манхэттене, где около 60 процентов жителей сейчас идентифицируют себя как латиноамериканцы, а 15 процентов — как афроамериканцы. Исследователи NOMAS обнаружили, что ФП особенно сильно влияет на риск инсульта у кавказцев, в то время как тенденция к гипертонии и диабету оказывает большее влияние на латиноамериканцев и афроамериканцев.Отсутствие физической активности является серьезным фактором риска для всех трех этнических групп.
4. Текущее лечение и профилактика инсульта
Сегодня существует небольшой, но постоянно растущий арсенал методов лечения, которые могут значительно улучшить шансы на выздоровление после инсульта. Существует также множество знаний о том, что вызывает инсульт и как снизить вероятность его возникновения.
Лекарства
Как показано в таблице на стр. 10 (изменяемые факторы риска), лекарства, снижающие артериальное давление и холестерин, могут защитить от атеросклероза и снизить риск инсульта.Аспирин и другие разжижающие кровь препараты использовались в течение многих лет для снижения риска ишемического инсульта у людей с ФП или перенесенным инсультом. Недавние исследования помогли усовершенствовать использование этих препаратов, чтобы повысить безопасность и эффективность. Однако этот раздел начинается с обсуждения того, что происходит, когда профилактика не дает результатов и человеку требуется неотложная помощь при остром ишемическом инсульте.
Тромболитические препараты
При лечении острого ишемического инсульта (острый означает, что инсульт произошел в течение последних нескольких часов), ближайшей целью является разрушение поражающего сгустка, процесс, известный как тромболизис.Организм вырабатывает собственные тромболитические белки, и некоторые из них были переработаны в лекарства. Один из них, называемый тканевым активатором плазминогена (tPA), доказал свою эффективность в лечении сердечных приступов. В конце 1980-х исследователи, финансируемые NINDS, разработали план первого плацебо-контролируемого исследования tPA для лечения острого ишемического инсульта. Из исследований на животных они знали, что необратимое повреждение головного мозга может произойти, если кровоток не восстановится в течение первых нескольких часов после ишемического инсульта.Таким образом, исследовательская группа NINDS tPA проверила препарат в трехчасовом временном окне. По сравнению с людьми, получавшими плацебо, те, кому вводили tPA внутривенно, чаще имели минимальную инвалидность или не имели ее через три месяца после лечения — открытие, которое убедило Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрить tPA для использования против острого инсульта. Впоследствии испытания в Европе и США подтвердили эти результаты. В недавних исследованиях делается попытка выявить людей, которые могут получить пользу даже через три часа после начала инсульта.В любом случае, чем раньше будет проведено лечение, тем больше будет сохранено мозговой ткани.
Последующий анализ исследования NINDS в 1998 г. показал, что после первичной госпитализации люди, получившие tPA, с меньшей вероятностью нуждались в стационарной реабилитации или уходе в доме престарелых. Авторы подсчитали, что эта более низкая зависимость от долгосрочного ухода приведет к экономии для системы здравоохранения более 4 миллионов долларов на каждую 1000 человек, получавших tPA.
Поскольку лечение tPA препятствует свертыванию крови и, как было показано, увеличивает утечку через гематоэнцефалический барьер, оно несет риск внутримозгового кровоизлияния.Поэтому он не рекомендуется для некоторых людей, например, людей с историей кровоизлияния в мозг или значительно повышенного артериального давления (более 185/110 мм рт. Ст.). Риск кровотечения, вызванного tPA, увеличивается с течением времени от начала инсульта, что ограничивает его использование до первых трех часов после инсульта (где польза была наиболее четко установлена в исследованиях в США).
Антитромбоцитарные препараты и антикоагулянты
Разжижающие кровь препараты делятся на два класса: антиагреганты и антикоагулянты.Антитромбоцитарные препараты подавляют активность клеток, называемых тромбоцитами, которые прилипают к поврежденным участкам внутри кровеносных сосудов и закладывают основу для образования тромбов. Самый распространенный антиагрегантный препарат — аспирин. Антикоагулянты, такие как гепарин (продуцируемый воспалительными клетками в организме) и варфарин (обнаруженный в растениях и также известный под торговым названием кумадин ©), ингибируют белки в крови, которые стимулируют свертывание крови.
Антитромбоцитарные препараты и антикоагулянты могут помочь предотвратить множество потенциально опасных для жизни состояний, при которых люди с инсультом подвержены риску, таких как инфаркт миокарда, тромбоэмболия легочной артерии и тромбоз глубоких вен, которые вызываются сгустками в сердце, легких и глубоких венах. вены ног соответственно.В последние годы значение этих препаратов для лечения и профилактики инсульта стало более предметным.
Одно из направлений этого исследования — определить, есть ли какая-либо польза от назначения антиагрегантов или антикоагулянтов во время острого ишемического инсульта в качестве дополнения к tPA или в качестве альтернативы для людей, не имеющих права на получение tPA. В международном испытании, которое координировали исследователи из Соединенного Королевства в конце 1990-х годов, люди получали аспирин, подкожные инъекции гепарина или не получали никакого лечения в течение 48 часов после ишемического инсульта.Аспирин значительно снизил риск повторного ишемического инсульта через две недели. Подобная польза от гепарина компенсировалась повышенным риском геморрагического инсульта. Примерно в то же время исследователи, финансируемые NINDS, проверили, можно ли лечить острый инсульт с помощью внутривенного введения Org 10172, формы гепарина, которая, как считается, с меньшей вероятностью вызывает кровотечение. Это исследование, «Испытание Org 10172 в лечении острого инсульта» (TOAST), показало, что Org 10172 не принес существенной пользы. Авторы исследования также разработали критерии TOAST, набор руководящих принципов для классификации различных подтипов ишемического инсульта, которые в настоящее время широко используются в других исследованиях.
Другой вопрос заключается в том, должны ли люди с риском ишемического инсульта получать ежедневную поддерживающую программу аспирина или антикоагулянтов. В течение многих лет аспирин и варфарин использовались как средства профилактики инсульта у лиц с ФП, но до недавнего времени эта практика основывалась больше на анекдотических свидетельствах, чем на научных данных. Систематический анализ преимуществ варфарина был особенно важен, поскольку это дорогое лекарство и, как и гепарин, связано с повышенным риском геморрагического инсульта.Исследования NINDS Boston Area Anticoagulation Trial при фибрилляции предсердий (BAATAF) и Исследования по предотвращению инсульта при фибрилляции предсердий (SPAF) показали, что ежедневный прием варфарина лучше всего подходит для людей с ФП в возрасте старше 65 лет или с дополнительными сосудистыми факторами риска. Ежедневный прием аспирина обеспечивает адекватную защиту от инсульта у молодых людей с ФП. | Тромбоциты (увеличенные здесь в тысячи раз) находятся в поврежденных участках кровеносных сосудов и способствуют образованию тромбов.Антитромбоцитарные препараты могут помочь снизить риск ишемического инсульта. |
В двух других испытаниях, спонсируемых NINDS, сравнивалась эффективность ежедневного приема варфарина и аспирина у людей, у которых не было ФП, но которые перенесли инсульт в прошлом и, таким образом, подвергались риску другого. Исследование повторного инсульта варфарин и аспирин (WARSS) показало, что аспирин столь же эффективен, как и варфарин, в предотвращении повторного инсульта у людей, не имевших в анамнезе ФП или других кардиоэмболических причин инсульта.Исследование симптоматического внутричерепного заболевания варфарин-аспирин (WASID) было сфокусировано более узко на лицах со стенозом артерий головного мозга и было прекращено досрочно из-за высокой частоты нежелательных явлений у участников, получавших варфарин. Оба исследования пришли к выводу, что аспирин эквивалентен варфарину для снижения риска инсульта у людей без ФП.
Лекарство от субарахноидального кровоизлияния
Препарат нимодипин используется для лечения церебрального вазоспазма, осложнения, которое иногда возникает после субарахноидального кровоизлияния.Это относится к сужению кровеносных сосудов в головном мозге, что может значительно уменьшить кровоток, что приводит к ишемии и инфаркту. Хотя его точное происхождение неясно, считается, что церебральный вазоспазм частично вызван притоком кальция в гладкие мышцы, которые контролируют диаметр кровеносных сосудов. Нимодипин является антагонистом кальция, что означает, что он работает, блокируя проникновение кальция в клетки. Было показано, что нимодипин уменьшает количество инфарктов и улучшает исход у лиц с субарахноидальным кровоизлиянием.
Роберт, 74-летний пенсионер…… только что вошел после полива лужайки, как вдруг почувствовал себя странно. Он попытался поговорить со своей женой Альмой, но понял, что не может. Он держал ее за руку и смотрел на нее. Он не знал, что с ним происходит, но, к счастью, она знала. Как заядлый читатель медицинской информации, Альма сразу узнала, что у Роберта случился инсульт. Она набрала 911, и примерно через 30 минут Роберт был в травмпункте.Врачи быстро сфотографировали мозг Роберта с помощью компьютерной томографии и определили, что его инсульт носит ишемический характер. Другими словами, сгусток блокировал приток крови к жизненно важным областям мозга, включая речевой центр. Они также определили, что Роберт был хорошим кандидатом на tPA, препарат, разрушающий тромбы, который был одобрен для использования против острого ишемического инсульта Управлением по контролю за продуктами и лекарствами в 1996 году, всего четыре года назад. В то время как врачи вводили tPA внутривенно, они задали Роберту ряд простых вопросов, чтобы проверить его способность думать и говорить, — вопросы типа «Вы знаете, где находитесь?» и «Вы можете назвать жену и детей? Внуков?» Сначала его речь продолжала подводить его, но через несколько минут он отвечал на все вопросы.Через 6 дней его выписали из больницы, и вскоре после логопеда он снова начал читать своим внукам. Во время лечения и обследования Роберта в больнице врачи обнаружили у него фибрилляцию предсердий (ФП), которая является нарушением сердечного ритма и фактором риска инсульта. Сейчас он принимает варфарин — лекарство, подавляющее свертывание крови и доказавшее свою эффективность для снижения риска инсульта у людей с ФП и другими факторами риска инсульта. У него больше не было инсультов. У Роберта и Альмы семеро внуков и одна правнучка. Роберт по-прежнему любит читать для самых маленьких. |
Операции и другие процедуры
Хирургическое вмешательство иногда используется для очистки переполненных кровеносных сосудов, вызывающих ишемический инсульт, или для восстановления сосудистых аномалий, способствующих геморрагическому инсульту.
Операция, называемая эндартерэктомией сонной артерии, заключается в удалении зубного налета для расширения сонных артерий, пары артерий, которые поднимаются с каждой стороны шеи и являются основными поставщиками крови в мозг.Стеноз, сужающий сонную артерию более чем на 50 процентов, считается клинически значимым. В некоторых случаях стеноз сонной артерии впервые обнаруживается после инсульта или других симптомов, таких как ТИА. Это также иногда обнаруживается при отсутствии симптомов, например, когда врач прижимает стетоскоп к шее и слышит шум — звук, издаваемый кровью, текущей мимо препятствия. Наличие стеноза сонной артерии может быть подтверждено ангиографией или ультразвуковой допплерографии.
Данные исследования, финансируемого NINDS, показывают, что риск ишемического инсульта в результате клинически значимого бессимптомного стеноза сонной артерии составляет около двух-трех процентов в год (это означает, что из 100 человек с этим заболеванием двое или трое будут иметь инсульт каждый год).Риск ишемического инсульта из-за клинически значимого симптоматического стеноза сонной артерии намного выше — около 25 процентов в течение первых двух лет после появления симптомов.
Джим, 58-летний бизнесмен…… проводил субботнее утро, готовясь к церковному ретриту, когда у него заболела голова и возникло странное ощущение в горле. Думая, что у него ангина, он попросил жену Джуди отвезти его в центр неотложной помощи.Он чувствовал себя слишком истощенным, чтобы вести себя. Врач неотложной помощи быстро узнал, что у Джима инсульт, и отправил пару в ближайшее отделение неотложной помощи. По дороге речь Джима была невнятной, правая сторона его лица поникла, а конечности с правой стороны отяжелели. В больнице компьютерная томография выявила повреждение левой части ствола мозга Джима. Это часть головного мозга, которая соединяется со спинным мозгом, поэтому результаты компьютерной томографии соответствуют слабости Джима на правой стороне его тела.Инсульт был вызван сгустком крови, но по медицинским показаниям Джим не мог принимать препарат tPA, разрушающий сгустки крови. Джим находился под наблюдением в реанимации 3 дня. Когда он был освобожден, он не мог ходить или пользоваться правой рукой, поэтому провел месяц в стационарном реабилитационном центре, где получил физиотерапию и трудотерапию. Когда он ушел из центра, его правая рука почти не работала, но он мог ходить с четырехзубой тростью. С момента инсульта Джима прошло более семи лет.Он регулярно занимается спортом и может ходить без посторонней помощи, но у него все еще есть проблемы с правой рукой. Участвуя в клинических исследованиях, он получает экспериментальное лечение, называемое двигательной терапией, вызванной ограничениями. Для этого нужно носить большую перчатку, которая ограничивает движения его левой руки, заставляя его использовать правую руку в повседневных делах. Исследователи ожидают, что терапия будет наиболее эффективной в течение первого года после инсульта, но Джим заметил некоторые улучшения. Хотя левой рукой писать и есть легче, он может делать и то, и другое правой.Он по-прежнему очень активен в церкви и в своей общине. |
| В исследовании , поддерживаемом NINDS, сравнивались преимущества только стандартной медикаментозной терапии (лечение аспирином, препаратами, снижающими артериальное давление и препараты, снижающие уровень холестерина) со стандартной медикаментозной терапией плюс эндартерэктомия для обоих типов стеноза сонной артерии. Исследование бессимптомного каротидного атеросклероза (ACAS) показало, что эндартерэктомия снижает риск инсульта вдвое у лиц с бессимптомным стенозом сонной артерии на 60% и более.Североамериканское исследование симптоматической каротидной эндартерэктомии (NASCET) NINDS обнаружило значительные преимущества у лиц с симптоматическим стенозом сонной артерии 70% и более. Их риск инсульта за двухлетний период снизился до менее 10 процентов. Сама по себе эндартерэктомия связана с небольшим риском инсульта, потому что разрушение зубного налета во время процедуры может привести к попаданию эмболов в кровоток или вызвать образование тромба на месте операции. NINDS поддерживает исследование альтернативной процедуры, известной как стентирование сонной артерии, которая включает в себя введение стента (трубчатого устройства, сделанного из сетчатого материала) в сонную артерию.Стент сжимается до тех пор, пока рентгенолог не вставит его в нужное положение, а затем расширяется для механического расширения артерии. Он также оборудован нижним по потоку «зонтом» для улавливания смещенного налета. Сравнение эндартерэктомии с реваскуляризацией сонной артерии и стентирования (CREST) предназначено для сравнения этих двух процедур у пациентов с симптоматическим стенозом сонной артерии. | Сонные и позвоночные артерии поднимаются вверх через шею и разделяются на ветви, которые снабжают кровью различные части мозга. |
Несколько методов используются для устранения сосудистых аномалий, связанных с геморрагическим инсультом, или, по крайней мере, для снижения риска их разрыва. Артериовенозные мальформации (АВМ) можно удалить хирургическим путем с помощью процедуры, известной как хирургическая резекция. Их также можно лечить неинвазивным способом (без надрезания черепа) с помощью радиохирургии или эмболизации. Радиохирургия включает направление луча излучения на АВМ, в то время как эмболизация включает инъекцию искусственных эмболов (обычно сделанных из пены) в АВМ, чтобы заблокировать ее от исходного сосуда.
Клипирование и намотка — это процедуры, используемые для лечения внутримозговых аневризм. Клипирование включает вскрытие черепа и размещение зажима возле аневризмы, чтобы отделить его от исходного кровеносного сосуда. При эндоваскулярной намотке проволока с отделяемой спиралью вставляется в артерию ноги и продевается в аневризму. Оказавшись на месте, спираль вводится в аневризму, где она стимулирует свертывание крови и укрепляет стенку кровеносных сосудов. В некоторых случаях стенты также используются для отвода крови от аневризмы.Сонные и позвоночные артерии восходят через шею и разделяются на ветви, по которым кровь поступает в разные части мозга.
Реабилитация
Реабилитация после инсульта включает в себя физиотерапию и другие подходы, призванные помочь людям в долгосрочном восстановлении после инсульта. Физическая терапия предполагает использование упражнений для восстановления движений и координации. Многие люди также получают трудотерапию, которая направлена на улучшение повседневной деятельности, такой как прием пищи, питье, одевание, купание, чтение и письмо.Логопедия может помочь людям, у которых проблемы с произношением или пониманием речи. Наконец, поскольку депрессия, тревога и социальная изоляция распространены среди людей, перенесших инсульт, следует учитывать потенциальные преимущества психологического или психиатрического лечения.
Важно отметить, что цель реабилитации заключается не только в том, чтобы человек справился с инвалидностью, но и в том, чтобы заново изучить утраченные навыки. Это повторное обучение стало возможным благодаря пластичности мозга — его способности реорганизовывать себя, формируя новые связи между нейронами.Пластичность в развивающемся мозге растет и ослабевает по мере взросления мозга, но даже старый мозг, кажется, сохраняет некоторую пластичность и, следовательно, некоторую способность восстанавливать себя после инсульта.
Фундаментальные исследования мозга показали, что наиболее активные нейронные связи имеют тенденцию становиться сильнее, тогда как самые тихие связи имеют тенденцию ослабевать, пока не исчезнут. Вдохновленные этими выводами, исследователи тестируют несколько новаторских методов реабилитации после инсульта по принципу «используй или потеряй».
Один метод, называемый двигательной терапией, вызванной ограничениями (CIMT), направлен на улучшение функции верхних конечностей у людей с инсультом, страдающих гемипарезом (ослаблением одной стороны тела). Он включает в себя постоянное удержание здоровой руки и руки перчаткой в форме боксерской перчатки, чтобы человек был вынужден использовать пораженную руку и руку в повседневной деятельности. Между тем, человек регулярно тренируется для тренировки ослабленной руки. В испытании по оценке терапии, вызванной ограничением конечностей (EXCITE), финансируемом NINDS и NICHD, пациенты, перенесшие гемипаретический инсульт в течение предшествующих трех-девяти месяцев, получали либо CIMT в течение двух недель, либо обычную терапию, от отсутствия лечения до стандартной физиотерапии. .Те, кто получил CIMT, с большей вероятностью показали улучшение через год, и большая часть этого улучшения сохранялась даже через два года. Междисциплинарное исследование комплексной оценки реабилитации рук (I-CARE) проверяет эффективность CIMT в сочетании с обучением для конкретных задач и 30-часовой индивидуальной терапией в течение одного-трех месяцев после инсульта.
Другой метод предполагает использование беговой дорожки с опорой на вес тела (BWST), чтобы помочь людям, у которых есть проблемы с ходьбой. Люди ходят по беговой дорожке, опираясь на подвесные ремни безопасности, которые защищают их от падений и позволяют им сосредоточиться на координации и скорости.Недавно исследователи начали совмещать тренировку BWST с тренировкой «на земле», когда люди сразу же практикуют то, что они узнали на беговой дорожке, ходя с помощью и поддержкой физиотерапевта. В Локомоторном Опыте Applied Постинсультный (LEAPS) суде, NINDS финансируемые исследователи будут сравнивать результаты за один год у людей, получающих либо стандартная физическая терапия или программу BWST подготовки плюс надземного обучения.
5. Исследования и надежда на будущее
Ученые продолжают искать способы лучше понять, диагностировать и лечить инсульт.Большая часть этих исследований проводится специалистами по инсульту в NIH или в рамках исследовательских грантов академическим центрам по всей территории Соединенных Штатов.
Профилактика
Генетические факторы риска
Стремясь сделать профилактику инсульта более эффективной и персонализированной, NINDS поддерживает исследования по выявлению дополнительных факторов риска (включая генетические факторы), связанных с инсультом. Несколько редких наследственных заболеваний вызывают необычную предрасположенность к инсульту.Стремясь найти методы лечения конкретных заболеваний и получить общее представление об инсульте, ученые начали искать ответственные гены.
Например, редкое заболевание, называемое церебральной аутосомно-доминантной артериопатией с подкорковыми инфарктами и лейкоэнцефалопатией (CADASIL), может дать ключ к разгадке механизмов ишемического инсульта. Молодые люди с CADASIL обычно испытывают мигрень, сопровождающуюся повышенной чувствительностью к свету или звуку, тогда как пожилые люди испытывают ТИА и ишемические инсульты.Исследователи обнаружили, что болезнь связана с мутациями в гене Notch4, который кодирует белок на поверхности гладкомышечных клеток, выстилающих кровеносные сосуды. Notch-белки, которых много, также являются рецепторами сигналов, которые направляют клеточные движения во время эмбрионального развития. Несколько исследователей, поддерживаемых NINDS, изучают функцию Notch в мозге взрослого человека.
Альтернативой изучению редких генетических заболеваний, резко влияющих на риск инсульта, является поиск общих генетических вариаций, которые имеют более тонкие эффекты — обычно однобуквенные изменения в коде ДНК (или геноме), называемые однонуклеотидными полиморфизмами (SNP).В рамках общегеномного исследования ассоциации исследователи сканируют геномы тысяч людей, некоторые из которых имеют заболевание, а некоторые нет, чтобы определить, встречаются ли какие-либо SNP чаще у людей с этим заболеванием.
В 2003 году исследователи завершили общегеномное ассоциативное исследование инсульта в Исландии, где обширные генеалогические записи облегчают отслеживание генетических закономерностей наследования. Они сообщили, что ишемический инсульт был связан с изменением гена фосфодиэстеразы-4D (PDE4D).Недавнее исследование около 500 американских женщин (частично финансируемое NINDS) показало, что некоторые вариации PDE4D повышают риск ишемического инсульта у женщин в возрасте 15-49 лет, и что этот риск еще больше увеличивается из-за курения сигарет. В других популяциях исследователям не удалось найти связь между PDE4D и инсультом.
Совсем недавно исследователи при поддержке NINDS обнаружили связь между внутричерепными аневризмами и SNP, расположенными рядом с генами на хромосомах 2, 8 и 9. Уже было известно, что ген хромосомы 9, Sox 17, необходим для правильного развития кровеносных сосудов в лабораторных условиях. животных, поэтому логично предположить, что этот ген влияет на риск образования аневризмы.Клинические тесты на вариации Sox 17 и других генов могут быть использованы для прогнозирования риска развития внутричерепной аневризмы у человека.
Имеются доказательства того, что клиническое тестирование SNP может быть полезным для руководства профилактической помощью у людей, которые уже известны как подверженные риску инсульта. Например, хотя известно, что дети и взрослые с серповидно-клеточной анемией подвержены высокому риску инсульта, неясно, почему у некоторых людей с этим заболеванием инсульты возникают в более раннем возрасте и с большей частотой.Исследователи, частично поддерживаемые NINDS, обнаружили несколько SNP в разных генах, которые изменяют риск инсульта, связанного с серповидно-клеточной анемией. Таким образом, тестирование этих SNP может быть использовано для выявления людей с серповидно-клеточной анемией, которые подвержены наибольшему риску инсульта, и для раннего терапевтического вмешательства.
Наконец, генетическое тестирование может быть полезно для прогнозирования реакции разных людей на разные методы лечения инсульта. Например, поскольку люди метаболизируют варфарин с разной скоростью, трудно определить оптимальную дозировку препарата, которая может вызвать сильное кровотечение при чрезмерном введении.Традиционно врачам приходилось оценивать начальную дозу на основе формулы, которая включает возраст человека, артериальное давление и другие факторы, а затем корректировать дозу методом проб и ошибок. В настоящее время известно, что определенные варианты двух генов, CYP2C9 и VKORC1, вызывают повышенную чувствительность к варфарину. Учет этих вариаций и включение их в традиционную формулу позволяет с большей точностью предсказать оптимальную дозу варфарина.
Ресурсы для генетических исследований человека, поддерживаемые NIH
|
Лечение инсульта охлаждается Лихорадка является частым осложнением инсульта и предиктором неблагоприятного исхода, поэтому меры по снижению температуры тела до нормального уровня (около 37,5 ° C) являются обычным явлением при лечении острого инсульта. Однако недавно ученые начали исследовать, может ли переохлаждение (охлаждение тела ниже его нормальной температуры) иметь нейрозащитный эффект от инсульта. Многие люди слышали истории о детях, которые утонули в ледяной воде и выздоровели с удивительно незначительными неврологическими нарушениями. Это восстановление возможно (по крайней мере частично) при гипотермии, потому что мозг замедляет скорость метаболизма и потребляет меньше энергии. В 1950-х годах ученые начали исследовать, может ли контролируемая гипотермия предотвратить неврологические нарушения, связанные с тяжелой остановкой сердца. К сожалению, в этих ранних исследованиях было проверено резкое снижение температуры тела и было обнаружено большое количество опасных побочных эффектов.Однако в 2002 году два исследования показали, что умеренная или умеренная гипотермия (32–36 ° C), вызванная охлаждающим одеялом в одном исследовании и пакетами со льдом в другом, привела к улучшению неврологического исхода после остановки сердца. Исследования на животных показывают, что переохлаждение не только помогает головному мозгу противостоять ишемии, но может напрямую подавлять другие вредные реакции, возникающие во время инсульта, включая эксайтотоксичность и реперфузионное повреждение. Испытание, поддерживаемое программой NINDS SPOTRIAS, проверит, обеспечивает ли гипотермия достаточную защиту от инсульта, чтобы продлить эффективное временное окно tPA до шести часов после начала. |
Несколько редких
наследственных заболевания вызывают необычную предрасположенность к инсульту. Стремясь найти методы лечения конкретных заболеваний и получить общее представление об инсульте, ученые начали искать ответственные гены.
Биомаркеры
В последние годы появились другие факторы риска, которые правильнее было бы назвать биомаркерами. Это изменения в организме (например, изменения химического состава крови или экспрессии генов), которые указывают на продолжающийся процесс заболевания или риск заболевания, но не обязательно играют причинную роль в заболевании.
В конце 1990-х, например, многие исследования (включая Фрамингемское) обнаружили связь между инсультом и повышенным уровнем гомоцистеина в крови — родственника аминокислот, которые организм использует для производства белков. Уровень гомоцистеина, как правило, повышается у людей, потребляющих недостаточное количество витаминов B12 и B9 (фолиевая кислота), которые необходимы для преобразования гомоцистеина в полезные аминокислоты. Неясно, играет ли повышенный уровень гомоцистеина причинную роль в инсульте или это просто невинный наблюдатель.Исследование NINDS Vitamin Intervention for Stroke Prevention (VISP) показало, что добавление витаминов, приводящее к умеренному снижению уровня гомоцистеина, не снижает риск повторного инсульта в течение двухлетнего периода. По-прежнему возможно, что добавки с витамином B будут полезны в течение длительного периода времени или для людей, не страдающих инсультом.
Исследователи также обнаружили несколько биомаркеров прогрессирующего атеросклероза, которые можно использовать для идентификации людей, которым грозит инсульт. Например, повышенные уровни двух белков в крови, С-реактивного белка и фосфолипазы А2, связаны с атеросклерозом и повышенным риском инсульта.Нарушения внешнего вида атеросклеротических бляшек, наблюдаемые с помощью ультразвука высокого разрешения, также связаны с более высоким риском инсульта.
Комбинированные методы профилактики инсульта
Многие люди, подверженные риску инсульта, принимают несколько профилактических препаратов, включая антитромбоцитарные препараты, ингибиторы АПФ и / или статины. В 2006 году исследователи, поддерживаемые NINDS, завершили первое исследование, чтобы выяснить, является ли использование этих трех препаратов в комбинации более полезным, чем использование одного или двух из них.Исследователи изучили историю приема лекарств и отслеживали результаты более чем 200 человек, обратившихся за помощью в течение 24 часов после ишемического инсульта. У людей, принимавших все три препарата, инсульты были менее тяжелыми, судя по симптомам, измеренным по шкале инсульта NIH, и по данным МРТ, показывающим, что у них меньше подверженных риску тканей, окружающих поврежденные области мозга. Пациенты, получающие тройную терапию, также меньше пребывали в больнице и лучше функционировали при выписке из больницы. Хотя эти данные являются предварительными, они подчеркивают возможность улучшения результатов инсульта за счет воздействия на несколько факторов риска.
Терапия острого и постинсультного инсульта
Улучшение тромболизиса при ишемическом инсульте
Хотя tPA ежегодно приносит пользу десяткам тысяч людей, это лишь небольшая часть людей, страдающих ишемическим инсультом. Использование tPA ограничено опасениями, что он может вызвать кровотечение, и во многих больницах отсутствует инфраструктура, необходимая для лечения пациентов в пределах короткого окна эффективности tPA. Профессиональные усилия NINDS помогают больницам создавать скоординированные бригады по оказанию помощи при инсульте, способные быстро предоставлять лечение, включая tPA, если это необходимо (см. «Изменение воздействия инсульта путем изменения отношения», стр.32).
Между тем ведутся исследования по снижению риска кровотечения из tPA. Например, исследователи, финансируемые NINDS, тестируют производные tPA, которые могут нести меньший риск кровотечения. Другая стратегия состоит в том, чтобы выделить деструктивное действие tPA на гематоэнцефалический барьер и определить препараты, блокирующие этот эффект. В соответствии с этим, исследования, финансируемые NINDS, показали, что белки, называемые матриксными металлопротеиназами (ММП), разрушают гематоэнцефалический барьер во время острого инсульта, и что лечение tPA, по-видимому, усиливает активность ММП.Исследователи, финансируемые NINDS, обнаружили, что tPA также увеличивает проницаемость гематоэнцефалического барьера, действуя через белок, называемый тромбоцитарным фактором роста-CC (PDGF-CC). Они показали, что препарат Gleevec ©, уже одобренный для лечения некоторых видов рака, блокирует передачу сигналов PDGF-CC и снижает кровотечение у мышей, получавших tPA после ишемического инсульта.
Также ведутся исследования, направленные на усиление тромбообразования tPA и расширение окна его эффективности за пределы трех часов. С этой целью многие клинические испытания теперь включают протоколы визуализации мозга для оценки степени спасаемой полутени у каждого человека.Исследователи подозревают, что люди с большими участками ткани мозга, подлежащей спасению, могут иметь больше шансов получить пользу от терапии, проведенной после трехчасовой отметки.
Стратегия, известная как переходная терапия, включает добавление внутривенного tPA (стандартного средства доставки tPA) внутриартериальным tPA, вводимым непосредственно в место образования сгустка. В исследовании NINDS Interventional Management of Stroke (IMS) сравниваются эффекты промежуточной терапии и стандартного внутривенного введения tPA при ишемическом инсульте.Другая стратегия — сочетание внутривенного tPA с антикоагулянтами нового поколения и антитромбоцитарными препаратами. Клинические исследования, координируемые сетью NINDS SPOTRIAS, тестируют tPA в сочетании с аргатробаном (который ингибирует тромбин белка свертывания крови) и эптифибатидом (который ингибирует белки адгезии на поверхности тромбоцитов).
Инновационные стратегии включают механическое разрушение сгустка в качестве добавки или альтернативы tPA. Допплеровский ультразвук, тот же метод, который используется для визуализации кровеносных сосудов и определения местоположения сгустка, тестируется как средство доставки звуковых волн, способных разрушить сгусток.Исследование NINDS «Комбинированный лизис тромба при ишемии мозга с транскраниальным ультразвуком и системным TPA» (CLOTBUST) было небольшим испытанием, в котором сравнивали tPA плюс ультразвук с tPA плюс плацебо. Результаты показали, что пациенты, которые получали tPA плюс непрерывное ультразвуковое исследование, с большей вероятностью испытали полное восстановление кровотока через два часа после начала процедуры. Помимо звуковой энергии, исследователи также протестировали световую энергию против острого ишемического инсульта. В плацебо-контролируемом испытании эффективности и безопасности NeuroThera (NEST-1) люди, не соответствующие критериям для получения tPA, получали инфракрасный лазерный свет, воздействующий на кожу головы.Хотя его механизм неясен, лечение улучшило функциональный результат, если его назначить в течение 24 часов после начала инсульта.
Недавно FDA одобрило два устройства для удаления тромбов для использования при лечении острого ишемического инсульта. Система Penumbra включает продвижение катетера через церебральные кровеносные сосуды к месту закупорки и откачку сгустка. Между тем, MERCI (механическое удаление эмбола при церебральной ишемии) представляет собой устройство, похожее на штопор, которое можно выдвинуть из кончика катетера и использовать для захвата сгустка и его удаления.Хотя оба устройства эффективны для восстановления кровотока при использовании в течение 8 часов после начала инсульта, пока нет данных, указывающих на то, улучшает ли их результат их использование. В исследовании NINDS по магнитному резонансу и реканализации сгустков инсульта с помощью эмболэктомии (MR RESCUE) сравнивается MERCI со стандартным лечением в течение этого временного окна.
Прерывание
в кровоснабжении мозга приводит к каскаду вредных реакций, которые могут продолжаться от часов до дней, даже после восстановления кровотока.
Контроль артериального давления и кровотока при геморрагическом инсульте
Геморрагический инсульт обычно сопровождается острой гипертензией. Иногда в попытке уменьшить кровотечение и объем гематомы используется агрессивное понижение артериального давления, но его значение неясно. В исследовании NINDS «Антигипертензивное лечение острого церебрального кровоизлияния» (ATACH) исследователи использовали препарат никардипин для снижения артериального давления у лиц с острым внутримозговым кровоизлиянием и острой гипертензией.Эти люди делятся на три группы, чтобы проверить три целевых уровня артериального давления.
Так же, как антикоагулянты изучаются для лечения острого ишемического инсульта, лекарства, способствующие коагуляции, исследуются на предмет их потенциальной пользы при геморрагическом инсульте. Рекомбинантный активированный фактор VII (rFVIIa), модифицированная версия фактора свертывания крови, одобрен FDA для лечения чрезмерного кровотечения при гемофилии. В двух исследованиях, спонсируемых промышленностью, rFVIIa значительно уменьшал объем гематомы через 24 часа после геморрагического инсульта, но в одном испытании он не смог значительно снизить смертность через 90 дней.
Нейрозащита
В то время как некоторые методы лечения инсульта направлены на исправление сосудистых проблем, вызывающих инсульт, другая стратегия, называемая нейропротекцией, направлена на защиту нейронов от последствий инсульта. Нарушение кровоснабжения головного мозга приводит к каскаду вредных реакций — в основном в ишемической полутени, — которые могут продолжаться от часов до дней, даже после восстановления кровотока. Наиболее важными реакциями являются эксайтотоксичность, реперфузионное повреждение и нарушение гематоэнцефалического барьера.В последние годы, благодаря лучшему пониманию того, как развиваются эти реакции, исследователи начали разрабатывать и тестировать множество нейропротекторных препаратов.
Тем не менее, исследования нейрозащитных препаратов все еще находятся на относительно ранней стадии. Исследования с использованием животных моделей инсульта (в основном грызунов) необходимы для этого исследования, так же как они были для развития tPA. В двух распространенных моделях ишемического инсульта на животных используется нить или шов для перекрытия сонной артерии или средней мозговой артерии (ответвление от сонной артерии).Эти методы позволяют исследователям тщательно контролировать время постинсультных изменений в мозге и тщательно планировать время терапевтического вмешательства. Несколько возможных нейропротекторов показали положительные результаты при испытании на модели животных, но дали отрицательные результаты в клинических испытаниях. Однако с каждым разочарованием исследователи узнают вещи, которые помогают им усовершенствовать разработку лекарственных препаратов-кандидатов; например, приняв меры по устранению побочных эффектов лекарств или изменив протокол доставки лекарств.Как и в случае с tPA, есть веские основания полагать, что время может иметь значение для многих нейропротекторных препаратов. | Митохондрии — это клеточные фабрики, которые используют кислород и глюкозу для производства энергии. Когда в митохондриях заканчивается кислород во время инсульта, может последовать цепная реакция повреждающих событий. |
Эксайтотоксичность и реперфузионная травма
Чтобы понять, как всего несколько мгновений ишемии могут привести к каскаду повреждающих событий в мозгу, необходимо кое-что знать о том, как нейроны извлекают энергию из кислорода и глюкозы.Для производства энергии во всех наших клетках необходимы митохондриально-клеточные фабрики, которые используют кислород для расщепления глюкозы и преобразования ее в энергетическую молекулу АТФ. Во время ишемии производство АТФ митохондриями снижается, и нейроны теряют контроль над внутренним механизмом, который позволяет им генерировать электрические и химические сигналы.
Ишемические нейроны выделяют чрезмерное количество глутамата, химического сигнала (или нейромедиатора), который возбуждает соседние нейроны. Когда эти нейроны становятся активными и высвобождают свой собственный глутамат, возбуждение накапливается и распространяется по мозгу.Внутри каждого нейрона эта волна возбуждения вызывает множество реакций. Он активирует ферменты, способные ремоделировать внутренний скелет и внешнюю мембрану нейрона, и стимулирует производство кислородсодержащих молекул, которые способны свободно диффундировать через мембрану и действовать как короткоживущие нейротрансмиттеры на короткие расстояния. Хотя в остальном эти процессы являются нормальными, усиленное возбуждение или эксайтотоксичность, сопровождающая инсульт, приводит к их ускорению и вызывает повреждение нейронов.Скелет и мембрана возбужденного нейрона начинают разрушаться. Пожалуй, хуже всего то, что нейрон производит кислородсодержащие свободные радикалы, соединения, которые могут разрушать белки, липиды и ДНК.
Между тем, если кровоток успешно восстанавливается после острого инсульта, повторное поступление кислорода в ткани, испытывающие нехватку энергии, может привести к реперфузионному повреждению. Это относится к взрыву кислородсодержащих свободных радикалов, которые образуются, когда поврежденные митохондрии внезапно возобновляют потребление кислорода для производства АТФ.
Антиоксиданты, которые нейтрализуют свободные радикалы на основе кислорода, могут иметь положительные эффекты как при эксайтотоксичности, так и при реперфузионных повреждениях. NINDS поддерживает исследования, направленные на определение пользы людей с острым ишемическим инсультом от внутривенного введения альбумина, белка крови с антиоксидантными свойствами. Пилотное исследование с участием 80 человек показало, что альбумин безопасен при введении в течение 16 часов после инсульта. Результаты также показали, что пациенты, получавшие tPA, имели тенденцию иметь лучшие результаты, если они также получали высокие дозы альбумина.Исследование альбумина при остром инсульте (ALIAS), поддерживаемое NETT, имеет целевую аудиторию почти 900 человек и будет проверять эффективность альбумина, вводимого в течение 5 часов после инсульта, с tPA или без него.
Антагонисты глутамата привлекли значительное внимание как возможное средство лечения эксайтотоксичности. Большинство этих лекарств работают, блокируя взаимодействие между глутаматом и рецептором NMDA, который представляет собой тип поры или ионного канала, который открывается, когда к нему присоединяется глутамат.К сожалению, хотя эти препараты показали себя многообещающими в модели инсульта с окклюзией средней мозговой артерии (MCAO), они не были эффективны у людей, перенесших инсульт. Вероятная причина в том, что протестированные антагонисты глутамата не нацелены конкретно на патологическую передачу сигналов глутамата. Важно помнить, что хотя уровень глутамата патологически повышен в ишемической ткани мозга, он также необходим для нормального функционирования неишемической ткани мозга. Таким образом, неспецифические антагонисты глутамата могут вызывать серьезные побочные эффекты, такие как галлюцинации, экстремальный седативный эффект и угнетение дыхания, а переносимые дозы, по-видимому, слишком малы для подавления эксайтотоксичности.
Для решения этой проблемы NINDS поддерживает исследования блокады рецепторов глутамата, которые соответствуют уровню передачи сигналов глутамата. Например, лекарственный препарат мемантин является блокатором открытых каналов, который проникает в рецептор NMDA только после того, как рецептор уже был открыт глутаматом. Другие разрабатываемые антагонисты глутамата станут активными только при небольшом повышении кислотности, которое происходит в ишемической ткани мозга. Наконец, инновационное исследование проверяет, могут ли люди, перенесшие инсульт, получить пользу от внутривенного введения сульфата магния в машине скорой помощи до того, как они попадут в больницу.В мозгу много магния, и он действует как естественный блокатор открытых каналов рецептора NMDA. В исследовании Field Administration of Stroke Therapy-Magnesium (FAST-MAG) исследователи надеются усилить эту естественную блокаду в течение первых нескольких часов после инсульта. Пилотное испытание показало, что парамедики могли доставить сульфат магния 70 процентам людей в течение двух часов после начала болезни, и это открытие имеет положительные последствия для оказания неотложной помощи при инсульте в целом.
Разрушение гематоэнцефалического барьера Геморрагический инсульт обязательно разрывает гемато-барьерный барьер.Но даже ишемический инсульт может повредить гематоэнцефалический барьер из-за реперфузионного повреждения или других реакций. Барьер состоит из плотно связанных эндотелиальных клеток в стенке кровеносного сосуда, окруженных плотной сеткой белков, известной как внеклеточный матрикс. Во время острого инсульта эндотелиальные клетки, по-видимому, выделяют MMP, которые представляют собой ферменты, разрушающие белок, разъедающие этот внеклеточный матрикс. (Для получения дополнительной информации см. «Улучшение тромболизиса при ишемическом инсульте» на стр.23.) Исследование, финансируемое NINDS, привело к появлению новых взглядов на роль ММП при инсульте. Ранние исследования на животных моделях подтвердили, что ММП помогают разрушить гематоэнцефалический барьер во время острого инсульта, но более поздние исследования показывают, что через несколько дней после инсульта активность ММП может действительно помочь восстановить поврежденные нейроны и кровеносные сосуды. На этой поздней фазе ММП, по-видимому, высвобождают факторы роста, которые удерживаются во внеклеточном матриксе. Таким образом, исследователи представляют себе препараты, которые можно использовать для тщательной корректировки активности ММП — сначала в сторону уменьшения, а затем в сторону повышения, чтобы улучшить восстановление после инсульта. | В процессе, известном как эксайтотоксичность, нейроны повреждаются, когда соседние клетки высвобождают избыточные уровни химического сигнального глутамата. |
Другие мишени для нейрозащиты
Воспаление
Воспаление возникает, когда иммунные клетки или лейкоциты мобилизуются на поврежденную часть тела, чтобы очистить от мертвых и умирающих клеток. Когда тромб или кровоизлияние происходит где-то в сосудистой системе головного мозга, лейкоциты накапливаются в этом месте и проникают в мозг через отверстия в гематоэнцефалическом барьере.Первые прибывшие лейкоциты выделяют цитокины — химические вещества, которые модулируют активность других воспалительных клеток. Некоторые из этих цитокинов привлекают клетки, называемые макрофагами (буквально «пожиратели»), которые поглощают и разрушают клеточный мусор.
Насколько воспаление способствует долгосрочному повреждению после инсульта — вопрос открытый; Как и другие реакции на инсульт, определенные типы воспалительных реакций в нужное время могут быть даже полезными. Тем не менее, одно исследование показало, что противовоспалительный цитокин интерферон-бета стабилизировал гематоэнцефалический барьер и уменьшал размер инфаркта при введении крысам в течение 6 часов после MCAO.Интерферон-бета уже одобрен FDA для лечения рассеянного склероза. NINDS поддерживает клинические испытания для оценки безопасности препарата у лиц с острым ишемическим инсультом.
Апоптоз и связь Альцгеймера
Поскольку нейроны в ядре ишемического инфаркта теряют способность вырабатывать АТФ, они подвергаются некрозу, клеточному эквиваленту случайной смерти. Однако в ишемической полутени накопление свободных радикалов может вызвать форму самоубийства клеток, известную как апоптоз.Апоптозная клетка активирует ферменты, расщепляющие белок, называемые каспазами, которые разбирают рабочие части клетки. Исследователи, финансируемые NINDS, показали, что в модели ишемического инсульта MCAO каспазы активируются в течение 9 часов, а ингибиторы каспаз уменьшают распространение ишемического повреждения в течение этого времени.
Апоптоз и активация каспаз также связаны с болезнью Альцгеймера (БА). По мере того как исследователи узнают больше о роли апоптоза при БА, они обнаруживают и другие связи между БА и инсультом.Апоптоз связан с повышенной активностью двух ферментов, которые, как известно, генерируют бета-амилоид, фрагмент токсичного белка, который накапливается в головном мозге во время БА. Недавние исследования показывают, что эти ферменты, называемые бета- и гамма-секретазами, также активируются после MCAO у грызунов. Эти открытия привели к мысли, что аномальный кровоток может быть ускоряющим событием для AD.
Представление исследователей
когда-нибудь использовали препараты, которые можно было бы использовать для тщательной регулировки активности матриксных металлопротеиназ (ММП), чтобы улучшить восстановление после инсульта.
Астроциты и нейроваскулярное отделение Нейроны могут быть рабочими лошадками мозга, но их гораздо больше, чем глии. Хотя эти клетки когда-то считались простой структурной опорой мозга (глия по-гречески означает «клей»), на самом деле они выполняют важные функции. Олигодендроциты, например, образуют оболочки, изолирующие электрические сигналы, передаваемые нейронами. Астроциты, названные так потому, что они образуют ветви, придающие им звездообразную форму, являются, пожалуй, наиболее универсальным типом глии и наиболее подходящими для инсульта.Ветви астроцитов контактируют с нейронами и эндотелиальными клетками кровеносных сосудов. Вместе эти типы клеток образуют структуру, недавно названную нервно-сосудистой единицей. Исследователи инсульта начали уделять больше внимания астроцитам и тому, как они взаимодействуют с другими частями нервно-сосудистой системы. Благодаря тесному контакту с кровеносными сосудами, астроциты, по-видимому, способны регулировать церебральный кровоток, помогая согласовывать доставку крови с активностью и потребностями в энергии различных областей мозга.Ученые предполагают, что нарушение регуляции мозгового кровотока не только увеличивает риск инсульта, но и может увеличить риск болезни Альцгеймера за счет нарушения выведения бета-амилоида из мозга. Астроциты способны накапливать глюкозу, что, вероятно, позволяет им служить резервным источником энергии для нейронов. Они также способны поглощать глутамат и потенциально «буферизовать» эффекты эксайтотоксичности. Наконец, после инсульта и других травм головного мозга астроциты увеличиваются, претерпевают изменения формы и начинают подавать сигналы, стимулирующие воспаление, — реакция, называемая реактивным астроцитозом.Все эти свойства заставляют исследователей рассматривать астроциты как возможную мишень для нейропротекторных препаратов. | Сосудисто-нервная единица состоит из нейронов (желтый), кровеносных сосудов, которые их снабжают (розовый), астроцитов (синий) и, возможно, других типов глиальных клеток (зеленый). Благодаря контактам с нейронами и кровеносными сосудами астроциты помогают согласовывать церебральный кровоток с потребностями нейронов в энергии. |
Нервные стволовые клетки
Всего 20 лет назад большинство ученых считало, что мозг взрослого человека не может генерировать новые нейроны.Сейчас известно, что нервные стволовые клетки — клетки, которые формируют эмбриональный мозг, — сохраняются в карманах глубоко внутри мозга взрослого человека. После инсульта и других травм эти клетки предпринимают слабые попытки заменить утраченные нейроны. У грызунов инсульт, вызванный MCAO, приводит к рождению новых нейронов (так называемый нейрогенез) и их миграции в поврежденные области мозга, хотя большинство новорожденных нейронов не выживают в долгосрочной перспективе. К счастью, по мере того, как ученые узнают больше об этой реакции восстановления, они открывают возможные способы ее улучшения.Например, исследователи, финансируемые NINDS, обнаружили, что астроциты и эндотелиальные клетки предоставляют нейронам физический каркас для миграции и что они выделяют белки, которые стимулируют рождение, миграцию и выживание нейронов. Доставка этих нейротрофных белков в правильной комбинации в нужное время может повысить выживаемость новорожденных нейронов и зрелых поврежденных нейронов, которые изо всех сил пытаются выжить.
Трансплантация самих нервных стволовых клеток также дает возможность исправить повреждения, вызванные инсультом.В нескольких исследованиях, поддерживаемых NINDS, изучалась трансплантация стволовых клеток на моделях инсульта на грызунах, в каждом из которых использовались различные стратегии для увеличения вероятности того, что трансплантированные клетки достигнут поврежденных частей мозга и станут функциональными нейронами. В одном исследовании эмбриональные стволовые клетки мыши были примированы, чтобы стать нейронами с помощью генной инженерии, а затем инъецированы напрямую |
Реабилитация после инсульта
А- Аневризма брюшной аорты
- Уход за абортом
- Профилактика несчастных случаев (см. Непреднамеренные травмы среди детей до 15 лет)
- Острые коронарные синдромы (см. Боль в груди)
- Острые коронарные синдромы, гипергликемия
- Острая сердечная недостаточность
- Больницы неотложной помощи (палаты для взрослых), безопасный персонал для медсестер
- Больницы неотложной помощи (палаты для взрослых), безопасный персонал для медсестер
- Острое повреждение почек
- Острый панкреатит (см. Панкреатит)
- Острое кровотечение из верхних отделов желудочно-кишечного тракта
- Тяжелобольные в больнице
- СДВГ (см. Синдром дефицита внимания с гиперактивностью)
- Взрослые опекуны (см. Поддержка взрослых опекунов)
- Распространенный рак груди
- Побочные реакции на лекарства (см. Лекарственная аллергия)
- Возрастная дегенерация желтого пятна
- Агрессия и насилие
- Агорафобия (см. Паническое расстройство)
- Загрязнение воздуха
- Расстройства, связанные с употреблением алкоголя
- Аллергия, лекарственные препараты (см. Лекарственная аллергия)
- Аллергия, пищевая (см. Пищевая аллергия у детей и молодежи)
- Аллергия, тяжелая реакция (см. Анафилаксия)
- Болезнь Альцгеймера (см. Деменция)
- Боковой амиотрофический склероз (см. Заболевание двигательных нейронов)
- Лечение анемии у людей с хроническим заболеванием почек
- Анафилаксия: оценка и направление после неотложной помощи
- Анкилозирующий спондилит (см. Спондилоартрит)
- Анорексия (см. Расстройства пищевого поведения)
- Дородовое и послеродовое психическое здоровье
- Дородовая помощь при неосложненной беременности
- Назначение антибиотиков при инфекциях диабетической стопы (см. Уход за ногами для людей с диабетом)
- Назначение антибиотиков при пневмонии
- Антибиотики при ранней неонатальной инфекции (см. Ранняя неонатальная инфекция)
- Антибиотики при инфекциях дыхательных путей и уха
- Назначение противомикробных препаратов при распространенных инфекциях
- Антимикробное управление
- Противомикробные препараты от укусов и укусов
- Противомикробные препараты от бронхоэктазов (не кистозный фиброз)
- Противомикробные препараты от целлюлита и рожи
- Противомикробные препараты при импетиго
- Противомикробные препараты при язвенной болезни ног
- Противомикробные препараты при простатите
- Антисоциальное поведение и расстройства поведения у детей и молодежи
- Антисоциальное расстройство личности (см. Расстройства личности)
- Беспокойство (см. Генерализованное тревожное расстройство)
- Аневризма аорты, брюшная
- Аневризмы аорты
- Артрит, остеоартроз
- Артрит, ревматоидный
- Астма
- Атопический дерматит (см. Экзема)
- Атопическая экзема (см. Экзема)
- Мерцательная аритмия
- Проблемы с привязанностью у детей и молодежи
- Синдром дефицита внимания и гиперактивности
- Расстройство аутистического спектра
- Осевой спондилоартрит (см. Спондилоартрит)
- Боль в спине, низкая
- Бактериальный менингит и менингококковая сепсис у детей до 16 лет
- Пищевод Барретта
- Пролежни (см. Пролежни)
- Ночное недержание мочи у детей и молодежи
- Изменение поведения
- Поведение, вызывающее проблемы и неспособность к обучению
- Доброкачественная гиперплазия предстательной железы (см. Симптомы нижних мочевыводящих путей у мужчин)
- Биполярное расстройство
- Укусы и укусы — назначение противомикробных препаратов
- Затемнения (см. Временную потерю сознания)
- Рак мочевого пузыря
- Инфекция мочевого пузыря (см. Инфекции мочевыводящих путей)
- Рак крови и костного мозга
- Состояние крови и иммунной системы
- Заражение крови
- Артериальное давление высокое (см. Гипертония)
- Переливание крови
- Дисморфическое расстройство тела (см. Обсессивно-компульсивное расстройство)
- Пограничное расстройство личности (см. Расстройства личности)
- Рак кишечника (см. Колоректальный рак)
- Профилактика рака кишечника (см. Колоноскопическое наблюдение)
- Недержание кишечника (см. Недержание кала)
- Рак головного мозга (см. Опухоли и метастазы головного мозга)
- Опухоли головного мозга и метастазы
- Рак груди, запущенный
- Рак груди, ранний и местнораспространенный
- Рак груди, семейный
- Состояние груди
- Грудное молоко, банки-доноры
- Грудное вскармливание (см. Питание матери и ребенка)
- Бронхоэктазия (не кистозный фиброз) — назначение противомикробных препаратов
- Бронхиолит у детей
- Булимия (см. Расстройства пищевого поведения)
- кесарево сечение
- Рак неизвестного первичного происхождения (см. Метастатическое злокачественное заболевание неизвестного первичного происхождения)
- Подозрение на рак
- Лекарства на основе каннабиса
- Профилактика сердечно-сосудистых заболеваний
- Сердечно-сосудистые заболевания: выявление и поддержка людей, наиболее подверженных риску ранней смерти
- Уход и поддержка пожилых людей с ограниченными возможностями обучения
- Дома престарелых, управление лекарствами
- Дома престарелых, гигиена полости рта
- Опекуны (см. Поддержка взрослых опекунов)
- Катаракты
- Катетер-ассоциированные ИМП (см. Инфекции мочевыводящих путей)
- Целлюлит и рожа — назначение противомикробных препаратов
- Церебральный паралич
- Рак шейки матки
- Сложное поведение и неспособность к обучению
- Изменение поведения
- Боль в груди
- Жестокое обращение с детьми и пренебрежение
- Рост ребенка, прерывистый
- Жестокое обращение с детьми (см. Жестокое обращение с детьми и пренебрежение)
- Роды (см. Фертильность, беременность и роды)
- Детская привязанность (см. Трудности с привязанностью у детей и подростков)
- Детская паллиативная помощь для людей с ограничивающими жизнь условиями (см. Уход в конце жизни для людей с ограничивающими жизнь условиями)
- Холелитиаз, холецистит и холедохолитиаз (см. Желчнокаменная болезнь)
- Синдром хронической усталости миалгический энцефаломиелит
- Хроническая сердечная недостаточность
- Хроническое заболевание почек
- Хроническая болезнь почек, лечение анемии
- Хроническая болезнь почек, гиперфосфатемия
- Хроническая обструктивная болезнь легких
- Хронический панкреатит (см. Панкреатит)
- Цирроз
- Кластерная головная боль (см. Головные боли)
- Кохлеарные имплантаты (см. Потеря слуха)
- Глютеновая болезнь
- Сосуществование тяжелых психических заболеваний и злоупотребления психоактивными веществами: оценка и лечение в медицинских учреждениях
- Сосуществование тяжелых психических заболеваний и злоупотребления психоактивными веществами: общественные службы здравоохранения и социальной помощи
- Холодные дома, уменьшающие предотвратимую избыточную зимнюю смертность (см. Избыточную зимнюю смертность и болезни, связанные с холодными домами)
- Колоноскопическое наблюдение
- Колоректальный рак
- Профилактика колоректального рака (см. Колоноскопическое наблюдение)
- Распространенные психические расстройства в системе первичной медико-санитарной помощи
- Вовлеченность сообщества
- Коммунальные аптеки: укрепление здоровья и благополучия
- Внебольничная пневмония (см. Пневмония)
- Сложные переломы (см. Травмы)
- Комплексный психоз, реабилитация для взрослых (см. Реабилитация для взрослых со сложным психозом)
- Комплексные социальные факторы и беременность: оказание услуг
- Сотрясение мозга и кома (см. Травма головы)
- Расстройства поведения и антиобщественное поведение у детей и молодых людей
- Запор
- Контрацепция
- Услуги по контрацепции для детей до 25 лет
- Контролируемые препараты: безопасное использование и управление
- Кашель (см. Самоограничивающиеся инфекции дыхательных путей и уха — назначение антибиотиков)
- Система уголовного правосудия, здоровье людей в
- Реабилитация при тяжелых заболеваниях
- Болезнь Крона
- Велоспорт и ходьба
- Муковисцидоз
- Цистит (см. Инфекции мочевыводящих путей)
- Глухота (см. Потеря слуха)
- Принятие решений и умственные способности
- Тромбоз глубоких вен (см. Венозная тромбоэмболия)
- Бред
- Слабоумие
- Деменция, инвалидность и немощь в более зрелом возрасте: подходы к среднему возрасту для отсрочки или предотвращения начала
- Здоровье зубов и полости рта
- Стоматологический периоперационный уход (см. Периоперационный уход)
- Стоматологические услуги, подходы местных властей к улучшению (см. Улучшение здоровья полости рта для местных властей и их партнеров)
- Депрессия
- Депрессия у детей и молодежи
- Наблюдение за развитием недоношенных детей и молодых людей
- Диабет
- Профилактика диабета (2 типа)
- Диабет у детей и молодежи
- Сахарный диабет при беременности
- Уход за диабетической стопой
- Диарея и рвота у детей
- Диета
- Дивертикулярная болезнь
- Дивертикулит (см. Дивертикулярная болезнь)
- Дивертикулез (см. Дивертикулярная болезнь)
- Домашнее насилие и жестокое обращение
- Уход за пожилыми людьми на дому
- Банки донорского грудного молока
- Лекарственная аллергия
- Управление злоупотреблением наркотиками в возрасте старше 16 лет
- Профилактика злоупотребления наркотиками
- Двойной диагноз (см. Сопутствующие тяжелые психические заболевания и злоупотребление психоактивными веществами: оценка и лечение в медицинских учреждениях)
- Двойной диагноз (см. Сосуществующие тяжелые психические заболевания и злоупотребление психоактивными веществами: общественные службы здравоохранения и социальной помощи)
- Диспепсия и гастроэзофагеальная рефлюксная болезнь
- Заболевания уха, носа и горла
- Ранний и местнораспространенный рак груди
- Ранняя неонатальная инфекция
- Удаление ушной серы (см. Потеря слуха)
- Расстройства пищевого поведения
- Внематочная беременность и выкидыш
- Экзема
- Неотложная и неотложная медицинская помощь детям старше 16 лет: предоставление и организация услуг
- Уход в конце жизни для младенцев, детей и молодых людей (см. Уход в конце жизни для людей с ограничивающими жизнь условиями)
- Уход в конце жизни для людей с ограничивающими жизнь условиями
- Профилактика эндокардита (см. Профилактика инфекционного эндокардита)
- Эндокринный рак
- Эндокринные, пищевые и метаболические состояния
- Эндометриоз
- Энтеральное питание (см. Нутритивная поддержка у взрослых)
- Эпилепсия
- Чрезмерная зимняя смертность и болезни, связанные с холодными домами
- Физические упражнения (см. Физическая активность)
- Состояние глаз
- Недержание кала
- Падения у пожилых людей (см. Предотвращение падений у пожилых людей)
- Прерывистый рост
- Семейный рак груди
- Семейная гиперхолестеринемия
- Жировая болезнь печени, безалкогольная
- Плодородие
- Фертильность, беременность и роды
- Лихорадка в возрасте до 5 лет
- Лихорадочное заболевание у детей
- Миома матки (см. Обильное менструальное кровотечение)
- Вакцинация от гриппа (см. Грипп)
- Пищевая аллергия у детей младше 19 лет
- Уход за ногами для людей с диабетом
- Перелом шейки бедра (см. Перелом бедра)
- Переломы (см. Травмы)
- Хрупкие переломы (см. Остеопороз)
- Желчнокаменная болезнь
- Рак желудка (см. Рак пищевода и желудка)
- Гастроэнтерит у детей (см. Диарея и рвота у детей)
- Желудочно-кишечное кровотечение, острое верхнее
- Рак желудочно-кишечного тракта
- Желудочно-кишечные заболевания
- Гастроэзофагеальная рефлюксная болезнь и диспепсия
- Генерализованное тревожное расстройство
- Лечение солидных опухолей на основе геномных биомаркеров
- Сахарный диабет при беременности
- Глаукома
- Клей уха (см. Хирургическое лечение среднего отита с выпотом у детей)
- Зоб (см. Заболевание щитовидной железы)
- Болезнь Грейвса (см. Болезнь щитовидной железы)
- Рост, прерывистый
- Гинекологические состояния (см. Урогенитальные заболевания)
- Гематемезис (см. Острое кровотечение из верхних отделов желудочно-кишечного тракта)
- Гематологический рак (см. Рак крови и костного мозга)
- Вредное сексуальное поведение среди детей и молодежи
- Повреждение головы
- Головные боли
- Здоровье людей в системе уголовного правосудия
- Медицинские услуги, опыт взрослых пользователей
- Инфекции, связанные со здравоохранением, профилактика и борьба
- Потеря слуха
- Сердечный приступ, вторичная профилактика
- Пороки сердца структурные
- Сердечная недостаточность острая
- Сердечная недостаточность, хроническая
- Состояние сердечного ритма
- Изжога (см. Диспепсия и гастроэзофагеальная рефлюксная болезнь)
- Обильное менструальное кровотечение
- Гепатит В (хронический)
- Тестирование на гепатиты B и C
- Высокое кровяное давление (см. Гипертония)
- Перелом бедра
- Замена тазобедренного сустава (см. Замена сустава)
- Гистологически независимое лечение солидных опухолей
- Тестирование и профилактика ВИЧ
- Уход за пожилыми людьми на дому
- Госпитальная пневмония (см. Пневмония)
- Укусы человека и животных
- Гиперхолестеринемия, семейная (см. Семейная гиперхолестеринемия)
- Гиперхолестеринемия несемейная (см. Профилактика сердечно-сосудистых заболеваний)
- Гипергликемия при острых коронарных синдромах
- Гиперкинетическое расстройство (см. Синдром дефицита внимания с гиперактивностью)
- Гиперпаратиреоз (первичный)
- Гиперфосфатемия при хронической болезни почек
- Гипертония
- Гипертония при беременности
- Гипертиреоз (см. Заболевание щитовидной железы)
- Гипотиреоз (см. Заболевание щитовидной железы)
- Идиопатический фиброз легких
- Иммунная система и состояние крови
- Прививки до 19 лет
- Импетиго
- Непреднамеренная периоперационная гипотермия
- Недержание кала
- Недержание мочи
- Недержание мочи при неврологических заболеваниях
- Независимость и психическое благополучие у пожилых людей
- Качество воздуха в помещении (см. Загрязнение воздуха)
- Индукция родов
- Кормление грудных детей (см. Питание матери и ребенка)
- Младенческий рост, прерывистый
- Инфекции, противомикробные препараты для общих
- Инфекционный эндокардит, профилактика
- Воспалительное заболевание кишечника (см. Болезнь Крона)
- Воспалительное заболевание кишечника (см. Язвенный колит)
- Грипп
- Травмы, тяжелые множественные (см. Травмы)
- Укусы и укусы насекомых
- Промежуточный уход, включая реабилитацию
- Интерстициальное заболевание легких (см. Идиопатический фиброз легких)
- Интраоперационный уход (см. Периоперационный уход)
- Уход в родах
- Уход во время родов для женщин с существующими заболеваниями
- Уход за женщинами с акушерскими осложнениями во время родов
- Внутривенная инфузионная терапия в больнице
- Синдром раздраженного кишечника у взрослых
- Желтуха неонатальная
- Эндопротезирование
- Рак почки (см. Рак почек)
- Заболевания почек
- Заболевание почек, хроническое
- Травма почек острая
- Камни в почках
- Замена коленного сустава (см. Замена сустава)
- Роды (см. Уход во время родов)
- Труд, уход за женщинами с существующими заболеваниями (см. Родовой уход за женщинами с существующими заболеваниями)
- Роды, уход за женщинами с акушерскими осложнениями (см. Родовой уход за женщинами с акушерскими осложнениями)
- Роды, индуцированные
- Рак гортани, рта и горла (см. Рак верхних дыхательных путей)
- Нарушения обучаемости и поведение, которое бросает вызов
- Нарушения обучаемости, проблемы с психическим здоровьем
- Нарушения обучаемости, пожилые люди
- Язвы ног
- Лейкоз (см. Рак крови и костного мозга)
- Условия, ограничивающие жизнь, уход в конце жизни (см. Уход в конце жизни для людей с условиями, ограничивающими жизнь)
- Услуги по контролю веса за образом жизни для взрослых с избыточным весом или ожирением
- Услуги по контролю веса за образом жизни для детей и молодых людей с избыточным весом или ожирением
- Модификация липидов (см. Профилактика сердечно-сосудистых заболеваний)
- Рак печени
- Состояние печени
- Заболевание печени, неалкогольная жирная
- Разработка местных формуляров
- Длительное отсутствие по болезни и трудоспособность
- Заботливые младенцы, дети и молодежь
- Боль в пояснице и радикулит
- Заболевание периферических артерий нижних конечностей
- Симптомы нижних мочевыводящих путей у мужчин
- Рак легких
- Болезнь Лайма
- Лимфома (см. Рак крови и костного мозга)
- Лимфома неходжкинская
- Дегенерация желтого пятна, возрастная
- Управление длительным отсутствием по болезни и трудоспособностью
- Управление лекарствами для людей, получающих социальную помощь в сообществе
- Управление лекарствами в домах престарелых
- Маниакальная депрессия (см. Биполярное расстройство)
- Материнское и детское питание
- Родильные дома, безопасный акушерский персонал
- Приверженность к лечению (см. Оптимизация лекарств)
- Оптимизация лекарств
- Меланома
- Менингит, бактериальная и менингококковая септицемия
- Менопауза
- Меноррагия (см. Обильное менструальное кровотечение)
- Умственные способности и способность принимать решения
- Расстройства психического здоровья (часто) в первичной медико-санитарной помощи
- Проблемы с психическим здоровьем у людей с ограниченными возможностями обучения
- Услуги по охране психического здоровья, опыт пользователей услуг для взрослых
- Психическое здоровье, дородовой и послеродовой период
- Психическое заболевание (тяжелое) и злоупотребление психоактивными веществами, сосуществование (см. Сосуществующие тяжелые психические заболевания и злоупотребление психоактивными веществами: общественные службы здравоохранения и социальной помощи)
- Психическое благополучие и независимость у пожилых людей
- Психическое благополучие на работе
- Метаболические состояния (см. Эндокринные, пищевые и метаболические состояния)
- Метастатическое злокачественное заболевание неизвестного первичного происхождения
- Метастатическая компрессия спинного мозга
- Мигрень (см. Головные боли)
- Выкидыш и внематочная беременность
- Наблюдение за больными (увидеть пациентов с острым заболеванием в больнице)
- Заболевание двигательных нейронов
- Рак рта, гортани и горла (см. Рак верхних дыхательных путей)
- Мультиморбидность
- Множественные долгосрочные состояния (см. Мультиморбидность)
- Многоплодная беременность (см. Беременность двойней и тройней)
- Рассеянный склероз
- Множественные серьезные травмы (см. Травмы)
- Скелетно-мышечные заболевания
- Миалгический энцефаломиелит, синдром хронической усталости
- Миелома
- Инфаркт миокарда с подъемом сегмента ST
- Инфаркт миокарда без подъема сегмента ST (см. Боль в груди)
- Инфаркт миокарда: реабилитация и профилактика сердечно-сосудистых заболеваний
- Программы обмена игл и шприцев
- Неонатальная инфекция (см. Ранняя неонатальная инфекция)
- Неонатальная желтуха
- Неонатальное парентеральное питание
- Неврологические состояния
- Неврологические заболевания, недержание мочи
- Невропатическая боль
- Нейтропенический сепсис
- Ночной энурез (см. Ночное недержание мочи у детей и молодежи)
- Неалкогольная жировая болезнь печени
- Неходжкинской лимфомы
- Инфаркт миокарда без подъема сегмента ST (см. Боль в груди)
- Состояние носа (см. Состояние уха, носа и горла)
- НТРК слитые солидные опухоли
- Нутритивная поддержка у взрослых
- Условия питания (см. Эндокринные, пищевые и метаболические состояния)
- Ожирение
- Ожирение: работа с местными сообществами
- Обсессивно-компульсивное расстройство и дисморфическое расстройство тела
- Рак пищевода и желудка
- Пожилые люди с потребностями в социальной помощи и множественными хроническими заболеваниями (см. Социальную помощь пожилым людям с множественными хроническими заболеваниями)
- Пожилые люди, проблемы с обучением
- Пожилые люди: независимость и психическое благополучие
- Опиоиды для снятия боли при паллиативной помощи
- Здоровье полости рта и зубов
- Здоровье полости рта для взрослых в домах престарелых
- Улучшение здоровья полости рта для местных властей и их партнеров
- Донорство органов для трансплантации
- Остеоартроз
- Остеопороз
- Средний отит (острый) (см. Самоограничивающиеся инфекции дыхательных путей и уха — назначение антибиотиков)
- Средний отит с выпотом, хирургическое лечение у детей
- Качество наружного воздуха и здоровье (см. Загрязнение воздуха)
- Рак яичников
- Гиперактивный мочевой пузырь (см. Недержание мочи)
- Взрослые с избыточным весом или ожирением, услуги по контролю веса за образом жизни
- Дети и молодые люди с избыточным весом или ожирением, услуги по коррекции образа жизни
- Боль невропатическая
- Паллиативная помощь для людей с ограничивающими жизнь состояниями (см. Уход в конце жизни для людей с ограничивающими жизнь состояниями)
- Паллиативная помощь, опиоиды
- Рак поджелудочной железы
- Панкреатит
- Паническое расстройство
- Парентеральное питание (см. Нутритивная поддержка у взрослых)
- Болезнь Паркинсона
- Опыт пациентов в службах NHS для взрослых
- Направление группы пациентов
- Выпадение тазовых органов
- Люди с нарушением обучаемости, проблемами психического здоровья
- Опыт людей в услугах социальной помощи взрослым
- Периоперационный уход
- Непреднамеренная периоперационная гипотермия
- Заболевание периферических артерий, нижних конечностей
- Расстройства личности
- Физическая активность
- Пневмония
- Послеродовое и дородовое психическое здоровье
- Послеродовой уход
- Послеоперационный уход (см. Периоперационный уход)
- Пост-травматическое стрессовое растройство
- Преэклампсия (см. Гипертония при беременности)
- Беременность (см. Фертильность, беременность и роды)
- Беременность и сложные социальные факторы: оказание услуг
- Беременность, сахарный диабет
- Беременность, гипертония
- Беременность, предотвращение подросткового возраста (см. Профилактика инфекций, передаваемых половым путем и зачатий до 18 лет)
- Беременность, двойня и тройня (см. Беременность двойней и тройней)
- Преждевременные роды и роды (см. Преждевременные роды и роды)
- Преждевременная недостаточность яичников (см. Менопауза)
- Предоперационный уход (см. Периоперационный уход)
- Предоперационные тесты
- Пролежни
- Преждевременные роды и роды
- Профилактика падений у пожилых людей
- Профилактика инфекций, передаваемых половым путем, и зачатий в возрасте до 18 лет
- Предотвращение самоубийства
- Профилактика диабета 2 типа
- Профилактика инфекций, связанных со здоровьем, и борьба с ними
- Первичный гиперпаратиреоз
- Тюрьма, здоровье людей в
- Содействие психическому благополучию на работе
- Профилактика инфекционного эндокардита
- Рак простаты
- Простатит — назначение противомикробных препаратов
- Псориаз
- Псориатический артрит (см. Спондилоартрит)
- Психоз и шизофрения
- Психоз с одновременным злоупотреблением психоактивными веществами (см. Сосуществующие тяжелые психические заболевания и злоупотребление психоактивными веществами: оценка и лечение в медицинских учреждениях)
- Психоз комплексный, реабилитация для взрослых (см. Реабилитация для взрослых со сложным психозом)
- Легочная эмболия (см. Венозная тромбоэмболия)
- Пиелонефрит (см. Инфекции мочевыводящих путей)
- Реаблемент (см. Промежуточный уход)
- Реактивный артрит (см. Спондилоартрит)
- Реабилитация после тяжелой болезни
- Реабилитация взрослых со сложным психозом
- Камни в почках и мочеточнике
- Рак почки
- Почечные заболевания
- Почечная недостаточность острая (см. Острая почечная недостаточность)
- Установленная почечная недостаточность (см. Хроническая болезнь почек)
- Заместительная почечная терапия (см. Хроническая болезнь почек)
- Респираторные заболевания
- Респираторно-синцитиальная вирусная инфекция (см. Бронхиолит у детей)
- Инфекции дыхательных путей и уха (самоограничение), назначение антибиотиков
- Ревматоидный артрит
- Безопасный акушерский персонал для родильных домов
- Безопасный персонал для ухода за взрослыми стационарами в больницах неотложной помощи
- Саркома
- Шизофрения и психоз
- Ишиас и боли в пояснице
- Седация у детей и молодежи
- Судороги (см. Эпилепсия)
- Причинять себе вред
- Самоограниченные инфекции дыхательных путей и уха — назначение антибиотиков
- Сепсис
- Септицемия, менингококковый и бактериальный менингит (см. Бактериальный менингит и менингококковая септицемия)
- Пользовательский опыт в службах психического здоровья взрослых
- Сосуществование тяжелого психического заболевания и злоупотребления психоактивными веществами (см. Сосуществующие тяжелые психические заболевания и злоупотребление психоактивными веществами: службы общественного здравоохранения и социальной помощи)
- Сексуальное поведение, вредное
- Инфекции, передающиеся половым путем, профилактика
- Замена плеча (см. Замена сустава)
- Серповидно-клеточная анемия: острый болезненный эпизод
- Синусит (см. Самоограничивающиеся инфекции дыхательных путей и уха — назначение антибиотиков)
- Рак кожи
- Профилактика рака кожи (см. Воздействие солнечного света: риски и преимущества)
- Состояние кожи
- Повреждение кожи (см. Кожные заболевания)
- Отказ от бездымного табака: общины Южной Азии
- Курение
- Отказ от курения в учреждениях вторичной медицинской помощи
- Курение: подходы к снижению вреда от табака
- Социальное и эмоциональное благополучие детей и молодежи
- Социальное тревожное расстройство
- Социальная помощь пожилым людям с множественными хроническими заболеваниями
- Социальные услуги, опыт людей
- Социальные факторы (комплекс) при беременности: оказание услуг
- Боль в горле (см. Самоликвидация инфекций дыхательных путей и уха — назначение антибиотиков)
- Спастичность у детей и молодежи
Границы | Нейропротекторные эффекты физической активности на мозг: более пристальный взгляд на сигнализацию трофических факторов
Введение
На протяжении веков человек стремился лучше понять взаимосвязь между здоровым телом и разумом.Исследуя эти отношения в досократическую эпоху, греческий философ Фалес Милетский (624–546 до н. Э.) Заявил, что счастливый человек — это человек, обладающий здоровым телом, находчивым умом и покладистой природой. Гиппократ (, ок. , 460–370 до н. Э.) Применил древнюю науку, философию и ремесленные знания, чтобы произвести первые систематические объяснения человеческого поведения и тела, сосредоточив внимание как на состоянии здоровья, так и на болезни. Позднее Платон (424 / 423–348 / 347 до н. Э.) Подчеркивал важность физических упражнений для развития ума.Он предположил, что гармоничное совершенство тела, разума и психики может быть достигнуто с помощью физических упражнений. Вторя этим настроениям, римский поэт Децим Юний Ювеналис (конец I — начало II века н. Э.) Написал фразу «Mens sana in corpore sano» и тем самым выразил свою веру в то, что в здоровом теле обитает разумный разум. Диоген расширил эти идеи, подчеркнув, что диета также способствует умственному и физическому совершенству. Швейцарско-немецкий врач Парцелеус (1493–1541) выступал за целостный взгляд на лечение болезней, полагая, что рассмотрение человеческого разума является неотъемлемой частью целостного лечения болезней.По мере того, как эти идеи продолжали развиваться в конце XIX века, концепция холизма стала поддерживать идею о том, что стресс и психические состояния имеют решающее влияние на физическое здоровье. Эта концептуализация подразумевает идею о том, что разум и тело представляют собой единое целое, а стрессовые психические состояния отрицательно сказываются на физическом здоровье. Признавая это, Джозеф Пилатес (1883–1967), известный спортсмен и писатель, сформулировал свою веру в то, что для достижения уравновешенности ума и тела требуется нечто большее, чем просто отсутствие болезней.Первостепенное значение для концепции велнеса по пилатесу было идеей баланса между разумом, телом и духом. Сегодня используются современные инструменты и технологии, чтобы понять неразрывную связь между разумом и телом и, в свою очередь, пролить свет на молекулярные и клеточные механизмы, с помощью которых физические упражнения изменяют одно важное измерение ума: когнитивную функцию.
Здесь мы описываем современные знания о влиянии физической активности на когнитивные функции, а также о клеточных и молекулярных механизмах, лежащих в основе этой взаимосвязи.Первоначально обзор предполагаемых механизмов, связывающих физическую активность, познание и подсистемы, отвечающие за когнитивные функции, предваряет более пристальное внимание к гипотезе передачи сигналов нейротрофина. За этим последует описание исследований на моделях людей и животных, в которых участвуют нейротрофические факторы мозга (BDNF) в этих молекулярных и клеточных процессах. Наконец, предлагаются предостережения относительно пагубных последствий экстремальной физической активности и предложения по клиническому вмешательству, которые затем дополняют обсуждение.
Предполагаемые механизмы, лежащие в основе взаимосвязи физической активности и когнитивных функций
Многочисленные исследования сообщили о прочной взаимосвязи между высокими уровнями физической активности, размером гиппокампа и когнитивными показателями. Исследования на пожилых людях показали прямую корреляцию между повышенным уровнем физической активности и улучшением когнитивных функций с увеличением объема гиппокампа после упражнений (Erickson and Kramer, 2009), что подтверждает идею о том, что физическая активность приводит к анатомическим и физиологическим изменениям в мозге.Исследования пациентов с шизофренией продемонстрировали прямую корреляцию между повышенным уровнем физической активности, увеличением объема гиппокампа и улучшенной пространственной памятью (Pajonk et al., 2010). Точно так же исследования на здоровых людях показали, что высокие уровни физических упражнений связаны с увеличением объема гиппокампа, усилением мозгового кровотока, улучшением пространственной памяти и уменьшением потери мозговой ткани (Colcombe et al., 2003; Pajonk et al., 2010) . Хотя большинство исследований проводилось на взрослых, ряд исследований на школьниках ясно демонстрирует положительную корреляцию между физической активностью и успеваемостью (Bass et al., 2013). Таким образом, положительное влияние физической активности на познавательные способности оказывается широко распространенным среди всех возрастных групп. Хотя динамические клеточные и молекулярные каскады, которые лежат в основе связи между физической активностью и когнитивной функцией, еще предстоит полностью выяснить, для объяснения этих механизмов были предложены четыре основные гипотезы: гипотеза сердечно-сосудистой, иммунологической, нейроэндокринной и нейротрофической сигнализации.
Сердечно-сосудистые эффекты
Преимущества устойчивой физической активности для сердечно-сосудистой системы включают повышение переносимости физических нагрузок, изменения липидных профилей, снижение показателей ожирения, увеличение скорости восстановления и вариабельности сердца, снижение пульса в состоянии покоя, а также улучшение реологии и гемодинамики крови (Vuori et al., 2013). Более того, адекватный уровень физической активности жизненно важен для улучшения состояния мелких сосудов (Schmidt et al., 2013), увеличения церебрального кровотока и доставки питательных веществ (Swain et al., 2003). Считается, что вместе вышеупомянутые факторы способствуют улучшению здоровья мозга. В поддержку этой идеи Colcombe et al. (2003) сообщили, что повышенные уровни физической активности обратно коррелировали со снижением потери серого и белого вещества, особенно в префронтальной, верхней теменной и височной области коры головного мозга (Colcombe et al., 2003). Точно так же исследования на грызунах показали, что беговые упражнения приводят к улучшению кровоснабжения сосудов и ангиогенезу в моторной коре, изменениям, которые ограничиваются моторными областями коры головного мозга. Другие исследования показали, что тренировка двигательных навыков увеличивает синаптогенез в соответствующих областях, в то время как автоматическая повторяющаяся двигательная активность — нет (Kleim et al., 1996). Например, двигательное обучение независимо от физической активности приводит к значительному усилению синаптогенеза в нейронах Пуркинье в мозжечке, в то время как физическая активность, независимая от двигательного обучения, приводит к ангиогенезу в этой области (Black et al., 1990). В то время как перекрестные исследования взаимосвязи между сердечно-сосудистой системой и когнитивной функцией выявили слабую корреляцию между этими двумя параметрами (Hillman et al., 2005), сильные и воспроизводимые положительные корреляции постоянно выявлялись у пожилых людей, предполагая, что сердечно-сосудистые корреляции сильнее, когда необходимо восстановить физическую активность до базального порогового уровня (Lautenschlager et al., 2008). Идея о том, что польза от упражнений проистекает из восстановительного эффекта улучшения сердечно-сосудистой функции, кажется правдоподобной, учитывая, что у пожилых людей со временем накапливаются когнитивные нарушения.В совокупности эти результаты предполагают, что физическая активность является важным модулятором познания на протяжении всей жизни, но что вклад фитнеса сердечно-сосудистой системы в поддержание здоровой когнитивной функции увеличивается с возрастом за счет воздействия на центральные и периферические клеточные процессы.
Иммунологические эффекты
Физическая активность приводит к повышению уровня провоспалительных, противовоспалительных цитокинов, ингибиторов цитокинов и хемокинов в зависимости от интенсивности и продолжительности таких упражнений.Иммунологические преимущества продолжительной физической активности включают общее усиление иммунной функции и противовоспалительных процессов. Важность роли упражнений в индукции противовоспалительных эффектов подчеркивается тем фактом, что хроническое воспаление этиологически связано с когнитивными нарушениями, сердечно-сосудистыми заболеваниями и нейродегенеративными расстройствами, включая болезнь Альцгеймера (БА) и болезнь Паркинсона (БП; Gleeson et al. ., 2011). Многочисленные исследования показали, что у людей, регулярно занимающихся физической активностью, меньше вирусных и бактериальных инфекций (DiPenta et al., 2004; Kohut and Senchina, 2004), более низкая частота системного воспаления низкой степени (Stewart, 2002; Colbert et al., 2004) и более низкая частота нейродегенерации и когнитивного спада (Cotman et al., 2007). Изучая влияние упражнений на иммунную функцию, Kohut et al. (2006) изучали пожилых людей, участвующих в аэробных упражнениях или упражнениях на гибкость в течение 10 месяцев, и обнаружили значительное снижение уровней интерлейкина 6 (ИЛ-6), интерлейкина 8 (ИЛ-8), С-реактивного белка (СРБ) и опухоли в плазме крови. фактор некроза (TNF), связывающий физическую активность с противовоспалительными процессами в центральной нервной системе (ЦНС).Аналогичным образом семнадцать поперечных исследований, оцененных Woods et al. (2006) сообщили об обратной корреляции между физической активностью и уровнями CRP. Более того, было показано, что короткие упражнения у молодых мужчин значительно увеличивают количество хемокинового белка, называемого хемокиновым (CXC Motif) лигандом 12 (CXCL12) [ранее известный как фактор 1, полученный из стромальных клеток], важный фактор, участвующий в ангиогенезе (Zaldivar et al. ., 2007).
В то время как хронические упражнения приводят к уменьшению хронического воспаления, острые упражнения, по-видимому, способствуют высвобождению провоспалительных цитокинов.Выполняя метаанализ, Ploeger et al. (2009) проанализировали 19 исследований, в которых изучалось влияние острых и хронических упражнений на воспаление. Они обнаружили, что люди с диагнозом сахарный диабет I типа, муковисцидоз и хроническая обструктивная болезнь легких демонстрировали повышенную воспалительную реакцию после участия в одном упражнении, тогда как пациенты с диагнозом хроническая сердечная недостаточность и сахарный диабет 2 типа демонстрировали ослабление системного воспалительного процесса. реакция после участия в программах тренировок на хроническую выносливость.Поскольку положительное влияние упражнений на когнитивные функции обычно связано с более длительной физической активностью, например, неделями или месяцами, общий механизм, лежащий в основе воздействия упражнений на когнитивные функции, может быть связан с их влиянием на воспалительные факторы IL-6, IL-8, CXCL12. , CRP и TNF.
1) IL-6 представляет собой провоспалительный цитокин, выделяемый на периферии Т-клетками, макрофагами, фибробластами, эндотелиальными клетками и остеобластами (Burger, 2013). IL-6 играет критическую роль в регуляции метаболизма мышечных клеток и высвобождается в ответ на эксцентрическое сокращение мышц (Febbraio and Pedersen, 2002).Примечательно, что повышение уровня ИЛ-6 также является фактором риска развития деменции (Ravaglia et al., 2007).
Хотя в некоторых исследованиях сообщается, что умеренные уровни аэробных упражнений приводят к высвобождению IL-6 из мышц, при этом циркулирующие уровни повышаются до 100 раз в течение 1 часа после занятия (Pedersen and Fischer, 2007). Тем не менее, в нескольких других отчетах указывается, что такое увеличение в 100 раз происходит после напряженных тренировок, таких как марафон.Поскольку IL-6 легко проникает через гематоэнцефалический барьер (BBB; Banks et al., 1994), он может вызывать значительные функциональные изменения нейронов и глиальных клеток.



