Как небольно делать укол в ягодицу: внутримышечно в ягодицу, укол самому себе в ногу
Болят уколы что делать. Если укол сделан неправильно
Болят уколычто делать, как себе помочь в исключительных случаях? Научимся делать уколы правильно, чтобы они не болели – проблема исчезнет.
Болят уколы что делать, общие понятия:Иногда инъекции себе больной вынужден делать самостоятельно при тяжелых заболеваниях (например, рассеянный склероз). По незнанию и не умению можно занести инфекцию.
При внутримышечной инъекции (уколе) лекарство должно быть введено глубоко в мышцу, так оно быстрее достигает крови.
Внутримышечные инъекции назначаются, когда другой способ доставки лекарства противопоказан либо не доступен:
- Это внутривенное введение. Лекарственное средство вам вводят в вену.
- Пероральный метод лечения (просто берете таблетку и глотаете, запивая водой).
- Подкожный способ введения лекарства (доставляется до жировой ткани, минуя кожу).
Есть лекарственные вещества, которые в вену нельзя вводить, очень раздражают вены, или разрушаются пищеварительными соками желудка.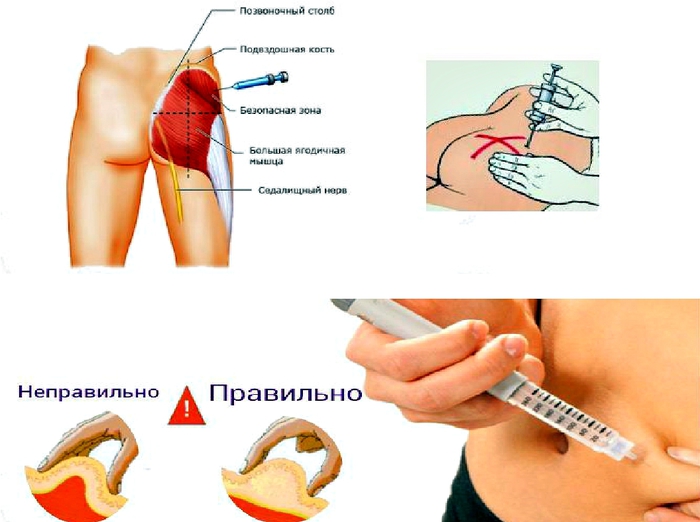
- В плечо (дельтовидная мышца), но для самостоятельного введения она не удобна. Обычная вводимая доза лекарства в плечо не более 1 мл.
- Мышца ягодиц – наиболее распространенный и удобный участок для самостоятельного проведения укола. Но есть большой риск повредить седалищный нерв.
- Вводят лекарственные препараты и в мышцы бедра.
Перед тем, как самостоятельно сделать укол и избежать боли, воспаления нужно этому научиться.
- Первое: у вас должны быть на руках все назначения врача. Какими шприцами нужно пользоваться (1 мл, 2 мл, 5 мл, 10 мл, 20 мл).
- На каждом шприце это указано.
- Название лекарственного препарата и его дозировка (например, анальгин, 2 мл). Если на ампуле это написано, вы можете точно прочесть, то делайте укол спокойно).

- Тщательно с мылом вымойте руки (старайтесь очищать все между пальцами, ногти).
- Приготовьте лекарство, шприцы в упаковке, ватные диски (продаются в аптеках), спирт (можно водку) или любые спиртовые салфетки.
- Приготовьте место для укола, тщательно протрите его спиртовой салфеткой, дайте немного просохнуть (чтобы избежать жжения).
- Приготовьте для инъекции: из упаковки достаньте шприц, отломите с головки лекарственного препарата верхушку там, где поставлена точка (это место слома), предварительно протерев это место на ампуле спиртовой салфеткой. Лучше оберните салфеткой верхушку и отломите.
- Снимите защитный колпачок с иглы шприца, не касаясь самой иглы (это очень важно для избавления от инфекций). Шприц с упаковки начинайте вынимать с области поршня.
- Наберите приготовленный препарат в ваш шприц.
- Осторожно удалите весь воздух из шприца, держа шприц вверх, иногда поможет постукивание ногтем пальца по шприцу (удаление пузырьков улучшится).

- Теперь все готово, остается ввести иглу на одну треть в мышцу, которую приготовили для инъекции. Если нужно шприц положить, предварительно наденьте на него снятый ранее колпачок.
- Укол делаем в ягодичную мышцу, а именно в верхний, мысленно определенный нами наружный квадрат (для того, чтобы его найти, мысленно разделите ягодичную мышцу на четыре части). Вот в верхний определенный вами наружный квадрат и делайте инъекцию.
- Вводится игла перпендикулярно коже на три четверти ее длинны.
- После укола ватным тампоном или куском марли закройте место прокола. Немного надавите на него, подержите для обработки. Место укола можно помассировать аккуратно для лучшего рассасывания препарата.
- Шприцы одноразовые выбрасываются.
- После укола все испытывают некоторый дискомфорт, это ведь прокол кожи.
- Запомните, шишки в месте укола образуются от быстрого введения препарата из – за спазма ягодичной мышцы либо занесли инфекцию.

- Игла должна быть именно внутримышечной, а не подкожной, если делаем внутримышечный укол в ягодицу. Этим вы делаете себе только хуже.
- Ягодичная мышца во время процедуры должна быть максимально расслаблена, чтобы не получить уплотнение в ней после укола.
- Имеются лекарственные препараты, которые очень плохо, медленно рассасываются (например, витамины группы А, Е).
- Боль после укола и шишки образуются в том случае, если во время процедуры вы попали в кровеносный сосуд. Бывает задевают и нервные окончания, мышца долгое время будет спазмирована.
- В настоящее время более распространено самостоятельное введения препаратов в бедро.
- Инъекции в бедро делают из положения сидя.
- Разметьте мысленно бедро на три равные части, делайте укол в среднюю часть бедра.
- Если вы по комплекции худой человек для укола соберите кожу в складку, если наоборот полный, для облегчения доставки лекарства в мышцу растяните кожу пальцами по сторонам.
Но если в месте укола заметите покраснение, боль, немедленно к врачу.
Возможны еще симптомы:
- Онемение, постоянное покалывание.
- Кожа в месте сделанного укола покраснела, горячая, отекшая.
- Сильная, постоянная боль.
- Ранка от укола кровоточит.
- , тяжело дышать.
Таких симптомов не должно быть никогда после укола, если появились, вызывайте врача.
Болит ягодица после укола,что делать, как помочь себе: Магнезия:Если пока на месте укола имеются шишки, но нет еще покраснений, температура тела нормальных показателей может помочь примочки из магнезии (в аптеке ее называют магния сульфат). Лучше применять растворы для инъекций:
- На обыкновенный ватный диск из ампулы с магнезией наносим столько препарата, чтобы он не тек.
- Закрываем сверху кусочком целлофанового пакета, крепим лейкопластырем.
- Меняйте два раза в сутки. Можно с ним ходить на работу.
- Поможет рассосать шишки за одну неделю.
- На ватный диск нанесите небольшое количество водки, если кожа чувствительная добавьте воды.

- Диск закрыть сверху кусочком целлофана. Закрепить лейкопластырем.
- По причине запаха водки таким компрессом нужно пользоваться только на ночь.
- Поможет в устранении боли, избавления от шишек через 7 – 10 дней.
- При раздражении кожи в месте компресса смазывайте его немного прокипяченным растительным маслом.
- Хорошо убирает дискомфорт, шишки йодная сетка, нарисованная на месте большего ощущения боли.
- Применить для процедуры можно палочку для чистки ушей.
- Наносите сетку несколько раз в день.
- Пройдут шишки, дискомфорт через одну неделю.
- Берем один лист, немного его разминаем, крепим на место боли (прикладываем к больному месту, закрываем целлофаном, приклеиваем лейкопластырем).
- Ходить с таким компрессом днем не удобно, поэтому делаем его на ночь.
- Хватает 10 дней для излечения.

- Немного намочите его, болезненные места натрите им. Старайтесь сильно мыло не мочить, чтобы с него не бежало. Хорошо помогает рассасывать уплотнения, убирает боль от уколов.
- Хорошо помогают мази на основе троксевазина (их применяют при больных венах). За счет улучшения кровообращения в больном месте все явления уплотнений, боли от уколов быстро проходят. Просто наносите мазь на больные места 3 раза / сутки.
- Равные количества меда, сливочного масла, яйца смешать, наложить на ночь. Хватает 7 дней.
- Потребуется сделать компресс в пропорции 1:5. Если димексида берем 1 чайную ложку, то фурацилина потребуется 5 чайных ложек. Делаем компресс на ночь. Фурацилин рассасывает шишки, димексиду отведена роль проводника лекарственного средства.

Теперь знаем, болят уколы, что делать. Умеем правильно их себе ставить, избегать уплотнений и инфекций. Когда нужна будет помощь вы сможете себе в этом помочь.
А я как всегда жду Вас у себя на сайте, заходите в гости.
Посмотрите видео, болят уколы что делать:
Чем опасно не окончательное удаление пузырьков воздуха из шприца? Какими последствиями чревато введение нескольких пузырьков воздуха в мышцу или под кожу?
В случае если в шприце, помимо препарата для внутримышечного введения, находилась капелька воздуха, опасности для здоровья такая инъекция не принесет. Попавший в мышцы воздух рассасывается за небольшой промежуток времени, причем пациент при этом практически ничего не ощущает. Однако злоупотреблять такими нарушениями технологии не стоит, так как регенерационные силы пациента, которому требуется укол, будут расходоваться нерационально.
Допустимо ли введение нескольких препаратов посредством одной иглы? Например, если сделать один прокол, ввести первый препарат, отсоединить иглу, присоединить другой шприц и ввести следующий препарат, для того чтобы не делать лишний прокол.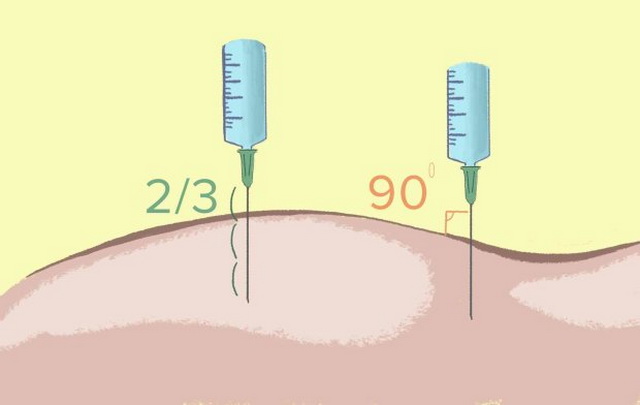
Теоретически, ряд препаратов допустимо вводить таким образом, однако при этом остается вероятность осложнений, и уменьшение болезненности также остается под вопросом.
В любом случае, такие уколы можно делать только при 100% уверенности в совместимости вводимых препаратов, так как использование одной иглы равносильно смешению в одном шприце двух препаратов. В данной ситуации необходимо посоветоваться с врачом о совместимости препаратов.
Помимо этого, уровень болевых ощущений при оставленной в мышце игле может быть гораздо выше, чем в результате «лишнего» прокола. Причина этому — травмирование иглой мышцы во время подобных манипуляций, что вызовет болевые ощущения еще и после укола.
Препараты, введенные таким методом, создадут дополнительную нагрузку на проколотый участок, повышая вероятность его уплотнения, что в дальнейшем отрицательно скажется как на состоянии, так и на внешнем виде мышцы.
Существуют ли методы избавления от синяков на ягодицах, оставшихся после инъекций железа и не проходящих уже больше года?
Некоторые препараты, к сожалению, очень плохо рассасываются и оставляют синяки, которые не проходят в течение длительного времени. Значительной опасности такие образования не несут, являясь исключительно косметическим дефектом.
Значительной опасности такие образования не несут, являясь исключительно косметическим дефектом.
Чтобы устранить застаревшие синяки в домашних условиях, рекомендуется попробовать компрессы с препаратом «Лиотон» или «Димексид». В условиях поликлиники показаны физпроцедуры (ультрафонофорез с калий йодом, гепарином либо электрофорез). Если это не приносит эффекта, рекомендуется обратиться к хирургу за консультацией.
Можно ли принимать ванну или душ во время курса внутримышечных инъекций?
Гигиенический душ или ванну принимать можно так часто, как это необходимо, и в особенности перед уколами. Единственный момент — делать это можно через час-два после очередной инъекции, а до этого проколотое место необходимо прижать ватой, смоченной в спирте для предотвращения попадания инфекции.
Опасна ли ситуация, когда после инъекции выступает кровь, и почему это происходит?
Выступание крови после укола свидетельствует о том, что во время процедуры был задет кровеносный сосуд.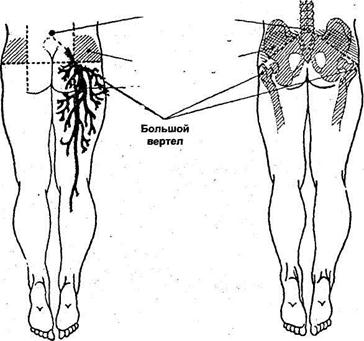 Это не опасно! В случае появления крови следует обработать место укола ваткой со спиртом и подержать ее в течение 5 минут. Кровь, вытекшая не наружу, а под кожу, поспособствует образованию синяка, к которому необходимо будет приложить лед, а на следующий день грелку, для того чтобы он рассосался быстрее.
Это не опасно! В случае появления крови следует обработать место укола ваткой со спиртом и подержать ее в течение 5 минут. Кровь, вытекшая не наружу, а под кожу, поспособствует образованию синяка, к которому необходимо будет приложить лед, а на следующий день грелку, для того чтобы он рассосался быстрее.
Стоит ли заменить иглу на шприце перед уколом после набора препарата из ампулы? И для чего это делается?
После набора в шприц лекарства, находящегося в емкости с резиновой крышкой, иглу следует заменить. Объясняется такая необходимость тем, что после того, как иглой была проткнута крышка, она затупляется, что ведет к более болезненному уколу. Помимо этого, существуют определенные категории лекарств, в инструкциях которых есть пометка «сменить иглу», например инсулин. Замену в таких случаях выполнять обязательно. Еще одной ситуацией, требующей замены иглы, является случай, когда после набора лекарства вы дотронулись до нее. В данном случае такое требование обусловлено мерами по предотвращению попадания инфекции в место укола.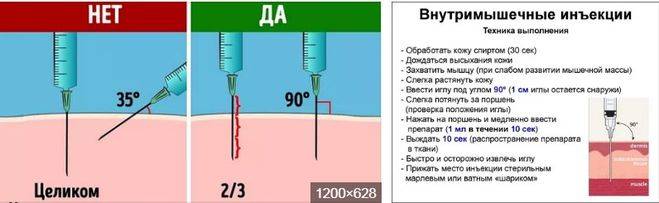
Раскрошившаяся при открытии ампула является причиной попадания осколков в шприц вместе с лекарством. Что будет в случае их попадания в сосуд или мышцу?
Вероятность попадания крошки стекла от ампулы в организм чрезвычайно мала, именно поэтому причин для беспокойства в данной ситуации нет. Скорее можно порезаться об острые края ампулы. И тем не менее, раскрошившиеся ампулы необходимо выбрасывать согласно правилам проведения инъекций.
Если рассматривать ситуацию со стеклом внутри шприца, то можно прийти к выводу, что попасть ему туда довольно сложно. Дело в том, что диаметр иглы для инъекций чрезвычайно мал, поэтому осколок должен быть размером меньше половины миллиметра. Если все же необходимость сделать укол весьма высока — старайтесь брать лекарство не со дна емкости, а сверху, так как с большой долей вероятности осколки выпадут в осадок. И даже если микрочастицы попадут в шприц, а оттуда в мышцу пациента, инородное тело внутри организма отграничится тканями, образуется небольшое уплотнение, которое будет незаметно для пациента.
Существует ли вероятность попадания иглы в кость при внутримышечной инъекции?
Такая вероятность крайне мала, особенно если место для укола было выбрано достаточно тщательно. Если инъекция была сделана в верхнюю часть ягодицы, считающейся наиболее удаленной от костей, нервов и кровеносных сосудов, то попадание в кость исключено.
Необходим ли массаж места укола после проведения инъекции?
Если иное не указано в инструкции к препарату, то массаж после внутримышечного укола обязателен. Он поможет распределению лекарства в тканях и улучшит кровообращение. Кроме того, для дезинфекции необходимо протирать место укола ватным тампоном, смоченным в спирте.
Как делать уколы не больно?
Минимизация болевых ощущений возможна, если будут приняты следующие меры:
- будут использоваться хорошие шприцы с острыми одноразовыми иглами;
- укол будет делаться в положении лежа, при условии что ягодичная мышца будет полностью расслаблена (для этого рекомендуется развернуть ступни пациента носками внутрь).
 Некоторые пациенты, для того чтобы максимально расслабиться, предпочитают снимать всю одежду ниже пояса;
Некоторые пациенты, для того чтобы максимально расслабиться, предпочитают снимать всю одежду ниже пояса; - мышца перед уколом будет достаточно промассирована методом интенсивного растирания места введения препарата ватным тампоном, смоченным в спирте;
- препарат будет вводиться плавно и медленно, для того чтобы мышца проще его принимала. Медленное введение обеспечивается использованием трехкомпонентного шприца с резиновым уплотнителем на поршне;
- введение лекарства и извлечение иглы будут производиться при положении шприца под одним и тем же углом, во избежание «ковыряния» иглой мышцы.
Очень часто случаются такие ситуации, когда или вам самим или вашим близким понадобятся уколы. Как правильно делать Этот вопрос в первую очередь пугает тех, кому придется делать эту процедуру. Однако, ничего сложного в этом нет. При небольшом багаже знаний укол внутримышечно может сделать каждый.
Чаще всего уколы внутримышечно делаются в ягодицу — ягодичная мышца довольно большая, прекрасно снабжена кровеносными сосудами, и отсюда лекарство быстро попадает в кровь — наступает лечебный эффект.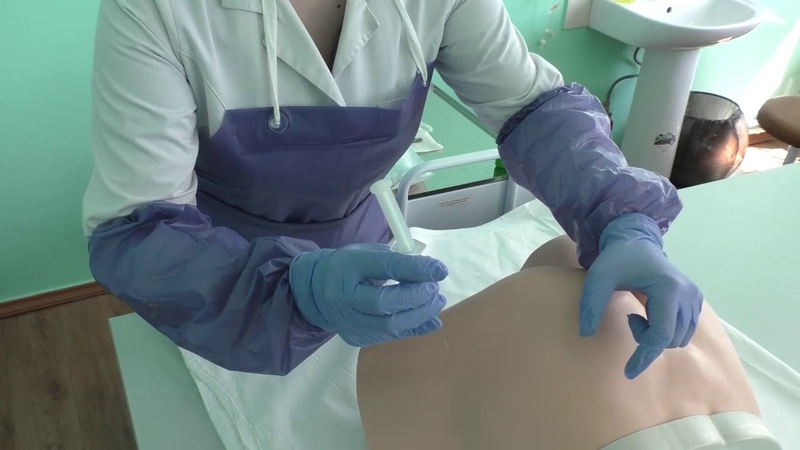 К тому же, объем позволяет делать уколы практически безболезненно. Если вы не знаете, как делать стоит обратить внимание на следующие общие правила. Самое главное из них — дезинфекция рук спиртовым раствором перед введением лекарственного вещества.
К тому же, объем позволяет делать уколы практически безболезненно. Если вы не знаете, как делать стоит обратить внимание на следующие общие правила. Самое главное из них — дезинфекция рук спиртовым раствором перед введением лекарственного вещества.
- Открывать ампулу нужно непосредственно перед тем, как делать укол в ягодицу. Недопустимо, чтобы лекарство стояло в открытом виде какое-либо время.
- Для того, чтобы быстро открыть ампулу, необходимо специальной пилкой, вложенной в коробочку с инъекциями, отпилить горлышко ампулы по месту, которое обозначено другим цветом, или по самому тонкому месту вверху ампулы.
- После этого набираем лекарство и закрываем иголку шприца колпачком. Шприц необходимо подбирать в соответствии с количеством вещества в ампуле. Не стоит брать большие шприцы, в которым лекарственное вещество не занимает и половины — в них толще игла и введение может быть болезненным. Шприцы бывают до одного миллилитра — для детей, лиц, больных туберкулезом или сахарным диабетом; от двух до двадцати миллилитров — для различного вида инъекций для взрослых.
 Наиболее оптимальные — 2-х и 5-ти миллилитровые шприцы.
Наиболее оптимальные — 2-х и 5-ти миллилитровые шприцы. - Теперь важный вопрос: куда делать укол в ягодицу? Несмотря на то, что укол в ягодицу считается наиболее простым, но и здесь есть свои правила. Ягодицу нужно мысленно разделить на четыре части, словно прочертив по ней визуальный крест. Укол следует делать в правый верхний квадрат ягодичной мышцы, чтобы не повредить магистральную вену.
- После этого иголка шприца открывается и шприц встряхивается, чтобы не было пузырьков воздуха. Тот воздух, который образовался внутри, выпускается нажатием поршня до появления первых капель лекарственного вещества. Выпускание воздуха — необходимая процедура. Если воздух попадет в сосуд, то это может вызвать эмболию — закупорку воздухом. В принципе, организм человека рассасывает до одного кубического сантиметра воздуха самостоятельно, но лучше выработать в себе привычку всегда удалять воздух из шприца во избежание неприятных последствий.
- Выбранное место, куда вы собираетесь сделать укол, нужно продезинфицировать спиртом.
- Перед тем, как делать укол в ягодицу, важно правильно настроиться. Ваша нерешительность и медлительность может принести болезненные ощущения тому, кому вы делаете укол.
- Делая укол, берем в правую руку шприц, немного растягиваем то место, куда будем вводить иглу, и быстрым движением вводим иглу под углом девяносто градусов в ягодицу примерно на три четверти длины иглы.
- Обычно все лекарства вводятся медленно, чтобы жидкость успела равномерно распределиться. Перед тем как делать инъекцию, необходимо обратить внимание на технику введения препарата — она описана в приложении к инъекциям.
- После введения лекарственного вещества левой рукой прижмите место укола ватным тампоном, который смочен в спирте, и вытащите иглу.
- Место, куда делался укол, не должно кровоточить — значит, укол сделан правильно и сосуды не повреждены. В норме после укола может вытечь небольшое количество лекарственной жидкости, об этом не стоит беспокоиться, ведь большая часть лекарства попала в нужное место.
При соблюдении этих несложных правил, можно быстро научиться, как делать укол в ягодицу правильно. Такой навык пригодится на будущее — вы можете выполнять простейшие манипуляции не только для себя, но и для своих близких.
Среди различных методов введения медицинских препаратов в организм человека внутримышечные инъекции находятся на втором месте (после таблетированных форм) по частоте использования. Это связано с тем, что техника выполнения таких уколов максимальна проста по сравнению с другими инъекциями, а введенное лекарство быстро поступает в кровь без развития многих побочных эффектов.
Известно, что при принятии некоторых таблеток (например, антибиотиков или противовоспалительных препаратов на основе диклофенака) оказывается раздражающее действие на желудок или угнетается размножение полезной микрофлоры кишечника, а при внутримышечном введении этих лекарств подобные побочные явления минимизируются.
Куда можно колоть лекарства для внутримышечного введения?
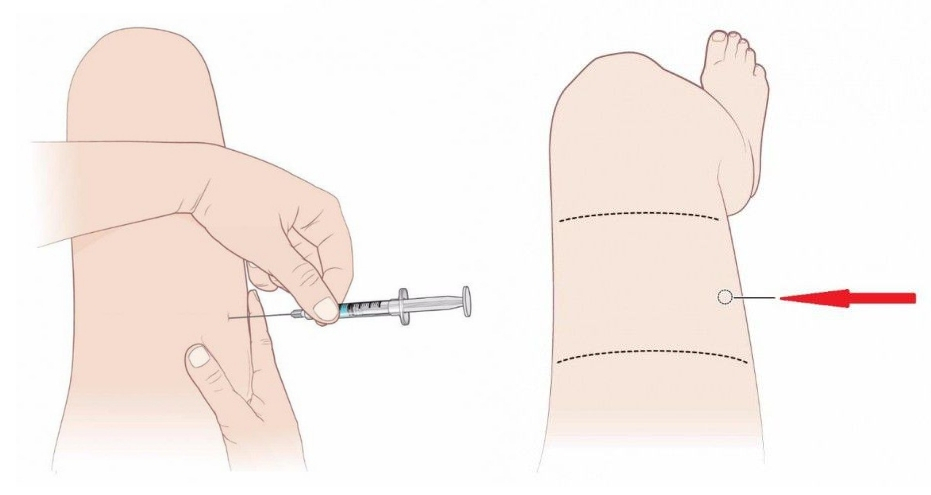
Лекарство вводится внутримышечно только в крупные мышцы — ягодичные, передне-боковую поверхность мышц бедра и дельтовидную мышцу плеча. Чаще всё-таки вводят в ногу или ягодицу. В мышцы плеча колют некоторые вакцины, а также лекарства первой помощи (обезболивающие, противошоковые) в чрезвычайных условиях, когда нет времени и возможности по-другому ввести препарат.
В большинстве случаев стараются делать укол внутримышечно в верхне-наружную часть ягодицы, поскольку в этой области толще всего мышечная ткань и меньше всего опасность задеть крупный нерв или кровеносный сосуд. Ягодичные мышцы имеют хорошо развитую капиллярную сеть, поэтому лекарство достаточно быстро поступает в общий кровоток.
Для выбора места введения препарата ягодицу мысленно делят на четыре части, выбирая верхне-наружную область. Затем приблизительно находят центр этой области (это обычно на 5-7 см ниже уровня выпирающих частей подвздошной кости) — это и будет точка предполагаемого укола.
Альтернативой ягодичной области при внутримышечных инъекциях выступает боковая широкая мышца бедра. К уколам в бедро прибегают, когда на обеих ягодицах образовались уплотнения из-за длительного курса лечения внутримышечными препаратами, или абсцессы вследствие неправильного введения лекарства в ягодицы. Также область бедра предпочитают многие из тех, кто делают уколы самому себе, ведь развернуть туловище к ягодице могут не все пациенты (особенно, когда нужен укол по поводу радикулита или ревматизма).
Поверхность бедра в этом случае более доступна для введения. Для выбора места укола нужно положить руку на передне-боковую поверхность бедра так, чтобы кончики пальцев касались коленки. Область бедренной мышцы под ладонью (ближе к запястью) и будет оптимальным местом введения лекарства. Колоть в бедро выше или ниже этого участка, а также сзади или с внутренней стороны ноги категорически запрещено из-за высокой опасности задеть крупные сосуды и нервы.
При выполнении укола ребенку или худощавому взрослому, чтобы быть уверенным, что игла попала именно в мышцу, перед инъекцией нужно собрать предполагаемую область введения в большую кожно-мышечную складку и прочувствовать мышцу под пальцами.
Как правильно выполнить внутримышечную инъекцию?
- Необходимо использовать для внутримышечных уколов только одноразовые шприцы и иголки во избежание заражения инфекциями, передаваемыми с кровью (ВИЧ, гепатиты B, C, D). Шприц распаковывается непосредственно перед инъекцией, наконечник с иглы не снимается до момента вскрытия ампулы с лекарством.
Объем шприца выбирается исходя из объема вводимого лекарства, а также из места введения — при введении в бедро лучше использовать шприц 2,0-5,0 мл с тонкой иглой, при введении в ягодицы — 5,0 мл, а для людей с выраженным подкожно-жировым слоем — 10,0 мл. Более 10 мл лекарства вводить в мышцу не рекомендуется, чтобы не образовывались трудно рассасываемые инфильтраты.
- Делать укол нужно чистыми, вымытыми антибактериальным мылом или обработанным дезинфицирующим средством руками и в пригодном для этого помещении. В домашних условиях наиболее подходящими являются места, где часто проводится влажная уборка, или нет источников пыли и грязи.
- Рекомендуется ставить укол пациенту, находящемуся в положении лежа, чтобы мышцы ягодицы или бедра были максимально расслаблены. Если же приходится делать инъекцию стоя, то нужно убедиться, что нога, в которую будут колоть, не напряжена. Для этого ее нужно немного согнуть в колене и перенести вес тела на другую ногу.
- Вскрыть ампулу с лекарством и набрать его в шприц. Готовый шприц держать в одной руке, а другой рукой обработать место предполагаемого укола в радиусе 5 см кусочком ваты, смоченным в медицинском спирте.
- Ввести иглу быстрым движением перпендикулярно поверхности кожи в обработанное спиртом место на глубину 3-5 см (для ягодицы), или в направлении слегка под углом к коже на глубину 2-3 см (для бедра). Игла должна на 1/3 своей длины остаться над кожей, чтобы была возможность ее извлечь в случае ее облома. Медленно надавливая на поршень, ввести лекарство.
Если вводится масляный раствор, перед введением лекарства в мышцу нужно слегка потянуть поршень на себя, чтобы убедиться, что вы не попали в кровеносный сосуд. При возникновении резкой нетерпимой боли необходимо прекратить введение препарата и вытащить иглу.
- После введения всего лекарства резким движением руки нужно вытащить иглу из мышцы в направлении, обратном введению, затем приложить к месту укола ватку, смоченную в спирте. Растирать и массировать место укола сразу после инъекции нельзя, потому что это может привести к микротравмам капилляров и неправильному всасыванию лекарства.
- Надеть на использованную иглу колпачок, чтобы избежать случайного укола, снять иглу со шприца, вытащить поршень. Разобранный шприц выбросить в специальный контейнер или же мусорное ведро.
Выбором оптимальной формы введения медикаментов должен заниматься не сам пациент, а специалист с медицинским образованием, который в каждом конкретном случае решит, какой способ введения будет лучшим. Кроме того, при выполнении первых внутримышечных инъекций в домашних условиях постарайтесь пригласить медработника, чтобы он оценил правильность техники и исправил возможные ошибки в самостоятельно сделанных уколах.
Несмотря на простоту техники выполнения внутримышечных уколов, не стоит прибегать к ним необоснованно часто, особенно, если есть возможность получить то же самое лекарство в виде таблеток.
Случается, что сделать укол надо, а медика рядом нет. И приходится обращаться к родственникам и тем, кто рядом. Есть умельцы, которые могут делать уколы сами себе, но это не очень удачная идея, хотя бы потому, что это неудобно. Лучше дать инструкцию человеку, который готов помочь с процедурой.
Шаг 1. Подготовьте всё, что понадобится
Мыло . Не обязательно антибактериальное.
Полотенце. Оно должно быть чистым, а лучше — одноразовым.
Тарелка . На неё надо будет сложить все инструменты. Дома трудно продезинфицировать поверхность стола, например, поэтому работать надо с тарелки. Её надо вымыть мылом и протереть антисептиком — спиртовой салфеткой или ватой со спиртом или хлоргексидином.
Перчатки . Дома часто пренебрегают перчатками, а зря. Поскольку тут ни о какой стерильности речи не идёт, перчатки нужны особенно сильно, чтобы защитить и пациента, и того, кто делает укол, от передачи инфекций.
Шприцы. Объём шприца должен соответствовать объёму лекарства. Если лекарство надо разводить, то учтите, что лучше брать шприц побольше.
Иглы. Они понадобятся, если лекарство надо разводить. Например, если сухой препарат продаётся в ампуле с резиновой крышкой, то разводится он так:
- В шприц набирают растворитель.
- Иглой протыкают резиновую крышку, выпускают растворитель в ампулу.
- Встряхивают ампулу, не вынимая иглы, чтобы растворить лекарство.
- Набирают раствор обратно в шприц.
После этого иглу надо поменять, потому что та, что уже проткнула резиновую крышку, для укола не годится: недостаточно острая.
Антисептик или спиртовые салфетки . Нужен спирт 70%, антисептик на его основе или хлоргексидин. Для дома лучше всего одноразовые спиртовые салфетки, которые продаются в любой аптеке.
Место для мусора . Куда-то придётся складывать отработанный материал: упаковки, крышки, салфетки. Лучше сразу сбрасывать их в отдельную коробку, корзинку или куда вам удобно, чтобы это всё не попало на тарелку к чистым инструментам.
Шаг 2. Научитесь мыть руки
Мыть руки придётся три раза: перед тем как собрать инструменты, перед инъекцией и после процедуры. Если кажется, что это много, вам кажется.
Лайфхакер писал о том, как надо правильно мыть руки. В этой есть все основные движения, но добавьте к ним ещё парочку: отдельно намыльте каждый палец на обеих руках и запястья.
Шаг 3. Подготовьте место
Выберите удобное место так, чтобы можно было поставить тарелку с инструментами и легко до неё дотянуться. Ещё один обязательный атрибут — хорошее освещение.
Неважно, как располагается человек, которому делают укол. Он может стоять или лежать, как ему удобнее. Но тому, кто колет, тоже должно быть удобно, чтобы руки не тряслись и не приходилось дёргать иглу во время инъекции. Так что выберите положение, которое всем подойдёт.
Если вы боитесь уколоть не туда, куда надо, перед процедурой нарисуйте прямо на ягодице здоровенный крест.
Сначала проведите вертикальную линию посередине ягодицы, потом горизонтальную. Верхний наружный угол — то место, куда можно колоть. Если всё ещё страшно, нарисуйте в этом углу окружность. Для художественной росписи подойдёт хотя бы старая губная помада или косметический карандаш, только следите за тем, чтобы частицы этих средств не попали на место укола.
Пока пациент лежит и боится, начинаем процедуру.
Шаг 4. Сделайте всё по порядку
- Вымойте руки и тарелку.
- Обработайте руки и тарелку антисептиком. Вату или салфетку выбрасывайте сразу после обработки.
- Откройте пять спиртовых салфеток или сделайте столько же ватных шариков с антисептиком. Положите их на тарелку.
- Достаньте ампулу с лекарством и шприц, но пока не открывайте их.
- Помойте руки.
- Наденьте перчатки и обработайте их антисептиком.
- Возьмите ампулу с лекарством, обработайте её антисептиком и откройте. Ампулу поставьте на тарелку.
- Откройте упаковку со шприцем.
- Откройте иглу и наберите лекарство в шприц.
- Поверните шприц иглой вверх и выпустите воздух.
- Обработайте ягодицу больного салфеткой со спиртом или антисептиком. Сначала — большой участок. Потом возьмите ещё одну салфетку и протрите то место, куда будете колоть. Движения для обработки — от центра к периферии или снизу вверх, в одном направлении.
- Возьмите шприц так, как вам удобно. Игла должна быть перпендикулярна коже. Одним движением введите иглу. Не надо загонять её до упора, чтобы не сломать: 0,5–1 см должен остаться снаружи.
- Введите лекарство. Не торопитесь, следите, чтобы шприц и игла не мотались и не дёргались. Можно держать шприц одной рукой, а другой давить на поршень.
- Возьмите последнюю спиртовую салфетку или вату, приложите её рядом с местом укола и одним движением вытащите иглу, чтобы быстро прижать ранку.
- Не растирайте ничего салфеткой, просто прижмите и подержите.
- Выбросьте использованные инструменты.
- Вымойте руки.
Если укол болезненный, вводите лекарство медленно. Кажется, что чем быстрее, тем скорее отмучается человек, но на самом деле медленное введение комфортнее. Средняя скорость — 1 мл за 10 секунд.
Не бойтесь лишний раз обработать ампулу, руки или кожу антисептиком. Тут лучше переработать, чем недоработать.
Если вам нужно поменять иглы после набора лекарства, не снимайте колпачок с новой до тех пор, пока не установите её на шприце. Иначе можно уколоться. По той же причине никогда не пытайтесь закрыть иглу колпачком, если вы его уже сняли.
Если вы не знаете, с какой силой вкалывать иглу, потренируйтесь хотя бы на курином филе. Просто чтобы понять, что это не страшно.
Когда делать укол без специалистов нельзя
- Если препарат назначил не врач. Вообще, самолечением заниматься не надо, а уж тем более инъекционным, даже если хочется зачем-то «поколоть витаминчики». Препарат, его дозировка, чем его разводить — это всё устанавливает доктор, и только он.
- Если больной никогда раньше не принимал этот препарат. Многие лекарства обладают побочными эффектами и могут вызывать нежелательные реакции. Лекарства, которые вводятся с помощью уколов, быстрее поступают в кровь, поэтому и реакции на них проявляются быстро и сильно. Поэтому первый укол лучше делать в медицинском учреждении и не спешить убегать оттуда, а подождать 5–10 минут, чтобы всё было в порядке. Если что-то пойдёт не так, в клинике помогут, а дома можно не справиться.
- Когда есть возможность воспользоваться услугами медиков, но не хочется. Внутримышечная инъекция — это недолго и недорого, а домашняя самодеятельность может закончиться, так что не получится сэкономить ни денег, ни времени.
- Когда человек, которому требуется укол, болен ВИЧ, гепатитом или другими инфекциями, передающимися через кровь, или если неизвестно, есть ли у человека эти инфекции (нет действительной справки). В этом случае лучше доверить дело специалистам, чтобы исключить риск заражения: у медиков и опыта больше, и инструменты они потом утилизируют как положено.
- Если вам очень страшно и руки трясутся так, что вы не попадаете в пациента.
Узнаем как будет правильно ставить уколы в ягодицу: основные положения
Если необходимо сделать укол внутримышечно, лучше всего для проведения процедуры привлекать только специалиста, то есть специально обученного человека. Однако такая возможность есть далеко не всегда. Потому нужно знать, как правильно ставить уколы в ягодицу.
Поскольку инъекции можно делать как внутривенно, так и внутримышечно, следует отметить, что последние ставить намного проще. Их можно делать в ягодицу, руку и бедро.
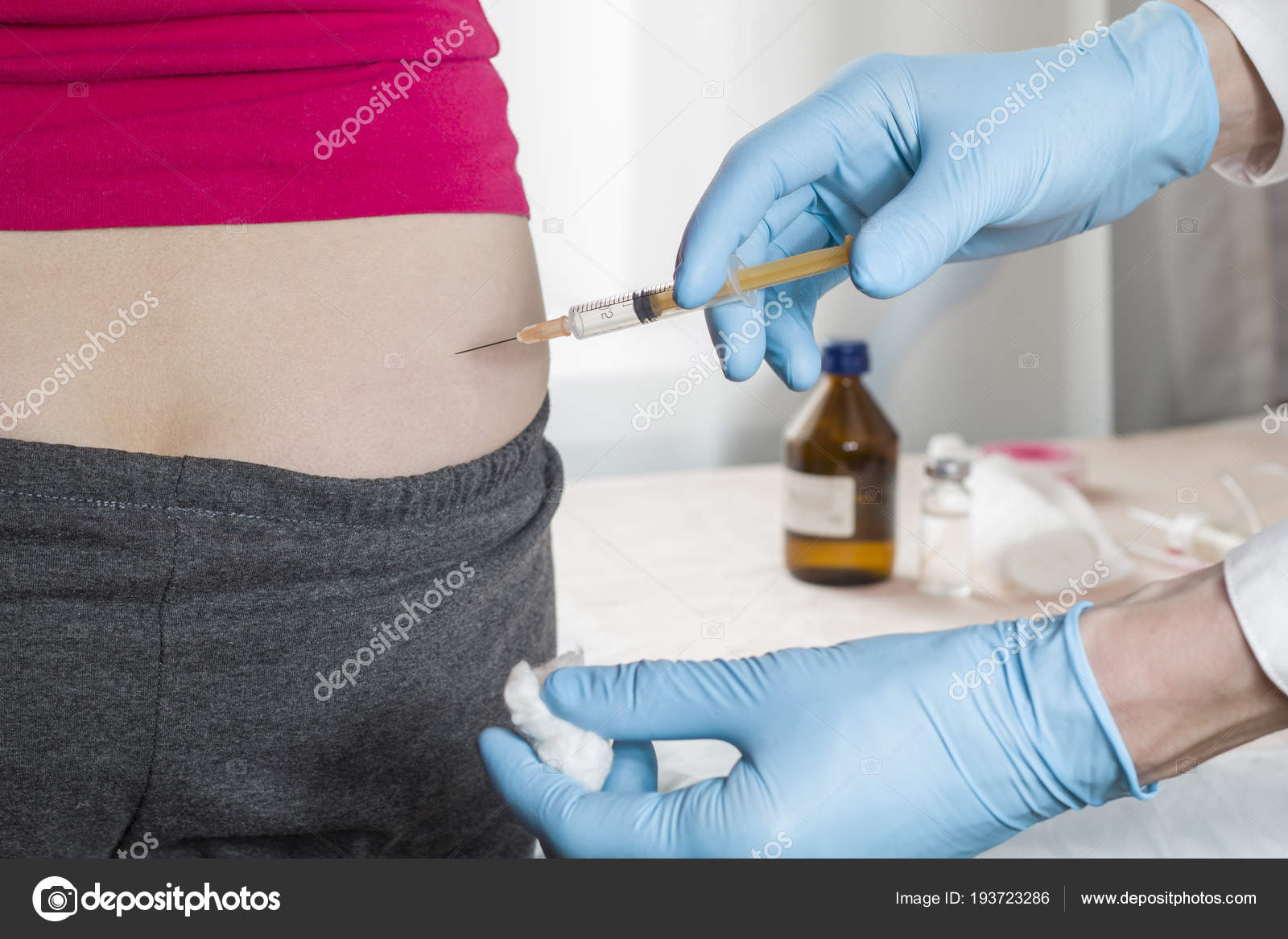
Прежде всего необходимо провести все подготовительные мероприятия, то есть подготовить лекарство, вату, шприц (неиспользованный стерильный) и средство для обработки места укола (спирт). Каждый часто болеющий человек задается вопросом о том, как не больно сделать укол в ягодицу. Прежде всего, шприцы нужно подбирать специально для внутримышечных инъекций, потому что у них длинные иглы. Пациента лучше уложить на кушетку или кровать, но желательно не мягкую, а жесткую. Если проводить процедуру в положении стоя, все пройдет несколько болезненнее.
Как правильно ставить уколы в ягодицу, чтобы ничего не повредить? Для этого нужно «разделить» ее визуально на четыре части, и колоть только в верхний наружный квадрат, потому что при остальных вариантах можно повредить седалищный нерв.
Процедура проведения инъекции состоит в следующем:
- Протереть место укола смоченной в спирте ваткой.
- Шприц вводится под прямым углом (движение должно быть решительным, причем три четверти иглы должно войти в ягодицу).
- Любое лекарство лучше всего вводить медленно.
- Извлекать иглу лучше всего быстро, а к месту укола сразу приложить ватку.
Как правильно ставить уколы в ягодицу, чтобы не оставалось синяков и шишек? Прежде всего после прикладывания ватки нужно растереть место инъекции, чтобы возобновить правильный ритм кровообращения. И не стоит забывать о том, что нельзя вводить воздух, поэтому его следует «выгнать» заблаговременно и тщательно.
Если инъекцию сделать некому, а время поджимает, процедуру можно провести и самостоятельно. Как сделать уколы в ягодицу себе? Прежде всего нужно выбрать удобную позу. Либо стоя перед зеркалом, либо лежа. В шприц набирается лекарство, он берется в удобную руку, обеззараживается место укола. Свободной рукой нужно сделать большую складку кожи в верхней части ягодицы, поднести шприц и быстро ввести иглу. После того как лекарство введено, нужно обязательно вынуть шприц так же быстро, приложить ватку и помассировать кожу.
Помните, что лучше всего обращаться к специалисту для проведения подобных манипуляций. Однако если ситуация критичная, схему того, как делать уколы в ягодицу, лучше всего изучить каждому.
Материалы по теме:
Что делать, если ребенок боится уколов?
Неоспоримый факт: уколы лекарств у многих детей вызывают страх, неприязнь, чувство протеста. Это же так больно… А как быть родителям малышей с диабетом?
Ведь делать инъекции при этом заболевании нужно минимум 4 раза в сутки (базальный укол + укол ультракороткого инсулина перед КАЖДЫМ приемом пищи). Долгие уговоры, просьбы, утешения, попытки отвлечь ребенка от процедуры — все это срабатывает через раз. Каждый укол требует долгой моральной подготовки.
Советы от педиатров и опытных мам
Опытные мамы и педиатры знают, как избежать детских слез во время процедуры. Вот что они советуют:- отвлечение. Перед самым ответственным моментом нужно перебросить внимание ребенка с процедуры, например, на игрушку, мультик, разговор, книжку или тактильный контакт.
- обезболивающие средства. Есть мази, которые при местном нанесении вызывают анестезирующий эффект. Поинтересуйтесь у лечащего врача, какие средства можно использовать в детском возрасте. Заранее расскажите ребенку о «волшебной мази», которая поможет сделать укол не больно. Это снизит тревожность у малыша.
- похвала. После процедуры скажите ребенку что-то вроде «какой ты у меня смелый! ты почти не плакал». Расскажите об этом другим членам семьи (папе, старшим братьям/сестрам, бабушке/дедушке и тд) в присутствии ребенка. Это поднимет самооценку малышу.
- главная ошибка. Многие родители пугают детей уколом, если те не будут слушаться. Так делать не нужно. Не формируйте у ребенка страх перед медицинскими процедурами и лечением.
- объяснение. Даже если ребенок еще маленький, постарайтесь доступными словами объяснить ему, что укол — это важно. Он помогает оставаться здоровым и хорошо себя чувствовать.
- понимание. Не ругайте ребенка за слезы. Не принижайте и не обесценивайте его чувств. Вместо этого поддержите, приободрите, будьте дружелюбным и понимающим родителем.
Как использовать PAINSTOPPER?
- наложите аппликатор шипованной стороной на нужное место
- сожмите по краям большим и указательным пальцами (есть специальные метки)
- введите иглу в кожу через центральное отверстие аппликатора
- введите лекарство
- вытащите иглу
- отпустите складку
Какие проблемы решает использование насадки?
Аппликатор — это не просто «отвлекающий маневр» при инъекции. Его использование позволяет решить ряд проблем:- мягкие шипы раздражают нервные окончания на коже, рассеивая боль при уколе
- аппликатор позволяет сформировать ПРАВИЛЬНУЮ складку с захватом ПЖК, а не мышцы
- отвлекает ребенка от процесса инъекции
- натяжение кожи при формировании складки способствует более быстрому и легкому введению иглы
«По опыту моих подопечных, использование PAINSTOPPER значительно снижает боль от укола» (Вероника Кондакова, клиника «МирраМед»)Если танцы с бубном уже не помогают отвлечь ребенка от страшной и болезненной процедуры, то аппликатор станет для вас находкой в решении конкретной проблемы!
«Приспособление желательно иметь каждой семье с ребенком, особенно если у малыша диагностирована «сахарная болезнь». С аппликатором исчезает страх перед уколами, не возникает желания пропустить процедуру» (Евгения Патракеева, эндокринолог Международного центра сердца, член Европейской Ассоциации изучения диабета)
Инъекция грушевидной мышцы
Что такое синдром грушевидной мышцы и почему инъекции полезны?Это состояние, характеризующееся болью в бедре и ягодице, которая может отдавать вверх в нижнюю часть спины и вниз по ноге, особенно в задней части бедра. Это вызвано защемлением седалищного нерва, проходящего через грушевидную мышцу в ягодице. Боль усиливается при повороте бедренной кости (большой кости верхней части ноги) внутрь, что вызывает давление седалищного нерва на начало грушевидной мышцы.Лечение этого состояния включает терапию и прием лекарств для снятия давления и уменьшения мышечного спазма и воспаления. Инъекция в мышцу с использованием местного анестетика и лекарства кортизона может помочь уменьшить воспаление и боль, что может облегчить участие в терапии для дальнейшего снижения давления, спазма и воспаления.
Что происходит во время процедуры?
Пациента просят лечь животом на рентгеновский стол. Кожа на ягодицах очищается стерильным раствором Бетадина.Затем врач вводит обезболивающее на небольшой участок кожи. Это лекарство действует несколько секунд. После того, как обезболивающее лекарство подействовало, врач вводит небольшую иглу, используя рентгеновский контроль, в грушевидную мышцу. Вводится небольшое количество контраста (красителя), чтобы обеспечить правильное положение иглы. Врач попросит вас переместить ногу во время процедуры: поверните ногу наружу и переместите ее прямо в сторону от другой ноги. Вводится смесь обезболивающего (анестетика) и противовоспалительного (кортизон / стероид).
Что происходит после процедуры?
Затем пациентов переводят в зону восстановления, где за ними наблюдают в течение 20 минут, а затем выписывают. Если после процедуры наблюдается значительное онемение в ноге, что не является необычным для этого типа инъекции, пребывания в режиме восстановления будет достаточно, чтобы вы могли безопасно ходить. Это может быть 60 минут или больше. Затем пациентов просят сообщить об облегчении, которое они испытают в течение следующей недели, позвонив в клинику.Может пройти не менее 72 часов, прежде чем станет очевидным полный эффект кортизона. Будет назначена повторная встреча.
Общие инструкции до / после
Пациенты могут перекусить перед процедурой. Если пациент страдает инсулинозависимым диабетом, ему следует принять инсулин и поесть. Пациенты могут принимать обычные лекарства. (например, высокое кровяное давление и пероральные лекарства от диабета). Если вы принимаете кумадин (варфарин), плавикс (клопидогрель), ловенокс, плетал (цилостазол), эффект (прасугрель), теклид (тиклопидин) или прадакса (дабигатран), сообщите об этом в офис, чтобы вам были даны особые инструкции.Если у вас аллергия на йод, контраст или медицинский краситель, сообщите об этом в офис. Ожидается, что пациенты будут находиться в учреждении примерно 1,5 часа. Водитель должен сопровождать пациента и нести ответственность за его доставку домой. В день процедуры запрещено управлять автомобилем. Пациенты могут вернуться к своей обычной деятельности на следующий день после процедуры, в том числе вернуться к работе, если врач не дал иных указаний.
Инъекция грушевидной мышцы | UCI Health
Какова цель инъекции грушевидной мышцы?
Цель инъекции грушевидной мышцы — облегчить боль. чтобы вы могли возобновить нормальную деятельность.Во многих случаях мы назначить курс физиотерапии, чтобы помочь вам вернуться к нормальному уровню деятельность.
Что происходит перед лечением?
Вас проводят в комнату, где медсестра проведет собеседование перед процедурой.
Врач, который будет выполнять инъекцию, просматривает вашу историю болезни, предыдущие визуализационные исследования, текущие лекарства и результаты медицинского осмотра, чтобы помочь спланировать лучший подход к инъекции.Если перед инъекцией вы не проходили медицинский осмотр, врач проведет осмотр в это время.
Что происходит во время процедуры?
Вы будете бодрствовать в течение всего процесса. Артериальное давление, частота сердечных сокращений и дыхание постоянно контролируются.
Лежа лицом вниз на процедурный стол, место укола очищается антисептиком.Эта процедура включает в себя введение иглы через кожу, мышцы и мягкие ткани, поэтому возникает небольшой дискомфорт.
Укол местного анестетика (обезболивающего) будет введен в область, где вы испытываете боль. Затем врач направляет иглу с помощью рентгеновского контроля и помещает лекарство. Эта процедура занимает около 30 минут.
Стоит ли ограничивать свою активность или менять диету после укола?
№Если ваш врач не скажет вам иное, вы можете вернуться к своим обычным занятиям.
Есть ли побочные эффекты, вызванные инъекцией грушевидной мышцы?
- Сразу после инъекции вы можете почувствовать, что боль ушла или стала намного меньше. Такое обезболивание часто является результатом применения местного анестетика (обезболивающего) и обычно длится всего несколько часов. Ваша обычная боль последует.Обезболивание от стероидных (противовоспалительных) препаратов обычно проявляется через несколько дней.
- Вы можете испытывать легкую боль в месте инъекции в течение нескольких дней. Вы также можете испытать временное усиление обычной боли после инъекции.
- Вы можете прикладывать лед к пораженному участку на 15 минут три-четыре раза в день.
- У вас может возникнуть головокружение во время или вскоре после инъекции.
Для больных сахарным диабетом
Если у вас диабет, важно знать, что стероид (противовоспалительный) может вызвать повышение уровня сахара в крови на срок до двух недель после инъекции.Вам следует проверять уровень сахара в крови чаще, чем обычно, в течение нескольких дней после эпидуральной инъекции стероидов. Если у вас повышен уровень сахара в крови, обратитесь к врачу, который занимается лечением диабета, за инструкциями о том, как изменить диету и / или скорректировать лекарства от диабета.Есть ли ограничения после инъекции грушевидной мышцы?
да. После процедуры следует соблюдать следующие ограничения:- Не садитесь за руль до конца дня.
- Не принимать ванну и не замачиваться в воде (бассейн, гидромассажная ванна) в течение 24 часов после инъекции.
- Подождите три дня после процедуры, прежде чем возобновить физиотерапию.
Какие лекарства используются для инъекции грушевидной мышцы?
- Лидокаин или бупивакаин — местные анестетики, которые используются для обезболивания области инъекции; это онемение обычно проходит в течение двух-шести часов.
- Триамцинолон (Kenalog®) — стероид, используемый для лечения воспалений и боли. Эффект от этого стероида может проявиться в течение 10 дней.
- Лопамидол, рентгеноконтрастное вещество, может быть введено в эту область для подтверждения правильности его размещения.
Когда мне позвонить своему врачу?
Вам следует немедленно позвонить своему врачу, если произойдет одно из следующих событий:- Отек, покраснение, кровотечение или выделения из места инъекции
- Температура выше 100˚F
- Новые или усиливающиеся боли в спине или шее
- Новое онемение или слабость в руках или ногах
- Затруднение с мочеиспусканием после инъекции, например внезапная потеря контроля над мочевым пузырем
- Затруднения с дефекацией после инъекции, например внезапная потеря контроля над кишечником
SI Информация о совместном впрыске
Что такое крестцово-подвздошный сустав и почему инъекция в крестцово-подвздошный сустав полезна?Крестцово-подвздошный сустав — это большой сустав в области поясницы и ягодиц.Когда сустав становится болезненным, это может вызвать боль в непосредственной близости от него или может передать боль в пах, живот, бедро, ягодицу или ногу.
На этой иллюстрации с надписью показано, где крестцово-подвздошные суставы расположены по отношению к крестцу, тазобедренным костям (гребень подвздошной кости) и копчику (копчик). Источник фото: 123RF.com.
Инъекция в крестцово-подвздошный сустав служит нескольким целям. Во-первых, поместив обезболивающее в сустав, вы почувствуете немедленное облегчение боли, чтобы подтвердить или опровергнуть то, что сустав является источником вашей боли.То есть, если вы полностью избавились от основной боли при онемении сустава, это означает, что этот сустав, скорее всего, является источником вашей боли. Кроме того, в сустав вводят кортизон с замедленным высвобождением, чтобы уменьшить любое предполагаемое воспаление, что во многих случаях может обеспечить долгосрочное облегчение боли.
Хотя существует множество способов лечения дисфункции крестцово-подвздошных суставов, инъекции в крестцово-подвздошные суставы эффективно уменьшают воспаление и могут принести облегчение в течение нескольких месяцев.
Инъекция в крестцово-подвздошный сустав — это стерильная процедура, выполняемая под контролем рентгеноскопии; тип рентгеновского снимка в реальном времени, который врач использует для точного позиционирования иглы. Источник фото: 123RF.com.
Что со мной будет во время процедуры?При необходимости будет назначено внутривенное вливание, чтобы можно было дать адекватное расслабляющее лекарство. После того, как вы лежите на рентгеновском столе, кожа над поясницей / ягодицами будет хорошо очищена. Затем врач онемеет небольшой участок кожи обезболивающим лекарством (анестетиком), которое действует на несколько секунд.Затем врач с помощью рентгеновского контроля направит очень маленькую иглу в сустав. Затем он введет несколько капель контрастного красителя, чтобы убедиться, что лекарство попадает только в сустав. Затем будет медленно введена небольшая смесь обезболивающего (анестетика) и противовоспалительного кортизона.
Что мне делать и чего ожидать после процедуры?Через 20–30 минут после процедуры вы сделаете движение спиной, чтобы спровоцировать обычную боль.Вы сообщите о своей оставшейся боли (если таковая имеется), а также запишите облегчение, которое вы испытаете на следующей неделе, в дневнике боли. Вы можете или не можете добиться улучшения в первые несколько часов после инъекции, в зависимости от того, является ли крестцово-подвздошный сустав вашим основным источником боли.
Иногда вы можете чувствовать онемение, легкую слабость или странное ощущение в ноге в течение нескольких часов после инъекции. Вы можете заметить небольшое усиление боли, продолжающееся в течение нескольких дней, поскольку обезболивающее пройдет до того, как кортизон подействует.В первые 2-3 дня после инъекции лед обычно более эффективен, чем тепло.
Вы можете начать замечать уменьшение боли через 2-5 дней после инъекции. Если вы не заметите улучшения в течение 10 дней после инъекции, оно вряд ли произойдет. Вы можете принимать обычные лекарства после процедуры, но постарайтесь ограничить их в течение первых 4-6 часов после процедуры, чтобы диагностическая информация, полученная в ходе процедуры, была точной. Вас могут направить на физиотерапию или мануальную терапию после инъекции, пока действует обезболивающее, и / или в течение следующих нескольких недель, пока действует кортизон.
В день инъекции вам не следует садиться за руль и избегать каких-либо физических нагрузок. На следующий день после процедуры вы можете вернуться к своим обычным занятиям. Когда боль уменьшится, начните в умеренных количествах выполнять регулярные упражнения / действия. Даже если ваше состояние значительно улучшилось, постепенно увеличивайте активность в течение 1-2 недель, чтобы избежать повторения боли.
* SpineUniverse Редакционный комментарий: Доктор Дрейфус предоставил отличную информацию для пациентов, которые проходят эту процедуру.Инструкции и информация, предоставленная вашим врачом, могут отличаться.
инъекций при синдроме грушевидной мышцы | Колумбийская радиология
Синдром грушевидной мышцы — относительно частое и болезненное состояние бедра и ягодиц. Это вызвано раздражением седалищного нерва возле грушевидной мышцы, узкой мышцы, расположенной в ягодицах.
Ишиас, или боль вдоль седалищного нерва, относится к набору симптомов, которые могут иметь разные причины. Когда причиной седалищной боли является грушевидная мышца, это называется синдромом грушевидной мышцы.Грушевидная мышца и седалищный нерв расположены близко друг к другу, поскольку они проходят через отверстие в тазовой кости и попадают в ногу. Спазм или воспаление грушевидной мышцы может раздражать седалищный нерв и вызывать такие симптомы, как резкая боль, которая распространяется от нижней части спины к задней части одной ноги, онемение, затруднение при сидении и боль при повороте бедра наружу.
Если у вас диагностирован синдром грушевидной мышцы, ваш врач может порекомендовать противовоспалительный мецидин, такой как ибупрофин, миорелаксант и физиотерапию.Если боль не исчезнет, ваш врач может направить вас на инъекцию стероидов, которая поможет уменьшить боль и воспаление и позволит добиться прогресса в физиотерапии.
Чего ожидать от инъекции при синдроме грушевидной мышцы
Радиологи опорно-двигательного аппарата Колумбии используют ультразвук для диагностики и лечения синдрома грушевидной мышцы. Изображения в реальном времени позволяют нам точно направлять инъекции. Наши специалисты ежегодно проводят сотни процедур под визуальным контролем, помогая при синдроме грушевидной мышцы и многих других состояниях.
Как мне подготовиться к процедуре?
Ваш врач обсудит, какие лекарства вы можете принимать за несколько дней до процедуры и в день ее проведения. За несколько часов до процедуры ничего не пить и не есть. Убедитесь, что после процедуры вас будет сопровождать кто-нибудь домой.
Что будет во время процедуры?
Когда вы приедете в наш офис, вас проводят в процедурный кабинет и попросят лечь животом на стол для осмотра.Мы очистим вашу спину и область ягодиц и введем обезболивающее в область инъекции.
Затем мы нанесем на эту область небольшое количество теплого геля. Сонографист проведет ультразвуковым преобразователем (палочкой) по вашей коже, чтобы сделать снимки этой области. Используя эти изображения, радиолог направляет небольшую иглу в пораженный участок и вводит смесь стероидов и анестетика в грушевидную мышцу и вокруг нее.
Иглу удаляют и накладывают стерильную повязку.После инъекции вы будете находиться под наблюдением в течение как минимум 15 минут. Некоторые пациенты чувствуют онемение в ногах на срок до часа, и мы позаботимся о том, чтобы вы могли ходить, прежде чем отправиться домой.
Есть ли риски?
Инъекции при синдроме грушевидной мышцы в целом безопасны. В редких случаях может возникнуть аллергическая реакция на стероидный препарат.
После процедуры
Не садитесь за руль сразу после процедуры. Вам будет предложено отдыхать до конца дня.На следующий день вы можете вернуться к работе и обычным занятиям.
Вы можете почувствовать немедленное облегчение боли от местного анестетика, а затем через несколько часов, когда боль пройдет, она вернется к своему обычному уровню. Обезболивание с помощью стероида может занять несколько дней.
Небольшое покраснение или припухлость вокруг области инъекции является нормальным явлением, и вы можете прикладывать пакет со льдом к этой области на 20 минут два или три раза в день.
Физиотерапия в Миддлтоне от боли
Лечение в спортивной реабилитации Без ограничений после инъекции грушевидной мышцы можно начать, как только врач разрешит это.Каждый врач устанавливает свои собственные временные рамки для начала терапии, исходя из своего личного опыта, а также исходя из того, как ваше тело отреагировало на инъекцию.
Если инъекция частично или полностью избавила вас от дискомфорта, то, если возможно, полезно начать лечение в спортивной реабилитации без ограничений в тот период, когда вы испытываете меньшую боль. Эти временные рамки позволяют вашему физиотерапевту воспользоваться безболезненным периодом, чтобы растянуть грушевидную мышцу и настроить вас на индивидуальную программу домашних упражнений на растяжку и укрепление.
Чтобы помочь удлинить и расслабить тугую или сокращенную грушевидную мышцу, ваш терапевт может использовать руки для массажа или техники растяжения, а также теплые горячие компрессы и электрические методы, такие как ультразвук, интерференционный ток или электрическая стимуляция мышц. В некоторых случаях продолжительной боли также может быть полезен лед. Если ваш терапевт занимается иглоукалыванием, например иглоукалыванием или внутримышечной стимуляцией, он также может использовать эту технику, чтобы облегчить вашу боль и снять напряжение в мышцах.
Ваш физиотерапевт назначит серию упражнений на растяжку бедра, ягодиц, бедра, поясницы и, при необходимости, икры. Они также оценят движение вашего тазобедренного сустава. Любое напряжение в мышцах вокруг бедра и колена или ограничение движения в самом тазобедренном суставе может повлиять на биомеханику туловища и нижней конечности, включая напряжение в грушевидной мышце, поэтому с этим необходимо бороться. В частности, ваш терапевт посоветует вам специально растянуть грушевидную мышцу, сидя на стуле или на земле и скрещивая лодыжку пораженной стороны над другим коленом.Слегка надавив вниз на внутреннюю поверхность бедра на пораженной стороне, одновременно сидя прямо (осторожно наклоняя таз вперед), вы будете растягивать грушевидную мышцу. В зависимости от вашей индивидуальной ситуации терапевт может посоветовать вам, как часто вам следует растягивать грушевидную мышцу и как долго вы должны удерживать каждую растяжку. В целом, длительное и устойчивое растяжение грушевидной мышцы улучшит гибкость грушевидной мышцы, а также улучшит внешнее вращательное движение бедра.
Причину первого спазма грушевидной мышцы должен выяснить терапевт. Чтобы оценить это, они захотят посмотреть на вашу общую осанку в положении стоя и сидя и могут попросить вас сделать что-то, например, ходить, прыгать, подниматься или спускаться по лестнице или приседать на одной ноге, чтобы определить ваш конкретный паттерн движений. и оценить, какие мышцы могут быть слабыми или властными. В частности, будет оценено выравнивание вашего таза и нижней конечности. Тазобедренный сустав, включая грушевидную мышцу вместе с глубокими ягодичными мышцами, помогает контролировать положение нижней конечности, а также таза.Если ваши мышцы напряжены или слабы, они могут изменить ваше выравнивание и биомеханику, а если ваша биомеханика или выравнивание нарушены, это может повлиять на напряжение в вашей грушевидной мышце.
Ваш физиотерапевт также оценит движения в поясничном отделе позвоночника и таза, а также способность основных мышц контролировать туловище. Из-за непосредственной близости грушевидной мышцы к нижней части спины, а также из-за связи спинномозговых нервов, выходящих из нижней части спины и затем образующих большой седалищный нерв (который, как объяснялось выше, проходит рядом или через грушевидную мышцу), это необходимо внимательно изучить его вклад в вашу дисфункцию грушевидной мышцы.Если ваша нижняя часть спины жесткая или дегенерирует в суставах, это может раздражать нервы в нижней части спины или изменять биомеханику позвоночника, вызывая напряжение грушевидной мышцы. В качестве альтернативы свободный (гипермобильный) сустав нижней части спины также может изменить биомеханику нижней части спины и туловища, вызывая сжатие грушевидной мышцы. Часто за счет изменения общей биомеханики туловища и нижних конечностей грушевидная мышца избавляется от чрезмерного напряжения, и боль утихает. Терапевт посоветует вам индивидуальную биомеханику и способы ее улучшения в повседневной деятельности, работе и отдыхе.
Наличие слабой области основной мышцы может иметь такое же влияние на биомеханику поясничного отдела и туловища, как жесткость или ослабление поясничного отдела позвоночника, а также может вызывать боль в грушевидной мышце. Упражнения для укрепления кора будут иметь решающее значение для вашей реабилитации после инъекции грушевидной мышцы. Ваш терапевт может начать эти упражнения с того, что сначала просто научит вас активировать глубокие мышцы, поддерживающие позвоночник и туловище. Это делается путем осторожного втягивания мышц внутрь, когда вы сидите или лежите на кровати.Боль и травмы могут сделать эти мышцы менее эффективными и трудными для активации, поэтому сначала может быть непросто научиться ими пользоваться; обратная связь от физиотерапевта относительно техники будет иметь решающее значение.
По мере того, как вы улучшаете свой контроль над основными мышцами, вам будут предписываться более сложные упражнения, например, те, в которых вы двигаете руками или ногами, удерживая туловище в неподвижном состоянии, для проверки этой области. Наконец, основное внимание будет уделяться повышению выносливости вашей основной области.
В целом реабилитация, которую мы проводим в спортивной реабилитации без ограничений после инъекций грушевидной мышцы, проходит очень хорошо. Если, однако, ваша терапия не продвигается так, как полагает терапевт, мы можем отправить вас обратно к врачу для повторной консультации относительно дальнейшего лечения вашей боли. Однако важно помнить, что инъекции обычно не избавляют от боли; они являются лишь частью вашего общего плана лечения боли.
Sports Rehabilitation Unlimited предоставляет услуги физиотерапии в Миддлтоне.
Возможные причины боли в ягодицах
Боль в ягодицах может быть вызвана множеством факторов. Например, длительное сидение может вызвать давление и онемение ягодиц. Напряженная деятельность в сочетании с недостаточной растяжкой или неспособностью правильно разогреть или остыть может привести к болезненному растяжению и растяжению ягодиц.
Боль в ягодицах также может развиться из-за других травм, а также определенных заболеваний и нарушений в ягодицах или в других связанных областях, таких как таз, копчик (копчик), бедра, верхняя часть ног и поясница.Боль в ягодицах, вызванная заболеванием или состоянием в другой области, называется отраженной болью.
Травмы и боли в ягодицах, связанные с физической активностью
Боль в ягодицах может быть вызвана травмами или травмами, связанными с несчастными случаями, действиями или упражнениями, включая:
Переломы и вывихи костей, например, копчика (копчика), бедра, таза, нижней части позвоночника и бедра (бедренной кости)
Ушибы, ссадины и порезы ягодиц, бедра или прямой кишки
Мышечные судороги ягодичных мышц
Растяжение (растяжение или разрыв связок) бедра или поясницы (растяжение поясничного отдела)
Тендинит (воспаление сухожилий)
Заболевания и состояния, вызывающие боль в ягодицах
Боль в ягодицах также может быть вызвана заболеваниями, расстройствами и другими состояниями, в том числе:
Анальный абсцесс (инфицированная, заполненная гноем полость возле анального отверстия)
Анальная трещина (небольшой болезненный разрыв в заднем проходе)
Артрит бедра
Рак костей таза
Бурсит (воспаление бурсы, смягчающей сустав).Бурсит может быть вызван длительным сидением на твердых поверхностях.
Синдром компартмента (болезненное состояние, вызванное давлением в мышцах, которое снижает приток крови к нервам и мышцам)
Фибромиалгия (хроническое состояние, вызывающее боль, скованность и болезненность мышц, сухожилий и суставов)
Геморрой (опухшие, воспаленные вены заднего прохода или прямой кишки)
Пилонидальная киста (доброкачественный мешок, образующийся на копчике, который может инфицироваться и заполняться гноем)
Синдром грушевидной мышцы (боль, покалывание или онемение в ягодицах, вызванные раздражением седалищного нерва)
Опоясывающий лишай (опоясывающий лишай, болезненное состояние нервов, вызванное вирусом ветряной оспы)
Стеноз позвоночного канала (сужение позвоночного канала, создающее давление на спинной мозг или нервы)
Вопросы для диагностики причины боли в ягодицах
Чтобы диагностировать ваше состояние, ваш врач или поставщик медицинских услуг задаст вам несколько вопросов, связанных с вашими симптомами, включая:
В какой части ягодиц вы чувствуете боль или дискомфорт?
Когда началась боль?
Как долго длится боль?
Есть ли какие-либо действия, которые вызывают или усиливают боль?
Есть ли у вас другие симптомы?
Каковы возможные осложнения боли в ягодицах?
Осложнения боли в ягодицах зависят от основного заболевания, расстройства и состояния.Боль в ягодицах, вызванная незначительным напряжением или чрезмерным использованием, обычно поддается лечению в домашних условиях, например, отдыху, льду и безрецептурным противовоспалительным препаратам.
В некоторых случаях невылеченная боль в ягодицах из-за серьезных заболеваний, таких как перелом позвоночника или бедра, может привести к осложнениям. Вы можете минимизировать риск серьезных осложнений, следуя плану лечения, разработанному вами и вашим лечащим врачом специально для вас. Осложнения продолжающейся невылеченной боли в ягодицах включают:
Хроническая боль
Снижение спортивных результатов
Постоянная инвалидность
Низкое качество жизни
Снижение подвижности, слабость или паралич ног, спины и бедер
Рецидивирующий синдром грушевидной мышцы, леченный инъекциями ботулинического токсина
Синдром грушевидной мышцы возникает из-за ущемления седалищного нерва грушевидной мышцей.Боль в ягодицах усиливается из-за действий, которые способствуют внутреннему вращению бедра, так как мышца способствует внешнему вращению бедра. Это необычное, иногда даже спорное заболевание, которое сложно диагностировать. Синдром грушевидной мышцы следует подозревать, когда с помощью визуализации исключены более распространенные состояния, такие как радикулопатия S1, сакроилеит, фасеточная артропатия и заболевание поясничного диска.1 Более того, МРТ тазового пояса чрезвычайно полезна для диагностики, поскольку она может показать структурные изменения в мышце, 2 как в данном случае.
Мужчина 35 лет начал страдать от боли в правой ягодице, тазу и правой ноге без травм в анамнезе. Клиническое обследование было значимым для положительных маневров Фрейберга, Пейса, Битти и сгибания, приведения, внутреннего вращения (FAIR), предполагающих синдром грушевидной мышцы.1 Электродиагностические исследования исключили поясничную радикулопатию или плексопатию. МРТ показала асимметричную гипертрофию правой грушевидной мышцы (рис. 1А) и без особенностей в поясничном отделе позвоночника.2 Консервативное лечение с применением противовоспалительных анальгетиков, физиотерапии и прегабалина 300 мг / сут в течение 4 месяцев не привело к уменьшению боли. Мы пролечили пациента тремя инъекциями ботулинического токсина А под контролем КТ (100 МЕ для первой инъекции и 50 МЕ для остальных в 2 мл физиологического раствора, введенных поровну в два участка мышцы) в течение первого года ( рисунок 1B), вызывая избирательную амиотрофию (рисунок 1C) и денервацию (рисунок 1D) правой грушевидной мышцы с резким уменьшением боли.3 Три года спустя та же самая боль вернулась с повторным появлением асимметричной гипертрофии правой грушевидной мышцы (рис. 2). Поэтому мы повторили инъекцию ботулотоксина в правую грушевидную мышцу, получив стойкую (более 24 месяцев) ремиссию боли.
Длительное наблюдение в этом случае позволило нам найти прямую корреляцию между гипертрофией грушевидной мышцы и клиническими симптомами. МРТ мышц может использоваться для выявления гипертрофии мышц в качестве мишени для инъекции ботулотоксина.





 Некоторые пациенты, для того чтобы максимально расслабиться, предпочитают снимать всю одежду ниже пояса;
Некоторые пациенты, для того чтобы максимально расслабиться, предпочитают снимать всю одежду ниже пояса; Наиболее оптимальные — 2-х и 5-ти миллилитровые шприцы.
Наиболее оптимальные — 2-х и 5-ти миллилитровые шприцы.