Дефицит витамина д у взрослых: Карта сайта
Нехватка витамина Д: причины, симптомы и последствия
Витамин Д оказывает влияние на весь организм. Все наши внутренние органы имеют рецепторы, готовые его принять. Витамин Д синтезируется в эпидермисе кожи при воздействии солнечных лучей, а точнее — ультрафиолета.
Некоторые косметические средства могут смывать липидный барьер кожи, что может мешать образованию витамина Д. Например, если в них содержится SLS или SPF. Хлорка в бассейне также смывает этот слой.
Получить витамин Д через пищу в принципе реально, но процент его содержания в еде настолько мал, что обеспечить им наш организм просто невозможно.
К тому же в России такой климат — нам все время не хватает солнца, или мы часто сидим в помещении, забывая погулять. А приезжая на юга, мажемся всеми возможными средствами, что полностью мешает витамину Д попасть к нам в организм…
Одна из основных функций этого витамина — контролировать состояние костей и костных тканей, без него может вымываться кальций из организма.
Поэтому он особенно необходим беременным, ведь значительная доля кальция передается от мамы малышу. Очень много исследований показывают о негативном влиянии на ребенка недостатка витамина Д у матери.
Также среди других функций — профилактика рака, сердечно-сосудистых и аутоиммунных заболеваний.
Недостаток витамина Д может привести к развитию многих серьезных заболеваний, среди которых:
- рахит,
- сахарный диабет,
- бронхиальная астма,
- остеопороз,
- инфекционные заболевания,
- рак груди,
- пародонтоз,
- лишний вес и др.
А также человек может:
- чувствовать усталость,
- впадать в депрессию,
- мучиться бессонницей, головными и мышечными болям и пр.
И это далеко не полный список…
Доказано, что больше 200 заболеваний связано с нехваткой витамина Д!
В особой группе риска находятся:
- дети до 5 лет,
- пожилые люди старше 60,
- беременные женщины,
- люди, страдающие избыточным весом,
- темнокожие.

Не зря все врачи советуют чаще гулять! Особенно сейчас, когда лето, самое время зарядиться витамином Д! Ведь, к счастью, наш организм может его накапливать, как верблюд воду!
Помимо этого, существуют различные добавки с этим витамином.
А в нашей клинике вы можете определить свой уровень витамина Д с помощью методов ИФА (оптимальный уровень считается 100−120 нг/мл) или ВЭЖХ, ВЭЖХ-МС.
Записаться можно по телефонам +7 495 532-91-87 +7 926 618-08-68
Клинические рекомендации Российской ассоциации эндокринологов по диагностике, лечению и профилактике дефицита витамина D у взрослых | Пигарова
Список сокращений
1,25(OH)2D — 1,25-дигидроксивитамин D (кальцитриол)
25(OH)D — 25-гидроксивитамин D (кальцидиол)
FGF23 — фактор роста фибробластов 23
ЖКТ — желудочно-кишечный тракт
МЕ — международная единица
МПК — минеральная плотность кости
ПТГ — паратиреоидный гормон
РКИ — рандомизированные клинические исследования
УФ — ультрафиолет
ОРВИ — острые респираторные вирусные инфекции
ВИЧ — вирус иммунодефицита человека
СПЯ — синдром поликистозных яичников
РАЭ — Российская ассоциация эндокринологов
IOF — International osteoporosis foundation — Международный фонд остеопороза
ESCEO (European Society for Clinical and Economic Aspects of Osteoporosis and Osteoarthritis) — Европейское общество по клиническим и экономическим аспектам остеопороза и остеоартрита
The Cochrane Library (Кохрановская библиотека) — электронная база данных систематических обзоров, контролируемых испытаний, основанную на принципах доказательной медицины
EMBASE — база данных статей биомедицинской направленности
MEDLINE — база данных статей биомедицинской направленности
Е-library (Электронная библиотека) — база данных отечественных научных публикаций
Перерасчет между различными единицами измерения
Концентрация 25(ОН)D: нг/мл × 2,496 => нмоль/л
Доза колекальциферола: 1 мкг = 40 МЕ
Методология
Методология формирования клинических рекомендаций
Методы, использованные для сбора/селекции доказательств: поиск в электронных базах данных по ключевым словам, связанным с витамином D и соответствующими разделами клинических рекомендаций. Оценка качества и релевантности найденных источников (Agree).
Оценка качества и релевантности найденных источников (Agree).
В основу клинических рекомендаций положены существующие консенсусы и рекомендации: рекомендации по витамину D Международного фонда остеопороза 2010 г. [1], нормы потребления кальция и витамина D Института медицины США 2010 г. [2], клинические рекомендации по диагностике, лечению и профилактике дефицита витамина D Международного эндокринологического общества (The Endocrine Society) 2011 г. [3], рекомендации для швейцарской популяции Федеральной комиссии по питанию 2011 г. [4], рекомендации Общества исследования костей и минерального обмена Испании 2011 г. [5], и рекомендаций для женщин в постменопаузе и пожилых лиц Европейского общества по клиническим и экономическим аспектам остеопороза и остеоартрита 2013 г. [6], рекомендации Национального общества по остеопорозу Великобритании 2014 г. [7], а также эпидемиологические данные и научные работы по данной проблематике, опубликованные в Российской Федерации [8—19].
Описание методов, использованных для сбора/селекции доказательств
Доказательной базой для рекомендаций являются публикации, вошедшие в Кохрановскую библиотеку, базы данных EMBASE и MEDLINE, e-library. Глубина поиска составляла до 15 лет.
Глубина поиска составляла до 15 лет.
Методы, использованные для оценки качества и силы доказательств:
• консенсус экспертов;
• оценка значимости в соответствии с уровнями доказательности и классами рекомендаций (прилагаются).
Описание методов, использованных для анализа доказательств
При отборе публикаций как потенциальных источников доказательств изучалась методология исследований. Результат влиял на уровень доказательств, присваиваемый публикации, что в свою очередь влияло на силу вытекающих из нее рекомендаций.
Методологическое изучение базируется на нескольких ключевых вопросах, которые сфокусированы на тех особенностях дизайна исследования, которые оказывают существенное влияние на доказательность и приемлемость результатов и выводов. Эти ключевые вопросы могут варьировать в зависимости от типов исследований и применяемых вопросников (материалов), используемых для стандартизации процесса оценки публикаций.
Особое внимание уделялось анализу оригинальных статей, метаанализов, систематических анализов и обзоров, изданных позднее 2006 г.
Таблицы доказательств
Таблицы доказательств заполнялись членами рабочей группы.
Таблица 1. Уровни доказательности
Уровень | Источник доказательств |
I (1) | Проспективные рандомизированные контролируемые исследования с достаточной статистической мощностью для искомого результата. Метаанализы рандомизированных контролируемых исследований. |
II (2) | Проспективные рандомизированные исследования с ограниченным количеством данных. Метаанализы исследований с небольшим количеством пациентов. Хорошо организованное проспективное исследование когорты. Проспективные диагностические исследования. Хорошо организованные исследования «случай—контроль». |
III (3) | Нерандомизированные контролируемые исследования. Исследования с недостаточным контролем. Ретроспективные или наблюдательные исследования. Серия клинических наблюдений. |
IV (4) | Мнение эксперта/данные из отчета экспертной комиссии, экспериментально подтвержденные и теоретически обоснованные. |
Таблица 2. Классы рекомендаций
Класс | Описание | Расшифровка |
A | Рекомендация основана на высоком уровне доказательности (как минимум 1 убедительная публикация I уровня доказательности, показывающая значительное превосходство пользы над риском) | Метод/терапия первой линии или в сочетании со стандартной методикой/терапией |
B | Рекомендация основана на среднем уровне доказательности; имеется как минимум 1 убедительная публикация II уровня доказательности, показывающая значительное превосходство пользы над риском | Метод/терапия второй линии или при отказе, противопоказании или неэффективности стандартной методики/терапии. |
C | Рекомендация основана на слабом уровне доказательности, но имеется как минимум 1 убедительная публикация III уровня доказательности, показывающая значительное превосходство пользы над риском, или нет убедительных данных ни о пользе, ни о риске | Нет возражений против данного метода/терапии или рекомендовано при отказе, противопоказании или неэффективности стандартной методики/терапии, при условии отсутствия побочных эффектов |
D | Отсутствие убедительных публикаций I, II или III уровня доказательности, показывающих значительное превосходство пользы над риском | Рекомендация основана на мнении экспертов, нуждается в проведении исследований |
Методы, использованные для формулирования рекомендаций
Консенсус экспертов.
Индикаторы доброкачественной практики (Good Practice Points — GPPs)
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ
Анализ стоимости не проводился, и публикации по фармакоэкономике не анализировались.
Методики валидизации рекомендаций
• внешняя экспертная оценка;
• внутренняя экспертная оценка.
Описание метода валидизации рекомендаций
Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами.
Экспертов просили прокомментировать в том числе доходчивость и точность интерпретации доказательной базы, лежащей в основе рекомендаций.
Комментарии, полученные от экспертов, тщательно систематизировались и обсуждались председателем и членами рабочей группы. Каждый пункт обсуждался, и вносимые в результате этого изменения в рекомендации регистрировались.
Основные рекомендации
Сила рекомендаций (A—D), уровни доказательств (I, II, III, IV) и индикаторы доброкачественной практики приводятся при изложении текста рекомендаций.
Консультации и экспертная оценка
Проект клинических рекомендаций выносился на обсуждение среди специалистов профессорско-преподавательского состава, организаторов здравоохранения в области эндокринологии и практических специалистов в форме заочного обсуждения, а также обсуждался в рамках экспертных советов, состоящих из ведущих специалистов регионов Российской Федерации 22.10.15, 28.10.15.
Клинические рекомендации получили положительное рецензирование представителями Ассоциации травматологов-ортопедов, Ассоциации ревматологов России, а также поддержаны Российской ассоциацией по остеопорозу.
Рабочая группа
Для окончательной редакции и контроля качества рекомендации были повторно проанализированы членами рабочей группы, которые пришли к заключению, что все замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке рекомендаций сведен к минимуму.
Утверждение клинических рекомендаций
Данные клинические рекомендации утверждены 27. 02.15 на заседании «Национальные клинические рекомендации по диагностике и лечению эндокринопатий» в рамках VII Всероссийского диабетологического конгресса.
02.15 на заседании «Национальные клинические рекомендации по диагностике и лечению эндокринопатий» в рамках VII Всероссийского диабетологического конгресса.
Конфликт интересов
У авторов и экспертов не было конфликта интересов при создании клинических рекомендаций.
Краткое изложение рекомендаций
1. Диагностика
1.1. Широкий популяционный скрининг дефицита витамина D не рекомендуется. Скрининг на дефицит витамина D показан только пациентам, имеющим факторы риска его развития (табл. 7). (Уровень доказательности А I.)
1.2. Оценка статуса витамина D должна проводиться путем определения уровней 25(ОН)D в сыворотке крови надежным методом. Рекомендуется проверка надежности используемого в клинической практике метода определения 25(ОН)D относительно международных стандартов (DEQAS, NIST). При определении уровней 25(OH)D в динамике рекомендуется использование одного и того же метода. Определение 25(OH)D после применения препаратов нативного витамина D в лечебных дозах рекомендуется проводить через как минимум три дня с момента последнего приема препарата. (Уровень доказательности А II.)
(Уровень доказательности А II.)
1.3. Дефицит витамина D определяется как концентрация 25(ОН)D <20 нг/мл (50 нмоль/л), недостаточность — концентрация 25(ОН)D от 20 до
30 нг/мл (от 50 до 75 нмоль/л), адекватные уровни — более 30 нг/мл (75 нмоль/л). Рекомендуемые целевые значения 25(ОН)D при коррекции дефицита витамина D — 30—60 нг/мл (75—150 нмоль/л) (табл. 5). (Уровень доказательности А I.)
1.4. Измерение уровня 1,25(ОН)2D в сыворотке крови для оценки статуса витамина D не рекомендуется, но применимо с одновременным определением 25(ОН)D при некоторых заболеваниях, связанных с врожденными и приобретенными нарушениями метаболизма витамина D и фосфатов, экстраренальной активностью фермента 1α-гидроксилазы (например, при гранулематозных заболеваниях) (см. табл. 7). (Уровень доказательности А II.)
2. Профилактика
2.1. Рекомендуемыми препаратами для профилактики дефицита витамина D являются колекальциферол (D3) и эргокальциферол (D2). (Уровень доказательности B I.)
(Уровень доказательности B I.)
2.2. Лицам в возрасте 18—50 лет для профилактики дефицита витамина D рекомендуется получать не менее 600—800 МЕ витамина D в сутки. (Уровень доказательности B I.)
2.3. Лицам старше 50 лет для профилактики дефицита витамина D рекомендуется получать не менее 800—1000 МЕ витамина D в сутки. (Уровень доказательности B I.)
2.4. Беременным и кормящим женщинам для профилактики дефицита витамина D рекомендуется получать не менее 800—1200 МЕ витамина D в сутки. (Уровень доказательности B I.)
2.5. Для поддержания уровня 25(ОН)D более 30 нг/мл может потребоваться потребление не менее 1500—2000 МЕ витамина D в сутки. (Уровень доказательности А I.)
2.6. При заболеваниях/состояниях, сопровождающихся нарушением всасывания/метаболизма витамина D (см. табл. 7), рекомендуется прием витамина D в дозах, в 2—3 раза превышающих суточную потребность возрастной группы. (Уровень доказательности B I.)
(Уровень доказательности B I.)
2.7. Без медицинского наблюдения и контроля уровня 25(ОН)D в крови не рекомендуется назначение доз витамина D более 10 000 МЕ в сутки на длительный период (>6 мес). (Уровень доказательности B I.)
3. Лечение
3.1. Рекомендуемым препаратом для лечения дефицита витамина D является колекальциферол (D3). (Уровень доказательности А I.)
3.2. Лечение дефицита витамина D (уровень 25(ОН)D в сыворотке крови <20 нг/мл) у взрослых рекомендуется начинать с суммарной насыщающей дозы колекальциферола 400 000 МЕ с использованием одной из предлагаемых схем, с дальнейшим переходом на поддерживающие дозы (табл. 9). (Уровень доказательности B I.)
3.3. Коррекция недостатка витамина D (уровень 25(ОН)D в сыворотке крови 20—29 нг/мл) у пациентов из групп риска костной патологии рекомендуется с использованием половинной суммарной насыщающей дозы колекальциферола, равной 200 000 МЕ с дальнейшим переходом на поддерживающие дозы (см. табл. 9). (Уровень доказательности B II.)
табл. 9). (Уровень доказательности B II.)
3.4. У пациентов с ожирением, синдромами мальабсорбции, а также принимающих препараты, нарушающие метаболизм витамина D, целесообразен прием высоких доз колекальциферола (6000—10 000 МЕ/сут) в ежедневном режиме. (Уровень доказательности B II.)
4. Дополнительные рекомендации
4.1. Всем лицам рекомендуется адекватное возрасту потребление кальция с пищей. При недостаточном потреблении кальция с продуктами питания необходимо применение добавок кальция для обеспечения суточной потребности в этом элементе. (Уровень доказательности А I.)
4.2. Мы рекомендуем применение активных метаболитов витамина D и их аналогов у пациентов с установленным нарушением метаболизма витамина D по абсолютным и относительным показаниям (табл. 11). Активные метаболиты витамина D и их аналоги могут назначаться только под врачебным контролем уровней кальция в крови и моче. В виду потенциальной возможности развития гиперкальциемии/гиперкальциурии, с осторожностью следует назначать активные метаболиты витамина D и их аналоги одновременно с препаратами нативного витамина D, содержащими дозу колекальциферола выше профилактической (более 800—1000 МЕ в сутки). (Уровень доказательности А I.)
В виду потенциальной возможности развития гиперкальциемии/гиперкальциурии, с осторожностью следует назначать активные метаболиты витамина D и их аналоги одновременно с препаратами нативного витамина D, содержащими дозу колекальциферола выше профилактической (более 800—1000 МЕ в сутки). (Уровень доказательности А I.)
Синтез и метаболизм витамина D
Витамин D относится к группе жирорастворимых витаминов. Он естественным образом присутствует лишь в очень ограниченном количестве продуктов питания, а синтез в организме человека возможен только в определенных условиях, когда ультрафиолетовые (УФ) лучи солнечного света попадают на кожу. Витамин D, получаемый из продуктов питания (табл. 3) и в виде пищевых добавок, а также образующийся при пребывании на солнце, биологически инертен. Для активации и превращения в активную форму D-гормона [1,25(ОН)2D] в организме должен пройти два процесса гидроксилирования.
Таблица 3. Источники витамина D в пище. Составлено на основании [1, 3, 4]
Источники витамина D в пище. Составлено на основании [1, 3, 4]
Естественные пищевые источники | МЕ витамина D (D2 или D3) |
Дикий лосось | 600—1000 МЕ на 100 г |
Лосось, выращенный на ферме | 100—250 МЕ на 100 г |
Сельдь | 294—1676 МЕ на 100 г |
Сом | 500 МЕ на 100 г |
Консервированные сардины | 300—600 МЕ на 100 г |
Консервированная макрель | 250 МЕ на 100 г |
Консервированный тунец | 236 МЕ на 100 г |
Рыбий жир | 400—1000 МЕ на 1 столовую ложку |
Грибы, облученные УФ | 446 МЕ на 100 г |
Грибы, не облученные УФ | 10—100 МЕ на 100 г |
Сливочное масло | 52 МЕ на 100 г |
Молоко | 2 МЕ на 100 г |
Молоко, обогащенное витамином D | 80—100 МЕ на стакан |
Сметана | 50 МЕ на 100 г |
Яичный желток | 20 МЕ в 1 шт |
Сыр | 44 МЕ на 100 г |
Говяжья печень | 45—15 МЕ на 100 г |
Первый этап гидроксилирования происходит в печени и превращает витамин D в 25-гидроксивитамин D [25(OH)D], также известный как кальцидиол (рис. 1). Второй этап гидроксилирования происходит преимущественно в почках (с участием фермента CYP27B1 — 1α-гидроксилазы), и его результатом является синтез физиологически активного D-гормона, 1,25-дигидроксивитамина D [1,25(OH)2D] [2]. Уровень кальцитриола в крови определяется большей частью активностью CYP27B1 в почках, находящейся под контролем паратиреоидного гормона (ПТГ), и жестко регулируется отрицательной обратной связью, которая замыкается ингибированием CYP27B1 высокими концентрациями самого кальцитриола и фактора роста фибробластов 23 (FGF23). Ограничению образования активной формы витамина способствует стимуляция фермента CYP24A1 (24-гидроксилазы), который превращает кальцитриол в неактивную, водорастворимую форму кальцитроевой кислоты, в дальнейшем выводимой из организма с желчью. FGF23, секретируемый преимущественно остеоцитами, т.е. костной тканью, способствует активации 24-гидроксилазы в ответ на высокие концентрации D-гормона и повышение концентрации фосфора в крови [20].
1). Второй этап гидроксилирования происходит преимущественно в почках (с участием фермента CYP27B1 — 1α-гидроксилазы), и его результатом является синтез физиологически активного D-гормона, 1,25-дигидроксивитамина D [1,25(OH)2D] [2]. Уровень кальцитриола в крови определяется большей частью активностью CYP27B1 в почках, находящейся под контролем паратиреоидного гормона (ПТГ), и жестко регулируется отрицательной обратной связью, которая замыкается ингибированием CYP27B1 высокими концентрациями самого кальцитриола и фактора роста фибробластов 23 (FGF23). Ограничению образования активной формы витамина способствует стимуляция фермента CYP24A1 (24-гидроксилазы), который превращает кальцитриол в неактивную, водорастворимую форму кальцитроевой кислоты, в дальнейшем выводимой из организма с желчью. FGF23, секретируемый преимущественно остеоцитами, т.е. костной тканью, способствует активации 24-гидроксилазы в ответ на высокие концентрации D-гормона и повышение концентрации фосфора в крови [20].
Рис. 1. Метаболизм витамина D в организме и его основные биологические функции [20].
Биологические функции витамина D
Витамин D способствует абсорбции кальция в кишечнике и поддерживает необходимые уровни кальция и фосфатов в крови для обеспечения минерализации костной ткани и предотвращения гипокальциемической тетании. Он также необходим для роста костей и процесса костного ремоделирования, т.е. работы остеобластов и остеокластов. Достаточный уровень витамина D предотвращает развитие рахита у детей и остеомаляции у взрослых. Вместе с кальцием витамин D также применяется для профилактики и в составе комплексного лечения остеопороза [2, 20, 21].
Согласно мнению ряда исследователей [4, 20], функции витамина D не ограничены только контролем кальций-фосфорного обмена, он также влияет и на другие физиологические процессы в организме, включающие модуляцию клеточного роста, нервно-мышечную проводимость, иммунитет и воспаление. Экспрессия большого количества генов, кодирующих белки, участвующие в пролиферации, дифференцировке и апоптозе, регулируется витамином D. Многие клетки имеют рецепторы к витамину D, а в некоторых тканях присутствует собственная 1α-гидроксилаза для образования активной формы D-гормона, и они могут локально генерировать высокие внутриклеточные концентрации 1,25(OH)2D для своих собственных целей функционирования без увеличения его концентрации в общем кровотоке [4].
Экспрессия большого количества генов, кодирующих белки, участвующие в пролиферации, дифференцировке и апоптозе, регулируется витамином D. Многие клетки имеют рецепторы к витамину D, а в некоторых тканях присутствует собственная 1α-гидроксилаза для образования активной формы D-гормона, и они могут локально генерировать высокие внутриклеточные концентрации 1,25(OH)2D для своих собственных целей функционирования без увеличения его концентрации в общем кровотоке [4].
Эксперты Международного эндокринологического общества провели анализ доказательной базы по внескелетным эффектам витамина D и возможностям его применения для профилактики или лечения заболеваний, не связанных с фосфорно-кальциевым или костным метаболизмом. Систематизированные результаты данного анализа представлены в табл. 4. Однако следует отметить, что доказательная база, лежащая в основе некоторых выводов и практических рекомендаций, ограничена работами с применением сравнительно низких доз витамина D, что не всегда было достаточно для достижения уровней 25(ОН)D в крови более 30 нг/мл.
Таблица 4. Внескелетные эффекты витамина D (составлено на основании [22, 23])
Орган, система или заболевание | Эффекты витамина D |
Кожа и волосяные фолликулы | D-гормон обладает антипролиферативным эффектом на кератиноциты. При дефекте рецептора к витамину D у животных резко возрастает риск малигнизации кожи под воздействием УФ. Влияет на обновление волосяных фолликулов через рецептор к витамину D. Оправданно применение витамина D при пролиферативных заболеваниях кожи, например, псориазе, но нет рандомизированных контролируемых исследований, доказывающих его преимущество по сравнению с другими препаратами |
Ожирение, сахарный диабет 2-го типа | На клеточном уровне и в рамках нормальной физиологии эффекты витамина D при этих заболеваниях не являются абсолютно доказанными. Нет оснований рекомендовать витамин D для лечения или предупреждения ожирения и/или сахарного диабета. Однако влияние дефицита витамина D у этих пациентов на костную ткань должно, несомненно, учитываться, и дефицит необходимо компенсировать |
Диабетическая нефропатия | Важным аспектом плейотропного действия витамина D является взаимодействие с компонентами ренин-ангиотензиновой системы (РАС). Проведенные исследования по комбинации блокаторов ангиотензиновых рецепторов 1-го типа и аналогов витамина D демонстрируют нивелирование молекулярных и клинических маркеров диабетической нефропатии, снижении протеинурии, высокого артериального давления, воспаления и фиброза. Витамин D представляет собой мощный отрицательный эндокринный регулятор экспрессии ренина. Многими работами было показано, что дефицит витамина D — это новый фактор риска прогрессирования болезни почек, но пока еще убедительно не продемонстрировано, что он способен продлить время до наступления терминальной почечной недостаточности. Этот вопрос остается открытым до получения результатов контролируемых клинических исследований |
Падения у пожилых пациентов | Есть достаточно данных, свидетельствующих о том, что у пожилых людей с дефицитом витамина D (<20 нг/мл) добавки нативного витамина D снижают риск падений. Добавки витамина D вместе с кальцием в этом случае могут быть эффективны. Компенсация дефицита витамина D может нести дополнительную пользу в плане снижения риска падений у пожилых пациентов. Оправдано выделение пациентов с высоким риском падений и проведение дальнейших исследований для подбора оптимального режима дозирования витамина D в этой популяции пациентов |
Злокачественные новообразования | Несмотря на биологическое обоснование возможной роли витамина D в предупреждении злокачественных новообразований, существующие доказательства в клинике разноречивы и не могут привести к единому выводу. Наиболее полные данные по раку толстого кишечника и слабые доказательства в отношении других злокачественных новообразований. Пока нет оснований рекомендовать средние или высокие дозы витамина D для предупреждения или в комплексной терапии злокачественных новообразований. Исследования в этой области продолжаются |
Сердечно-сосудистыезаболевания | Рецепторы и метаболизирующие ферменты витамина D экспрессируются в артериальных сосудах, сердце и практически всех клетках и тканях, имеющих отношение к патогенезу сердечно-сосудистых заболеваний. На животных моделях показаны антиатеросклеротическое действие, супрессия ренина и предупреждение повреждения миокарда и др. Низкие уровни витамина D у человека связаны с неблагоприятными факторами риска сердечно-сосудистой патологии, такими как сахарный диабет, дислипидемия, артериальная гипертензия, и являются предикторами сердечно-сосудистых катастроф, в т.ч. инсультов. Результаты интервенционных исследований несколько противоречивы и не позволяют с уверенностью судить о положительном влиянии витамина D на риск возникновения и течение сердечно-сосудистых болезней. Нет оснований назначать добавки витамина D для снижения кардиовскулярного риска. Однако дальнейшие исследования в этой области перспективны |
Иммунная система | Огромное количество доказательств in vitro и ex vivo свидетельствует об активации рецептора к витамину D на моноцитах, макрофагах, дендритных клетках и лимфоцитах, что важно для контроля как врожденного, так и приобретенного иммунитета. Витамин D является важным звеном гомеостаза иммунной системы: предотвращает аутоиммунные заболевания (сахарный диабет 1-го типа, рассеянный склероз, ревматоидный артрит, воспалительные болезни кишечника и др.) и снижает риск инфекций (туберкулез, ОРВИ, ВИЧ, гепатит С и др.) Есть данные о применении нативного витамина D для повышения его локальной активации в моноцитах-макрофагах при различных иммуно-опосредованных заболеваниях. Однако четких рекомендаций в настоящее время нет |
Репродуктивное здоровье | Роль витамина D в репродуктивной функции подтверждается экспрессией его рецептора в яичниках, эндометрии, плаценте, яичках, сперматозоидах и гипофизе. Данные по эффективности витамина D в лечении СПЯ противоречивы, РКИ отсутствуют. Применение витамина D у мужчин связано с повышением уровней тестостерона крови. Требуются дальнейшие исследования для детализации механизмов влияния витамина D на репродуктивную сферу. |
Беременность и ранний младенческий возраст | Исследования свидетельствуют, что дефицит витамина D во время беременности ассоциирован с неблагоприятными исходами беременности: повышенный риск преэклампсии, инфекций, преждевременных родов, кесарева сечения, гестационного диабета. Оптимальная конверсия витамина D в 1,25(ОН)2D во время беременности достигается при уровне 25(ОН)D более 40 нг/мл. РКИ демонстрируют снижение частоты осложнений беременности у пациенток, получающих высокие дозы витамина D. Хотя и общепризнано, что беременность и лактация представляют собой состояния с повышенной потребностью в витамине D, но четких рекомендаций по адекватному восполнению в настоящее время нет |
Деменция | Болезнь Альцгеймера и другие формы деменции — тяжелое бремя для семьи и для общества, против которых в настоящее время нет эффективных средств. Как показывают исследования, витамин D может представлять защиту пожилых пациентов против нейродегенеративных заболеваний. Рецепторы витамина D и 1α-гидроксилаза широко распространены во всех отделах головного мозга, влияя на когнитивные функции гиппокампа. Витамин Dспособствует фагоцитозу амилоидных бляшек, регуляции нейротрофинов, при низких уровнях витамина D риск снижения когнитивной функции и деменции повышается. Несмотря на существенный прогресс наших знаний в данном направлении действия витамина D, в настоящее время нет возможности формулирования отдельных рекомендаций по приему витамина D для профилактики деменции |
Витамин D у мужчин и женщин
Поскольку в исследованиях по витамину D не выявлены какие-либо значимые гендерные различия его метаболизма и действия, рекомендации по дозам и способам дозирования у обоих полов не отличаются.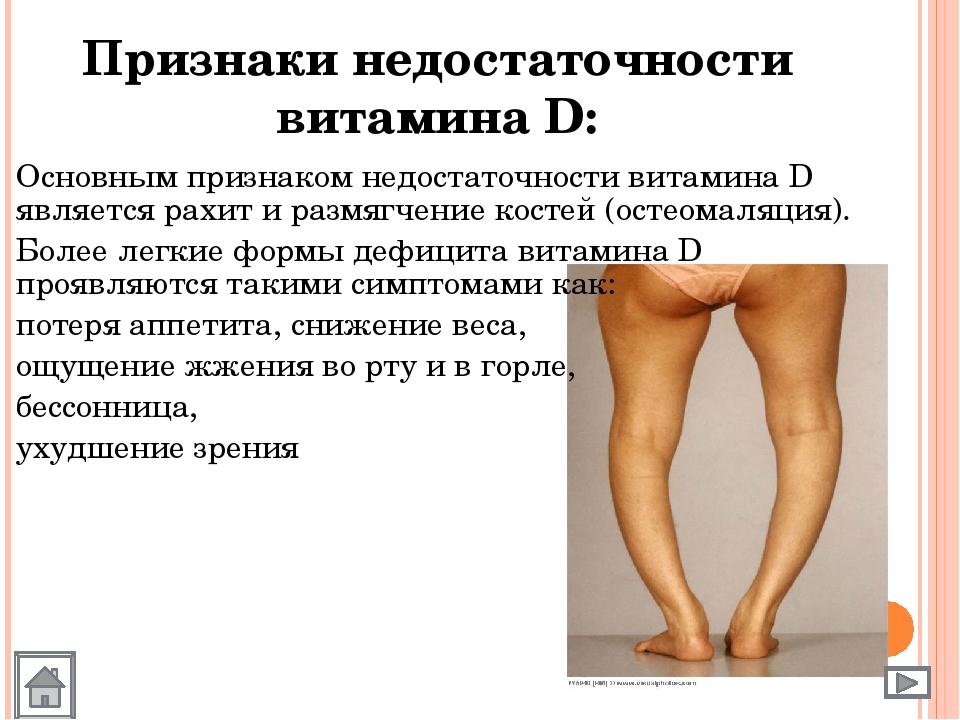
Недостаточность и дефицит витамина D
Сывороточная концентрация 25(OH)D является лучшим показателем статуса витамина D, поскольку отражает суммарное количество витамина D, производимого в коже и получаемого из пищевых продуктов и пищевых добавок (витамин D в виде монопрепарата или мультивитаминных и витаминно-минеральных комплексов), и имеет довольно продолжительный период полураспада в крови — порядка 15 дней [23]. В то же время целесообразно принимать во внимание, что концентрация 25(OH)D в сыворотке крови все же напрямую не отражает запасы витамина D в тканях организма.
В отличие от 25(OH)D, активная форма витамина D, 1,25(OH)2 D, не является индикатором запасов витамина D, поскольку имеет короткий период полураспада (менее 4 часов) и жестко регулируется ПТГ, FGF23 в зависимости от содержания кальция и фосфора [23]. Концентрация 1,25(OH)2D в сыворотке крови обычно не снижается до тех пор, пока дефицит витамина D не достигнет критических значений [3, 21].
Существуют некоторые разногласия среди экспертов относительно разделительных точек, определяющих дефицит и недостаточность витамина D для здоровья костной системы. В некоторых случаях для оценки референсного интервала использовался анализ уровней витамина D у здоровой популяции с расчетом 95-го перцентиля. Однако ввиду высокой распространенности дефицита витамина D этот метод не является оправданным. Значительно более обоснован анализ биопсий костной ткани с определением уровня минерализации с оценкой содержания витамина D, при котором минерализация не нарушена, но данная методика не может иметь массовое применение в виду своей инвазивности. Именно определение уровня паратгормона позволяет оценить тот уровень витамина D, при котором блокируется избыточная секреция паратгормона. В
Таблица 5. Классификация дефицита, недостаточности и оптимальных уровней витамина D по мнению различных международных профессиональных организаций
Наименование профессиональной организации | Дефицит витамина D | Недостаточное содержание витамина D | Достаточное содержание витамина D |
Институт медицины США [2] | <12 нг/мл (<30 нмоль/л) | 12—20 нг/мл (30—50 нмоль/л) | ≥20 нг/мл (≥50 нмоль/л) |
Международное эндокринологическое общество (клинические рекомендации) 2011 г. | <20 нг/мл (<50 нмоль/л) | 21—29 нг/мл (51—74 нмоль/л) | ≥30 нг/мл (≥75 нмоль/л) |
Федеральная комиссия по питанию Швейцарии [4] | <20 нг/мл (<50 нмоль/л) | 21—29 нг/мл (51—74 нмоль/л) | ≥30 нг/мл (≥75 нмоль/л) |
Испанское общество исследования костей и минерального обмена 2011 г. [5] | <20 нг/мл (<50 нмоль/л) | 21—29 нг/мл (51—74 нмоль/л) | ≥30 нг/мл (≥75 нмоль/л) |
Европейское общество клинических и экономических аспектов остеопороза и остеоартрита (ESCEO) при поддержке Международного фонда остеопороза (IOF) 2013 г. [6] | <10 нг/мл (<25 нмоль/л) | <20 нг/мл (< 50 нмоль/л) | 20—30 нг/мл (50—75 нмоль/л) В некоторых случаях и для достижения максимального эффекта (↓ переломы, падения, летальность) >75 нмоль/л (>30 нг/мл) |
Национальное общество остеопороза Великобритании (практические рекомендации) 2013 г. | <12 нг/мл (<30 нмоль/л) | 12—20 нг/мл (30—50 нмоль/л) | >20 нг/мл (>50 нмоль/л) |
Таблица 5. Интерпретация концентраций 25(OH)D, принимаемая Российской ассоциацией эндокринологов
Классификация | Уровень 25(OH)D в крови нг/мл (нмоль/л) | Клинические проявления |
Выраженный дефицит витамина D | <10 нг/мл (<25 нмоль/л) | Повышенный риск рахита, остеомаляции, вторичного гиперпаратиреоза, миопатии, падений и переломов |
Дефицит витамина D | <20 нг/мл (<50 нмоль/л) | Повышенный риск потери костной ткани, вторичного гиперпаратиреоза, падений и переломов |
Недостаточность витамина D | ≥20 и <30 нг/мл (≥50 и <75 нмоль/л) | Низкий риск потери костной ткани и вторичного гиперпаратиреоза, нейтральный эффект на падения и переломы |
Адекватные уровни витамина D | ≥30 нг/мл* (≥75 нмоль/л) | Оптимальное подавление паратиреоидного гормона и потери костной ткани, снижение падение и переломов на 20% |
Уровни с возможным проявлением токсичности витамина D | >150 нг/мл (>375 нмоль/л) | Гиперкальциемия, гиперкальциурия, нефрокальциноз, кальцифилаксия |
Примечание. * — рекомендуемый референсный интервал для лабораторий 30—100 нг/мл (75—250 нмоль/л).
* — рекомендуемый референсный интервал для лабораторий 30—100 нг/мл (75—250 нмоль/л).
Дефицит витамина D, включая мнение экспертов Международного эндокринологического общества [1], определяется как уровни 25(OH)D в сыворотке крови менее 20 нг/мл. Многие эксперты [1, 4, 5] считают, что уровни между 20—30 нг/мл должны расцениваться как «недостаточность» витамина D, а оптимальный уровень — более 30 нг/мл, особенно для пожилых пациентов
Предрасполагающими для развития рахита и остеомаляции являются уровни 25(OH)D менее
10 нг/мл и особенно менее 5 нг/мл. У многих пациентов с такими низкими показателями 25(OH)D, тем не менее вторичный гиперпаратиреоз не развивается. Предполагается, что низкое потребление кальция является одним из возможных факторов, влияющих на развитие клинических проявлений костной патологии на фоне дефицита витамина D [24, 25].
Эпидемиологические данные по распространенности дефицита витамина D
Недостаточность витамина D, как определяемая уровнями 25(OH)D менее 30 нг/мл, так и менее
20 нг/мл, имеет широкое распространение во всем мире [25]. Например, распространенность уровней менее 30 нг/мл у женщин в постменопаузе составляет 50% в Тайланде и Малазии, 75% в США, 74—83,2% в России, 90% в Японии и Южной Корее [9, 17, 25, 26]. Выраженный дефицит витамина D, определяемый уровнем менее 10 нг/мл, очень распространен на Ближнем Востоке и Южной Азии, где средние уровни колеблются от 4 до 12 нг/мл [26, 27]. Высокая частота субоптимальных уровней 25(OH)D у пожилых мужчин и женщин во всем мире поднимает вопросы возможности предотвращения многих случаев падений и переломов с помощью насыщения витамином D. Беременные и кормящие женщины, принимающие пренатальные витаминные комплексы и препараты кальция, все равно остаются в зоне риска дефицита витамина D [28—30].
В настоящее время недостаточность, а в большей степени дефицит 25(OH)D представляют собой пандемию, затрагивающую преобладающую часть общей популяции, включая детей и подростков, взрослых, беременных и кормящих женщин, женщин в менопаузе, пожилых людей. Важно отметить, что в последней группе при наличии остеопоротического перелома распространенность дефицита витамина D может достигать 100% [24—26].
Важно отметить, что в последней группе при наличии остеопоротического перелома распространенность дефицита витамина D может достигать 100% [24—26].
Такая же ситуация происходит в Российской Федерации, что может наблюдаться из различных исследований, проведенных в стране. Как и во многих странах мира, недостаточность уровней витамина D характерна для всех возрастных групп [10—15, 17, 18, 31].
Причины дефицита витамина D
Вклад в развитие дефицита 25(OH)D в нашей стране может вносить географическое расположение большей части Российской Федерации в северной широте выше 35 параллели, при котором из-за более острого угла падения солнечных лучей и их рассеивания в атмосфере в период с ноября по март кожа практически не вырабатывает витамин D, вне зависимости от времени, которое проводится человеком на солнце [32]. Например, Москва имеет координаты 55°45′, Санкт-Петербург — 59°57, Сочи — 43°35′, Владивосток — 43°07′ северной широты. Также свой вклад вносят сравнительно небольшое количество солнечных дней в большинстве регионов страны и средняя годовая температура, не позволяющая обеспечить облучение достаточной поверхности кожи для синтеза необходимого количества витамина D [33, 34].
Недостаток питательных веществ, как правило, является результатом неадекватного их поступления с пищей, нарушения всасывания, повышенной потребности, невозможности правильного использования витамина D или повышения его деградации. Дефицит витамина D может возникнуть при потреблении в течение длительного времени витамина D ниже рекомендованного уровня, когда воздействие солнечного света на кожу ограничено или нарушается образование активной формы витамина D в почках, а также при недостаточном всасывании витамина D из желудочно-кишечного тракта [35].
Низкое содержание витамина D в большинстве продуктов питания само по себе представляет риск дефицита, развитие которого становится еще более вероятным при аллергии на молочный белок, непереносимости лактозы, ововегетарианстве и строгом вегетарианстве [2]. Таким образом, основным источником витамина D становится образование его под
Дефицит витамина D | Статья на сайте медицинского центра «ВЫМПЕЛ-МЕДЦЕНТР»
Чтобы организм человека правильно функционировал, необходима слаженная работа и взаимодействие всех его систем. В процессе жизнеобеспечения задействованы множество компонентов. Дестабилизация количества одного из них грозит развитием серьезных недугов. Особенно опасна нехватка витамина D. Второе название компонента – кальциферол. В его составе есть несколько активных провитаминов: эргокальциферол и холекальциферол – Д2 и Д3 соответственно. Последний человеческий организм способен синтезировать самостоятельно под воздействием солнечных лучей, первый – поступает в клетки с продуктами питания. Дефицит витамина Д может приводить к серьезным нарушениям систем жизнеобеспечения и патологиям внутренних органов.
В процессе жизнеобеспечения задействованы множество компонентов. Дестабилизация количества одного из них грозит развитием серьезных недугов. Особенно опасна нехватка витамина D. Второе название компонента – кальциферол. В его составе есть несколько активных провитаминов: эргокальциферол и холекальциферол – Д2 и Д3 соответственно. Последний человеческий организм способен синтезировать самостоятельно под воздействием солнечных лучей, первый – поступает в клетки с продуктами питания. Дефицит витамина Д может приводить к серьезным нарушениям систем жизнеобеспечения и патологиям внутренних органов.
Почему происходит недостаток витамина D в организме
Многие ученые относят кальциферол к гормонам, ввиду его участия в размножении клеток и нормализации обменных процессов. Однако основная функция витамина – регулировка переработки кальция и фосфора в тонком кишечнике. Элемент непосредственно влияет на человеческий организм, а именно:
- укрепляет иммунную систему;
- участвует в выработке инсулина поджелудочной для корректной работы ЖКТ;
- подавляет рост опухолевых клеток;
- повышает либидо, стимулирует репродуктивную функцию;
- задействован в эндокринной системе – регулирует деятельность желез внутренней секреции;
- влияет на нервную систему, улучшая память и внимание;
- регулирует кровяную свертываемость;
- отвечает за нормализацию артериального давления;
- улучшает состояние кожи, ногтей, волос.

Среди основных причин нехватки витамина D – сбои в работе самостоятельного синтеза либо нарушение, вызванное неправильным питанием. Кроме того, есть еще несколько факторов, приводящих к дефициту:
- темная кожа самостоятельно защищает себя от переизбытка кальциферола, что особенно выражено у жителей южных регионов;
- дестабилизируют синтез солнцезащитные лосьоны и крема;
- воздействие ультрафиолета значительно снижается в городе, где в воздухе повышено содержание пыли и вредных выбросов;
- проживание в странах с низкой солнечной активностью также вызывает дефицит витамина Д;
- у пожилых людей кожный покров уже не так эффективно синтезирует кальциферол.
Как было указано выше, неправильное питание достаточно сильно влияет на содержание нутриента:
- высокое содержание элемента приходится на мясные, рыбные блюда, яйца, которые избегают вегетарианцы, автоматически попадая в группу риска;
- несбалансированные и неправильно построенные диеты приводят к недостатку витаминов;
- беременность и кормление грудью вызывает удвоенный расход кальциферола.
 Восстановить витамин при этом может только мать, младенец получает элемент вместе с молоком либо внутриутробно – больше никак.
Восстановить витамин при этом может только мать, младенец получает элемент вместе с молоком либо внутриутробно – больше никак.
Есть и другие причины нехватки:
- лишний вес и отсутствие физических нагрузок;
- заболевания желчного пузыря, печени либо почек;
- воспалительные процессы тонкого кишечника;
- медикаментозное лечение, вследствие которого снижается кислотность желудка.
Избыток витамина Д также опасен, как и его недостаток. При этом наблюдается слабость, лихорадочное состояние, высокое давление, замедление пульса, развитие остеопороза, боли в мышцах и суставах, запоры, диарея, тошнота, общая слабость и т.д. Повышенный уровень кальциферола в крови вызывают:
- передозировка лекарственными препаратами;
- одновременное поступление в желудок синтетических заменителей, жирной рыбы и морепродуктов;
- ультрафиолетовые ожоги, облучения.
Если Вы заметили у себя либо у своих близких нарушение работы ЖКТ, судорожный синдром, боли в мышцах или суставах, ощущение постоянной жажды, неврологические отклонения, артериальную гипертензию, скорее всего, причина — передозировка витамина Д.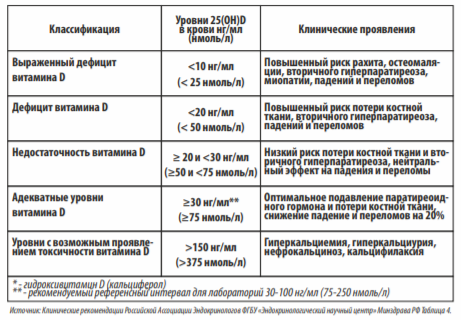
Основные симптомы
Дефицит кальциферола можно выявить, опираясь на следующую симптоматику:
- Снижение переработки кальция, магния и фосфора приводит к образованию судорог, болей в мышцах, ломоте костей. Интенсивность проявлений зависит от индивидуальных особенностей организма.
- Из-за нарушения обмена кальция в организме кости становятся более ломкими и хрупкими, что вызывает частые переломы.
- Снижение иммунитета формирует подверженность вирусным инфекциям, приводящим к осложнениям. Особенно уязвимы дыхательные пути, чье поражение чревато бронхитами и воспалением легких.
- Человеческий организм может накапливать соли натрия, избыток которых повышает давление. Кальциферол активно противодействует этому и его недостаток грозит артериальной гипертензией.
- При дефиците витамина наблюдается отрыжка, вздутие живота, диарея и другие сбои в работе ЖКТ.
- Усиливается работа потовых желез затылка.
- Увеличивается вес тела.
- Нехватка витамина влияет на здоровый сон, у пациента наблюдается бессонница ночью и, как следствие, вялость и низкая работоспособность днем.

- Возможны нарушения нервной системы, наблюдаются перепады настроения, депрессии. Это происходит из-за нарушения выработки серотонина.
- Сбои в работе сердечно-сосудистой системы: учащенное сердцебиение, боли, изменение ритма.
- К симптомам также относят выпадение волос и кровоточивость десен.
Общий анализ крови при дефиците витамина Д покажет анемию, низкое содержание фосфора, кальция и магния, высокое содержание щелочи.
У взрослых
Много лет считалось, что витамин D для корректной работы всех систем организма необходим только детям. Исследования показывали, что под его воздействием кальций поступает в кости, способствуя их правильному формированию и развитию, исключая появление рахита. Что касается зрелой возрастной группы – считалось, что недостатка элемента у мужчин и женщин старше 18 лет быть не может, так как тело в достаточной мере подвергается воздействию солнечных лучей. Дальнейшие исследования в данной области доказали обратное. Микронутриент у взрослых контролирует деление клеток, оказывает противовоспалительное действие, стимулирует активность иммунной системы и способствует выработке антибактериальных частиц в организме, обеспечивает оптимальную работу нервной системы, вызывает выработку «антидепрессивных» медиаторов – дофамина и серотонина. При его нехватке наблюдается:
Микронутриент у взрослых контролирует деление клеток, оказывает противовоспалительное действие, стимулирует активность иммунной системы и способствует выработке антибактериальных частиц в организме, обеспечивает оптимальную работу нервной системы, вызывает выработку «антидепрессивных» медиаторов – дофамина и серотонина. При его нехватке наблюдается:
- ломкость костей;
- слабость в мышцах, периодические судороги;
- частые простуды;
- отсутствие настроения;
- раздражительность и угнетенность;
- расшатывание зубов, частый кариес;
- потеря аппетита.
У женщин
Помимо сбоев репродуктивной функции, угрозы бесплодия и опухолей молочных желез, среди ярко выраженных симптомов обычно наблюдаются перепады настроения и депрессии на фоне проявления дефектов кожи, волос и ногтей, снижение веса, ухудшение аппетита, жжение в горле, бессонницы. Нехватка доли витамина Д в организме провоцирует повышенную чувствительность к инфекциям, атеросклероз, артериальную гипертензию.
Суточная потребность
Дневная норма витамина Д, которую должен употребить человек, зависит от его возраста. На сегодня рекомендованными показателями являются:
Возрастная группа | Суточная доза,МЕ | Максимальное разрешенное количество (тыс.), МЕ |
Ребенок до 6 месяцев | 400 | 1 |
Малыш от 7 месяцев до года | 400 | 1,5 |
Дети 1 — 8 лет | 600 | 2,5 — 3 |
Подростки 9 — 17 лет | 600 | 4 |
Взрослые от 18 до 70 лет | 600 | 4 |
Пожилые более 71 года | 800 | 4 |
Беременность и кормление грудью | 800 | 4 |
Максимальной суточной дозой витамина Д, которую можно спокойно принимать в профилактических целях (без предварительной сдачи анализа крови), считается 4 тыс. МЕ.
МЕ.
Без наблюдения профильного специалиста не рекомендовано принимать кальциферол в количестве 10 тыс. МЕ на протяжении более полугода.
Согласно рекомендациям отечественных эндокринологов, суточная норма витамина Д в потребляемой пище для здорового человека в возрасте от 18 до 50 лет должна составлять не менее 800 МЕ, для людей старшей возрастной группы – около 1 тыс. МЕ, для будущих и кормящих мам – до 1,2 тыс. МЕ.
Последствия нехватки
Недостаток витамина D сегодня – это глобальная медицинская проблема, которая затрагивает более 1 миллиарда человек во всем мире. Его дефицит может быть результатом недостаточного воздействия ультрафиолета, исключения элемента из каждодневного рациона, ускоренного катаболизма из-за назначения лекарственных препаратов либо заболеваний, влияющих на его усвоение и метаболизм. Дефицит витамина D у детей приводит к рахиту, у взрослых – к размягчению костей и другим другим изменениям.
Кальциферол способствует развитию деминерализации костной ткани. У младшей возрастной группы кости со временем размягчаются и деформируются. Это приводит к замедлению роста, увеличению эпифизов длинных костей и деформации конечностей. Взрослые с остеомаляцией испытывают постоянный дискомфорт, ломки и боли в костях, суставах и мышцах, может наблюдаться нарушение походки, деформация позвоночника, черепа. Часто подобные проявления путают с диагнозами «фибромиалгия», «синдром хронической усталости» или «артрит» и не назначают своевременно корректное лечение. Рецепторы витамина присутствуют и в скелетных мышцах, поэтому дефицит вызывает мышечную слабость в ногах и грудной области, дискомфорт в поясничной зоне, увеличивает риск падений и переломов. Последние актуальны для пожилой возрастной категории.
У младшей возрастной группы кости со временем размягчаются и деформируются. Это приводит к замедлению роста, увеличению эпифизов длинных костей и деформации конечностей. Взрослые с остеомаляцией испытывают постоянный дискомфорт, ломки и боли в костях, суставах и мышцах, может наблюдаться нарушение походки, деформация позвоночника, черепа. Часто подобные проявления путают с диагнозами «фибромиалгия», «синдром хронической усталости» или «артрит» и не назначают своевременно корректное лечение. Рецепторы витамина присутствуют и в скелетных мышцах, поэтому дефицит вызывает мышечную слабость в ногах и грудной области, дискомфорт в поясничной зоне, увеличивает риск падений и переломов. Последние актуальны для пожилой возрастной категории.
Исследования медиков и ученых также доказывают влияние субоптимальных уровней витамина D на развитие болезней сосудов и сердца.
Заболевания, возникающие при недостатке витамина D разнообразны – от хронических инфекционных и простудных до нарушений зрения, дыхательной недостаточности, ишемической болезни сердца, выпадения и разрушения зубов. У детей гиповитаминоз D может проявляться в виде рахита – заболевания, затрагивающим в первую очередь костную и нервную системы.
У детей гиповитаминоз D может проявляться в виде рахита – заболевания, затрагивающим в первую очередь костную и нервную системы.
Подведем итог
Для поддержания оптимального количества витамина D в организме малышам старше года необходимо получать 600 МЕ в день, а взрослым – 800 МЕ. Тем, кто находится в группе риска, рекомендуют ежедневные физические нагрузки, пешие прогулки в дневное время суток (не менее 20 минут), сбалансированное питание, включающее продукты, которые содержат витамин Д. Также необходимо поддерживать нормально допустимый вес и следить за работой всех систем организма, особое внимание уделяя кишечнику, печени и почкам. Если у ближайших родственников обнаружен остеопороз или диагностирован гиповитаминоз D, незамедлительно обратитесь к врачу.
Многопрофильный медицинский центр «ВЫМПЕЛ-МЕДЦЕНТР» – это высокоточная диагностика, консультации лучших докторов, оперативное и эффективное лечение различных заболеваний. У нас можно пройти полный курс обследования, получить помощь от высококвалифицированных профильных специалистов. Для записи на прием и по другим вопросам обращайтесь по телефонам.
Для записи на прием и по другим вопросам обращайтесь по телефонам.
Дата публикации: 24.09.2020 16:18:28
Для чего необходим витамин D?
Многим известно, что витамин D необходим детям и взрослым для здорового роста костей. Недостаток этого витамина у детей может вызывать рахит, а у взрослых — размягчение костей и повышенный риск переломов. Современные научные исследования связывают дефицит витамина D с иммунными нарушениями, повышенной восприимчивостью к инфекциям, развитием некоторых видов рака, сахарным диабетом и сердечно-сосудистыми заболеваниями. Витамин D также играет очень важную роль в регуляции репродуктивных процессов как у женщин, так и у мужчин.
Существует две формы витамина D. У человека до 90% витамина D3, или холекальциферола, образуется в коже под влиянием ультрафиолетовых лучей. Витамин D2, или эргокальциферол, и частично холекальциферол поступают в организм человека с животной и растительной пищей, обеспечивая примерно 10–20% от общего количества витамина D. Дальше они проходят трансформацию сначала в печени, а потом в почках, чтобы превратиться в активный витамин D – кальцитриол — который и выполняет основную работу. Также стоит отметить, что витамин D, являясь жирорастворимым, накапливается в печени и жировой ткани. При его избытке могут развиваться симптомы гипервитаминоза D – судороги у детей, отложение кальция в органах и тканях, формирование камней в почках. Суточная норма употребления этого витамина составляет 400-800 МЕ, в зависимости от возраста.
Дальше они проходят трансформацию сначала в печени, а потом в почках, чтобы превратиться в активный витамин D – кальцитриол — который и выполняет основную работу. Также стоит отметить, что витамин D, являясь жирорастворимым, накапливается в печени и жировой ткани. При его избытке могут развиваться симптомы гипервитаминоза D – судороги у детей, отложение кальция в органах и тканях, формирование камней в почках. Суточная норма употребления этого витамина составляет 400-800 МЕ, в зависимости от возраста.
Каковы причины недостатка витамина D?
Итак, основные причины дефицита витамина D:
- Недостаток прямых солнечных лучей.
- Снижение синтеза витамина D в коже (применение солнцезащитных кремов, высокая пигментация кожи, зимний период, сокращение светлого времени суток).
- Недостаток в питании продуктов, содержащих витамин D.
- Хроническая почечная и печеночная недостаточность.
- Применение некоторых лекарственных средств (противосудорожные, противотуберкулезные).

- Нарушение всасывания при заболеваниях кишечника.
- Врожденные заболевания (например, витамин D-резистентный рахит).
- Ожирение.
Как проявляется нехватка витамина D у детей и взрослых?
Умеренная нехватка витамина Д может не вызывать острых симптомов ни у детей, ни у взрослых. Но в условиях дефицита этого витамина кальций, потребляемый с пищей, плохо усваивается в кишечнике. Организму приходится вымывать минерал из костей, чтобы поддерживать его уровень в крови. Если дефицит не восполнять, у детей появляются внешние признаки рахита – мышечная слабость, капризность, изменение формы черепа, нарушение прорезывания зубов, запоры,. У взрослых же происходит размягчение костей – остемаляция. Для неё характерны постоянные тянущие боли в пояснице и области тазобедренных суставов, боль в пятках, ребрах, голени, бедрах, лопатке, предплечьях, позвоночнике. Мышечная слабость приводит к тому, что человеку становится трудно встать со стула, подняться по лестнице, появляется склонность к падениям. Может появляться ощущение «ползания мурашек» в руках и ногах – нейропатия. При очень низком уровне кальция в сыворотке крови возможны судороги.
Может появляться ощущение «ползания мурашек» в руках и ногах – нейропатия. При очень низком уровне кальция в сыворотке крови возможны судороги.
Какие существуют методы диагностики нехватки витамина D?
Для подтверждения недостаточности витамина D в организме используют анализ крови на витамин D, при этом уровень 30-100 нг/мл принято считать нормой. Сразу оговоримся, что нормы отличаются в разных странах и даже в разных лабораториях. Косвенно подтвердить дефицит можно определение уровня кальция, фосфора и фермента щелочной фосфатазы в крови, а также кальция и фосфора в моче.
Так в чем же заключаются способы профилактики недостаточности витамина D?
Чтобы восполнить дефицит витамина D в организме, лучше всего проводить больше времени на солнце — подставлять солнечным лучам лицо и кисти рук в течение 15 минут 2-3 раза в неделю. Каждая такая процедура обеспечивает выработку примерно 1000 МЕ витамина D. Но образование витамина D в коже зависит от угла падения солнца и, таким образом, от географической широты, сезона, времени суток. Больше всего витамина вырабатывается, когда солнце находится в зените. То есть с 11.00 до 14.00 – как раз в то время, когда большинство людей стараются спрятаться в тени. Стоит отметить, что в странах с пасмурным климатом или в городах, затянутых смогом, невозможно синтезировать достаточно витамина D с помощью пребывания на солнце. Меланин, который вырабатывается кожей для защиты от ультрафиолета, также мешает выработке витамина D. Поэтому загар, возрастная пигментация кожи и местное применение солнцезащитного крема с фактором защиты (SPF) более 15 блокируют выработку в организме витамина D.
Что касается соляриев, то изначально они разрабатывались только для медицинских целей и применялись всегда под контролем врачей для стимуляции выработки витамина D. Однако сегодня, в связи с высокой заболеваемостью раком кожи, этот вид лечения не применяется. ВОЗ, например, обращает особое внимание на полный запрет соляриев детям до 18 лет. Любители соляриев должны иметь в виду, что многие лампы дают не такой, как у солнца ультрафиолет A (320–400 нм), а не B (280–320 нм). Поэтому в солярии можно получить смуглый оттенок кожи, но не пополнить запасы витамина D.
Альтернативой солнечным ваннам является прием препаратов витамина D. Лекарственные препараты содержат его в одной из двух форм: витамин D 2 — вырабатывают с помощью дрожжей, из растительных источников; витамин D 3 — синтезируют из животных продуктов, он не подходит для вегетарианцев.
Особую группу риска составляют новорожденные и грудные дети. В первые месяцы жизни ребенок активно растет и развивается, поэтому даже здоровым детям необходим дополнительный прием витамина D для профилактики рахита. Причем чаще всего, из-за дефицита витамина D у кормящей мамы, страдают дети, находящиеся на грудном вскармливании. Поэтому оптимальной профилактикой рахита будет служить грудное вскармливание в сочетании с дополнительным введением витамина D. Специфическую профилактику рахита проводят витамином D в суточной дозе для здоровых доношенных детей 400–500 МЕ. Эту дозу назначают с 2 недель жизни ежедневно в период с сентября по май, а также в летние месяцы при недостаточной инсоляции. Она безопасна и не приводит к избыточному накоплению витамина D, даже если его уровень в норме. У здоровых детей, находящихся на искусственном вскармливании адаптированными молочными смесями, которые содержат витамин D, дополнительного его введения не требуется. Большинство педиатров рекомендуют профилактический прием витамина D до 3 лет.
Очень важна обеспеченность витамином D беременных. Чаще всего достаточное его количество содержится в специальных витаминных комплексах. Следует внимательно изучить состав выбранного вами препарата и не принимать витамин D дополнительно без консультации врача.
Для обеспечения здоровья костной и мышечной ткани в возрасте от 19 до 65 лет рекомендуется профилактический прием препаратов витамина D в сезон низкой инсоляции – с октября по апрель. В 19–50 лет доза витамина D составляет 600 МЕ/сут, старше 50 лет – 800–1000 МЕ/сут.
Лечебные дозы витамина D могут достигать 20000 МЕ и более, применяются для лечения серьезных дефицитных состояний и только по рекомендации лечащего врача.
У детей и взрослых с ожирением применяемые дозы должны быть выше, поскольку витамин D запасается в жировой ткани.
К сожалению, очень немногие пищевые продукты содержат витамин D. Это яичные желтки, говяжья печень и некоторые виды рыбы и морепродуктов, в которых он содержится в небольших количествах, например лосось, сардины, скумбрия, печень трески, тунец, рыба-меч. Наиболее богат витамином Д рыбий жир, сделанный из печени трески. Очевидно, природа задумала, чтобы вы получали этот витамин благодаря нахождению на солнце, а в меньшей степени из пищевых источников. В овощах витамин D не содержится вовсе, поэтому природных источников этого витамина для вегетарианцев нет. Во многих странах мира основным пищевым источником витамина D служат молоко и молочные продукты, маргарин и растительные масла, обогащенные витамином D; в 17 странах мира в обязательном порядке этим витамином обогащается маргарин. Подобные продукты, содержащие биологически активные добавки, лежат в основе лечебно-профилактического питания, применяемого для предотвращения потерь костной ткани.
Необходимо отметить, что всасывание витамина D в кишечнике существенно зависит от присутствия других веществ (жиров, желчных кислот). Оно зависит и от типа питания человека. Дефицит желчных кислот приводит к нарушению всасывания витамина D. Важно понимать, что и некоторые продукты питания затрудняют и даже блокируют всасывание витамина D. К ним относятся маргарин, майонез, жареный бекон, колбаса с жиром, свиной жир, жирные торты и пирожные.
В заключение стоит отметить, что рекомендации по профилактическому приему витамина D различаются в разных странах и регионах. Постоянно публикуются новые научные исследования – одни с осторожностью относятся к приему витамина D, другие рекомендуют начинать прием прямо сейчас по 2000-6000 МЕ. Ранее говорилось о непоправимом вреде солнечных лучей, в связи с риском развития рака кожи, а сегодня говорят, что инсоляция необходима в небольших количествах. Поэтому не стоит бросаться в крайности — умеренность всегда была лучшей рекомендацией.
Врач-педиатр участковый
учреждения здравоохранения «5-я городская детская поликлиника»
Колесникова Юлия Николаевна
Эпидемиология дефицита витамина D в Российской Федерации | Петрушкина
1. Wacker M, Holick MF. Sunlight and Vitamin D. Dermatoendocrinol. 2014;5(1):51-108. doi: https://doi.org/10.4161/derm.24494
2. Webb AR, Kline L, Holick MF. Influence of Season and Latitude on the Cutaneous Synthesis of Vitamin D3: Exposure to Winter Sunlight in Boston and Edmonton Will Not Promote Vitamin D3Synthesis in Human Skin*. J. Clin. Endocr. Metab. 1988;67(2):373-378. doi: https://doi.org/10.1210/jcem-67-2-373
3. Engelsen O, Brustad M, Aksnes L, Lund E. Daily Duration of Vitamin D Synthesis in Human Skin with Relation to Latitude, Total Ozone, Altitude, Ground Cover, Aerosols and Cloud Thickness. Photochem. Photobiol. 2005;81(6):1287. doi: https://doi.org/10.1562/2004-11-19-rn-375
4. Matsuoka LY, Ide L, Wortsman J, et al. Sunscreens suppress cutaneous vitamin D3 synthesis. J. Clin. Endocrinol. Metab. 1987; 64(6):1165–1168. doi: https://doi.org/10.1210/jcem-64-6-1165
5. Clemens TL, Henderson SL, Adams JS, Holick MF. Increased Skin Pigment Reduces the Capacity of Skin to Synthesise Vitamin D3. The Lancet. 1982;319(8263):74-76. doi: https://doi.org/10.1016/s0140-6736(82)90214-8
6. Farrar MD, Kift R, Felton SJ, et al. Recommended summer sunlight exposure amounts fail to produce sufficient vitamin D status in UK adults of South Asian origin. Am. J. Clin. Nutr.. 2011;94(5):1219-1224. doi: https://doi.org/10.3945/ajcn.111.019976
7. Национальная программа «Недостаточность витамина D у детей и подростков Российской Федерации: современные подходы к коррекции» / Союз педиатров России [и др.]. — М.: ПедиатрЪ, 2018. — 96 с. [The Union of pediatricians of Russia. «Insufficiency of vitamin D in children and adolescents of the Russian Federation: modern approaches to correction” national prorgam. Moscow: Pediatr; 2018. 96 p. (In Russ).]
8. Holick MF, Binkley NC, Bischoff-Ferrari HA, et al. Evaluation, treatment, and prevention of vitamin D deficiency: An Endocrine Society Clinical Practice Guideline. J. Clin. Endocrinol. Metab. 2011;96(7):1911–1930. doi: https://doi.org/10.1210/jc.2011-0385
9. Пигарова Е.А., Рожинская Л.Я., Белая Ж.Е. и др. Клинические рекомендации Российской Ассоциации Эндокринологов по диагностике, лечению и профилактике дефицита витамина D у взрослых // Проблемы эндокринологии. – 2016. – Т. 62. – № 4. – С. 60–84. [Pigarova EA, Rozhinskaya LY, Belaya JE, et al. Russian Association of Endocrinologists recommendations for diagnosis, treatment and prevention of vitamin D deficiency in adults. Problems of Endocrinology. 2016;62(4):60-84. (In Russ.)] doi: https://doi.org/10.14341/probl201662460-84
10. Лайкам К.Э. Государственная система наблюдения за состоянием питания населения [Электронный ресурс]. 2014. Доступ по ссылке: http://www.gks.ru/free_doc/ new_site/rosstat/smi/food_1–06_2.pdf [Laykam KE. Gosudarstvennaya sistema nablyudeniya za sostoyaniyem pitaniya naseleniya. Available from: http://www.gks.ru/free_doc/ new_site/rosstat/smi/food_1–06_2.pdf (In Russ.)]
11. Коденцова, В.М. Вржесинская О.А. Анализ отечественного и международного опыта использования обогащенных витаминами пищевых продуктов // Вопросы питания. – 2016. – Т. 85. – № 2. – С. 31–50. [Kodentsova VM, Vrzhesinskaya OA. The analysis of domestic and international policy of food fortification with vitamins. Problems of Nutrition. 2016;85(2):31-50. (In Russ.)]
12. Коденцова В.М., Мендель О.И., Хотимченко С.А. и др. Физиологическая потребность и эффективные дозы витамина D для коррекции его дефицита. Современное состояние проблемы // Вопросы питания. – 2017. – Т. 86. – № 2. – С. 47–62. [Kodentsova VM, Mendel’ OI, Khotimchenko SA, et al. Physiological needs and effective doses of vitamin D for deficiency correction. Current state of the problem. Problems of Nutrition. 2017;86(2):47-62. (In Russ.)]
13. Плещева А.В., Пигарова Е.А., Дзеранова Л.К. Витамин D и метаболизм: факты, мифы и предубеждения // Ожирение и метаболизм. – 2012. – Т. 9. – № 2. – С. 33–42. [Plescheva AV, Pigarova EA, Dzeranova LK. Vitamin D and metabolism: facts, myths and misconceptions. Obesity and metabolism. 2012;9(2):33-42. (In Russ.)] doi: https://doi.org/10.14341/omet2012233-42
14. Пигарова Е.А., Петрушкина А.А. Терапевтические возможности коррекции дефицита витамина D у взрослых // Consilium Medicum. – 2018. – Т. 20. – № 4. – С. 68–71. [Pigarova EA, Petrushkina AA. Treatment options of vitamin D deficiency in adults. Consilium Medicum. 2018;20(4):68-71. (In Russ.)] doi: https://doi.org/10.26442/2075-1753_2018.4.43-46
15. Каронова Т.Л., Гринева Е.Н., Никитина И.Л. и др. Уровень обеспеченности витамином D жителей Северо-Западного региона РФ (г. Санкт-Петербург и г. Петрозаводск) // Остеопороз и остеопатии. – 2013. – Т. 16. – № 3. – С. 3–7. [Karonova TL, Grinyova EN, Nikitina IL, et al. The prevalence of vitamin D deficiency in the northwestern region of the Russian Federation among the residents of St. Petersburg and Petrozavodsk. Osteoporosis and Bone Diseases. 2013;16(3):3-7. (In Russ.)] doi: https://doi.org/10.14341/osteo201333-7
16. Маркова Т.Н., Марков Д.С., Маркелова Т.Н. и др. Распространенность дефицита витамина D и факторов риска остеопороза у лиц молодого возраста // Вестник Чувашского Университета. – 2012. – Т. 234. – № 3. – С. 441–446. [Markova TN, Markov DS, Markelova TN, et al. Prevalence of vitamin D deficiency and risk factors of the osteoporosis of young age persons. Vestnik Chuvashskogo universiteta. 2012;234(3):441-6. (In Russ.)]
17. Агуреева О.В., Жабрева Т.О., Скворцова Е.А. и др. Анализ уровня витамина D в сыворотке крови пациентов в Ростовской области // Остеопороз и остеопатии. – 2016. – Т. 19. – № 2. – С. 47. [Agureeva OV, Zhabreva TO, Skvortsova EA, et al. Analiz urovnya vitamina D v syvorotke krovi patsientov v Rostovskoy oblasti. Osteoporosis and Bone Diseases. 2016;19(2):47. (In Russ.)] doi: https://doi.org/10.14341/osteo2016247-47
18. Борисенко Е.П., Романцова Е.Б., Бабцева А.Ф. Обеспеченность витамином D детского и взрослого населения Амурской области // Бюллетень. 2016. – Т. 9. – № 60. – С. 57–61. [Borisenko EP, Romancova EB, Babceva AF. Obespechennost’ vitaminom D detskogo i vzroslogo naseleniya Amurskoj oblasti. Byulleten’. 2016;9(60):57–61. (In Russ.)]
19. Хазова Е.Л., Ширинян Л.В., Зазерская И.Е., и др. Сезонные колебания уровня 25-гидроксихолекальциферола у беременных, проживающих в Санкт-Петербурге // Гинекология. 2015. – Т.17. – № 4. – С. 38-42. [Khazovа EL, Shirinyan LV, Zazerskaya IE, Bart VA, Vasilieva EYu. Season fluctuations of level of 25-hydroxycholecalciferol in pregnant women living in Saint-Petersburg. Gynecology. 2015;17(4):38-42. (In Russ.)]
20. Малявская С.И., Кострова Г.Н., Лебедев А.В. Уровни витамина D у представителей различных групп населения города Архангельска // Экология человека. – 2018. – Т. 356. – № 1. – С. 60–64. [Malyavskaya SI, Kostrova GN, Lebedev АV, et al. 25(OH)D Levels in the Population of Arkhangelsk City in Different Age Groups. Ekologiya cheloveka. 2018; 356(1):60-64. (In Russ.)]
21. Нурлыгаянов Р.З., Сыртланова Э.Р. Распространённость дефицита витамина D у лиц старше 50 лет, постоянно проживающих в республике Башкоротостан, в период минимальной инсоляции // Остеопороз и остеопатии. – 2012. – T.15. – № 3. – С. 7–9. [Nurlygayanov RZ, Syrtlanova ER. Prevalence of vitamin D deficiency in people older than 50 years residing in the republic of Bashkortostan in periods of low insolation. Osteoporosis and Bone Diseases. 2012;15(3):7-9. (In Russ.)] doi: https://doi.org/10.14341/osteo201237-9
22. Нурлыгаянов Р.З., Сыртланова Э.Р., Минасов Т.Б. и др. Распространённость дефицита витамина D у лиц старше 50 лет, постоянно проживающих в республике Башкоротостан, в период максимальной инсоляции. 2015. – T.18. – № 1. – С. 7–9. [Nurlygayanov RZ, Syrtlanov ER, Minasov TB, et al. The level of vitamin D in people over 50 years old residing in republic of Bashkortostan in the period of maximum insolation. Osteoporosis and Bone Diseases. 2015;18(1):7-9. (In Russ.)] doi: https://doi.org/10.14341/osteo201517-9
23. Спасич Т.А., Лемешевская Е.П., Решетник Л.А. и др. Гигиеническое значение дефицита витамина D у населения Иркутской области и пути его профилактики // Бюллетень ВСНЦ СО РАМН. – 2014. – Т. 100. – № 6. – С. 44–47. [Spasich TA, Lemeshevskaya EP, Reshetnik LA, et al. Gigienicheskoe znachenie deficita vitamina D u naseleniya Irkutskoj oblasti i puti ego profilaktiki. Byulleten’ VSNC SO RAMN. 2014;100(6):44–47. (In Russ.)]
24. Захарова И.Н., Мальцев С.В., Боровик Т.Э. и др. Результаты многоцентрового исследования “РОДНИЧОК” по изучению недостаточности витамина D у детей раннего возраста в России // Педиатрия. Журнал им. Г.Н. Сперанского. – 2015. – Т. 94. – № 1. – С. 62–67. [Zaharova IN, Maltsev SV, Borovik TE, et al. Results of a multicenter research «Rodnichok» for the study of vitamin D insufficiency in infants in Russia. Pediatria. 2015;94 (1):62-67. (In Russ.)]
25. Захарова И.Н. Творогова Т.М., Соловьева Е.А. и др. Недостаточность витамина D у детей города Москвы в зависимости от сезона года // Практическая медицина. – 2017. – Т. 106. – № 5. – С. 28–31. [Zakharova IN, Tvorogova TM, Solovjeva E.A, et al. Insufficiency of vitamin D in children in the city of Moscow depending on the year season. Practical medicine. 2017;106(5):28-31. (In Russ.)]
26. Мальцев С.В., Закирова А.М., Мансурова Г.Ш. Обеспеченность витамином D детей разных возрастных групп в зимний период // Российский вестник перинатологии и педиатрии. – 2017. – Т. 62. – № 2. – С. 99–103. [Maltsev SV, Zakirova AM, Mansurova GS. Vitamin D provision in children of different age groups during the winter season. Rossiyskiy Vestnik Perinatologii i Pediatrii. 2017;62(2):99-103. (In Russ.)] doi: https://doi.org/10.21508/1027-4065-2017-62-2-99-103
27. Кривошапкина Д.М., Ханды М.В. Содержание витамина D в сыворотке крови у детей г. Якутска // Актуальные проблемы педиатрии. – 2006. – № S. – С. 295. [Krivoshapkina DM, Handy MV. Soderzhanie vitamina D v syvorotke krovi u detej g. Yakutska. Current pediatrics. 2016;(S):295. (In Russ.)]
28. Витебская А.В., Смирнова Г.Е., Ильин А.В. Витамин Д и показатели кальций- фосфорного обмена у детей, проживающих в средней полосе России, в период максимальной инсоляции // Остеопороз и остеопатии. – 2010. – Т. 13. – № 2. – С. 2–6. [Vitebskaya AV, Smirnova GE, Il’in AV. Vitamin D i pokazateli kal’tsiy-fosfornogo obmenau detey, prozhivayushchikh v sredney polose Rossii, v periodmaksimal’noy insolyatsii. Osteoporosis and Bone Diseases. 2010;13(2):2-6. (In Russ.)] doi: https://doi.org/10.14341/osteo20102
29. Торшин И.Ю., Лиманова О.А., Сардарян И.С. и др. Обеспеченность витамином D детей и подростков 7-14 лет и взаимосвязь дефицита витамина D с нарушениями здоровья детей: анализ крупномасштабной выборки пациентов посредством интеллектуального анализа данных // Педиатрия. Журнал им. Г.Н. Сперанского. – 2015. – Т. 94. – № 2. – С. 175–184. [TorshinIYu, Limanova OA, Sardaryan IS, et al. Provision of vitamin D in children and adolescents aged 7 to 14 years and the relationship of deficiency of vitamin D with violations of children’s health: the analysis of a large-scale sample of patients by means of data mining. Pediatria. 2015;94(2):175-184. (In Russ.)]
30. Бабцева А.Ф., Романцова Е.Б., Борисенко Е.П. и др. Обеспеченность витамином D детей с частой респираторной заболеваемостью // Российский вестник перинатологии и педиатрии. – 2016. – T. 61. – № 4. – С. 229–230. [Babceva AF, Romancova EB, Borisenko EP, et al. Obespechennost’ vitaminom D detej s chastoj respiratornoj zabolevaemost’yu. Rossiyskiy Vestnik Perinatologii i Pediatrii. 2016;61(4):229-230. (In Russ.)]
31. Пигарова Е.А., Петрушкина А.А. Неклассические эффекты витамина D // Остеопороз и остеопатии. – 2017. – Т. 20. – № 3. – С. 90–101. [Pigarova EA, Petrushkina AA. Non-classical effects of vitamin D. Osteoporosis and Bone Diseases. 2017;20(3):90-101. (In Russ.)] doi: https://doi.org/10.14341/osteo20173
32. Вербовой А.Ф., Шаронова Л.А., Капишников А.В., Демидова Д.В. Витамин D3, остеопротегерин и другие гормонально-метаболические показатели у женщин с сахарным диабетом 2 типа // Ожирение и метаболизм. – 2012. – Т. 9. – № 4. – С. 23–27. [Verbovoi AF, Sharonova LA, Kapishnikov AV, Demidova DV. Vitamin D3, osteoprotegerin and other hormonal and metabolic parameters in female patients with type 2 diabetes. Obesity and metabolism. 2012;9(4):23-27. (In Russ.)] doi: https://doi.org/10.14341/2071-8713-5125
33. Грачева Т.В., Лесняк О.М. Проблема вторичного гиперпаратиреоза и дефицит витамина Д у пациенток с сахарным диабетом 2 типа после менопаузы // Остеопороз и остеопатии. – 2016. – Т. 19. – № 2. – С. 56. [Gracheva TV, Lesnyak OM. Problema vtorichnogo giperparatireoza i defitsit vitamina D u patsientok s sakharnym diabetom 2 tipa posle menopauzy. Osteoporosis and Bone Diseases. 2016;19(2):56. (In Russ.)] doi: https://doi.org/10.14341/osteo2016256-56
34. Бекирова Э.Ю. Распространенность дефицита витамина D у больных псориазом, проживающих в Крымском регионе, в осенне-зимний период // Вестник АГИУВ. – 2013. – № 4. – С. 65–68. [Bekirova EYu. Rasprostranennost’ deficita vitamina D u bol’nyh psoriazom, prozhivayushchih v Krymskom regione, v osenne-zimnij period. Herald ASIAME. 2013;(4):65–68. (In Russ.)]
35. Горемыкина М.С., Космынина М.А., Купаев В.И. Влияние витамина D на генез бронхиальной астмы в сочетании с метаболическим синдромом // Известия Самарского научного центра Российской академии наук. – 2014. – Т. 5. – № 2. – С. 776–778. [Goremykina MS, Kosmynina MA, Kupaev VI. Influence of vitamin D on the genesis of bronchial asthma in combination with metabolic syndrome. Izvestia of Samara Scientific Center of the Russian Academy of Sciences. 2014;5(2):776-778. (In Russ.)]
36. Дорофейков В.В., Задорожная М.С., Петрова Н.Н., и др. Дефицит витамина D у больных депрессивными расстройствами молодых лиц Санкт-Петербурга // Остеопороз и остеопатии. – 2016. – T. 19. – № 2. – С. 43–44. [Dorofejkov VV, Zadorozhnaya MS, Petrova NN, et al. Defitcit vitamina D u bol’nykh depressivnymi rasstroystvami u molodykh lits Sankt-Peterburga. Osteoporosis and Bone Diseases. 2016;19(2):43–44. (In Russ.)] doi: https://doi.org/10.14341/osteo2016243-44
37. Храмцова Н.А., Меньшикова Л.В., Грудинина О.В. Уровень 25(ОН) витамина D у пациентов с псориазом и псориатическимартритом // Остеопороз и остеопатии. – 2016. – T. 19. – № 2. – С. 46. [Khramtsova NA, Men’shikova LV, Grudinina OV. Uroven’ 25(OH) vitamina D u patsientov s psoriazom i psoriaticheskim artritom. Osteoporosis and Bone Diseases. 2016;19(2):46. (In Russ.)] doi: https://doi.org/10.14341/osteo2016246-46
38. Шмонина И.А., Галкина О.В., Тотолян Н.А. и др. Уровень обеспеченности витамином D пациентов с рассеянным склерозом // Практическая медицина. – 2015. – Т. 90. – № 5. – С. 88–91. [Shmonina IA, Galkina OV, Totolyan NA, et al. Vitamin D status in patients with multiple sclerosis. Practical medicine. 2015;90(5):88-91. (In Russ.)]
ОСНОВНЫЕ ПОЛОЖЕНИЯ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ РОССИЙСКОЙ АССОЦИАЦИИ ЭНДОКРИНОЛОГОВ «ДЕФИЦИТ ВИТАМИНА D У ВЗРОСЛЫХ: ДИАГНОСТИКА, ЛЕЧЕНИЕ И ПРОФИЛАКТИКА» | Пигарова
Клинические рекомендации утверждены 27.02.2015 на заседании «Национальным клинические рекомендации по диагностике и лечению эндокринопатий» в рамках VII Всероссийского диабетологического конгресса. Настоящая публикация является краткой версией утвержденных клинических рекомендаций, для более подробных разъяснений обратитесь к полной версии. РАБОЧАЯ ГРУППА: Руководители: Дедов И.И., профессор, академик РАН, Москва Мельниченко Г.А., профессор, академик РАН, Москва Авторы текста: Пигарова Е.А., к.м.н., Москва Рожинская Л.Я., д.м.н., профессор, Москва Белая Ж.Е., д.м.н., Москва Дзеранова Л.К., д.м.н., Москва Каронова Т. Л., д.м.н. Санкт-Петербург Ильин А.В., Москва ЭКСПЕРТЫ, ПРИНИМАВШИЕ УЧАСТИЕ В ОБСУЖДЕНИИ И ОДОБРЕНИИ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ: Анциферов М.Б., д.м.н., профессор, Москва Вагапова Г.Р., д.м.н., профессор, Казань Вербовой А.Ф., д.м.н., профессор, Самара Волкова Н.И., д.м.н., профессор, Ростов-На-Дону Гринева Е.Н., д.м.н., профессор, Санкт-Петербург Догадин С.А. д.м.н., профессор, Красноярск Доскина Е.В., к.м.н., Москва Древаль А.В., д.м.н., профессор, Москва Илюхина О.Б., Оренбург Маркина Н.В., к.м.н., Москва Марченкова Л.А., к.м.н., Москва Мкртумян А.М., д.м.н., профессор, Москва Мокрышева Н.Г., д.м.н., Москва Моругова Т.В., д.м.н., Уфа Некрасова М.Р., д.м.н., профессор, Тюмень Панюшкина Г.М., к.м.н., Воронеж Середина Г.Н., Самара Суплотова Л.А., д.м.н., профессор, Тюмень Тюльпаков А.Н., д.м.н., Москва Хамнуева Л.Ю., д.м.н., профессор, Иркутск РЕЦЕНЗЕНТЫ: Алексеева Л.И., д.м.н., Москва Родионова С.С., д.м.н., проф., Москва Фадеев В.В., д.м.н., профессор, Москва Синтез и метаболизм витамина D Витамин D относится к группе жирорастворимых витаминов. Он естественным образом присутствует лишь в очень ограниченном количестве продуктов питания, а синтез в организме человека возможен только в определенных условиях, когда ультрафиолетовые (УФ) лучи солнечного света попадают на кожу. Витамин D, получаемый из продуктов питания и в виде пищевых добавок, а также образующийся при пребывании на солнце, биологически инертен. Для активации и превращения в активную форму D-гормона [1,25(ОН)2Э] в организме должен пройти два процесса гидроксилирования (Рис.1). Первый этап гидроксилирования происходит в печени и превращает витамин D в 25-гидроксивитамин D [25(OH) D], также известный как кальцидиол (Рис.1). Второй этап гидроксилирования происходит преимущественно в почках (с участием фермента CYP27B1 — 1а-гидроксилазы), и его результатом является синтез физиологически активного D-гормона, 1,25-дигидроксивитамина D [1,25(OH)2D]. Уровни кальцитриола в крови определяются большей частью активностью CYP27B1 в почках, находящейся под контролем паратиреоидного гормона (ПТГ), и жёстко регулируются отрицательной обратной связью, которая замыкается ингибированием CYP27B1 высокими концентрациями самого кальцитриола и фактора роста фибробластов 23 (FGF23). Ограничению образования активной формы витамина способствует стимуляция фермента CYP24A1 (24-гидроксила-зы), который превращает кальцитриол в неактивную, водорастворимую форму кальцитроевой кислоты, в дальнейшем выводимой из организма с желчью. Биологические функции витамина D Витамин D способствует абсорбции кальция в кишечнике и поддерживает необходимые уровни кальция и фосфатов в крови для обеспечения минерализации костной ткани и предотвращения гипокальциемической тетании. Он также необходим для роста костей и процесса костного ремоделирования, т.е. работы остеобластов и остеокластов. Достаточный уровень витамина D предотвращает развитие рахита у детей и остеомаляции у взрослых, вторичного ги-перпаратиреоза. Вместе с кальцием витамин D также применяется для профилактики и в составе комплексного лечения остеопороза. Дефицит витамина D приводит к миопатии, что может проявляться мышечной слабостью, особенно в проксимальных группах мышц, трудностями при ходьбе, поддержании кровь жировая ткань Рис. 1. Метаболизм витамина D в организме и его основные биологические функции. 1/25(0H)2D активная форма И м мукомодул ирующее действие: влияние на врожденными приобретенный иммунитет Кальций-фосфорный обмен: усилениеабсорбции и реабсорбции кальция, подавление секреции паратгормона Анти прол и феративное действие: угнетение ангиогенеза, индукция апоптоза равновесия и склонностью к падениям, что закономерно увеличивает риск переломов. Согласно мнению ряда исследователей, функции витамина D не ограничены только контролем кальций-фосфор-ного обмена, он также влияет и на другие физиологические процессы в организме, включающие модуляцию клеточного роста, нервно-мышечную проводимость, иммунитет и воспаление. Экспрессия большого количества генов, кодирующих белки, участвующие в пролиферации, дифференциров-ке и апоптозе, регулируется витамином D. Многие клетки имеют рецепторы к витамину D, а в некоторых тканях присутствует собственная 1а-гидроксилаза для образования активной формы D-гормона, и они могут локально генерировать высокие внутриклеточные концентрации 1,25(OH)2D для своих собственных целей функционирования без увеличения его концентрации в общем кровотоке. Эпидемиологические данные по распространенности дефицита витамина D Недостаточность витамина D, как определяемая уровнями 25(OH)D менее 30 нг/мл, так и менее 20 нг/мл, имеет широкое распространение во всем мире. Например, распространённость уровней менее 30 нг/мл у женщин в постменопаузе составляет 50% в Тайланде и Малазии, 75% в США, 74-83,2% в России, 90% в Японии и Южной Корее. В настоящее время недостаточность, а в большей степени дефицит 25(OH)D представляют собой пандемию, затрагивающую преобладающую часть общей популяции, включая детей и подростков, взрослых, беременных и кормящих женщин, женщин в менопаузе, пожилых людей. Важно отметить, что в последней группе при наличии остеопороти-ческого перелома распространенность витамина D может достигать 100%. Такая же ситуация происходит в Российской Федерации, что может наблюдаться из различных исследований, проведенных в стране. Как и во многих странах мира, недостаточность уровней витамина D характерна для всех возрастных групп. Клинические рекомендации 1. Диагностика 1.1. широкий популяционный скрининг дефицита витамина D не рекомендуется. Скрининг на дефицит витамина D показан только пациентам, имеющим факторы риска его развития (табл. 1). (Уровень доказательности А I) 1.2. Оценка статуса витамина D должна проводиться путем определения уровня общего 25(ОЩО в сыворотке крови надежным методом. Рекомендуется проверка надежности используемого в клинической практике метода определения 25(OH)D относительно международных стандартов (DEQAS, NIST). При определении концентрации 25(OH)D в динамике рекомендуется использование одного и того же метода. Определение 25(OH)D после применения препаратов нативного витамина D в лечебных дозах рекомендуется проводить через как минимум три дня с момента последнего приема препарата. (уровень доказательности А II) Концентрация 25(OH)D в сыворотке крови является лучшим индикатором для мониторинга статуса витамина D, ввиду того, что это основная форма витамина D в циркуляции, имеет длительное время полужизни порядка 2-3 недель, отражает как поступление витамина D с пищей, приемом на- Табяица 1 Группы лиц с высоким риском тяжелого дефицита витамина D, которым показан биохимический скрининг Заболевания костей Рахит Остеомаляция Остеопороз Г иперпаратиреоз Пожилые лица (>60 лет) Падение в анамнезе Низкоэнергетический перелом в анамнезе Ожирение Взрослые с ИМТ 30 кг/м2 и более Пациенты после бариатрических операций Беременные и кормящие женщины, имеющие факторы риска или не желающие принимать профилактически препараты витамина D Беременные женщины с темной кожей, ожирением, гестационным сахарным диабетом, минимальным нахождением на солнце, беременные женщины, не получающие добавки витамина D Дети и взрослые с темным оттенком кожи Жители или выходцы из Азии, Индии, Африки Хроническая болезнь почек СКФ <60 мл/мин Печеночная недостаточность стадии II-IV Синдромы мальабсорбции Воспалительные заболевания кишечника (болезнь Крона, неспецифический язвенный колит, целиакия) Бариатрические операции Радиационный энтерит Муковисцидоз Гранулематозные заболевания Саркоидоз Туберкулез Гистоплазмоз Бериллиоз Коккцидиомикоз Прием лекарственных препаратов Глюкокортикоиды Антиретровирусные препараты Противогрибковые препараты Холестирамин Противоэпилептические препараты 30 № 2/2015 Остеопороз и остеопатии тивных препаратов витамина D, так и синтезированного в коже под воздействием УФ облучения. В настоящее время доступны несколько методов определения уровней 25(OH)D, но существует значительная вариабельность, как между различными методами, так и лабораториями, использующими одинаковые методы, что требует стандартизации метода относительно международного стандарта. DEQAS (www.deqas.org) — международная программа стандартизации определения витамина D. NIST (http: //www.nist.gov/mml/csd/vitdqap.cfm) — стандарт для определения метаболитов витамина D (SRM 972a) и калибровочный раствор для определения 25(0Н)D2+25(0H) D3 (SRM 2972). Наряду с определением 25(OH)D в крови целесообразна также оценка основных параметров фосфорно-кальциевого обмена исходно и после коррекции его уровня в крови: кальций общий, кальций ионизированный, фосфор, паратгормон в крови, кальций и креатинин в суточной моче. Также рекомендуется определение креатинина для расчета СКф. 1.3. Дефицит витамина D определяется как концентрация 25(OH)D <20 нг/мл (50 нмоль/л), недостаточность — концентрация 25(ОНДО от 20 до 30 нг/мл (от 50 до 75 нмоль/л), адекватные уровни 30-100 нг/мл (75-250 нмоль/л). Рекомендуемые целевые значения 25(ОЩО при коррекции дефицита витамина D — 30-60 нг/мл (75150 нмоль/л) (табл. 2). (уровень доказательности А I) Адекватные уровни витамина D жизненно важны для правильной работы эндокринной системы, не только в костной ткани, но также и во всем организме. При концентрации 25(OH)D более 30 нг/мл (75 нмоль/л) у взрослых индивидуумов достигается максимальная абсорбция кальция в кишечнике, максимально снижается уровень ПТГ, и связанная с ним мобилизация кальция из костей, оптимизируется минерализация костной ткани. Мы рекомендуем при коррекции дефицита витамина D придерживаться диапазона целевых значений 25(ОН) 30-60 нг/мл (75-150 нмоль/л), в связи с отсутствием доказательной базы по дополнительному положительному влиянию при концентрации 25(OH)D более 60 нг/мл, а также редкому превышению этих значений естественным путем у человека, даже в популяциях с высоким пребыванием на солнце. Таблица 2 Интерпретация концентраций 25(OH)D, принимаемая Российской Ассоциацией Эндокринологов * — рекомендуемый референсный интервал для лабораторий 30-100 нг/мл (75-250 нмоль/л) В ПОМОЩЬ ПРАКТИЧЕСКОМУ ВРАЧУ 1.4. Измерение уровня 1,25(ОН)гО в сыворотке крови для оценки статуса витамина D не рекомендуется, но применимо с одновременным определением 25(ОН) D при некоторых заболеваниях, связанных с врожденными и приобретенными нарушениями метаболизма витамина D и фосфатов, экстраренальной активностью фермента 1а-гидроксилазы (например, при гранулематозных заболеваниях). (уровень доказательности А II) 2. Профилактика 2.1. Рекомендуемыми препаратами для профилактики дефицита витамина D являются колекальциферол (D3) и эргокальциферол (Dj). (уровень доказательности B I) 2.2. Лицам в возрасте 18-50 лет для профилактики дефицита витамина D рекомендуется получать не менее 600800 МЕ витамина D в сутки. (уровень доказательности B I) 2.3 Лицам старше 50 лет для профилактики дефицита витамина D рекомендуется получать не менее 800-1000 МЕ витамина D в сутки. (уровень доказательности B I) 2.4. Беременным и кормящим женщинам для профилактики дефицита витамина D рекомендуется получать не менее 800-1200 МЕ витамина D в сутки. (уровень доказательности B I) 2.5. Для поддержания уровня 25(OH)D более 30 нг/ мл может потребоваться потребление не менее 1500-2000 МЕ витамина D в сутки. (уровень доказательности А II) указанные поддерживающие дозы нативных препаратов витамина D, определяются как профилактические относительно снижения концентрации 25(OH)D в крови менее 30 нг/ мл и резкого подъема показателя не наблюдается, поэтому они подходят для постоянной терапии и не требуют коррекции/отмены даже в условиях активного пребывания на солнце. На фоне приема профилактических и поддерживающих доз витамина D контроль 25(OH)D в крови целесообразно проводить каждые 6-12 месяцев, что связано, прежде всего, опасениями снижения его уровня ниже целевых значений, чем повышения выше рекомендуемых. 2.6. При заболеваниях/состояниях, сопровождающихся нарушением всасывания/метаболизма витамина D (Таб. 5), рекомендуется прием витамина D в дозах в 2-3 раза превышающих суточную потребность возрастной группы. (уровень доказательности B I) 2.7. Без медицинского наблюдения и контроля 25(ОН) D в крови не рекомендуется назначение доз витамина D более 10 000 МЕ в сутки на длительный период (> 6 месяцев). (уровень доказательности B I) 3. Лечение 3.1. Рекомендуемым препаратом для лечения дефицита витамина D является колекальциферол (D3) (табл. 3) (уровень доказательности А I) Таблица 3 Препараты колекальциферола Торговое название препарата колекальциферола Форма выпуска Содержание препарата в одной капле* Вигантол Масляный раствор 200 000 МЕ во флаконе-капельнице 10 мл (20 000 МЕ (500 мкг) в 1 мл) около 500 МЕ** Аквадетрим Водный раствор 150 000 Ме во флаконе-капельнице 10 мл (15 000 МЕ (375 мкг) в 1 мл) около 500 МЕ *-NB! Объем капель и, таким образом, доза препарата, содержащегося в одной капле, зависят от многих факторов (характер растворителя (водный или масляные раствор), температура раствора, тип пипетки/встроенной капельницы, колебаний пузырька при отмеривании дозы и др.). ** — NB! Ранее в инструкции к препарату Вигантол указывалась доза 667МЕ колекальциферола в одной капле масляного раствора препарата. Классифика ция уровни 25(OH) D в крови нг/мл (нмоль/л) Клинические проявления Выраженный дефицит витамина D < 10 нг/мл (< 25 нмоль/л) Повышенный риск рахита, остеомаляции, вторичного гиперпа-ратиреоза, миопатии, падений и переломов Дефицит витамина D < 20 нг/мл (< 50 нмоль/л) Повышенный риск потери костной ткани, вторичного гиперпа-ратиреоза, падений и переломов Недостаточность витамина D > 20 и <30 нг/мл (>50 и <75 нмоль/л) Низкий риск потери костной ткани и вторичного гиперпара-тиреоза, нейтральный эффект на падения и переломы Адекватные уровни витамина D >30 нг/мл* (>75 нмоль/л) Оптимальное подавление пара-тиреоидного гормона и потери костной ткани, снижение падение и переломов на 20% уровни с возможным проявлением токсичности витамина D >150 нг/мл (>375 нмоль/л) Гиперкальциемия, гиперкаль-циурия, нефрокальциноз, кальцифилаксия 31 В ПОМОЩЬ ПРАКТИЧЕСКОМУ ВРАЧУ № 2/2015 Остеопороз и остеопатии 3.2. Лечение дефицита витамина D (уровень 25(OH)D в сыворотке крови <20 нг/мл) у взрослых рекомендуется начинать с суммарной насыщающей дозы колекальци-ферола 400 000 МЕ с использованием одной из предлагаемых схем, с дальнейшим переходом на поддерживающие дозы (табл. 4). (Уровень доказательности B I) 3.3. Коррекция недостаточности витамина D (уровень 25(OH)D в сыворотке крови 20-29 нг/мл) у пациентов из групп риска костной патологии рекомендуется с использованием половинной суммарной насыщающей дозы колекальциферола равной 200 000 МЕ с дальнейшим переходом на поддерживающие дозы (табл. 4) (Уровень доказательности B II) Таблица 4 Схемы лечения дефицита и недостаточности витамина D 1 Доза колекальциферола Примеры схем лечения* Коррекция дефицита витамина D (при уровне 25(OH)D менее 20 нг/мл) 1 50 000 МЕ еженедельно в течение 8 недель внутрь Вигантол**: 100 капель в неделю или по 50 капель 2 раза в неделю Аквадетрим: 100 капель в неделю или по 50 капель 2 раза в неделю 2 200 000 МЕ ежемесячно в течение 2 месяцев внутрь Вигантол: 10 мл (1 флакон) внутрь 1 раз в месяц — 2 месяца 3 150 000 МЕ ежемесячно в течение 3 месяцев внутрь Аквадетрим: 10 мл (1 флакон) внутрь 1 раз в месяц — 3 месяца 4 7 000 МЕ в день — 8 недель внутрь Вигантол**: 14 капель в день -8 недель Аквадетрим: 14 капель в день — 8 недель Коррекция недостатка витамина D (при уровне 25(OH)D 20-29 нг/мл) 1 50 000 МЕ еженедельно в течение 4 недель внутрь Вигантол**: 100 капель в неделю или по 50 капель 2 раза в неделю Аквадетрим: 100 капель в неделю или по 50 капель 2 раза в неделю 2 200 000 МЕ однократно внутрь Вигантол **: 10 мл (1 флакон) внутрь 3 150 000 МЕ однократно внутрь Аквадетрим: 10 мл (1 флакон) внутрь 4 7 000 МЕ в день — 4 недели внутрь Вигантол**: 14 капель в день -4 недели Аквадетрим: 14 капель в день — 4 недели Поддержание уровней витамина D > 30 нг/мл 1 1000-2000 МЕ ежедневно внутрь Вигантол**/Аквадетрим 2 -4 капли в сутки 2 6000-14 000 МЕ однократно в неделю внутрь Вигантол**/Аквадетрим 15-30 капель однократно в неделю *, ** — см. соответствующие примечания к таблице 3. Таблица 5 Возрастные нормы потребления кальция Возрастная группа Норма потребления элементарного кальция (мг) Дети до 3 лет 700 Дети от 4 до 10 лет 1000 Дети от 10 до 13 лет 1300 Подростки от 13 до16 лет 1300 Лица старше 16 лет и до 50 1000 Женщины в менопаузе или старше 50 лет 1000-1200 Беременные и кормящие грудью женщины 1000-1300 3.4. У пациентов с ожирением, синдромами мальаб-сорбции, а также принимающих препараты, нарушающие метаболизм витамина D, целесообразен прием высоких доз колекальциферола (6 000-10 000 МЕ/сут) в ежедневном режиме. (Уровень доказательности B II) Контроль уровня 25(OR)D в крови целесообразен после окончания прима насыщающих доз колекальциферола и каждые 6-12 месяцев приема поддерживающих доз витамина D. 4. Дополнительные рекомендации 4.1. Всем лицам рекомендуется адекватное возрасту потребление кальция с пищей. При недостаточном потреблении кальция с продуктами питания необходимо применение добавок кальция для обеспечения суточной потребности в этом элементе. (табл. 5) (Уровень доказательности А I) 4.2. Мы рекомендуем применение активных метаболитов витамина D и их аналогов у пациентов с установленным нарушением метаболизма витамина D по абсолютным и относительным показаниям (табл. 6). Активные метаболиты витамина D и их аналоги могут назначаться только под врачебным контролем уровней кальция в крови и моче. В виду потенциальной возможности развития гиперкальциемии/ гиперкальциурии, с осторожностью следует назначать активные метаболиты витамина D и их аналоги одновременно с препаратами нативного витамина D, содержащими дозу колекальциферола выше профилактической (более 800-1000 МЕ в сутки). (Уровень доказательности А I) К активным метаболитам и аналогам витамина D относят кальцитриол и альфакальцидол. Ввиду значительно более высокой стоимости и необходимости мониторирования кальциемии и кальциурии не рекомендуется использование этих препаратов в тех случаях, когда возможно эффективное применение нативного витамина D. Применение данных препаратов не влияет на концентрацию 25(OR)D в крови. Таблица 6 Показания к назначению активных метаболитов витамина D Абсолютные Относительные Терминальная хроническая почечная недостаточность Гипопаратиреоз Псевдогипопара-тиреоз Выраженная гипокальциемия Хроническая болезнь почек с СКФ менее 60 мл/мин Возраст старше 65 лет Высокий риск падений у пожилых пациентов Прием препаратов, нарушающих метаболизм витамина D В комбинированной терапии остеопороза, если предшествующее лечение антирезорб-тивным препаратом в сочетании с нативными формами витамина D не было достаточно эффективным
Витамин D для лечения хронических состояний, сопровождающихся болью, у взрослых
Хроническая боль — это боль умеренной или тяжелой интенсивности, продолжительностью три месяца или более. Она может иметь различные причины, но в большинстве случаев хроническая боль вызывается проблемными состояниями костно-мышечной системы (опорно-двигательного аппарата), такими как артрит или боли в мышцах. Хроническая боль обычно в большей степени поражает пожилых, чем молодых людей. Хроническая боль является инвалидизирующим (лишающим трудоспособности) состоянием, она оказывает серьезное отрицательное влияние на качество жизни.
Витамин D имеет множество функций в организме. Он образуется в коже под действием солнечного света, а также может быть получен из пищи. Было показано, что недостаток витамина D вызывает ряд патологических состояний, в том числе хроническую боль. Кроме того, связь (ассоциация) таких разнообразных видов боли, как головная боль, боль в животе, в колене, в спине, с сезоном года и широтой (проживания) обеспечивает косвенную поддержку представлениям о роли витамина D. Возможность связи между низким уровнем витамина D и хронической болью вызвала интерес, потому что, если бы это было верно, витамин D был бы недорогим и относительно безопасным методом лечения.
Мы провели поиск в научных базах данных на предмет исследований, сравнивающих добавки витамина D с плацебо (пустышкой) или с активными лекарствами в лечении хронических состояний, сопровождающихся болью, у взрослых. Доказательства актуальны по февраль 2015 года.
Существует небольшое количество доказательств, подтверждающих эту связь, но они не высокого качества и не могут быть надежными. Это обновление обзора стремилось найти доказательства высокого качества из рандомизированных контролируемых испытаний (исследований, в которых участники случайным образом распределены, чтобы получать один из нескольких вариантов лечения) витамина D для лечения хронических состояний, сопровождающихся болью.
Мы не нашли последовательную картину того, что лечение витамином D было лучше, чем плацебо при любом хроническом состоянии, сопровождающемся болью. Но исследования имели методологические недостатки (низкое качество доказательств).
Необходимы дополнительные исследования, чтобы определить, полезен ли витамин D в лечении боли при любом конкретном хроническом состоянии, сопровождающемся болью. Такие исследования должны изучить вопрос, ограничивается ли любой эффект лицами, у которых имеется дефицит (недостаток) витамина D. Следует также изучить, как много требуется витамина D, и как долго его следует принимать, чтобы появились его положительные эффекты.
Дефицит витамина D: симптомы и лечение
Обзор
Симптомы дефицита витамина DЧто такое дефицит витамина D?
Дефицит витамина D означает, что в вашем организме недостаточно витамина D. Витамин D уникален, потому что ваша кожа фактически производит его за счет солнечного света.Светлокожие и молодые люди превращают солнечный свет в витамин D намного лучше, чем темнокожие люди старше 50 лет.
Почему витамин D так важен?
Витамин D — один из многих витаминов, необходимых нашему организму для поддержания здоровья. Этот витамин имеет множество функций, в том числе:
- Сохранение прочности костей: Здоровые кости защищают вас от различных заболеваний, в том числе от рахита. Рахит — это заболевание, при котором у детей становятся слабыми и мягкими.Это вызвано нехваткой витамина D в организме. Вам нужен витамин D, чтобы кальций и фосфор можно было использовать для построения костей. У взрослых мягкие кости — это состояние, называемое остеомаляцией.
- Поглощение кальция: Витамин D вместе с кальцием помогает строить кости и сохранять их крепкими и здоровыми. Слабые кости могут привести к остеопорозу, потере плотности костей, что может привести к переломам. Витамин D, принятый перорально или под воздействием солнечных лучей, затем превращается в активную форму витамина.Это та активная форма, которая способствует оптимальному усвоению кальция из вашего рациона.
- Работа с паращитовидными железами: Паращитовидные железы работают каждую минуту, чтобы сбалансировать кальций в крови, сообщаясь с почками, кишечником и скелетом. Когда в рационе достаточно кальция и достаточно активного витамина D, пищевой кальций усваивается и находит хорошее применение во всем организме. Если потребление кальция недостаточное или витамин D низкий, паращитовидные железы будут «заимствовать» кальций у скелета, чтобы поддерживать уровень кальция в крови в нормальном диапазоне.
Каковы последствия дефицита витамина D для здоровья?
Получение достаточного количества витамина D также может помочь сохранить ваше здоровье, защищая от следующих состояний и, возможно, помогая их лечить. Эти условия могут включать:
Каковы источники витамина D?
Витамин D можно получить разными способами. Сюда могут входить:
- Находиться на солнце. Обычно достаточно 15-20 минут три дня в неделю.
- Через пищу, которую вы едите.
- Через пищевые добавки.
Какое отношение имеет солнечный свет к получению достаточного количества витамина D?
Солнечный свет приносит пользу для здоровья. Витамин D вырабатывается, когда ваша кожа подвергается воздействию солнечных лучей или, скорее, ультрафиолетового излучения B (UV-B), которое излучает солнце. Количество витамина D, которое вырабатывает ваша кожа, зависит от таких факторов, как:
- Сезон: Этот фактор немного зависит от того, где вы живете.В таких областях, как Кливленд, Огайо, УФ-В свет не достигает Земли в течение шести месяцев в году из-за озонового слоя и зенита Солнца.
- Время суток: Солнечные лучи наиболее сильны с 10 до 15 часов.
- Объем облачности и загрязнения воздуха.
- Место вашего проживания: В городах около экватора более высокий уровень ультрафиолетового (УФ) света. Именно ультрафиолетовое излучение В солнечного света заставляет вашу кожу вырабатывать витамин D.
- Содержание меланина в вашей коже: Меланин — это коричнево-черный пигмент для глаз, волос и кожи. Меланин вызывает загар кожи. Чем темнее ваша кожа, тем больше необходимо находиться на солнце, чтобы получить достаточное количество витамина D от солнца.
Какое отношение ваша диета имеет к получению достаточного количества витамина D?
Витамин D не содержится во многих продуктах питания. Вот почему в некоторые продукты добавлен витамин D. На самом деле, на новых этикетках пищевых продуктов указано количество витамина D, содержащегося в конкретном продукте.
Может быть трудно, особенно для веганов или людей с непереносимостью лактозы, получить достаточное количество витамина D из своего рациона, поэтому некоторые люди могут предпочесть принимать добавки. Всегда важно есть разнообразную здоровую пищу из всех пищевых групп. Содержание витаминов в различных продуктах питания показано в следующей таблице.
Содержание витамина D в различных пищевых продуктах
| Продукты питания | Содержание витамина D в международных единицах (МЕ) на порцию |
|---|---|
| Масло печени трески, 1 столовая ложка | 1360 |
| Рыба-меч, приготовленная, 3 унции | 566 |
| Лосось (нерка) вареный, 3 унции | 447 |
| Тунец, консервированный в воде, слить, 3 унции | 154 |
| Апельсиновый сок, обогащенный витамином D, 1 стакан | 137 |
| Молоко, обогащенное витаминами, 1 стакан | 115-124 |
| Йогурт, обогащенный 20% дневной нормы витамина D, 6 унций | 80 |
| Сардины, консервированные в масле, сушеные, 2 сардины | 46 |
| Печень, говядина, вареная, 3 унции | 42 |
| Яичный желток, 1 большой | 41 |
| Зерновые, обогащенные 10% дневной нормы витамина D, 1 чашка | 40 |
| Сыр, швейцарский, 1 унция | 6 |
Источник: витамин D.Специалисты в области здравоохранения. Информационный бюллетень о диетических добавках. Национальные институты здоровья. Офис диетических добавок. 7 августа 2019.
Важно проверять этикетки продуктов, поскольку количество добавленного витамина D меняется, когда он искусственно добавляется в такие продукты, как апельсиновый сок, йогурт и маргарин.
Сколько витамина D вам нужно?
У здоровых людей количество витамина D, необходимое в день, зависит от возраста. В приведенной ниже таблице показаны часто цитируемые рекомендации Института медицины, ныне Отделения здравоохранения и медицины Национальной академии наук, инженерии и медицины.Важно знать, что это общие рекомендации. Если ваш врач проверяет ваш уровень в крови, он может порекомендовать более высокие или более низкие дозы в зависимости от ваших индивидуальных потребностей.
Если у вас остеопороз, врач может посоветовать вам сделать анализ крови на уровень витамина D. Количество добавок витамина D может быть индивидуализировано для каждого человека в зависимости от результатов. Для многих пожилых пациентов добавка витамина D, содержащая от 800 до 2000 МЕ в день, которую можно получить без рецепта, может быть как безопасной, так и полезной.Важно обсудить с врачом свои индивидуальные потребности.
| Люди по возрасту | Рекомендуемая диета (МЕ / день) | Верхний уровень потребления (МЕ / день) |
|---|---|---|
| Младенцы 0-6 месяцев * | 400 | 1,000 |
| Младенцы 6-12 месяцев * | 400 | 1,500 |
| Дети 1-3 года | 600 | 2,500 |
| Дети 4-8 лет | 600 | 3000 |
| Люди 9- 70 лет | 600 | 4000 |
| Люди старше 70 лет | 800 | 4000 |
| Женщины 14-50 лет, беременные / кормящие | 600 | 4000 |
* относится к адекватному потреблению по сравнению с рекомендуемой диетой для других возрастных групп.
Симптомы и причины
Что вызывает дефицит витамина D?
Дефицит витамина D может быть вызван определенными заболеваниями, например:
- Муковисцидоз , Болезнь Крона , и целиакия : Эти заболевания не позволяют кишечнику усваивать достаточное количество витамина D через пищевые добавки.
- Операции по снижению веса . Операции по снижению веса, которые уменьшают размер желудка и / или обходят часть тонкого кишечника, очень затрудняют потребление достаточного количества определенных питательных веществ, витаминов и минералов. Эти люди должны находиться под тщательным наблюдением врачей и должны продолжать принимать витамин D и другие добавки на протяжении всей жизни.
- Ожирение : Индекс массы тела более 30 связан с более низким уровнем витамина D.Жировые клетки удерживают витамин D изолированным, поэтому он не высвобождается. Дефицит витамина D чаще встречается у тучных людей. Ожирение часто требует приема больших доз добавок витамина D для достижения и поддержания нормального уровня D.
- Заболевания почек и печени: Эти заболевания снижают количество фермента, необходимого для преобразования витамина D в форму, которая используется в организме. Недостаток этого фермента приводит к недостаточному уровню активного витамина D в организме.
Какие еще факторы могут привести к дефициту витамина D?
- Возраст: Способность кожи вырабатывать витамин D с возрастом снижается.
- Мобильность: Люди, которые привязаны к дому или редко бывают вне дома (например, люди в домах престарелых и других учреждениях), не могут использовать солнце как источник витамина D.
- Цвет кожи: Кожа темного цвета менее способна вырабатывать витамин D, чем кожа светлого цвета.
- Грудное молоко: Грудное молоко женщины содержит лишь небольшое количество витамина D. Часто детские смеси также содержат небольшое количество витамина D. Поэтому младенцы рискуют получить недостаточное количество витамина D.Это особенно актуально для младенцев, которых кормят только грудным молоком.
Могут ли лекарства вызывать дефицит витамина D?
Да. Уровень витамина D можно снизить с помощью некоторых лекарств. К ним относятся:
Всегда сообщайте своему врачу о лекарствах, которые вы принимаете, и любых добавках витамина D или других добавках или травах / альтернативных продуктах для здоровья, которые вы принимаете.
Каковы признаки и симптомы дефицита витамина D?
Острая нехватка витамина D вызывает рахит, который проявляется у детей в виде неправильного роста, мышечной слабости, боли в костях и деформаций суставов.Это очень редко. Однако дети с дефицитом витамина D также могут иметь мышечную слабость или болезненные ощущения в мышцах.
У взрослых недостаток витамина D не так очевиден. Признаки и симптомы могут включать:
- Усталость.
- Боль в костях.
- Мышечная слабость, мышечные боли или мышечные спазмы.
- Изменения настроения, похожие на депрессию.
Диагностика и тесты
Как диагностируется дефицит витамина D?
Ваш врач может назначить анализ крови для определения уровня витамина D.Можно заказать два типа тестов, но наиболее распространенным является 25-гидроксивитамин D, сокращенно известный как 25 (OH) D. Для анализа крови техник будет использовать иглу для взятия крови из вены. Вам не нужно голодать или иным образом готовиться к этому типу теста.
Что означают результаты теста на витамин D?
Существуют разные мнения о том, какой уровень витамина D лучше всего подходит для каждого человека. Для справки лаборатории могут использовать разные номера. Пожалуйста, обсудите ваши результаты со своим врачом.
Как часто вам нужно проверять уровень витамина D?
Врачи обычно не назначают плановые проверки уровня витамина D, но им может потребоваться проверить ваш уровень, если у вас есть определенные заболевания или факторы риска дефицита витамина D. Иногда уровень витамина D можно проверить как причину таких симптомов, как длительные боли в теле, падения в анамнезе или переломы костей без значительной травмы.
Ведение и лечение
Как лечится дефицит витамина D?
Цели лечения и профилактики одинаковы — достичь, а затем поддерживать адекватный уровень витамина D в организме.Хотя вы можете подумать о том, чтобы есть больше продуктов, содержащих витамин D, и получать немного солнечного света, вам, скорее всего, предложат принимать добавки с витамином D.
Витамин D бывает двух видов: D2 и D3. D2, также называемый эргокальциферолом, поступает из растений. D3, также называемый холекальциферолом, поступает от животных. Чтобы получить D2, вам нужен рецепт. D3, однако, продается без рецепта. Он легче всасывается, чем D2, и дольше сохраняется в организме доза за дозой. Посоветуйтесь со своим врачом, чтобы узнать, нужно ли вам принимать витаминные добавки и сколько принимать, если они необходимы.
Может ли у вас когда-нибудь слишком много витамина D?
Да. Вы можете получить слишком много витамина D, если переборщите с добавками. Интересно, что от солнца нельзя получить слишком много витамина D. К счастью, токсичность витамина D встречается довольно редко, но может привести к гиперкальциемии, и вместе симптомы могут включать:
- Тошнота.
- Повышенная жажда и мочеиспускание.
- Плохой аппетит.
- Запор.
- Слабость.
- Путаница.
- Атаксия (неврологическое заболевание, которое может вызывать невнятность слов и спотыкание).
Не принимайте дозы витамина D, превышающие рекомендованные, без предварительной консультации с врачом. Однако ваш врач может порекомендовать более высокие дозы витамина D, если он или она проверяет ваш уровень в крови и соответственно корректирует дозу. Кроме того, будьте осторожны с получением больших доз витамина А вместе с витамином D в некоторых рыбьих жирах. Витамин А также может достигать токсичных уровней и вызывать серьезные проблемы.
Профилактика
Как я могу помочь предотвратить дефицит витамина D?
Цели лечения и профилактики нехватки витамина D одинаковы — достижение и поддержание адекватного уровня витамина D в организме.Ваш лечащий врач сообщит вам, нужно ли вам принимать или продолжать принимать добавки с витамином D. Если да, они также сообщат вам, сколько вам следует принять. Вы также можете принять во внимание:
Есть больше продуктов, содержащих витамин D : См. Таблицу источников питания с витамином D, включенную в эту статью. Имейте в виду, что сами по себе продукты обычно не обеспечивают дневной рекомендуемый уровень витамина D.
Получите немного солнечного света, но не слишком много: Неизвестно, сколько именно солнечного света необходимо.От 10 до 15 минут пребывания на солнце два-три раза в неделю на лице, руках, ногах или спине — это все, что нужно для поглощения необходимого количества витамина D. Возможно, вам понадобится больше солнца (особенно ранней весной и поздно). падение) если:
- Вы старше.
- У вас более темный цвет кожи.
- Вы живете в северном климате.
Использование солнцезащитного крема и нахождение за окном предотвращает образование витамина D в коже. Однако вы должны помнить, что слишком много солнечного света увеличивает риск рака кожи и приводит к старению кожи.Вот почему прием правильно дозированной добавки D гораздо безопаснее, чем намеренное обычное пребывание на солнце.
Причины, симптомы, диагностика и лечение
Обзор
Что такое муковисцидоз (МВ)?
Муковисцидоз (муковисцидоз) — это генетическое (наследственное) заболевание, при котором в органах, включая легкие и поджелудочную железу, накапливается липкая густая слизь.
У здорового человека слизь, выстилающая органы и полости тела, такие как легкие и нос, скользкая и водянистая. У людей с МВ густая слизь закупоривает дыхательные пути и затрудняет дыхание. Блокировка протоков поджелудочной железы вызывает проблемы с перевариванием пищи, поэтому младенцы и дети с МВ могут не усваивать достаточное количество питательных веществ из пищи.
К другим органам, пораженным МВ, относятся печень, носовые пазухи, кишечник и половые органы. МВ — это хроническое (продолжительное) и прогрессирующее (со временем ухудшение) состояние.
Насколько распространен муковисцидоз (МВ)?
Среди белых детей в Соединенных Штатах частота случаев CF составляет 1 на 3500 новорожденных. CF поражает примерно одного из 17 000 чернокожих новорожденных и каждого 31 000 новорожденных азиатского происхождения.
Симптомы и причины
Что вызывает муковисцидоз (МВ)?
CF передается через гены CFTR.Люди с МВ наследуют два дефектных гена, по одному от каждого родителя. Родители не обязательно должны иметь МВ; фактически, у многих семей нет семейного анамнеза МВ. В этом случае носителем называют человека с дефектным геном. Примерно каждый 31 человек в Соединенных Штатах является носителем, не имеющим симптомов МВ.
Каковы симптомы муковисцидоза (МВ)?
У детей с МВ наблюдаются следующие симптомы:
- Неспособность развиваться (неспособность набрать вес, несмотря на хороший аппетит и достаточное количество калорий)
- Жидкий или маслянистый стул
- Проблемы с дыханием
- Рецидивирующие хрипы
- Частые легочные инфекции (рецидивирующая пневмония или бронхит)
- Рецидивирующие инфекции носовых пазух
- Пощупывающий кашель
- Медленный рост
Диагностика и тесты
Как диагностируется муковисцидоз (МВ)?
В большинстве случаев МВ диагностируют в детстве.Врачи диагностируют CF после тщательной оценки и с помощью различных тестов. К ним относятся:
- Скрининг новорожденных : Медицинский работник берет несколько капель крови из укола пятки, обычно, когда новорожденный находится в больнице, и помещает капли на специальную карточку, называемую карточкой Гатри. Лабораторные тесты позволяют диагностировать заболевания, в том числе CF. Каждый штат в Соединенных Штатах требует тестирования новорожденных при рождении, а также через несколько недель.
- Потовый тест : Потовый тест измеряет количество хлоридов в поте тела, которое выше у людей с МВ.В ходе теста врач наносит на кожу пациента химическое вещество под названием пилокарпин, а затем применяет небольшое количество электрической стимуляции, чтобы стимулировать потовые железы к выделению пота. Затем врач собирает пот в пластиковый змеевик, на кусок фильтровальной бумаги или марли. Тест на пот может пройти людям любого возраста. Это безболезненно и без иглы. Это наиболее убедительный тест на CF.
- Генетические тесты : они выполняются с использованием образца крови, который проверяется на дефектные гены, вызывающие МВ.
- Рентген грудной клетки : Рентген грудной клетки используется для подтверждения или подтверждения CF, если поставщик медицинских услуг подозревает, что человек болен. Для подтверждения наличия CF необходимо использовать другие формы тестирования.
- Рентген пазух носа : Как и рентген грудной клетки, рентген пазух может подтвердить МВ у пациентов с определенными симптомами. Другие формы тестирования используются наряду с рентгеном носовых пазух.
- Тесты функции легких : Самый распространенный тест функции легких использует устройство, называемое спирометром.Пациент полностью вдохнул, затем выдохнул через мундштук спирометра.
- Посев мокроты : Медицинский работник берет образец мокроты (слюны) пациента и проверяет ее на наличие бактерий. Определенные бактерии, такие как pseudomonas , чаще всего встречаются у людей с МВ.
Ведение и лечение
Как лечится муковисцидоз (МВ)?
В большинстве случаев пациент посещает центр помощи при CF четыре раза в год.Сиделки в центре:
- Покажите пациенту методы удаления слизи из дыхательных путей, которые помогут сохранить его или ее легкие более здоровыми.
- Выявлять осложнения CF и своевременно их лечить.
- Предлагайте лекарства и информацию о диетотерапии и физической подготовке.
За последние несколько лет был разработан ряд препаратов, называемых модуляторами CFTR, для улучшения функционирования белка CFTR. Эти лекарства сейчас широко используются.Их использование зависит от того, какие гены CFTR есть у людей, но многие люди с CF могут использовать эти новые лекарства.
Почему людям с муковисцидозом (МВ) необходима высококалорийная диета с высоким содержанием жиров?
Дети и взрослые с муковисцидозом (МВ) имеют потребности в питании, отличные от тех, которые обычно рекомендуются детям и взрослым без муковисцидоза. Детям и взрослым может потребоваться в полтора-два раза больше калорий, чем людям без МВ.Требуется больше калорий, потому что человеку с МВ требуется больше энергии, чтобы дышать, бороться с легочными инфекциями и поддерживать сильное тело, чем человеку без МВ.
Также необходимо больше калорий и жиров, потому что CF не позволяет пищеварительным ферментам поджелудочной железы работать должным образом, в результате чего питательные вещества и жиры из пищи не полностью усваиваются кишечником. Хотя капсулы с ферментами, которые принимают перед всеми приемами пищи и закусками, помогают переваривать жиры, белки и крахмалы, определенное количество питательных веществ и жиров не усваивается.Если всасывается недостаточно жиров, значит, жирорастворимые витамины не всасываются полностью, и эти витамины необходимы для защиты легких.
Также важно подчеркнуть, что поддержание веса выше нормы очень важно с раннего детства. Исследователи показали, что молодые люди с МВ, которые сохраняют более высокий вес, растут быстрее и выше до полового созревания и снова становятся выше, когда они достигают своего скачка роста в период полового созревания. Молодые люди с МВ, которые начали жизнь с меньшим весом, не выросли на столько дюймов, начало полового созревания в более позднем возрасте и никогда не достигло такого же всплеска полового созревания.Достижение полного генетического потенциала — получение как можно более высокого роста с максимально большими легкими — это еще одна причина, по которой так важно иметь более высокий, чем обычно, вес у молодых людей с МВ.
Потребление соли (натрия). Еще одно распространенное заблуждение состоит в том, что соль (натрий) вредна для всех людей. Это не относится к детям и взрослым с МВ. Люди с МВ теряют много соли с потом. Хотя не существует установленного стандарта, врачи обычно советуют людям с МВ есть соленую пищу, особенно в жаркую влажную погоду и во время физических упражнений.Кроме того, по желанию можно добавлять соль в блюда и закуски. Узнайте у врача или диетолога, сколько соли вам нужно ежедневно.
Каковы осложнения муковисцидоза (МВ)?
Осложнения CF включают следующее:
- Взрослые с МВ могут иметь проблемы с дыханием, пищеварением и репродуктивными органами.
- Густая слизь, присутствующая у людей с муковисцидозом, может содержать бактерии, которые могут чаще вызывать инфекцию.
- Люди с МВ имеют более высокий риск развития диабета или состояний истончения костей, остеопении и остеопороза.
- Мужчины с МВ не могут иметь детей без альтернативных репродуктивных технологий. У женщин с МВ может наблюдаться снижение фертильности (способность иметь детей) и осложнения во время беременности.
Перспективы / Прогноз
Каков прогноз (перспективы) для пациентов с муковисцидозом (МВ)?
От CF нет лекарства и его нельзя предотвратить.Однако новые методы лечения помогают детям с муковисцидозом дожить до взрослого возраста и улучшить качество жизни. Достижения в лечении CF увеличили ожидаемый возраст выживания пациента с среднего подросткового возраста в 1970-х годах до более чем 36 лет в настоящее время.
Терапия наиболее эффективна при ранней диагностике МВ, поэтому скрининг новорожденных так важен. Эти методы лечения включают лечение инфекций, помощь в предотвращении потери веса и частое посещение специалиста по МВ.Таким образом, эти молодые пациенты могут начать получать самую раннюю, самую современную и агрессивную терапию. Добавление модуляторной терапии CFTR в молодом возрасте кажется очень полезным и может улучшить здоровье в долгосрочной перспективе.
Симптомы, причины, методы лечения и тесты
Обзор
Что такое остеомаляция?
Остеомаляция означает «мягкие кости».«Остеомаляция — это заболевание, которое ослабляет кости и может вызвать их более легкое разрушение. Это нарушение пониженной минерализации, которое приводит к тому, что кость разрушается быстрее, чем восстанавливается. Это заболевание встречается у взрослых. У детей. , недостаточная концентрация витамина D может вызвать рахит.
Симптомы и причины
Что вызывает остеомаляцию?
Остеомаляция чаще всего развивается из-за дефицита витамина D (часто из-за недостатка солнечного света) или, реже, из-за расстройства пищеварения или почек.Витамин D необходим для усвоения кальция и поддержания здоровья костей. Эти нарушения могут повлиять на способность организма усваивать витамины. Есть также редкие генетические состояния, которые могут вызывать остеомаляцию.
Каковы симптомы остеомаляции?
Наиболее частыми симптомами остеомаляции являются боли в костях и бедрах, переломы костей и мышечная слабость. Пациенты также могут испытывать трудности при ходьбе.
Диагностика и тесты
Как диагностируется остеомаляция?
Существуют различные тесты, которые могут быть выполнены, чтобы определить, есть ли у кого-то остеомаляция.
- Самый важный показатель — низкий уровень витамина D, но низкий уровень кальция или значительное падение уровня фосфатов также может указывать на остеомаляцию.
- Может быть сделан рентгеновский снимок, чтобы увидеть, есть ли какие-либо признаки остеомаляции.
- Сканирование минеральной плотности костной ткани может быть полезно для оценки количества кальция и других минералов, присутствующих в костном сегменте пациента. Эти снимки не требуются для диагностики остеомаляции. Однако они могут дать важную информацию о здоровье костей пациента.
В редких случаях врач может выполнить биопсию кости, при которой берется и исследуется образец костной ткани.
Ведение и лечение
Как лечится остеомаляция?
Пациенты с остеомаляцией могут принимать добавки с витамином D, кальцием или фосфатом, в зависимости от конкретного случая.Например, людям с кишечной мальабсорбцией (кишечник не может должным образом усваивать питательные вещества или витамины) может потребоваться прием большего количества витамина D и кальция.
Другие методы лечения для облегчения или коррекции симптомов остеомаляции могут включать:
- Ношение скоб для уменьшения или предотвращения неровностей костей
- Операция по исправлению деформации костей (в тяжелых случаях)
- Достаточное воздействие солнечного света
Причины, симптомы, диагностика, лечение, профилактика
Обзор
Что такое гиперкальциемия?
Гиперкальциемия, или уровень кальция в крови выше нормы, — довольно частая находка.Анализы крови, такие как те, которые собираются для ежегодного медицинского осмотра, сегодня обычно проверяют уровень кальция. Это позволяет врачам рано обнаруживать аномально высокий уровень кальция.
Кальций является важным минералом в нашем организме на протяжении всей жизни для роста костей, прочности костей, поддержания надлежащего уровня гормонов и оптимального функционирования нервов, мышц и мозга. Уровень кальция обычно очень тщательно контролируется организмом. Однако некоторые лекарства и состояния могут привести к повышению уровня кальция в крови.
В прошлом такие осложнения, как потеря костной массы и переломы, камни в почках, почечная недостаточность, гипертония и брадикардия (замедление сердечного ритма), обычно выявлялись в результате длительного нелеченного высокого уровня кальция. Сейчас их редко можно увидеть благодаря анализам крови, которые позволяют проводить профилактическое лечение.
Симптомы и причины
Что вызывает гиперкальциемию?
Гиперкальциемия может быть вызвана более чем 25 отдельными заболеваниями, приемом нескольких лекарств и даже обезвоживанием.Первичный гиперпаратиреоз и различные виды рака составляют наибольший процент всех пациентов с гиперкальциемией.
При первичном гиперпаратиреозе одна или несколько из четырех паращитовидных желез, расположенных за щитовидной железой на шее, вырабатывают слишком много паратироидного гормона. Обычно паращитовидные железы работают с почками, скелетом и кишечником, тщательно регулируя уровень кальция в крови. Но иногда паращитовидная железа становится гиперактивной, в результате чего выделяется избыток паратироидного гормона и повышается уровень кальция в крови.
Общие лекарства, такие как гидрохлоротиазид и другие тиазидные диуретики (назначаемые при гипертонии и отеках), литий и чрезмерное потребление витамина D, витамина А или кальция могут привести к гиперкальциемии. Прием слишком большого количества карбоната кальция в форме Tums® или Rolaids® на самом деле является одной из наиболее частых причин гиперкальциемии.
Рак легких, рак груди и некоторые виды рака крови могут вызывать гиперкальциемию, которая может стать серьезной. К другим менее частым причинам гиперкальциемии относятся:
Каковы симптомы гиперкальциемии?
Хотя симптомы гиперкальциемии встречаются редко, они могут включать:
Диагностика и тесты
Как диагностируется гиперкальциемия?
Ваш врач назначит анализ крови, чтобы определить, есть ли у вас гиперкальциемия.Если уровень кальция повышен, ваш врач будет часто проверять ваши лекарства и историю болезни, а также проводить медицинский осмотр. Если очевидной причины нет, ваш врач может попросить вас посетить эндокринолога, который проведет дальнейшее обследование и тестирование.
Ведение и лечение
Как лечится гиперкальциемия?
Лечение гиперкальциемии зависит от причины и степени тяжести заболевания.Часто врач может сказать вам, что уровень кальция можно снизить, если вы:
- Пейте больше воды
- Перейти на диуретик, не содержащий тиазидов, или лекарство от артериального давления
- Stop антациды, богатые кальцием, таблетки
- Стоп кальциевые добавки
Если гиперкальциемия вызвана сверхактивной паращитовидной железой, ваш врач может рассмотреть несколько вариантов:
- Тщательный мониторинг уровня кальция
- Направление в хирургию для удаления гиперактивных желез
- Начало приема лекарств, таких как цинакальцет (Sensipar®), которые используются для лечения гиперкальциемии
- Использование бисфосфонатов, лекарств от остеопороза, вводимых внутривенно (иглой через вены) для лечения гиперкальциемии, вызванной раком
- Использование деносумаба (XGEVA®), другого препарата, укрепляющего кости, для пациентов с гиперкальциемией, вызванной раком, которые не реагируют на бисфосфонаты.
Если гиперкальциемия тяжелая и / или вызывает серьезные симптомы, ваш врач может порекомендовать немедленную госпитализацию для внутривенного введения жидкостей и других методов лечения.
Профилактика
Как можно предотвратить гиперкальциемию?
Не все формы гиперкальциемии можно предотвратить, но рекомендуется избегать чрезмерного приема таблеток кальция и антацидов на основе кальция. Обязательно поговорите со своим врачом, если у вас есть семейная история с высоким содержанием кальция, камнями в почках или паращитовидными железами.Избегайте приема пищевых добавок, витаминов или минералов, не посоветовавшись предварительно с врачом.
Перспективы / Прогноз
Каков прогноз (перспективы) при гиперкальциемии?
Прогноз, как и лечение, зависит от причины и тяжести гиперкальциемии.Если уровень кальция в сыворотке повышен лишь незначительно, у вас, вероятно, будет мало или совсем не будет никаких осложнений. Когда гиперкальциемия является результатом основного заболевания или заболевания, прогноз зависит от вашего общего состояния здоровья и конкретных обстоятельств.
Симптомы, причины, тесты и лечение
Обзор
Что такое остеопороз?
Слово «остеопороз» означает «пористая кость».«Это заболевание, которое ослабляет кости, и если оно у вас есть, вы подвергаетесь большему риску внезапных и неожиданных переломов костей. Остеопороз означает, что у вас меньше костной массы и прочности. Заболевание часто развивается без каких-либо симптомов или боли и обычно не обнаруживается до тех пор, пока ослабленные кости не вызовут болезненные переломы. Чаще всего это переломы бедра, запястья и позвоночника.
Кто заболевает остеопорозом?
По оценкам, около 200 миллионов человек во всем мире страдают остеопорозом.В США это около 54 миллионов человек. Хотя остеопороз встречается как у мужчин, так и у женщин, вероятность развития этого заболевания у женщин в четыре раза выше, чем у мужчин. В настоящее время в США около двух миллионов мужчин страдают остеопорозом и еще около 12 миллионов подвержены риску развития этого заболевания.
После 50 лет каждая вторая женщина и каждый четвертый мужчина в течение жизни будут иметь перелом, связанный с остеопорозом. Еще 30% имеют низкую плотность костей, что подвергает их риску развития остеопороза.Это состояние называется остеопенией.
Остеопороз является причиной более двух миллионов переломов каждый год, и это число продолжает расти. Есть шаги, которые вы можете предпринять, чтобы предотвратить возникновение остеопороза. Лечение также может замедлить скорость потери костной массы, если у вас остеопороз.
Что вызывает остеопороз?
Исследователи понимают, как развивается остеопороз, даже не зная точной причины его развития. Ваши кости состоят из живой, растущей ткани.Внутренняя часть здоровой кости выглядит как губка. Эта область называется губчатой костью . Наружная оболочка из плотной кости обвивает губчатую кость. Эта твердая оболочка называется кортикальной костью .
Когда возникает остеопороз, «дыры» в «губке» становятся больше и многочисленнее, что ослабляет внутреннюю часть кости. Кости поддерживают тело и защищают жизненно важные органы. В костях также хранятся кальций и другие минералы. Когда организму нужен кальций, он разрушается и восстанавливает кости.Этот процесс, называемый ремоделированием костей, обеспечивает организм необходимым кальцием, сохраняя при этом прочность костей.
Примерно до 30 лет вы обычно строите больше костей, чем теряете. После 35 лет разрушение костей происходит быстрее, чем их наращивание, что приводит к постепенной потере костной массы. Если у вас остеопороз, вы быстрее теряете костную массу. После менопаузы разрушение костей происходит еще быстрее.
Симптомы и причины
Каковы симптомы остеопороза?
Обычно симптомы остеопороза отсутствуют.Именно поэтому его иногда называют тихой болезнью. Однако вам следует остерегаться следующих вещей:
- Потеря высоты (становится короче на дюйм и более).
- Изменение позы (наклонение или наклон вперед).
- Одышка (меньшая емкость легких из-за сжатия дисков).
- Переломы костей.
- Боль в пояснице.
Кто подвержен риску развития остеопороза?
Существует множество факторов риска, которые увеличивают вероятность развития остеопороза, два из наиболее значимых — пол и возраст.
Риск переломов при остеопорозе увеличивается с возрастом. Однако женщины старше 50 или женщины в постменопаузе имеют наибольший риск развития остеопороза. У женщин происходит быстрая потеря костной массы в первые 10 лет после наступления менопаузы, потому что менопауза замедляет выработку эстрогена, гормона, который защищает от чрезмерной потери костной массы.
Возраст и остеопороз влияют и на мужчин. Вы можете быть удивлены, узнав, что у мужчин старше 50 лет больше шансов получить вызванный остеопорозом перелом костей, чем заболеть раком простаты.Ожидается, что около 80 000 мужчин в год будут ломать бедро, и мужчины чаще, чем женщины, умирают в течение года после перелома бедра.
Ваш риск развития остеопороза также связан с этнической принадлежностью. У женщин европеоидной и азиатской национальностей больше шансов заболеть остеопорозом. Однако афроамериканские и латиноамериканские женщины по-прежнему подвержены риску. На самом деле афроамериканки чаще, чем белые женщины, умирают от перелома бедра.
Еще одним фактором является структура костей и масса тела. Маленькие и худые люди имеют больший риск развития остеопороза, потому что им приходится терять меньше костной ткани, чем людям с большей массой тела и большим телосложением.
Семейный анамнез также играет роль в риске остеопороза. Если у ваших родителей или бабушек и дедушек были какие-либо признаки остеопороза, например перелом бедра после небольшого падения, у вас может быть повышенный риск развития этого заболевания.
Наконец, некоторые заболевания и лекарства повышают ваш риск. Если у вас есть или были какие-либо из следующих состояний, некоторые из которых связаны с нерегулярным уровнем гормонов, вы и ваш лечащий врач можете рассмотреть возможность более раннего обследования на остеопороз.
- Сверхактивная щитовидная железа, паращитовидная железа или надпочечники.
- История бариатрической хирургии (похудания) или трансплантации органов.
- Гормональное лечение рака груди или простаты или задержки менструации в анамнезе.
- Целиакия или воспалительное заболевание кишечника.
- Заболевания крови, такие как множественная миелома.
Некоторые лекарства вызывают побочные эффекты, которые могут повредить кости и привести к остеопорозу. К ним относятся стероиды, лекарства от рака груди и лекарства от судорог. Вам следует поговорить со своим врачом или фармацевтом о влиянии ваших лекарств на кости.
Может показаться, что каждый фактор риска связан с чем-то, что находится вне вашего контроля, но это не так. Вы можете контролировать некоторые факторы риска остеопороза.Вы можете обсудить вопросы приема лекарств со своим врачом. И — вы отвечаете за свой:
- Привычки в еде: У вас больше шансов заболеть остеопорозом, если вашему организму не хватает кальция и витамина D. Хотя расстройства пищевого поведения, такие как булимия или анорексия, являются факторами риска, их можно лечить.
- Образ жизни: Люди, ведущие малоподвижный (малоподвижный) образ жизни, имеют более высокий риск развития остеопороза.
- Употребление табака: Курение увеличивает риск переломов.
- Употребление алкоголя: Употребление двух напитков в день (или больше) увеличивает риск остеопороза.
Диагностика и тесты
Как диагностируется остеопороз?
Ваш лечащий врач может заказать тест, чтобы получить информацию о состоянии ваших костей до того, как начнутся проблемы.Тесты на минеральную плотность костной ткани (BMD) также известны как двухэнергетическая рентгеновская абсорбциометрия (DEXA или DXA). Эти рентгеновские лучи используют очень небольшое количество излучения, чтобы определить, насколько твердыми являются кости позвоночника, бедра или запястья. Регулярные рентгеновские снимки покажут остеопороз только тогда, когда болезнь очень далеко.
Всем женщинам старше 65 лет следует пройти тест на плотность костной ткани. У женщин с факторами риска остеопороза сканирование DEXA может быть выполнено раньше. Мужчинам старше 70 лет или молодым мужчинам с факторами риска также следует подумать о прохождении теста на плотность костной ткани.
Ведение и лечение
Как лечится остеопороз?
Лечение установленного остеопороза может включать упражнения, витаминные и минеральные добавки и лекарства. Чтобы предотвратить остеопороз, часто рекомендуют делать упражнения и принимать пищевые добавки.Упражнения с весовой нагрузкой, сопротивлением и балансом очень важны.
Какие лекарства используются для лечения остеопороза?
Есть несколько классов лекарств, используемых для лечения остеопороза. Ваш лечащий врач будет работать с вами, чтобы подобрать наиболее подходящего. На самом деле невозможно сказать, что есть одно лучшее лекарство для лечения остеопороза. «Лучшее» лечение — это то, что лучше всего подходит для вас.
Гормональная и гормональная терапия
Этот класс включает эстроген, тестостерон и селективный модулятор рецепторов эстрогена ралоксифен (Evista®).Из-за возможности образования тромбов, некоторых видов рака и сердечных заболеваний эстрогеновая терапия, вероятно, будет использоваться женщинам, которым необходимо лечить симптомы менопаузы, и женщинам более молодого возраста.
Тестостерон может быть прописан для увеличения плотности костей, если вы мужчина с низким уровнем этого гормона.
Ралоксифен действует на кости как эстроген. Препарат выпускается в форме таблеток и принимается каждый день. Помимо лечения остеопороза, ралоксифен может использоваться для снижения риска рака груди у некоторых женщин.При остеопорозе ралоксифен обычно используется в течение пяти лет.
Кальцитонин-лосось (Fortical® и Miacalcin®) — синтетический гормон. Это снижает вероятность переломов позвоночника, но не обязательно переломов бедра или других типов переломов. Его можно вводить путем инъекции или вдыхать через нос. Побочные эффекты включают насморк или кровотечение из носа и головные боли при вдыхании. Побочные эффекты включают сыпь и приливы крови к инъекционной форме. Не рекомендуется в качестве первого выбора. Возможны более серьезные побочные эффекты, в том числе слабая связь с раком.
Бисфосфонаты
Бисфосфонатный остеопороз считается антирезорбтивным препаратом. Они мешают организму повторно впитывать костную ткань. Существует несколько составов с различными схемами дозирования (ежемесячно, ежедневно, еженедельно и даже ежегодно) и разных марок:
- Аледронат: Fosamax®, Fosamax Plus D®, Binosto®.
- Ибандронат: Boniva®.
- Ризедронат: Актонель®, Ательвия®.
- Золедроновая кислота: Reclast®.
Возможно, вы сможете прекратить прием бисфосфонатов через три-пять лет и по-прежнему получать льготы после прекращения.Также эти препараты доступны в виде дженериков. Из этих продуктов Boniva и Atelvia рекомендуются только для женщин, а остальные могут использоваться как женщинами, так и мужчинами.
Возможные побочные эффекты бисфосфонатов включают симптомы гриппа (лихорадка, головная боль), изжога и нарушение функции почек. Также существуют потенциально серьезные побочные эффекты, такие как редкое возникновение повреждения костей челюсти (остеонекроз челюсти) или атипичных переломов бедренной кости (переломы бедра с малой травмой).Риск этих редких событий увеличивается при длительном применении лекарства (> 5 лет).
Биологические препараты
Деносумаб (Prolia®) — это препарат, который доступен для инъекций женщинам и мужчинам каждые шесть месяцев. Его часто используют, когда другие методы лечения не дали результата. Деносумаб можно использовать даже в некоторых случаях почечной недостаточности. Его долгосрочные эффекты пока неизвестны, но есть потенциально серьезные побочные эффекты. К ним относятся возможные проблемы с костями бедра или челюсти и серьезная инфекция.
Анаболические средства
Эти продукты укрепляют кости у людей с остеопорозом. В настоящее время одобрены три из этих продуктов:
- Romososumab-aqqg (Evenity®) одобрен для применения у женщин в постменопаузе с высоким риском переломов. Продукт одновременно способствует образованию новой кости и уменьшает ее разрушение. Вам будут делать две инъекции, одну сразу за другой, один раз в месяц. Срок для этих инъекций составляет один год.
- Терипаратид (Фортео®) и Абалопаратид (Тимлос®) — инъекционные препараты, которые вводятся ежедневно в течение 2 лет.Это гормоны паращитовидной железы или продукты, во многом похожие на гормоны.
Когда нужно лечить остеопороз лекарствами?
Женщины, у которых тест на плотность костной ткани показывает Т-балл -2,5 или ниже, например -3,3 или -3,8, должны начать терапию, чтобы снизить риск перелома. Многие женщины нуждаются в лечении, если у них остеопения, то есть слабость костей, которая не так серьезна, как остеопороз. Ваш врач может использовать инструмент Всемирной организации здравоохранения для оценки риска переломов или FRAX, чтобы определить, подходите ли вы для лечения на основе ваших факторов риска и результатов плотности костей.Людям, у которых был типичный перелом остеопороза, например, запястья, позвоночника или бедра, также следует лечить (иногда даже при нормальных результатах плотности костей).
Дополнения
Важно помнить, что пищевые добавки, хотя и доступны повсюду без рецепта и в Интернете, регулируются не так, как отпускаемые по рецепту лекарства. Кроме того, даже если что-то «естественно», это не означает, что оно безопасно для всех в любое время.
Ваш лечащий врач может посоветовать вам получать достаточное количество кальция и витамина D. Это важно, если у вас остеопороз или вы пытаетесь его предотвратить. Лучше всего, если вы сможете удовлетворить эти потребности с помощью плана питания, но, возможно, вы не сможете этого сделать. Существуют добавки с кальцием на растительной основе, некоторые из которых основаны на водорослях.
Рекомендуемое дневное количество кальция составляет от 1000 до 1200 мг в день с пищей и / или добавками. Было показано, что прием большего количества кальция не обеспечивает дополнительной прочности костей, но может быть связан с повышенным риском образования камней в почках, накопления кальция в кровеносных сосудах и запоров.
Существуют разные представления о необходимых уровнях витамина D, но верно то, что многие люди не имеют достаточного уровня и могут нуждаться в добавках. Ваш лечащий врач может проверить ваш уровень в крови, а затем дать рекомендации на основе этих результатов.
Есть и другие добавки, которые рекламируются как полезные при остеопорозе. Один из них — стронций, который никогда не был одобрен в США для лечения остеопороза. Рецептурная версия стронция ранелата была доступна в E.U., но он был снят с продажи из-за серьезных побочных эффектов.
Вам и вашему лечащему врачу всегда нужно будет обсудить, перевешивают ли преимущества от приема чего-либо, будь то лекарство, отпускаемое по рецепту или добавка, риски.
Профилактика
Как предотвратить остеопороз?
Ваша диета и образ жизни — два важных фактора риска, которые вы можете контролировать, чтобы предотвратить остеопороз.Замена потерянного эстрогена гормональной терапией также обеспечивает надежную защиту от остеопороза у женщин в постменопаузе.
Диета
Для поддержания крепких и здоровых костей вам необходимо на протяжении всей жизни диету, богатую кальцием. Одна чашка обезжиренного молока или молока 1% жирности содержит 300 миллиграммов кальция.
Помимо молочных продуктов, другими хорошими источниками кальция являются лосось с костями, сардины, капуста, брокколи, обогащенные кальцием соки и хлеб, сушеный инжир и добавки с кальцием.Лучше всего попытаться получить кальций из еды и питья.
Тем, кому нужны добавки, помните, что организм может усваивать только 500 мг кальция за раз. Вам следует принимать добавки с кальцием в разделенных дозах, поскольку все, что превышает 500 мг, не всасывается.
Рекомендуемая суточная доза кальция
| Возраст и пол | Сумма |
|---|---|
| Взрослые, 19-50 лет | 1000 мг |
| Взрослые мужчины, 51-70 лет | 1000 мг |
| Взрослые женщины, 51- 70 лет | 1200 мг |
| Взрослые, 71 год и старше | 1200 мг |
| Беременные и кормящие подростки | 1300 мг |
| Беременные и кормящие взрослые | 1000 мг |
Витамин D также важен, потому что он позволяет организму усваивать кальций.Рекомендуемые суточные нормы витамина D перечислены ниже. Витамин D также можно получить под воздействием солнечного света несколько раз в неделю или при употреблении обогащенного молока.
Рекомендуемая суточная доза витамина D
| Люди по возрасту | Количество |
|---|---|
| Младенцы 0-6 месяцев | 400 МЕ |
| Младенцы 6-12 месяцев | 400 МЕ |
| 1-3 года | 600 МЕ |
| 4-8 лет | 600 МЕ |
| 9-70 лет | 800 МЕ |
| Старше 70 лет | 800 МЕ |
| 14-50 лет, беременные / кормящие | 600 МЕ |
Обсудите эти цифры со своим врачом.В некоторых случаях вам могут посоветовать принимать больше витамина D. Ваш врач может также посоветовать вам кальций; например, вам могут посоветовать принимать цитрат кальция вместо карбоната кальция. Цитрату кальция не нужна кислота для работы, поэтому он может быть лучшим выбором для людей, принимающих антациды.
Образ жизни
Поддержание здорового образа жизни может снизить степень потери костной массы. Начните регулярную программу упражнений. Упражнения, которые заставляют ваши мышцы работать против силы тяжести (например, ходьба, бег трусцой, аэробика и тяжелая атлетика), лучше всего подходят для укрепления костей.
Не употребляйте слишком много алкоголя. Не употребляйте чрезмерное количество кофеина. Ни в коем случае не употребляйте табак.
Жить с
Что делать, если вы живете с остеопорозом?
Если у вас остеопороз, вам следует продолжить упомянутые ранее меры образа жизни в отношении правильного питания, физических упражнений, отказа от чрезмерного употребления кофеина и алкоголя и отказа от курения.Убедитесь, что вы следуете советам вашего лечащего врача и должны делать все возможное, чтобы не упасть в доме и за его пределами. Возможно, вы захотите начать с медицинского обследования, которое может привести к тому, что ваш лечащий врач предоставит вспомогательные устройства.
Предотвратите падение внутри вашего дома
- Следите за тем, чтобы на полу не было беспорядка, включая коврики, незакрепленные провода и шнуры. Используйте только нескользящие предметы, если у вас есть коврики, коврики или коврики.
- Убедитесь, что ваше освещение достаточно яркое, чтобы вы могли хорошо видеть.
- Не используйте чистящие средства, которые оставляют полы скользкими.
- Немедленно убирайте любые разливы.
- Используйте поручни в ванной и перила на лестницах.
Предотвратить падение вне дома
- Убедитесь, что во всех помещениях за пределами вашего дома достаточно освещения.
- Используйте рюкзак или другую сумку, в которой руки останутся свободными.
- Содержите места снаружи в хорошем состоянии и не загромождайте их.
- Носите разумную обувь с нескользящей подошвой.
Это далеко не полный список того, что вы можете сделать, чтобы предотвратить падения, но это отправная точка. Также не забывайте не торопиться. Вы можете быть менее осторожными, если спешите.
Когда следует обращаться к врачу по поводу остеопороза?
Если у вас есть факторы риска и вы обеспокоены остеопорозом, попросите своего врача о прохождении скрининга, даже если вам меньше 65 лет (для женщин) или 70 (для мужчин).Остеопороз может быть серьезным. Переломы могут изменить вашу жизнь или угрожать ей. Значительное количество людей страдает остеопорозом и умирает от перелома бедра в течение одного года после перелома. Всегда звоните своему врачу, если вы упадете, если вы беспокоитесь о переломах костей или если у вас внезапно возникла сильная боль в спине.
Помните, что вы можете вести активный и полноценный образ жизни, даже если у вас остеопороз. Вы и ваш лечащий врач можете работать вместе, чтобы это произошло.
Ресурсы
Есть ли ресурсы для людей с остеопорозом?
Этот список организаций не является полным, но может оказаться полезным.
Дефицит витамина D: MedlinePlus
Что такое дефицит витамина D?
Дефицит витамина D означает, что вы не получаете достаточно витамина D, чтобы оставаться здоровым.
Зачем мне витамин D и как его получить?
Витамин D помогает организму усваивать кальций. Кальций — один из основных строительных блоков костей. Витамин D также играет важную роль в вашей нервной, мышечной и иммунной системах.
Вы можете получить витамин D тремя способами: через кожу, с пищей и с добавками. Ваше тело вырабатывает витамин D естественным образом после воздействия солнечного света. Но чрезмерное пребывание на солнце может привести к старению кожи и раку кожи, поэтому многие люди пытаются получить витамин D из других источников.
Сколько витамина D мне нужно?
Ежедневное количество витамина D зависит от вашего возраста. Рекомендуемые количества в международных единицах (МЕ) —
.- От рождения до 12 месяцев: 400 МЕ
- Дети 1-13 лет: 600 МЕ
- Подростки 14-18 лет: 600 МЕ
- Взрослые 19-70 лет: 600 МЕ
- Взрослые от 71 года и старше: 800 МЕ
- Беременные и кормящие женщины: 600 МЕ
Людям с высоким риском дефицита витамина D может потребоваться больше.Уточните у своего врача, сколько вам нужно.
Что вызывает дефицит витамина D?
Дефицит витамина D может возникнуть по разным причинам:
- Вы не получаете достаточного количества витамина D в рационе
- Вы не усваиваете достаточное количество витамина D из пищи (проблема мальабсорбции)
- Недостаточно солнечного света.
- Ваша печень или почки не могут преобразовать витамин D в его активную форму в организме.
- Вы принимаете лекарства, которые мешают вашему организму преобразовывать или усваивать витамин D
Кто подвержен риску дефицита витамина D?
Некоторые люди подвержены повышенному риску дефицита витамина D:
- Младенцы, находящиеся на грудном вскармливании, поскольку грудное молоко является плохим источником витамина D.Если вы кормите грудью, давайте ребенку 400 МЕ витамина D каждый день.
- Пожилые люди, потому что ваша кожа не вырабатывает витамин D под воздействием солнечного света так же эффективно, как в молодости, и ваши почки менее способны преобразовывать витамин D в его активную форму.
- Люди с темной кожей, у которых меньше возможностей вырабатывать витамин D под действием солнца.
- Люди с такими заболеваниями, как болезнь Крона или целиакия, которые не справляются с жиром должным образом, потому что для усвоения витамина D жир необходим.
- Люди, страдающие ожирением, потому что их жир связывается с некоторым количеством витамина D и предотвращает его попадание в кровь.
- Люди, перенесшие операцию обходного желудочного анастомоза
- Люди с остеопорозом
- Люди с хроническим заболеванием почек или печени.
- Люди с гиперпаратиреозом (слишком много гормона, контролирующего уровень кальция в организме)
- Люди с саркоидозом, туберкулезом, гистоплазмозом или другим гранулематозным заболеванием (заболевание с гранулемами, скопление клеток, вызванное хроническим воспалением)
- Люди с некоторыми лимфомами, разновидностью рака.
- Люди, принимающие лекарства, влияющие на метаболизм витамина D, такие как холестирамин (препарат холестерина), противосудорожные препараты, глюкокортикоиды, противогрибковые препараты и лекарства от ВИЧ / СПИДа.
Поговорите со своим врачом, если вы подвержены риску дефицита витамина D. Существует анализ крови, который может определить количество витамина D в вашем организме.
Какие проблемы вызывает дефицит витамина D?
Дефицит витамина D может привести к потере плотности костей, что может способствовать остеопорозу и переломам (переломам костей).
Тяжелый дефицит витамина D может также приводить к другим заболеваниям. У детей может вызвать рахит. Рахит — редкое заболевание, при котором кости становятся мягкими и сгибаются. Младенцы и дети афроамериканцев подвержены более высокому риску развития рахита. У взрослых тяжелый дефицит витамина D приводит к остеомаляции. Остеомаляция вызывает слабость костей, боли в костях и мышечную слабость.
Исследователи изучают витамин D на предмет его возможной связи с несколькими заболеваниями, включая диабет, высокое кровяное давление, рак и аутоиммунные состояния, такие как рассеянный склероз.Им необходимо провести дополнительные исследования, прежде чем они смогут понять влияние витамина D на эти состояния.
Как мне получить больше витамина D?
Есть несколько продуктов, которые естественным образом содержат витамин D:
- Жирная рыба, такая как лосось, тунец и скумбрия
- Печень говяжья
- Сыр
- Грибы
- Яичные желтки
Вы также можете получить витамин D из обогащенных продуктов. Вы можете проверить этикетки продуктов, чтобы узнать, есть ли в них витамин D.Продукты, в которые часто добавляют витамин D, включают
- Молоко
- Сухие завтраки
- Апельсиновый сок
- Прочие молочные продукты, например йогурт
- Соевые напитки
Витамин D входит во многие поливитамины. Есть также добавки с витамином D, как в таблетках, так и в жидком виде для младенцев.
Если у вас дефицит витамина D, лечение проводится с помощью добавок. Посоветуйтесь со своим врачом, сколько вам нужно принимать, как часто вам нужно принимать и сколько времени вам нужно принимать.
Может ли слишком много витамина D быть вредным?
Получение слишком большого количества витамина D (известное как токсичность витамина D) может быть вредным. Признаки отравления включают тошноту, рвоту, плохой аппетит, запор, слабость и потерю веса. Избыток витамина D также может повредить почки. Слишком много витамина D также повышает уровень кальция в крови. Высокий уровень кальция в крови (гиперкальциемия) может вызвать спутанность сознания, дезориентацию и проблемы с сердечным ритмом.
Большинство случаев отравления витамином D происходит, когда кто-то злоупотребляет добавками витамина D.Чрезмерное пребывание на солнце не вызывает отравления витамином D, потому что организм ограничивает количество вырабатываемого им витамина.
Распознавание и лечение дефицита витамина D
1. Холик М.Ф. Дефицит витамина D. N Engl J Med . 2007: 357 (3): 266–281 ….
2. Холик MF. Высокая распространенность недостаточности витамина D и последствия для здоровья. Mayo Clin Proc . 2006: 81 (3): 353–373.
3. Норман А.В., Бульон R, Уайтинг SJ, Vieth R, Губы П.Консенсус 13-го семинара по рекомендациям по питанию с витамином D. J Стероид Biochem Mol Biol . 2007: 103 (3–5): 204–205.
4. Холик М.Ф. Дефицит витамина D: какая это боль [редакция]. Mayo Clin Proc . 2003: 78 (12): 1457–1459.
5. Schneider DL. Витамин D и здоровье скелета. Curr Opin Endocrinol Diabetes . 2006: 13 (6): 483–490.
6. Тангприча В, Пирс EN, Чен ТК, Holick MF.Недостаточность витамина D у свободно живущих здоровых молодых людей. Am J Med . 2002: 112 (8): 659–662.
7. Холик М.Ф., Гарабедян М. Витамин D: фотобиология, метаболизм, механизм действия и клиническое применение. В: Favus MJ, ed. Праймер по метаболическим заболеваниям костей и нарушениям минерального обмена. 6-е изд. Вашингтон, округ Колумбия: Американское общество исследований костей и минералов; 2006: 106–114.
8. Холик М.Ф., Chen TC. Дефицит витамина D: всемирная проблема с последствиями для здоровья. Am J Clin Nutr . 2008: 87 (доп.): 1080S – 1086S.
9. Холик М.Ф. Воскрешение дефицита витамина D и рахита. Дж. Клин Инвест . 2006: 116 (8): 2062–2072.
10. Hicks GE, Шарделл М, Миллер Р.Р., и другие. Связь между статусом витамина D и болью у пожилых людей: исследование Invecchiare in Chianti. J Am Geriatr Soc . 2008: 56 (5): 785–791.
11. Центры по контролю и профилактике заболеваний.Падение среди пожилых людей: обзор. http://www.cdc.gov/ncipc/factsheets/adultfalls.htm. По состоянию на 20 апреля 2009 г.
12. Broe KE, Чен ТК, Вайнберг Дж., Бишофф-Феррари HA, Холик М.Ф., Кильский DP. Более высокая доза витамина D снижает риск падений у жителей домов престарелых: рандомизированное исследование с множественными дозами. J Am Geriatr Soc . 2007: 55 (2): 234–239.
13. Bischoff-Ferrari HA, Орав Э.Дж., Доусон-Хьюз Б.Влияние холекальциферола и кальция на падение у амбулаторных пожилых мужчин и женщин: 3-летнее рандомизированное контролируемое исследование. Arch Intern Med . 2006: 166 (4): 424–430.
14. Grisso JA, Келси Дж. Л., Стром БЛ, и другие. Факторы риска падений как причины перелома бедра у женщин. Группа изучения перелома северо-восточного бедра. N Engl J Med . 1991: 324 (19): 1326–1331.
15. Leibson CL, Тотесон А.Н., Габриэль С.Е., Выкуп JE, Melton JL.Смертность, инвалидность и использование домов престарелых для лиц с переломом бедра и без него: популяционное исследование. J Am Geriatr Soc . 2002: 50 (10): 1644–1650.
16. Bischoff-Ferrari HA, Willett WC, Вонг Дж. Б., Джованнуччи Э, Дитрих Т, Доусон-Хьюз Б. Профилактика переломов с помощью добавок витамина D: метаанализ рандомизированных контролируемых исследований. JAMA . 2005: 293 (18): 2257–2264.
17.Триведи Д.П., Кукла R, Khaw KT. Эффект четырехмесячного перорального приема витамина D3 (холекальциферол) на переломы и смертность у мужчин и женщин, живущих в сообществе: рандомизированное двойное слепое контролируемое исследование. BMJ . 2003: 326 (7387): 469–472.
18. Доусон-Хьюз Б., Харрис СС, Krall EA, Dallal GE. Влияние добавок кальция и витамина D на плотность костей у мужчин и женщин в возрасте 65 лет и старше. N Engl J Med .1997: 337 (10): 670–676.
19. Мартинс Д, Вольф М, Пан Д, и другие. Распространенность факторов риска сердечно-сосудистых заболеваний и уровни 25-гидроксивитамина D в сыворотке крови в США: данные Третьего национального исследования здоровья и питания. Arch Intern Med . 2007: 167 (11): 1159–1165.
20. Ван Т.Дж., Пенцина MJ, Стенд SL, и другие. Дефицит витамина D и риск сердечно-сосудистых заболеваний. Тираж . 2008: 117 (4): 503–511.
21. Wactawski-Wende J, Котчен Дж. М., Андерсон Г.Л., и другие., для исследователей Инициативы по охране здоровья женщин. Добавки кальция и витамина D и риск колоректального рака [опубликованная поправка опубликована в N Engl J Med. 2006; 354 (10): 1102]. N Engl J Med . 2006: 354 (7): 684–696.
22. Фесканич Д, Ма Дж, Fuchs CS, и другие.Метаболиты витамина D в плазме и риск колоректального рака у женщин. Эпидемиологические биомаркеры рака Предыдущая . 2004: 13 (9): 1502–1508.
23. Wilkins CH, Шелин Ю.И., Икра СМ, Бирге С.Дж., Моррис JC. Дефицит витамина D связан с плохим настроением и ухудшением когнитивных функций у пожилых людей. Am J Geriatr Psychiatry . 2006: 14 (12): 1032–1040.
24. Gloth FM III, Алам В, Холлис Б. Витамин D и фототерапия широкого спектра действия при лечении сезонного аффективного расстройства. J Nutr Health Aging . 1999: 3 (1): 5–7.
25. Лаакси ИТ, Руохола JP, Ыликоми Т.Дж., и другие. Обогащение витамином D как политика общественного здравоохранения: значительное улучшение статуса витамина D у молодых финских мужчин. Eur J Clin Nutr . 2006: 60 (8): 1035–1038.
26. Gartner LM, Грир FR, для Секции по грудному вскармливанию и Комитета по питанию. Профилактика рахита и дефицита витамина D: новые рекомендации по потреблению витамина D. Педиатрия . 2003: 111 (4 пт 1): 908–910.
27. Крэнни А., Хорсли Т., О’Доннелл С. и др. Эффективность и безопасность витамина D в отношении здоровья костей. Отчет о доказательствах / оценка технологии № 158. Роквилл, Мэриленд: Агентство медицинских исследований и качества; 2007. http://www.ahrq.gov/downloads/pub/evidence/pdf/vitamind/vitad.pdf. По состоянию на 21 апреля 2009 г.
28. Bischoff-Ferrari HA, Джованнуччи Э, Willett WC, Дитрих Т, Доусон-Хьюз Б.Оценка оптимальных концентраций 25-гидроксивитамина D в сыворотке для различных исходов здоровья [опубликованные исправления появляются в Am J Clin Nutr.



 Рекомендуется мониторирование побочных явлений
Рекомендуется мониторирование побочных явлений Хотя дефицит витамина D повсеместно наблюдается при ожирении и сахарном диабете 2-го типа, причинно-следственная связь не вполне установлена.
Хотя дефицит витамина D повсеместно наблюдается при ожирении и сахарном диабете 2-го типа, причинно-следственная связь не вполне установлена.

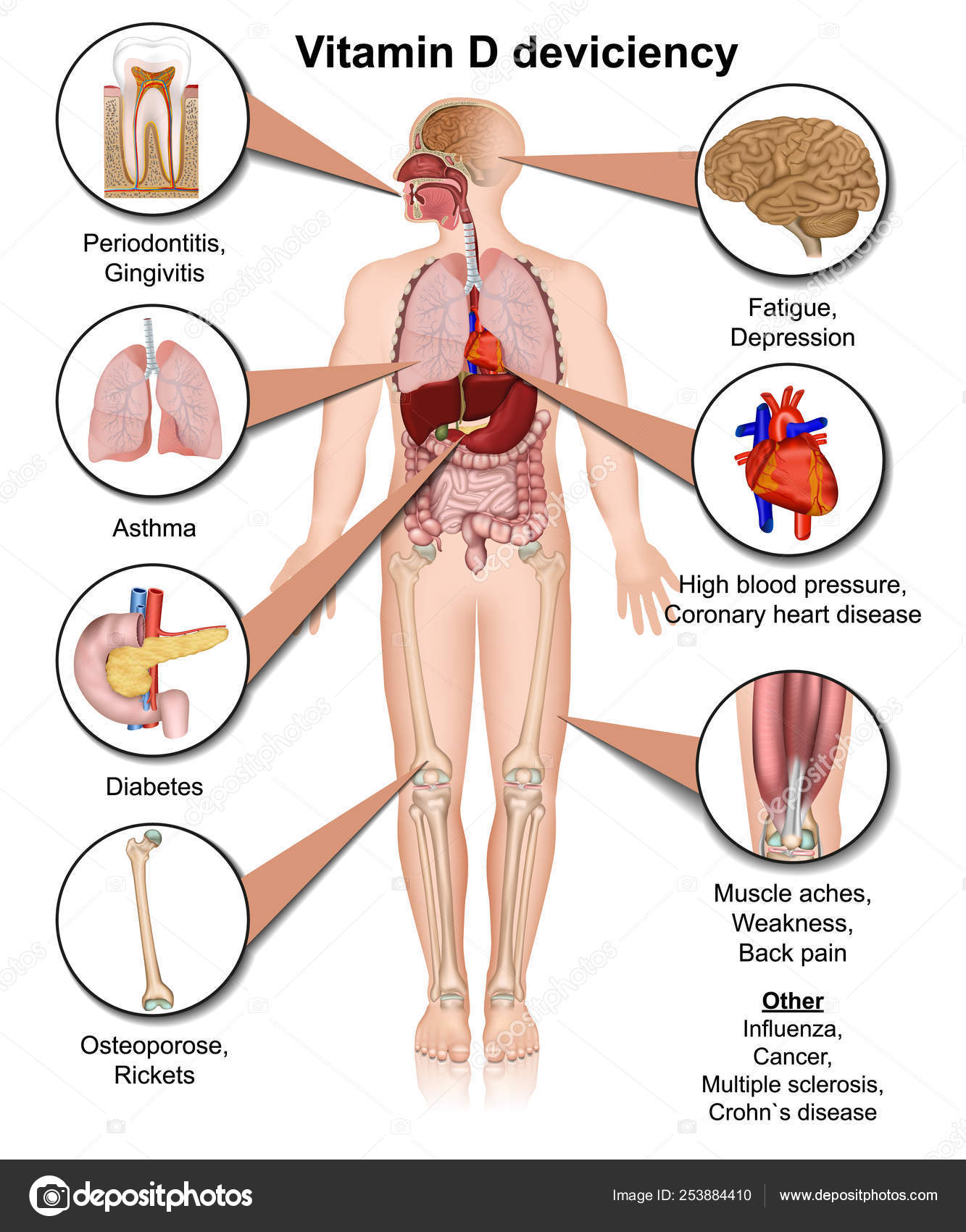 Дефицит витамина D связан с риском развития синдрома поликистозных яичников (СПЯ), снижением эффективности кломифена цитрата, снижением количественных и качественных характеристик спермы.
Дефицит витамина D связан с риском развития синдрома поликистозных яичников (СПЯ), снижением эффективности кломифена цитрата, снижением количественных и качественных характеристик спермы. У женщин, получающих витамин D, снижен риск дефицита витамина D (рахита) у ребенка.
У женщин, получающих витамин D, снижен риск дефицита витамина D (рахита) у ребенка. [3]
[3] [7]
[7]
 Восстановить витамин при этом может только мать, младенец получает элемент вместе с молоком либо внутриутробно – больше никак.
Восстановить витамин при этом может только мать, младенец получает элемент вместе с молоком либо внутриутробно – больше никак.
